Августа 2016 года мужчина Иванов Александр 45 лет поступил в кожно-венерологический диспансер г.Алмата
История болезни №1542
Жалобы на зуд в паховом области. Дискомфорд при ходьбе жжение.
При осмотре: на коже есть розовые шелушащиеся пятна, размер которых обычно не превышает 1 см в диаметре. Пятна постепенно разрастоялись по периферии, при этом в центре воспалительные явления разрешаются. Таким образом на коже формирован крупные кольцевидные воспалительные красные пятна до 10 см в диаметре, сливаясь и оброзавано фестончатые очаги. Границы этих очагов четкие, имеют ярко-красный отечный валик с мелкими пузырьками. Центральная зона очага по мере распространения процесса очищается. Больного беспокоит зуд кожи.
Из анамнеза: Больной работает в цехе оператором. И пользуется вместе со всеми колегами общую баню и душевую кабину.Состоит на Д учете.Туберкулез,болезн Боткина, кожно венерологические болезни отрицает.Операция не было. Аллергия нет.
Сопутствуюшие болезни: Сахарный диабет 2ст. Ожерение 3ст
Предворительный диагноз: Паховая эпидермофития.
Причины возникновения эпидермофитии
- Возбудитель паховой эпидермофитии – Epidermophyton inguinale.
- Возбудитель эпидермофитии стоп –Trichophyton mentagrophytes.
Заражение грибковой инфекцией происходит от больного человека посредством:
- предметов быта (столовые приборы, предметы мебели, пол) на которых остаются чешуйки эпидермиса – рогового слоя кожи, с очагов поражения;
- предметов личной гигиены (нательное и постельное белье, тапочки или другая обувь, полотенца, мочалку);
- в спортзалах (маты и другой спортивный инвентарь);
- в общественных душевых, банях, бассейнах.
Это антропофильный возбудитель, то есть грибок паразитирует только на людях.
Классификация эпидермофитии
По локализации процесса выделяют:
- Паховую эпидермофитию;
- Эпидермофитию стоп:
- стертая форма;
- сквамозно-гиперкератотическая форма;
- интертригенозная форма;
- дисгидротическая форма;
- Эпидермофитию ногтей.
Симптомы эпидермофитии
Паховая эпидермофития
Очаги поражения локализуются на коже паховых, межягодичных складок, в области молочных желез и под руками. Наряду с этим в процесс может вовлекаться кожа туловища, конечностей, полового члена, волосистой части головы. Реже процесс охватывает ладони. Заболевание протекает с ярко выраженной воспалительной картиной. Очаги на коже представлены округлыми, четко отграниченными от здоровой кожи ярко красными пятнами. Пятна склонны к сливанию друг с другом. В центре очагов наблюдается беловатое шелушение, края густо покрыты бугорками, пузырьками с гнойным содержимым, корками и эрозиями. Воспалительный процесс сопровождается сильным зудом и жжением.
Диагностика эпидермофитии
Общеклинические лабораторные анализы
- Общий анализ крови.
- Общий анализ мочи.
- Глюкоза крови.
- Биохимические исследования (общий и прямой билирубин, общий белок и его фракции, уровень трансаминаз – АЛТ, АСТ, щелочная фосфатаза, тимоловая проба).
Специфические методы обследования
Паховая эпидермофития:
- характерная симптоматика и локализация грибкового поражения;
- при микроскопическом исследовании чешуек, взятых из места поражения видны нити короткого, ветвящегося мицелия длинной 2 – 4 мкм и округлые споры, которые собираются в группы и напоминают связки бананов;
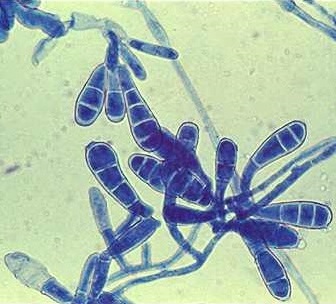
- культуральная диагностика – выращивание гриба на питательной среде – рост начинается на 6 – 7 день. Сначала колония представлена сероватым скоплением нитей, затем она становится округлой формы, в центре происходит западение, от которого отходят радиально борозды. Цвет со временем меняется на желтоватый, а поверхность становится гладкой.

Лечение эпидермофитии
Паховая эпидермофития
Противогрибковые препараты:
- кетоконазол крем – 2 раза в сутки. Курс лечения 3 – 5 недель;
- клотримазол крем – 2 раза в сутки. Курс лечения 3 – 5 недель;
- оксиконазол крем – 1 раз в сутки. Курс лечения 3 – 5 недель;
- тербинафин – 2 раз в сутки. Курс лечения 3 – 5 недель;
- нафтифин – 2 раз в сутки. Курс лечения 3 – 5 недель.
При наличии значительного воспалительного процесса:
- глюкокортикострероидная мазь;
- антигистаминные препараты внутримышечно (супрастин 1,0 2 раза в день в течение 5 – 7 дней);
- нестероидные противовоспалительные препараты (диклофенак, ибупрофен);
- антибиотики (цефалоспорины, фторхинолоны).
Критериями выздоровление считается наличие отрицательных микроскопических исследований.