Неправильные положения плода
1. Беременность и роды при поперечном и косом положении плода: этиология, диагностика, тактика ведения беременности, операции, исправляющие неправильные положения плода(акушерский поворот)
2. Разгибательные головные вставления головки плода
3. Отклонения от нормального биомеханизма родов при разгибательных вставлениях головки плода.
Родовой травматизм
1. Родовой травматизм плода: кефалогематома, внутричерепные кровоизлияния, травмы скелета, периферической и центральной нервной системы, органов брюшной полости.
Алгоритм исполнения оказания пособия при чисто ягодичном
Предлежании плода
При чистом ягодичном предлежаний проводят пособие по Цовьянову 1, которое помогает сохранить правильное членорасположение плода и обеспечить физиологическое течение родов.
Оказание пособия начинают с момента прорезывания ягодиц.
1. Акушер располагает руки так, что большие пальцы охватывают бедра плода и прижимают их к туловищу, не давая разогнуться. Остальные пальцы акушера располагаются на крестце плода.
2. Во избежание выпадения ножек плода большие пальцы акушера по мере рождения ребенка передвигаются вверх.
3. Когда туловище родилось до нижнего угла передней лопатки, акушер направляет ягодицы на себя, вниз и в сторону бедра роженицы, чтобы облегчить самостоятельное рождение из-под лобковой дуги передней ручки.
4. Затем туловище плода круто поднимают вверх на живот роженицы: рождается задняя ручка, и в половой щели показывается ротик плода. При хорошей родовой деятельности головка рождается самостоятельно
I Беременность и роды при тазовых предлежаниях плода
1. Этиология, классификация, диагностика и профилактика тазовых предлежаний плода.
2. Течение и ведение беременности, осложнения во время беременности
3. Методы коррекции тазовых предлежаний плода
4. Течение и ведение родов
5. Пособия в родах при тазовых предлежаниях
II Неправильные положения плода
1.Беременность и роды при поперечном и косом положении плода: этиология, диагностика, тактика ведения беременности, операции, исправляющие неправильные положения плода(акушерский поворот)
2.Разгибательные головные вставления головки плода
3.Отклонения от нормального биомеханизма родов при разгибательных вставлениях головки плода.
III Родовой травматизм
1. Родовой травматизм плода:
-кефалогематома,
-внутричерепные кровоизлияния,
-травмы скелета,
-периферической и центральной нервной системы,
-органов брюшной полости.
Тазовое предлежание − разновидность продольных положений плода, при которой у входа в таз находится его тазовый конец.
Роды в тазовом предлежании плода встречаются в 3-5% случаев.
Их следует считать патологическими из-за большого числа осложнений у матери и особенно у плода.
Перинатальная смертность в 4-5 раз выше, чем при головных предлежаниях.
Классификация, диагностика, профилактика
Различают варианты тазовых предлежаний (см. рисунок):
1) чистое ягодичное предлежание (а),
2) смешанное (ягодично-ножное) предлежание (б),
3) ножное предлежание (в).

Диагностика тазовых предлежаний плода
При наружном акушерском исследовании:
1) дно матки стоит высоко, упирается в мечеобразный отросток или отклонено от средней линии в сторону, противоположную позиции плода; в дне матки пальпируется округлое, равномерно плотное, гладкое, подвижное образование, баллотирующее;
2) над входом в малый таз пальпируется неправильной формы, большая, мягкая, плохо фиксирующаяся предлежащая часть, неспособная баллотировать, не имеет шейной борозды и непосредственно переходит в спинку плода;
3) сердцебиение плода наиболее четко прослушивается выше пупка или на его уровне, чаще с левой стороны живота.
При влагалищном исследовании:
• предлежащая часть плода неправильной формы, большая, мягче головки, не имеет швов, родничков,
• при чисто ягодичном предлежании можно пальпировать половые органы мальчика, щель между ягодицами, анальное отверстие, крестец и копчик, эксцентрично расположенные седалищные бугры, большой вертел и паховый сгиб на передней ягодице;
•при смешанном ягодично-ножном предлежании, помимо то-го, что пальпировалось при чисто ягодичном предлежании, дополнительно можно определить две стопы плода с пяточными буграми, большие пальцы невозможно прижать к подошве и значительно отвести в сторону;
•при полном ножном предлежаний пальпируются две стопы, под прямым углом переходящие в голени;
•при неполном ножном предлежаний определяется одна стопа и ягодицы;
•при коленных предлежаниях пальпируются округлой формы колени с подколенными ямками и подвижными надколенниками.
Следует провести дифференциальную диагностику тазового и головного предлежаний при лицевом вставлении, а также не спутать ножку (при смешанном ягодичном или ножном предлежании) с возможно выпавшей ручкой при поперечном и косом положениях плода.
При лицевом предлежании определяются подбородок и другие части лица, а при ягодичном − межъягодичная щель, крестец.
Пальцы ручки легко отличить по возможности отведения большого пальца (на ножке он не отводится). Локоть от коленки отличается по подвижной надколенной чашечке.
К дополнительным методам диагностики прибегают не только для определения характера предлежания, но и для оценки состояния плода.
Ультразвуковое исследование позволяет не только диагностировать тазовое предлежание, но четко определить все его варианты с установлением позиции, вида и других характеристик плода.
Кардиомониторное исследование также способствует диагностике тазовых предлежании по месту наилучшего сердцебиения плода.
Рентгенологическое исследование с этой целью в современном акушерстве использовать нет надобности.
Таким образом: 1) во всех случаях диагноз тазового предлежания плода должен быть установлен к 32-34 нед. беременности; 2) особое внимание при диагностики этой патологии должно быть уделено определяемым при ультразвуковом исследовании вариантам положения головки, влияющим на метод родоразрешения.
Профилактика
У пациенток, отнесенных к группе высокого риска по формированию тазовых предлежании плода, следует проводить профилактические мероприятия по предупреждению нарушений сократительной деятельности матки, развитию ФПН, нормализации функции нервной системы.
ТЕЧЕНИЕ И ВЕДЕНИЕ БЕРЕМЕННОСТИ
Течение беременности при тазовых предлежаниях существенно не отличается от такового при головных.
Можно лишь отметить более частое преждевременное излитие околоплодной жидкости, а также осложнения беременности, обусловленные теми же причинами, которые способствовали образованию тазового предлежания (многоводие, многоплодие и др.).
Ведение беременных женщин с тазовыми предлежаниями, наряду с соблюдением традиционных принципов оптимальной диспансеризации, имеет ряд особенностей.
Беременные женщины с тазовыми предлежаниями плода должны быть заблаговременно госпитализированы в акушерский стационар для определения метода родоразрешения (за 7-10 дней).
Беременной необходим щадящий режим, полноценный ночной сон, дневной отдых. Особое внимание уделяют сбалансированному рациональному питанию в целях профилактики крупного плода.
Принимая во внимание особенности течения беременности при тазовых предлежаниях плода, на этапе наблюдения этих беременных в женской консультации следует более тщательно оценивать состояние плода и фетоплацентарного комплекса с привлечением современных методов диагностики (УЗИ, допплерометрия, КТГ).
В женской консультации следует проводить профилактику гестоза, преждевременных родов, перенашивания беременности.
Беременную с тазовым предлежанием плода госпитализируют в акушерский стационар в 38— 39 нед для полного обследования, определения срока родов, выбора оптимального метода родоразрешения и подготовки к родам.
Важным моментом ведения беременных с тазовыми предлежаниями является предупреждение перенашивания беременности, которое сопровождается нарушением морфофункционального состояния фетоплацентарного комплекса.
Методы исправления тазовых предлежаний
Предложено ряд методов по исправлению тазовых предлежаний на головные (наружный поворот плода, различные варианты гимнастических упражнений).
1) н аружный профилактический поворот плода из ягодичного предлежания в головное по Б. А. Архангельскому (технически прост и эффективен, но сопровождается рядом осложнений);
2) корригирующая гимнастика по методу Дикань;
3) В. В. Абрамченко предложил способ, используемый женщинами от 30 до 35 недель беременности;
4) И. И. Грищенко и А. Е. Шулешова использовали корригирующую гимнастику в течение 7-10 суток, что вызывает раздражение механо- и барорецепторов, повышение тонуса матки и передней брюшной стенки, изменение предлежания плода.
В настоящее время данные методики практически не применяются ввиду большого количества побочных реакций и противопоказаний к применению.
ОСОБЕННОСТИ ТЕЧЕНИЯ И ВЕДЕНИЯ РОДОВ ПРИ ТАЗОВЫХ ПРЕДЛЕЖАНИЯХ
Период раскрытия при тазовых предлежаниях принципиально ничем не отличается от периода раскрытия при головных предлежаниях, но все же имеет некоторые особенности, которые могут осложнять течение родового акта, создавая реальную опасность для плода, а иногда и для матери:
1) Раннее излитие околоплодных вод
Одновременно с околоплодной жидкостью часто книзу увлекаются и выпадают петли пуповины, что может приводить к острой гипоксии и гибели плода.
Слабость родовых сил
3) Слабость родовых сил и несвоевременное излитие околоплодных вод приводят к затяжным родам, длительному безводному периоду, инфицированию оболочек, плаценты, матки, плода.

Первый момент биомеханизма родов − внутренний поворот ягодиц (а)
Плод линией intertrochanterica (линия, соединяющая оба больших вертела бедренных костей, играющая в механизме родов роль стреловидного шва) вступает в малый таз в одном из косых размеров. В дальнейшем ягодицы проходят тем же поперечным размером (1. intertrochanterica) и в том же косом размере полость таза, причем спинка плода в зависимости от вида позиции обращена то больше кпереди, то больше кзади (при переднем виде первой позиции linea intertrochanterica проходит в левом косом размере, при второй позиции − в правом косом размере). При заднем виде, как и при головном предлежании, обращенная кзади спинка нередко поворачивается кпереди. С развитием родовой деятельности вступившие в малый таз ягодицы опускаются все ниже и глубже, при-чем передняя ягодица, как правило, опускается ниже задней, т. е. она, являясь впереди идущей частью, играет роль проводной точки. На ней обычно и располагается родовая опухоль. В полости таза ягоди-цы проделывают, как и головка, внутренний поворот, в результате которого на дне таза они стоят уже в прямом размере: передняя подходит к лону, задняя обращена к крестцу. При первой позиции левая ягодица лежит спереди, а правая сзади, при второй − правая опереди, левая сзади.
Второй момент − боковое сгибание поясничного отдела позвоночника (б)
Первой через вульву прорезывается передняя ягодица, которая фиксируется под лонной дугой областью подвздошной кости. Вокруг этой точки фиксации позвоночник делает сильный боковой изгиб в поясничном отделе по проводной оси таза. В результате данного момента биомеханизма родов и рождается тазовый конец. Ягодицы вместе с туловищем в дальнейшем поступательном движении имеют определенное выраженное направление кпереди.
Третий момент − внутренний поворот плечиков и связанный с этим наружный поворот туловища (в).
Плечики вступают своим поперечным размером в косой размер таза (тот же, через которые проходили ягодицы). Совершив в полости малого таза внутренний поворот, в плоскости выхода плечики переходят в прямой размер. Наружный поворот ягодиц происходит за счет вступления в таз плечевого пояса: межвертельная линия устанавливается в том же размере, что и плечики.
Четвертый момент − боковое сгибание шейно-грудного отдела позвоночника (г)
На границе верхней и средней трети плечевой кости передняя ручка фиксируется у нижнего края симфиза. Вокруг этой точки фиксации позвоночник делает сильный изгиб в шейно-грудном отделе. В результате заднее плечико выкатывается над промежностью а затем из-под лобка выходит передняя ручка. Такой механизм отмечается при сохраненном правильном членорасположении плода. Если оно нарушено, ручки запрокидываются и освободить их можно, только применив акушерские пособия.
Пятый момент – внутренний поворот головки (д).
В полости таза головка, сагиттальный шов которой располагается в косом размере, противоположном поперечному размеру плечиков, совершает внутренний поворот и устанавливается в прямом размере плоскости выхода из малого таза
Шестой − сгибание головки (е)
Как только в половой щели показалась шейка плода, головка под лонной дугой фиксируется подзатылочной ямкой, которая будет точкой опоры (punctum fixum). Происходит сгибание головки. Постепенно рождаются подбородок, лицо, лоб.
Окружность головки соответствует среднему косому размеру (от подзатылочной ямки до переднего края большого родничка), равному 10 см. Головка плода, родившегося в тазовом предлежании, круглая.
Родовая опухоль располагается на ягодицах, половых органах; при ножных предлежаниях обычно отекает передняя ножка (синюшная окраска всей голени).
В родах при тазовых предлежаниях выделяются четыре этапа:
1) рождение ягодиц и туловища до пупка;
2) рождение туловища от пупка до нижнего угла лопатки;
3) рождение плечевого пояса и ручек;
4) рождение головки.
Акушерские пособия при приёме родов в тазовом предлежании
При родах тазовым концом принято оказывать ручное пособие. В нашей стране (и странах СНГ) принято пособие по Н. А. Цовьянову при чисто ягодичных (I) и ножных (II) предлежаниях с освобождением (выведением) головки по методу Морисо-Левре или Смелли-Файта.
При чистом ягодичном предлежаний проводят пособие по Цовьянову 1, которое помогает сохранить правильное членорасположение плода и обеспечить физиологическое течение родов.

Оказание пособия начинают с момента прорезывания ягодиц. Акушер располагает руки так, что большие пальцы охватывают бедра плода и прижимают их к туловищу, не давая разогнуться. Остальные пальцы акушера располагаются на крестце плода. Во избежание выпадения ножек плода большие пальцы акушера по мере рождения ребенка передвигаются вверх. Когда туловище родилось до нижнего угла передней лопатки, акушер направляет ягодицы на себя, вниз и в сторону бедра роженицы, чтобы облегчить самостоятельное рождение из-под лобковой дуги передней ручки. Затем туловище плода круто поднимают вверх на живот роженицы: рождается задняя ручка, и в половой щели показывается ротик плода. При хорошей родовой деятельности головка рождается самостоятельно.
Способ Цовьянова 2 при ножных предлежаниях основан на том, что при наличии в родах препятствия для продвижения плода родовая деятельность усиливается. Такое препятствие создает врач. Как только происходит излитие околоплодных вод ножки плода рождаются во влагалище, акушер ладонью, наложенной на стерильную пеленку, при каждой схватке противодействует изгнанию ножек за пределы половой щели.

Такое противодействие оказывается до полного раскрытия маточного зева, к этому времени ягодицы опускаются на тазовое дно: плод как бы садится на корточки, и ножное предлежание переходит в ягодично-ножное, мягкие родовые пути хорошо растягиваются. Момент, когда следует прекратить противодействие, определяется тем, что ножки плода начинают выступать из-под ладони акушера, определяется зияние ануса. При следующей потуге плод, не встречая препятствий, изгоняется из родовых путей.
Этот способ может быть использован и при ягодично-ножных предлежаниях, пока тазовый конец плода не опустится до выхода из малого таза.
РАЗГИБАТЕЛЬНЫЕ ГОЛОВНЫЕ ВСТАВЛЕНИЯ ГОЛОВКИ ПЛОДА
К разгибательным предлежаниям относят такие ситуации, когда предлежащая головка в родах стойко устанавливается во входе в малый таз в той или иной степени разгибания.

Выделяют три степени разгибания головки:
I степень (или переднеголовное предлежание) – при ней подбородок плода отходит от грудки, а затылок располагается почти на од-ной линии со спинкой;
II степень (или лобное предлежание) – при ней затылок плода отклоняется кзади, образуя со спинкой тупой угол;
III степень (или лицевое предлежание) – при ней головка, максимально разгибаясь, образует со спинкой острый угол.
Отклонения от нормального биомеханизма родов при разгибательных вставлениях головки плода
Разгибание головки приводит к изменению биомеханизма родов и рождению плода в заднем виде. Последнее связано с тем, что при разгибании наиболее объемной частью головки становится затылок, который поворачивается в сторону крестцовой впадины, где больше свободного пространства.
Переднеголовное предлежание
Диагноз переднеголовного предлежания ставится на основании данных влагалищного исследования, при котором пальпируется стреловидный шов, большой и малый роднички, причем большой расположен ниже малого.
Биомеханизм родов при переднеголовном предлежании состоит из пяти моментов.

I момент: головка вступает во вход в малый таз стреловидным швом в поперечном (иногда в косом) размере и совершает разгибание.
Проводной точкой становится большой родничок.
II момент: опускаясь в полость малого таза, головка совершает внутренний поворот затылком кзади, который завершается в плоскости выхода малого таза.
III момент: головка фиксируется к нижнему краю симфиза областью надпереносья (I точка фиксации) и делает сгибание, при этом прорезывается темя и часть затылка.
IV момент: головка фиксируется к копчику затылочным бугром (вторая точка фиксации) и совершает разгибание. В этот момент из-под лона высвобождается лицо и подбородок.

V момент: внутренний поворот плечиков и наружный – головки.
После рождения, за счет конфигурации и родовой опухоли, расположенной в области большого родничка, головка имеет вид башенной.
Роды при переднеголовном предлежании ведут выжидательно с функциональной оценкой таза. При предполагаемой массе плода 3600 г и более, может производиться кесарево сечение в плановом порядке.
Лобное предлежание
Лобное предлежание встречается редко (в 0,021% случаев по отношению ко всем родам) и обычно является переходным от переднеголовного к лицевому.
Заподозрить лобное предлежание можно при проведении наружного акушерского исследования. При пальпации головки с одной стороны прощупывается острый выступ (подбородок), с другой – угол между затылком и спинкой плода. Сердцебиение выслушивается лучше со стороны грудки. Однако точный диагноз можно установить только при влагалищном исследовании: во входе в малый таз прощупывается лобный шов, двигаясь по которому с одной стороны можно достичь передний угол большого родничка, а с другой – надбровные дуги, края глазниц, корень носа.
Биомеханизм родов при лобном предлежании включает пять моментов.
 I момент: головка плода вступает во вход в малый таз лобным швом в поперечном или слегка косом размере и совершает разгибание. Проводной точкой становится лоб.
I момент: головка плода вступает во вход в малый таз лобным швом в поперечном или слегка косом размере и совершает разгибание. Проводной точкой становится лоб.
II момент: опускаясь в полость малого таза, головка совершает поворот затылком кзади, заканчивающийся в плоскости выхода. При врезывании из половой щели появляются лоб, корень носа и часть темени.
III момент: головка фиксируется к нижнему краю симфиза верхней челюстью (I точка фиксации) и совершает сгибание, при этом рождается часть темени и затылок.
IV момент: головка фиксируется к копчику затылочным бугром (II точка фиксации) и совершает разгибание. В этот момент рождается лицо и подбородок.
V момент: внутренний поворот плечиков и наружный поворот головки.
Учитывая большую опасность для роженицы, обусловленную клиническим несоответствием размеров головки плода и таза, неблагоприятные исходы для плода, лобное предлежание является показанием к операции кесарева сечения.
Лицевое предлежание
Различают первичное и вторичное лицевое предлежание. Первичное возникает во время беременности при наличии врожденной опухоли щитовидной железы плода и встречается очень редко. Вторичное лицевое предлежание возникает в процессе родового акта (переход лобного предлежания в лицевое по мере продвижения головки).
Диагноз лицевого предлежания предположительно ставится при наружном акушерском исследовании: над входом в малый таз с одной стороны пальпируется выступающий подбородок, с другой – ямка между затылком и спинкой, сердцебиение плода лучше выслушивается со стороны грудки. Окончательный диагноз основывается на данных влагалищного исследования, при котором определяются подбородок, ротик, носик, глазницы плода.
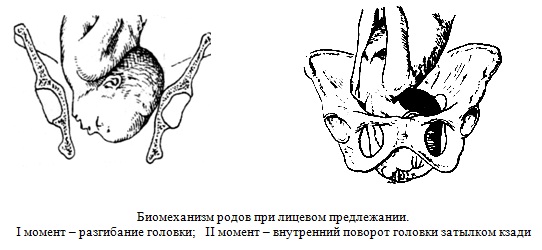
Биомеханизм родов при лицевом предлежании включает четыре момента.
I момент: головка вступает во вход в малый таз лицевой линией (идет от лобного шва по спинке носа к подбородку) в поперечном или слегка косом размере и совершает разгибание. Проводной точкой становится подбородок.
II момент: головка опускается в полость малого таза и совершает поворот затылком кзади (подбородком кпереди). На тазовом дне иногда поворот заканчивается.
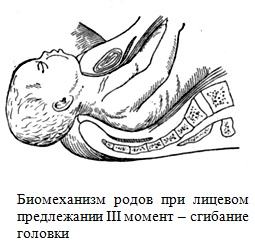
 III момент: после прорезывания подбородка и ротика головка фиксируется областью подъязычной кости (точка фиксации) к нижнему краю симфиза и совершает сгибание, при этом рождаются нос, лоб, темя и затылок.
III момент: после прорезывания подбородка и ротика головка фиксируется областью подъязычной кости (точка фиксации) к нижнему краю симфиза и совершает сгибание, при этом рождаются нос, лоб, темя и затылок.
 IV момент: внутренний поворот плечиков и наружный поворот головки.
IV момент: внутренний поворот плечиков и наружный поворот головки.
Прорезывание головки через вульварное кольцо происходит вертикальным размером (9,5 см, окружность 32 см).
Родовая опухоль располагается на половине лица, обращенной кпереди, главным образом на подбородке, губах. Конфигурация головки резко долихоцефалическая. Новорожденный первые дни лежит с разогнутой головкой.
Родовой травматизм плода
Термин «родовая травма» объединяет нарушения целостности (и отсюда расстройство функции) тканей и органов ребенка, возникшие во время родов.Перинатальная гипоксия и асфиксия в родах часто сопутствуют родовым травмам, но могут быть и одним из патогенетических звеньев их возникновения.

Родовая опухоль — припухлость мягких тканей головы при головном предле-
жании или на месте наложения вакуум-экстрактора; она нередко синюшна,
со множеством петехий или экхимозов, может быть причиной гипербилирубинемии. Лечения не требует, самостоятельно проходит через 1—3 дня; дифференцируют с кефалогематомой (см. ниже), кровоизлиянием под апоневроз.
Кровоизлияние под апоневроз проявляется тестоватой припухлостью, отеком
теменной и затылочной части головы. В отличие от кефалогематомы припух-
лость не ограничена пределами одной кости, а от родовой опухоли — может
увеличиваться по интенсивности после рождения.
Кефалогематома. Наружная кефалогематома — кровоизлияние под надко-
стницу какой-либо кости свода черепа; может появиться четко лишь через не-
сколько часов после родов (чаще в области одной или обеих теменных и реже
в области затылочной кости); наблюдается у 0,4—2,5% новорожденных
(Mangurten Η.Η., 2002). Опухоль вначале имеет упругую консистенцию, никогда не переходит на соседнюю кость, не пульсирует, безболезненна, при осто-
рожной пальпации обнаруживается флюктуация и как бы валик по периферии.
Поверхность кожи над кефалогематомой не изменена, хотя иногда бывают пе-
техии. В первые дни жизни кефалогематома может увеличиваться, нередко на-
блюдается желтуха из-за повышенного внесосудистого образования билируби-
на. На 2—3-й неделе жизни размеры кефалогематомы уменьшаются, и полная
резорбция наступает к 6—8-й неделе. В некоторых случаях возможно обызвест-
вление, редко — нагноение.