Глава 7. ДИФФУЗНЫЕ ЗАБОЛЕВАНИЯ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Диффузные заболевания соединительной ткани (ДЗСТ) или коллагенозы (термин, имеющий историческое значение) - группа заболеваний, характеризующихся системным иммуновоспалительным поражением соединительной ткани и ее производных. Это групповое, но не нозологическое понятие, в связи с чем этим термином не следует обозначать отдельные нозологические формы.
ДЗСТ объединяют достаточно большое число заболеваний. Наиболее распространены СКВ, ССД и ДМ. К этой группе заболеваний также относят ОРЛ, традиционно описываемую в разделе заболеваний сердечно-сосудистой системы. В настоящее время доказано, что при ДЗСТ происходят глубокие нарушения иммунного гомеостаза, выражающиеся в развитии аутоиммунных процессов, т.е. реакций иммунной системы, сопровождающихся образованием антител или сенсибилизированных лимфоцитов, направленных против антигенов собственного организма.
В основе аутоиммунных нарушений лежит иммунорегуляторный дисбаланс, выражающийся в угнетении супрессорной и усилении хелперной активности Т-лимфоцитов с последующей активацией В-лимфоцитов и гиперпродукцией различных специфических аутоантител.
Существует ряд общих черт, объединяющих ДЗСТ:
• общность патогенеза - нарушение иммунного гомеостаза в виде неконтролируемой выработки аутоантител и образования иммунных комплексов «антиген-антитело», циркулирующих в крови и фиксирующихся в тканях с последующим развитием тяжелой воспалительной реакции (особенно в микроциркуляторном русле, почках, суставах и др.);
• сходство морфологических изменений (фибриноидное изменение основного вещества соединительной ткани, васкулиты, лимфоидные и плазмоклеточные инфильтраты и др.);
• хроническое течение с периодами обострений и ремиссий;
• обострение под влиянием неспецифических воздействий (инфекционные заболевания, инсоляция, вакцинация и др.);
• многосистемность поражения (кожа, суставы, серозные оболочки, почки, сердце, легкие);
• лечебный эффект иммуносупрессорных средств (глюкокортикоиды, цитостатические препараты).
Все заболевания, входящие в эту группу, отличаются клиническими и морфологическими признаками, поэтому в каждом конкретном случае следует стремиться к точному нозологическому диагнозу.
В этой главе представлен диагностический поиск при СКВ, ССД и ДМ.
СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА
Системная красная волчанка (СКВ) - системное аутоиммунное заболевание, возникающее у лиц молодого возраста (преимущественно у женщин) и развивающееся на фоне генетически обусловленного несовершенства иммунорегуляторных процессов, что приводит к неконтролируемой продукции антител к собственным клеткам и их компонентам и развитию аутоиммунного и иммунокомплексного хронического поражения (В.А. Насонова, 1989). Сущность заболевания состоит в иммуновоспалительном поражении соединительной ткани, микроциркуляторного русла, кожи, суставов и внутренних органов, при этом ведущими считают висцеральные поражения, определяющие течение и прогноз болезни.
Заболеваемость СКВ составляет от 4 до 25 случаев на 100 тыс. населения. Заболевание чаще всего развивается у женщин детородного возраста. Во время беременности и в послеродовом периоде значительно возрастает риск обострения. Женщины страдают СКВ в 8-10 раз чаще мужчин. Пик заболеваемости приходится на возраст 15-25 лет. У детей соотношение заболевших девочек и мальчиков снижается и составляет 3:1. Смертность при СКВ в 3 раза выше, чем в популяции. У мужчин заболевание протекает столь же тяжело, как и у женщин.
СКВ принадлежит к генетически детерминированным заболеваниям: исследования, проведенные в популяции, показали, что предрасположенность к возникновению СКВ связана с определенными генами II класса гистосовместимости (HLA), генетически обусловленным дефицитом отдельных компонентов комплемента, а также с полиморфизмом генов некоторых рецепторов и фактором некроза опухоли α (ФНО-α).
Этиология
Конкретный этиологический фактор при СКВ не установлен, но ряд клинических симптомов (цитопенический синдром, эритема и энантема) и определенные закономерности развития болезни позволяют ассоциировать СКВ с заболеваниями вирусной этиологии. В настоящее время придают значение РНК-вирусам (медленные или латентные вирусы). Обнаружение семейных случаев заболевания, частое существование в семьях других ревматических или аллергических болезней и различных нарушений иммунитета позволяют думать о возможном значении семейно-генетической предрасположенности.
Манифестации СКВ способствует целый ряд неспецифических факторов - инсоляция, неспецифическая инфекция, введение сывороток, прием некоторых лекарственных средств (в частности, периферических вазодилататоров из группы гидралазинов), а также стресс. СКВ может начаться после родов или аборта. Все эти данные позволяют рассматривать СКВ как мультифакторное заболевание.
Патогенез
Вследствие воздействия на иммунную систему вируса, а возможно, и противовирусных антител, на фоне наследственной предрасположенности возникает дисрегуляция иммунного ответа, что приводит к гиперреактивности гуморального иммунитета. В организме больных происходит неконтролируемая продукция антител к различным его тканям, клеткам и белкам (в том числе к различным клеточным органеллам и ДНК). Установлено, что при СКВ вырабатываются аутоантитела примерно к сорока из более чем двухсот потенциальных антигенных клеточных компонентов. В дальнейшем происходят образование иммунных комплексов и их отложение в различных органах и тканях (преимущественно в микроциркуляторном русле). Характерны разнообразные дефекты иммунорегуляции, сопровождающиеся гиперпродукцией цитокинов (ИЛ-6, ИЛ-4 и ИЛ-10). Затем развиваются процессы, связанные с элиминацией фиксированных иммунных комплексов, что приводит к высвобождению лизосомальных ферментов, повреждению органов и тканей и развитию иммунного воспаления. В процессе воспаления и деструкции соединительной ткани высвобождаются новые антигены, вызывающие формирование антител и образование новых иммунных комплексов. Таким образом, возникает порочный круг, обеспечивающий хроническое течение заболевания.
Классификация
В настоящее время в нашей стране принята рабочая классификация клинических вариантов течения СКВ, учитывающая:
• характер течения;
• активность патологического процесса;
• клинико-морфологическую характеристику поражения органов и систем. Характер течения болезни
• Острое течение характеризуется быстрым развитием мультиорганных изменений (включая поражение почек и ЦНС) и высокой иммунологической активности.
• Подострое течение: в дебюте заболевания возникают основные симптомы, неспецифическое поражение кожи и суставов. Заболевание протекает волнообразно, с периодическими обострениями и развитием полиорганных нарушений в течение 2-3 лет с момента возникновения первых симптомов.
• Хроническое течение характеризуется длительным преобладанием одного или нескольких признаков: рецидивирующего полиартрита, синдрома дискоидной волчанки, синдрома Рейно, синдрома Верльгофа или синдрома Шегрена. Множественные органные поражения возникают к 5-10-му году болезни.
Фаза и степень активности процесса:
• активная (высокая активность - III, умеренная - II, минимальная -I);
• неактивная (ремиссия).
Клинико-морфологическая характеристика поражений:
• кожи (симптом «бабочки», капилляриты, экссудативная эритема, пурпура, дискоидная волчанка и др.);
• суставов (артралгии, острый, подострый и хронический полиартрит);
• серозных оболочек (полисерозит - плеврит, перикардит и переспленит);
• сердца (миокардит, эндокардит, недостаточность митрального клапана);
• легких (острый и хронический пневмонит, пневмосклероз);
• почек (люпус-нефрит нефротического или смешанного типа, мочевой синдром);
• нервной системы (менингоэнцефалополирадикулоневрит, полиневрит).
При хроническом течении болезни у 20-30% больных развивается так называемый антифосфолипидный синдром, представленный клинико-лабораторным симптомокомплексом, включающим венозные и (или) артериальные тромбозы, различные формы акушерской патологии, тромбоцитопению и разнообразные поражения органов. Характерный иммунологический признак - образование антител, реагирующих с фосфолипидами и фосфолипидсвязывающими белками (более детально о антифосфолипидном синдроме будет сказано далее).
Выделяют также три степени активности патологического процесса, характеризующей выраженность потенциально обратимого иммуновоспалительного повреждения и определяющей особенности лечения каждого конкретного больного. Активность следует отличать от тяжести заболевания, под которой понимаются совокупность необратимых изменений, потенциально опасных для больного.
Клиническая картина
Клиническая картина болезни чрезвычайно разнообразна, что связано с множественностью поражения органов и систем, характером течения, фазой и степенью активности воспалительного процесса.
На первом этапе диагностического поиска получают информацию, на основании которой можно составить представление:
• о варианте начала заболевания;
• характере течения болезни;
• степени вовлечения в патологический процесс тех или иных органов и систем;
• ранее проводимом лечении, его эффективности и возможных осложнениях.
Варианты начала болезни могут быть самыми разнообразными. Чаще всего оно представлено сочетанием различных синдромов. Моносимптомное начало, как правило, не характерно. В связи с этим предположение о заболевании СКВ возникает с момента обнаружения у больного такого сочетания. В этом случае повышается диагностическая ценность тех или иных синдромов.
В раннем периоде СКВ наиболее распространенными считают синдромы поражения суставов, кожи и серозных оболочек, а также лихорадку. Таким образом, наиболее подозрительными в отношении СКВ будут сочетания:
• лихорадки, полиартрита и трофических нарушений кожи (в частности, выпадение волос - алопеция);
• полиартрита, лихорадки и поражения плевры (плеврит);
• лихорадки, трофических нарушений кожи и поражения плевры.
Диагностическая значимость этих сочетаний в существенной мере повышается, если поражение кожи представлено эритемой, но в начальном периоде болезни ее регистрируют лишь в 25% случаев. Тем не менее это обстоятельство не снижает диагностического значения вышеперечисленных сочетаний.
Малосимптомное начало болезни не характерно, но отмечен дебют СКВ с возникновения массивных отеков вследствие развития с самого начала диффузного гломерулонефрита (люпус-нефрита) нефротического или смешанного типа.
Вовлечение в патологический процесс различных органов манифестирует симптомами их воспалительного поражения (артрит, миокардит, перикардит, пневмонит, гломерулонефрит, полиневрит и др.).
Сведения о ранее проводимом лечении позволяют судить:
• о его оптимльности;
• об остроте течения болезни и степени активности процесса (начальные дозы глюкокортикоидов, длительность их применения, поддерживающие дозы, включение в лечебный комплекс цитостатиков при выраженных иммунных расстройствах, высокой активности люпус-нефрита и т.д.);
• об осложнениях глюкокортикоидного и цитостатического лечения.
На первом этапе можно сделать определенные выводы относительно диагноза при длительном течении болезни, но в ее дебюте диагноз устанавливают на дальнейших этапах исследования.
На втором этапе диагностического поиска можно получить множество данных, свидетельствующих о поражении органов и степени их функциональной недостаточности.
Поражение опорно-двигательного аппарата манифестирует полиартритом, напоминающим РА симметричным поражением мелких суставов кисти (проксимальных межфаланговых, пястно-фаланговых, лучезапястных) и крупных суставов (реже). При развернутой клинической картине заболевания определяют дефигурацию суставов, обусловленную периартикулярным отеком. В течение болезни развиваются деформации мелких суставов. Суставные изменения могут сопровождаться поражением мышц в виде диффузных миалгий, и очень редко - истинным ПМ с отеком и слабостью мышц. Иногда поражение представлено лишь артралгиями.
Поражение кожного покрова отмечают так же часто, как и суставов. Наиболее типичны эритематозные высыпания на лице в области скуловых дуг и спинки носа («бабочка»). Воспалительные высыпания на носу и щеках, повторяющие очертания «бабочки», представлены различными вариантами:
• сосудистой (васкулитной) «бабочкой» - нестойким, пульсирующим, разлитым покраснением кожи с цианотичным оттенком в средней зоне лица, усиливающимся под действием внешних факторов (инсоляция, ветер, холод) или волнения;
• «бабочкой» типа центробежной эритемы (изменения кожи локализуются только в области переносицы).
Кроме «бабочки» можно обнаружить дискоидные высыпания - эритематозные приподнимающиеся бляшки с кератическим нарушением и последующим развитием атрофии кожи лица, конечностей и туловища. Наконец, у части больных отмечают неспецифическую экссудативную эритему на коже конечностей и грудной клетки, а также признаки фотодерматоза на открытых частях тела.
К поражениям кожного покрова относят капиллярит - мелкоточечную геморрагическую сыпь на подушечках пальцев рук, ногтевых ложах и ладонях. Кожные поражения могут сочетаться с энантемой на твердом нёбе. На слизистой оболочке рта или носоглоточной области можно обнаружить безболезненные изъязвления.
Поражение серозных оболочек возникает у 90% больных (классическая диагностическая триада - дерматит, артрит, полисерозит). Особенно часто обнаруживают поражение плевры и перикарда, реже - брюшины. Симптомы плеврита и перикардита описаны в предыдущих разделах, поэтому далее будут перечислены лишь их особенности при СКВ:
• чаще возникает сухой плеврит и перикардит;
• при выпотных формах количество экссудата невелико;
• поражение серозных оболочек кратковременно, и обычно его диагностируют ретроспективно при обнаружении плевроперикардиальных спаек или утолщения костальной, междолевой и медиастинальной плевры при рентгенологическом исследовании;
• отмечают выраженную тенденцию к развитию слипчивых процессов (всевозможные сращения и облитерация серозных полостей).
Для СКВ весьма характерно поражение сердечно-сосудистой системы, возникающее на различных этапах течения болезни.
Чаще всего обнаруживают перикардиты, склонные к рецидивированию. Значительно чаще, чем считали ранее, отмечают поражение эндокарда в виде бородавчатого эндокардита (волчаночный эндокардит) на створках митрального, аортального или трехстворчатого клапана. При длительном течении процесса на втором этапе поиска можно обнаружить признаки недостаточности соответствующего клапана (признаки стенозирования отверстия, как правило, отсутствуют).
Очаговый миокардит практически никогда не регистрируют, но диффузное поражение, особенно при тяжелом течении, сопровождается определенными симптомами (см. «Миокардит»).
Поражение сосудов может манифестировать синдромом Рейно, для которого характерны приступообразно развивающиеся расстройства артериального кровоснабжения кистей и (или) стоп, возникающие под действием холода или волнения. Во время приступа отмечают парестезии; кожа пальцев становится бледной и (или) цианотичной, пальцы холодные. Преимущественно возникает поражение II-V пальцев кистей и стоп, реже - других дистальных участков тела (носа, ушей, подбородка и др.).
Поражения легких могут быть обусловлены основным заболеванием и вторичной инфекцией. Воспалительный процесс в легких (пневмонит) протекает остро либо продолжается месяцами и манифестирует признаками синдрома воспалительной инфильтрации легочной ткани, аналогичными таковым при пневмонии. Особенность процесса состоит в возникновении малопродуктивного кашля в сочетании с одышкой. Другой вариант поражения легких - хронические интерстициальные изменения (воспаление периваскулярной, перибронхиальной и междольковой соединительной ткани), выражающиеся в развитии медленно прогрессирующей одышки и изменений легких при рентгенологическом исследовании. Характерные физикальные данные практически отсутствуют, так что судить о подобном поражении легких на втором этапе диагностического поиска практически невозможно.
Поражение ЖКТ, как правило, представлено субъективными признаками, обнаруживаемыми на первом этапе. При физикальном обследовании иногда обнаруживают неопределенную болезненность в эпигастральной области и в месте проекции поджелудочной железы, а также признаки стоматита. В ряде случаев развивается гепатит: отмечают увеличение и болезненность печени.
Чаще всего при СКВ возникает поражение почек (волчаночный гломерулонефрит или люпус-нефрит), от эволюции которого зависит дальнейшая судьба больного. Поражение почек при СКВ может протекать в виде различных вариантов, поэтому данные непосредственного обследования больного могут широко варьировать. При изолированных изменениях мочевого осадка какихлибо нарушений во время физикального исследования не обнаруживают. При гломерулонефрите, протекающем с нефротическим синдромом, определяют массивные отеки и нередко - АГ. При формировании хронического нефрита с постоянной АГ обнаруживают увеличение левого желудочка и акцент II тона во втором межреберье справа от грудины.
Аутоиммунная тромбоцитопения (синдром Верльгофа) манифестирует типичными высыпаниями в виде геморрагических пятен различной величины на коже внутренней поверхности конечностей, коже груди и живота, а также на слизистых оболочках. После незначительных травм (например, после экстракции зуба) возникают кровотечения. Носовые кровотечения иногда приобретают профузный характер и приводят к анемии. Кожные кровоизлияния могут иметь различную окраску: сине-зеленоватую, бурую или желтую. Нередко СКВ длительно манифестирует лишь синдромом Верльгофа без других типичных клинических симптомов.
Поражение нервной системы выражено в различной степени, так как в патологический процесс вовлекаются практически все ее отделы. Больные предъявляют жалобы на головные боли мигренозного характера. Иногда возникают судорожные припадки. Возможны нарушения мозгового кровообращения вплоть до развития инсульта. При обследовании больного обнаруживают признаки полиневрита с нарушением чувствительности, болезненностью по ходу нервных стволов, снижением сухожильных рефлексов и парестезиями. Органический мозговой синдром характеризуется эмоциональной лабильностью, эпизодами депрессии, нарушением памяти и слабоумием.
Поражение ретикулоэндотелиальной системы представлено ранним симптомом генерализации процесса - полиаденопатией (увеличение всех групп лимфатических узлов, не достигающее значительной степени), а также, как правило, умеренным увеличением селезенки и печени.
Поражение органа зрения манифестирует сухим кератоконъюнктивитом, что обусловлено патологическими изменениями слезных желез и нарушением их функции. Сухость глаз приводит к развитию конъюнктивита, эрозий роговицы или кератита с нарушением зрения.
При антифосфолипидном синдроме можно обнаружить венозные (в глубоких венах нижних конечностей с повторными тромбоэмболиями легочной артерии) и артериальные (в артериях головного мозга, приводящие к инсультам и транзиторным ишемическим атакам) тромбозы. Регистрируют клапанные пороки сердца, внутрисердечные тромбы, имитирующие миксому сердца, и тромбозы коронарных артерий с развитием ИМ. Поражения кожи при антифосфолипидном синдроме разнообразны, но наиболее распространенное из них - сетчатое ливедо (livedo reticularis).
Таким образом, после второго этапа обследования обнаруживают полиорганность поражений, причем их степень весьма различна: от едва клинически заметных (субклинических) до выраженных, преобладающих над остальными, что создает предпосылки для диагностических ошибок - интерпретации этих изменений в качестве признаков самостоятельных заболеваний (например, гломерулонефрита, миокардита, артрита).
Третий этап диагностического поиска при СКВ имеет очень большое значение, так как:
• помогает поставить окончательный диагноз;
• демонстрирует выраженность иммунных нарушений и степень поражения внутренних органов;
• позволяет определить степень активности патологического (волчаночного) процесса.
На третьем этапе наибольшее значение приобретает лабораторное исследование крови. Выделяют две группы показателей.
• Показатели, имеющие прямое диагностическое значение (указывают на выраженные иммунологические нарушения):
- LE-клетки (клетки красной волчанки) - зрелые нейтрофилы, фагоцитирующие ядерные белки других клеток крови, распавшихся под действием АНФ.
- АНФ - гетерогенная популяция аутоантител, реагирующих с различными компонентами клеточного ядра и циркулирующих в крови (у 95% больных обнаруживают в титре 1:32 и выше). Отсутствие АНФ в подавляющем большинстве случаев свидетельствует против диагноза СКВ.
- АНА - антитела к нативной (т.е. к целой молекуле) ДНК. Повышение их концентрации коррелирует с активностью заболевания и развитием волчаночного нефрита. Их обнаруживают у 50-90% больных.
- Антитела к Sm-ядерному антигену (анти-Sm) высокоспецифичны для СКВ. Антитела к Ro/La рибонуклеопротеину считают специфичными для СКВ (методом иммунофлюоресценции их обнаруживают в 30% случаев, методом гемагглютинации - у 20% пациентов).
- Феномен «розетки» - свободно лежащие в тканях измененные ядра (гематоксилиновые тельца), окруженные лейкоцитами.
- Диагностика антифосфолипидного синдрома при СКВ основана на определении волчаночных антикоагулянтов - специфических антител к фосфолипидам, которые обнаруживают при определении свертываемости крови с помощью функциональных тестов (определение увеличенного тромбопластинового времени) и антител к кардиолипину с помощью иммуноферментного анализа. Термин «волчаночный антикоагулянт» не верен, так как основной клинический признак присутствия вышеуказанных антител - тромбоз, а не кровотечение. Указанные антитела обнаруживают и при так называемом первичном антифосфолипидном синдроме - самостоятельном заболевании, при котором возникают тромбозы, акушерская патология, тромбоцитопения, сетчатое ливедо и аутоиммунная гемолитическая анемия.
• Неспецифические острофазовые показатели, к которым относят:
- диспротеинемию с повышенным содержанием α2- и γ-глобулинов;
- обнаружение СРБ;
- увеличение концентрации фибриногена;
- повышение СОЭ.
При выраженных суставных поражениях в небольшом титре можно обнаружить РФ - антитело к Fc-фрагменту IgG.
При исследовании периферической крови можно обнаружить лейкопению (1-1,2х109/л) со сдвигом лейкоцитарной формулы до юных форм и миелоцитов в сочетании с лимфопенией (5-10% лимфоцитов). Возможна умеренная гипохромная анемия, в некоторых случаях - гемолитическая анемия, сопровождающаяся желтухой, ретикулоцитозом и положительной пробой Кумбса. Иногда регистрируют тромбоцитопению в сочетании с синдромом Верльгофа.
Для поражения почек характерны изменения в моче, которые можно классифицировать следующим образом (И.Е. Тареева, 1983):
• субклиническая протеинурия (содержание белка в моче 0,5 г/сут, часто - в сочетании с небольшой лейкоцитурией и эритроцитурией);
• более выраженная протеинурия, служащая выражением нефротического синдрома, сопровождающего подострый или активный волчаночный нефрит.
Очень высокая протеинурия (как, например, при амилоидозе) развивается редко. Отмечают умеренную гематурию. Лейкоцитурия может быть следствием как волчаночного воспалительного процесса в почках, так и результатом нередкого присоединения вторичного инфекционного поражения мочевыводящих путей.
При пункционной биопсии почек обнаруживают неспецифические мезангиомембранозные изменения, часто - с фибропластическим компонентом. Характерным считают:
• обнаружение в препаратах свободно лежащих в почечной ткани измененных ядер (гематоксилиновых телец);
• капиллярные мембраны клубочков в виде проволочных петель;
• отложение на базальной мембране клубочков фибрина и иммунных комплексов в виде электронно-плотных депозитов.
По классификации ВОЗ выделяют следующие морфологические типы волчаночного нефрита:
• класс I - отсутствие изменений.
• класс II - мезангиальный тип;
• класс III - очаговый пролиферативный тип;
• класс IV - диффузный пролиферативный тип;
• класс V - мембранозный тип;
• класс VI - хронический гломерулосклероз.
При рентгенологическом исследовании обнаруживают:
• изменения в суставах (при суставном синдроме - эпифизарный остеопороз в суставах кистей и лучезапястных суставах, при хроническом течении артрита и деформациях - сужение суставной щели с подвывихами);
• изменения в легких при развитии пневмонита (при длительном течении болезни - дисковидные ателектазы, усиление и деформацию легочного рисунка в сочетании с высоким стоянием диафрагмы);
• изменения со стороны сердца при развитии волчаночного порока или экссудативного перикардита.
ЭКГ позволяет обнаружить неспецифические изменения конечной части желудочкового комплекса (зубец Т и сегмент ST), аналогичные описанным ранее при миокардите и перикардите.
КТ и МРТ головного мозга обнаруживают патологические изменения с поражением ЦНС.
При проведении диагностического поиска необходимо также определить степень активности волчаночного процесса (табл. 7-1).
Таблица 7-1. Критерии активности патологического процесса при системной красной волчанке (Насонова В.А., 1989)
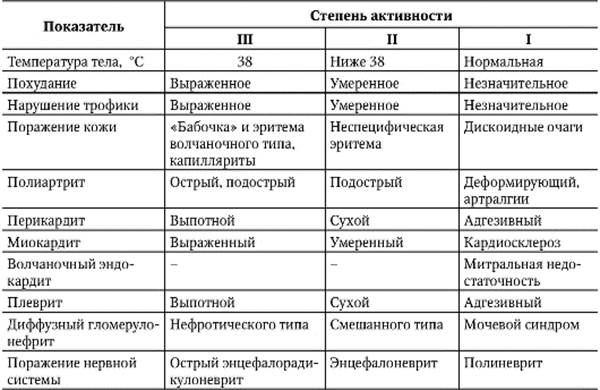
Окончание табл. 7-1

Диагностика
В случаях классического течения СКВ-диагностика проста и основана на обнаружении «бабочки», рецидивирующего полиартрита и полисерозита, составляющих клиническую диагностическую триаду, дополняемую присутствием LE-клеток или АНФ в диагностических титрах. Вспомогательное значение имеет молодой возраст больных, связь с родами, абортами, началом менструальной функции, инсоляцией и инфекционными заболеваниями. Значительно сложнее установить диагноз в других случаях, особенно если вышеперечисленные классические диагностические признаки отсутствуют. В этой ситуации помогают диагностические критерии, разработанные Американской ревматологической ассоциацией (АРА) в 1982 г. и пересмотренные в 1992 г. (табл. 7-2).
Таблица 7-2. Диагностические критерии системной красной волчанки (АРА)
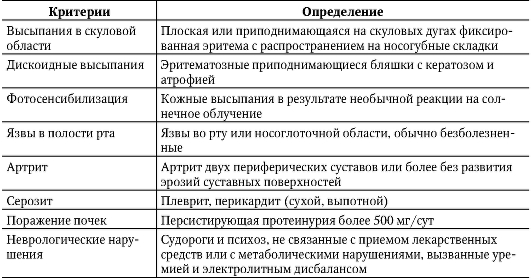
Окончание табл. 7-2

Диагноз достоверен при обнаружении соответствия четырем критериям или более. Если присутствует менее четырех критериев, то диагноз СКВ сомнителен, и требуется динамическое наблюдение за больным. Такой подход имеет четкое обоснование: он предостерегает от назначения таким больным глюкокортикоидов, так как с такими же симптомами могут протекать и другие заболевания (в том числе паранеопластический синдром), при которых их применение противопоказано.
Дифференциальная диагностика
СКВ следует дифференцировать с целым рядом заболеваний. Насколько велик перечень органов и систем, вовлекаемых в патологический процесс при СКВ, настолько же обширен и список заболеваний, которые можно ошибочно диагностировать у больного. СКВ может в большей степени имитировать различные патологические состояния. Это особенно часто случается в дебюте заболевания, а также при доминирующем поражении одного-двух органов (систем). Например, обнаружение в начале болезни поражения плевры можно расценить как плеврит туберкулезной этиологии; миокардит можно трактовать как ревматический или неспецифический. Особенно много ошибок допускают, если СКВ дебютирует гломерулонефритом. В подобных случаях ставят диагноз только гломерулонефрита.
СКВ чаще всего приходится дифференцировать от ОРЛ (ревматизмом), ИЭ, хронического активного гепатита (ХАГ), геморрагических диатезов (тромбоцитопенической пурпуры) и других болезней из группы ДЗСТ.
Необходимость дифференциальной диагностики с ревматизмом возникает, как правило, у подростков и юношей в дебюте заболевания - при возникновении артрита и лихорадки. Ревматический артрит отличается от волчаночного большей остротой симптомов, преимущественным поражением крупных суставов и скоротечностью. Не следует придавать дифференциально-диагностического значения предшествующему инфекционному поражению (ангине), поскольку оно может послужить неспецифическим фактором, вызывающим развитие клинических признаков СКВ. Диагноз ревматизма становится достоверным с момента возникновения признаков поражения сердца (ревмокардит). Последующее динамическое наблюдение позволяет обнаружить формирующийся порок сердца, тогда как при СКВ, если и формируется недостаточность митрального клапана, то она выражена незначительно и не сопровождается отчетливыми гемодинамическими нарушениями. Митральная регургитация выражена незначительно. В отличие от СКВ, в острой стадии ревматизма отмечают лейкоцитоз. АНФ не обнаруживают.
Дифференциальная диагностика между СКВ и РА затруднительна в начальной стадии болезни, что связано со сходством клинической картины: возникает симметричное поражение мелких суставов кисти, в процесс вовлекаются новые суставы, характерна утренняя скованность. Дифференциальная диагностика основана на преобладании при РА в пораженных суставах пролиферативного компонента, раннем развитии гипотрофии мышц, приводящих в движение пораженные суставы, и стойкости суставных поражений. Эрозии суставных поверхностей при СКВ отсутствуют, но служат характерным признаком РА. Высокий титр РФ характерен для РА. При СКВ его обнаруживают редко и в невысоком титре. Исключительно сложна дифференциальная диагностика СКВ и висцеральной формы РА. Уточненная диагностика в обоих случаях не влияет на характер лечения (назначение глюкокортикоидов).
При ХАГ могут возникать системные нарушения в виде лихорадки, артрита, плеврита, кожных высыпаний и гломерулонефрита. Можно обнаружить лейкопению, тромбоцитопению, LE-клетки и АНФ. При проведении дифференциальной диагностики следует учитывать:
• ХАГ чаще развивается в среднем возрасте;
• в анамнезе у больных ХАГ есть указания на перенесенный вирусный гепатит;
• при ХАГ обнаруживают выраженные изменения структуры и функции печени (цитолитический и холестатический синдром, признаки печеночной недостаточности, гиперспленизм, портальная гипертензия);
• при СКВ поражение печени возникает не всегда и протекает в виде гепатита легкого течения (с умеренными признаками цитолитического синдрома);
• при ХАГ обнаруживают различные маркеры вирусного поражения печени (противовирусные антитела и вирусный антиген).
При первичном ИЭ быстро возникает поражение сердца (недостаточность аортального или митрального клапана), а антибактериальная терапия дает отчетливый эффект. LE-клетки, антитела к ДНК, АНФ, как правило, отсутствуют. При своевременном проведении бактериологического исследования обнаруживают рост патогенной микрофлоры.
При тромбоцитопенической пурпуре (идиопатической или симптоматической) отсутствуют многие синдромы, наблюдаемые при СКВ, типичные лабораторные признаки (LE-клетки, АНФ, антитела к ДНК) и лихорадка.
Наиболее сложна дифференциальная диагностика с другими заболеваниями из группы ДЗСТ. Такие состояния, как ССД и ДМ, могут иметь множество общих черт с СКВ. Это обстоятельство усугубляет возможность обнаружения при этих заболеваниях АНФ и LE-клеток, хотя и в меньшем титре. Основные дифференциально-диагностические признаки - более частое и выраженное поражение внутренних органов (особенно почек) при СКВ, совершенно иной характер поражения кожи при ССД и четкий миопатический синдром при ДМ. В ряде случаев поставить правильный диагноз позволяет только длительное динамическое наблюдение за больным. Иногда на это уходит много месяцев и даже лет (особенно при хроническом течении СКВ с минимальной степенью активности).
Формулировка развернутого клинического диагноза СКВ должна учитывать все рубрики, приведенные в рабочей классификации заболевания. Диагноз должен отражать:
• характер течения болезни (острое, подострое, хроническое), а при хроническом течении (обычно - моноили олигосиндромном) следует указать ведущий клинический синдром;
• активность процесса;
• клинико-морфологическую характеристику поражения органов и систем с указанием стадии функциональной недостаточности (например, при люпус-нефрите - стадия почечной недостаточности, при миокардите - существование или отсутствие сердечной недостаточности, при поражении легких - существование или отсутствие дыхательной недостаточности и др.);
• указание на проводимое лечение (например, глюкокортикоидами);
• осложнения лечения (если они есть).
Лечение
Учитывая патогенез заболевания, больным СКВ рекомендовано комплексное патогенетическое лечение. Его задачи:
• подавление иммунного воспаления и иммунокомплексных нарушений (неконтролируемого иммунного ответа);
• предупреждение осложнений иммуносупрессивной терапии;
• лечение осложнений, возникающих в процессе проведения иммуносупрессивной терапии;
• воздействие на отдельные, резко выраженные синдромы;
• удаление из организма ЦИК и антител.
Прежде всего, необходимо исключить психоэмоциональные стрессы, инсоляцию, активно лечить сопутствующие инфекционные заболевания, употреблять нежирную пищу с высоким содержанием полиненасыщенных жирных кислот, кальция и витамина Д. В период обострения болезни и на фоне лечения цитостатическими препаратами необходима активная контрацепция. Не следует принимать контрацептивы с высоким содержанием эстрогенов, поскольку они вызывают обострение заболевания.
Для подавления иммунного воспаления и иммунокомплексных нарушений при лечении СКВ применяют основные иммуносупрессоры: глюкокортикоиды короткого действия, цитостатические препараты и аминохинолиновые производные. Длительность лечения, выбор препарата, а также поддерживающие дозы определяются:
• степенью активности заболевания;
• характером течения (остротой);
• обширностью вовлечения в патологический процесс внутренних органов;
• переносимостью глюкокортикоидов или цитостатиков, а также существованием или отсутствием осложнений иммуносупрессивной терапии;
• существованием противопоказаний.
В начальных стадиях болезни при минимальной активности процесса и преобладании в клинической картине поражения суставов глюкокортикоиды следует назначать в небольших дозах (преднизолон в дозе менее 10 мг/сут). Больные должны находиться на диспансерном учете, чтобы при возникновении первых признаков обострения заболевания врач мог своевременно назначить лечение глюкокортикоидами в оптимальной дозе.
При хроническом течении болезни с преимущественным поражением кожи в течение многих месяцев можно применять хлорохин (в дозе 0,25 г/сут) или гидроксихлорохин.
При возникновении признаков высокой активности и генерализации процесса с вовлечением в него внутренних органов необходимо немедленно перейти на более эффективное иммуносупрессивное лечение глюкокортикоидам