– это стенокардия, возникающая на стереотипную нагрузку (определенную нагрузку, характерную для каждого пациента существующую у него более 1 месяца от начала первого признака). В зависимости от переносимости нагрузок выделяют 4 функциональных класса:
ФК I – редкие приступы стенокардии, возникающие при значительных физических и психоэмоциональных нагрузках.
ФК II - приступы стенокардии, возникающие при ходьбе на расстоянии 300-500 метров в подъеме на третий этаж.
ФК III – частые приступы стенокардии, возникающие при ходьбе на расстоянии до 100 метров в подъеме на первый этаж, в ночное время.
ФК IV– приступы стенокардии, возникающие на малейшую нагрузку (туалет, переодевания, просмотр телепередач, чтение газет и в покое).
Нестабильная стенокардия
Впервые возникшая стенокардия напряжения
Называется так потому, что ангинозные приступы до этого у больного отсутствовали. Длительность течения впервые возникшей стенокардии определяется 4 неделями с момента возникновения первого ангинозного приступа. Ангинозные приступы у одного и того же больного на протяжение короткого периода времени отличаются по своей выраженности, тяжести, продолжительности. Кейінірек бұл ұстамалар немесе емделеді, немесе тұрақты болып қалады, тұрақты стенокардияға өтеді, немесе инфарк миокард пайда болуымен аяқталады, алғаш стенокардия пайда болысымен стацинарға госпитилизациялануы керек.Позже этого срока, приступы либо излечиваются, либо становятся регулярными, переходя в стабильную стенокардию, либо могут оканчиваться развитием инфаркта миокарда в связи с чем больные впервые с возникшей стенокардией должны госпитализироваться в стационар.
Прогрессирующая стенокардия напряжения
Нередко у больных, длительно страдающих стенокардией, процесс как бы обостряется. Ангинозные приступы учащаются, становятся более тяжелыми и продолжительными, часто изменяется зона иррадиации.
Ухудшение состояния происходит на фоне прежней физической нагрузки. Нитроглицерин в привычных дозах не дает прежнего эффекта. Ее развитию способствует ряд неблагоприятных факторов: стрессовые ситуации, физическое перенапряжение, резкое повышение артериального давления, нерациональное питание и другие неблагоприятные факторы.
Спонтанная стенокардия
Эта форма стенокардии проявляется рядом специфических симптомов. Ангинозные приступы при ней возникают внезапно, без связи с физическими нагрузками, часто протекают циклично, появляясь в одно и тоже время, часто ночью. Боли могут иметь обычную локализацию, значительно более выражены по силе и продолжительности, длятся 10-15 минут и более. В основе лежит спазм коронарных артерий. Этот спазм возникает на резкое изменение температуры окружающей среды (зима-выход из тепла на холод, и приступы в покое).
Диагностика стенокардии:
ЭКГ – во время приступа стенокардии на ЭКГ могут появляться признаки преходящей ишемии в виде высоких заостренных зубцов Т, либо снижения, подъема сегмента ST. После купирования приступа стенокардии, изменение на ЭКГ исчезают.
Лечение:
1. При ангинозном приступе (боли в сердце):
· Удобно усадить больного с опущенными ногами.
· Нитроглицерин таблетки под язык 0,4 мг или аэрозоль 1,25 мг (максимум 3-х кратно через 5 мин) (соблюдать осторожность при САД < 90 мм рт. ст.).
· Физический и эмоциональный покой, доступ свежего воздуха.
· Коррекция АД и сердечного ритма.
Если приступ стенокардии сохраняется (нестабильная стенокардия или подозрение на инфаркт миокарда):
· Гепарин 5.000 ЕД в/в (антикоагулянт - снижает свертываемость крови) либо эноксапарин, фраксипарин (низкомолекулярный гепарин (НМГ)).
· Дать разжевать 0,3 гр. ацетилсалициловой кислоты (антиагрегант) либо клопидогрель 300 мг.
3. Наркотические анальгетики - морфин 1%- 1,0 на физ р-ре дробно в/в с по 3 мг каждые 5-15 мин до купирования боли или появления побочных эффектов
4. Обязательна госпитализация в стационар на носилках после стабилизации состояния больного!
ИНФАРКТ МИОКАРДА
ИНФАРКТ МИОКАРДА – это ишемический некроз участка сердечной мышцы, возникающий вследствие внезапного несоответствия между потребностью миокарда в кислороде и его доставкой по коронарным сосудам.
Этиология: в 95% случаев - атеросклероз коронарных артерий. Реже причиной образования инфаркта миокарда может быть спазм коронарных артерий, воспалительное изменение коронарных сосудов.
Патогенез:
Ведущим механизмом в развитии инфаркта миокарда является тромбоз коронарных артерий. Тромбоз образуется при разрыве атеросклеротической бляшки. Происходит активизация тромбоцитов с их агрегацией и адгезией (слипанием), выброс биологически активных веществ, которые усугубляют нарушение коронарного кровотока. Инфаркт миокарда развивается чаще у мужчин после 30 лет, а у женщин после 50 лет.
Смертность от инфаркта миокарда составляет даже в стационарах 13-17%.
Клиника:
ТИПИЧНЫЙ (БОЛЕВОЙ) ВАРИАНТ – встречается чаще всего (85% случаев). Боль:
1)Появляется внезапно при физической нагрузке или эмоциональном стрессе
2)Локализуется за грудиной
3)Иррадиирует в левое плечо, шею, нижнюю челюсть, между лопаток, левую подлопаточную область
4) Характер пекущий, жгучий («раскаленное железо», «огонь в груди», «разрывается все внутри, горит»)
5) Продолжается более 15 мин
6) Не исчезает при прекращении физической нагрузки или приёме нитроглицерина
-Бледность кожи, обильный холодный пот
- Страх смерти
-Чувство нехватки воздуха или одышка
- Учащенное сердцебиение
Реже бывают другие варианты начала заболевания – АТИПИЧНЫЕ:
АСТМАТИЧЕСКИЙ –проявляется удушьем, одышкой, цианоз, болей обычно не бывает, может перейти в отек легких.
АРИТМИЧЕСКИЙ (нарушения ритма сердца) – проявляется обмороком, внезапная смерть.
ЦЕРЕБРОВАСКУЛЯРНЫЙ –клиника похожа на инсульт головного мозга, острая неврологическая симптоматика.
АБДОМИНАЛЬНЫЙ боль в эпигастральной области живота, тошнота, рвота (клиника «острого живота»).
МАЛОСИМПТОМНЫЙ –слабость, непонятные ощущения в грудной клетке.
Течение заболевания: даже при неосложненном инфаркте, длится несколько месяцев.
Периоды инфаркта миокарда:
1. Острый – длится 7-10 дней.Наибольшая летальность отмечается именно в этот период, особенно в первые сутки. В этот период общее состояние тяжелое, повышается температура тела, максимально изменяются лабораторные показатели и ЭКГ и могут возникнуть осложнения.
2. Подострый – продолжается 28-30 дней с момента начала заболевания. В этот период некротизированный участок сердечной мышцы замещается соединительной тканью при этом нормализуются лабораторные данные, показатели ЭКГ.
3. Период рубцевания – длится до 8 недель с начала заболевания. К его окончанию в зоне некроза формируется рубцовая ткань. С окончанием периода рубцевания завершается так называемый "острый инфаркт миокарда", после чего заболевание у того же больного обозначают как "постинфарктный кардиосклероз".
4. Реабилитационный период – от 6 месяцев до 1 года.
Диагностика:
ЭКГбольшую роль играет ЭКГ. Наиболее характерны изменения на ЭКГ при инфаркте миокарда:
· Наличие патологического зубца Q.
· Снижение амплитуды зубца R по мере приближения к зоне некроза.
· Дискордантность комплекса QRS и зубца Т.
· Подъем сегмента ST выше или ниже изолинии («кошачья спинка»).
На рисунке 12 представлены изменения на ЭКГ в различные периоды инфаркта миокарда.
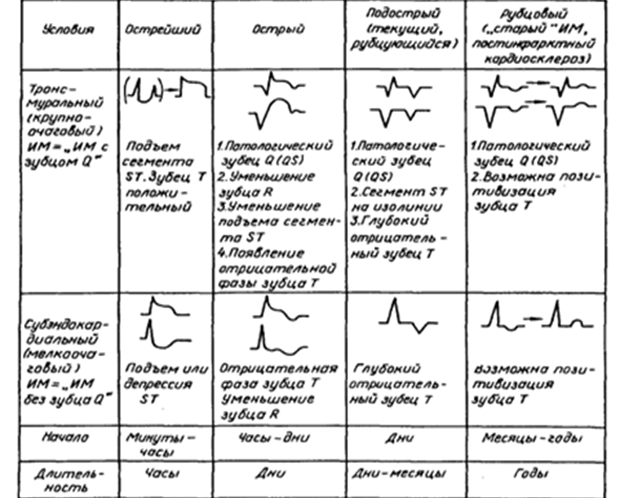
ЭКГ-да миокард инфаркты кезіндегі түрлі өзгерістер
12 сурет
Изменения на ЭКГ в различные периоды инфаркта миокарда
Рисунок 12
ЭКГ –ғы өзгерістер стенкокардияға қарағанда ұзақ уақыт, айға жылға дейін сақталады. ЖҚА- лейкоцитоз, ЭТЖ жоғарлауы.
Миокард инфарктың экспресс диагностикасы: қанда Т – тропониннің болуы.
Миокард инфарктың асқынуы: ерте және кеш.
Ерте асқынулар:
· Кардиогенді шок Изменения на ЭКГ остаются длительное время, месяцы, годы в отличие от стенокардии.
ОАК – лейкоцитоз, повышение СОЭ.
Экспресс диагностика инфаркта миокарда:определение в крови тропонина - Т.
Осложнения инфаркта миокарда: ранние и поздние.
Ранние осложнения:
· Кардиогенный шок Миокардтың жұмыс істеу қабілеттілігінің қысқаруының бірден төмендеуінен туындайды.возникает вследствие резкого снижения сократительной способности миокарда. Клиника: резкое снижение АД ниже 80/60, заторможенность, бледность кожных покровов, цианоз конечностей, губ, похолодание конечностей, пульс нитевидный.
· Острая левожелудочковая недостаточность (отек легких). Некрозмиокарда ведет к снижению сократительной способности левого желудочка. Происходит переполнение сосудистого русла в малом круге кровообращения избыточным объемом крови. Избыточный объем плазмы пропотевает через стенки сосудов в альвеолы легких и смешивается с кислородом, приводя к образованию пены и отеку легких. Пациент жалуется на затрудненное дыхание, одышку, ЧД 40-60 в минуту, положение ортопноэ. Дыхание шумное, слышны на расстояние разнокалиберные хрипы. Изо рта - пена с кровью розового цвета.
· Нарушение сердечного ритма. Грозным осложнением является желудочковая тахикардия, фибрилляция желудочков, которые ведут к клинической смерти.
· Нарушение атриовентрикулярной проводимости. Полная блокада сердца, ЧСС менее 40 в мин.
· Разрывы миокарда – пациент жалуется на резкую боль в сердце и быстро теряет сознание, резкое падение АД, цианоз лица, и верхней половины туловища, смертельные исходы почти в 100% случаев.
Поздние осложнения – развиваются после трех суток заболевания.
· Перикардит.
· Формирование острой аневризмы сердца – это истончение стенки сердца с выключением ее из сократительных движений.
Отдаленные осложнения.
· Синдром Дресслера – он возникает на 3-4 неделе заболевания в результате образования аутоантител на некротизированные ткани миокарда. Характерен перикардит, плеврит, артрит плечевого сустава, повышение температуры тела, лейкоцитоз, повышение СОЭ.
· Хроническая аневризма сердца.
· Тромбоэмболия в системе легочной артерии – возникает вследствие формирования тромбов в венах нижних конечностей при длительном постельном режиме.Клиника: острая боль в грудной клетке при вдохе.
Исход ОИМ – постинфарктный кардиосклероз.
Неотложная помощь при инфаркте миокарда:
1) Физический и эмоциональный покой
2) Нитроглицерин таблетки под язык 0,4 мг или аэрозоль 1,25 мг (максимум 3-х кратно через 5 мин) (соблюдать осторожность при САД < 90 мм рт. ст.)
3) Кислород –4-8 л/мин, если насыщение кислородом < 90%
4) Морфин 1%- 1,0 на физ. р-ре дробно в/в по 3 мг каждые 5-15 мин до купирования боли или появления побочных эффектов
5) Ацетилсалициловая кислота – 0,3 разжевать или клопидогрел – 300 мг
6) Фондапаринукс – 2,5 мг п/к или эноксапарин –30 мг в/в или гепарин (при отсутствии НМГ) внутривенно 5000 ЕД
7) Изосорбита динитрат 10 мг внутривенно капельно медленно под контролем АД (при нормальном и повышенном АД)
8) При крупноочаговом инфаркте миокарда - альтеплаза в/в или стрептокиназа – в/в
9) Госпитализация после стабилизации состояния на носилках в кардиореанимацию, минуя приемное отделение
В стационаре: после стабилизации показателей гемодинамики - ЧСС, АД – купирование болевого симптома. Режим расширяется, к концу первых суток заболевания Разрешены повороты в постели с опущенными ногами. На четвертые сутки стояние у кровати. На пятые сутки ходьба возле кровати. На шестые и седьмые разрешается ходьба на 3-7 метров по палате.
Психологическая реабилитация: Больному внушается оптимизм, терпеливость. Ограничение объема жидкости, пищи. Физиологические отправления в первые трое суток в судно. Отмена курения, беседа с родственниками. Назначают ЛФК, через три недели больного отправляют в стационар на реабилитацию, после чего больного ставят на «Д» учет.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ КАРДИОГЕННОМ ШОКЕ: Больного уложить, приподнять нижние конечности, в/в физ. р-р, 0,9% р-р натрия хлорида, в/в р-р дофамина.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ОТЕКЕ ЛЕГКИХ. Кислород, пеногаситель (кислород пропускают через 96% спирт), 33% р-р спирта в/в медленно, мочегонные препараты (фуросемид).
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ НАРУШЕНИЯХ РИТМА СЕРДЦА. Лидокаин 90-120 мг, новокаинамид.