СОДЕРЖАНИЕ
| Введение……………………………………………………………………………………….. | |
| Глава 1 Характеристика заболевания……………………………………………………….. | |
| 1.1 Этиология и патогенез………………………………………………………... | |
| 1.2 Клиническая картина…………………………………………………………. | |
| 1.3 Классификация………………………………………………………………... | |
| Глава 2 Методы лечения гастрита…………………………………………………………… | |
| 2.1 Диагностика заболевания………………………………………………………… | |
| 2.2 Лечение …………………………………………………………………………… | |
| 2.2.1 Лечение острого гастрита ……………………………………………………… | |
| 2.2.2 Лечение хронического гастрита……………………………………………….. | |
| 2.3 Профилактика гастрита…………………………………………………………... | |
| Заключение …………………………………………………………………………………… | |
| Список использованных источников……………………………………….......................... |
ВВЕДЕНИЕ
Цель: охарактеризовать заболевание человека – гастрит.
Задачи:
1. Охарактеризовать этиологию и патогенез гастрита.
2. Рассмотреть клиническую картину гастрита.
3. Привести классификацию гастрита.
4. Указать методы диагностики, лечения и профилактики гастрита.
Гастрит – это заболевание, связанное с воспалением и дистрофическим изменением слизистой желудка. На современном этапе гастрит рассматривается как заболевание, которое может возникнуть как под действием одного основного фактора, так и по причине их сочетания. Основные причины:
1. присутствие в слизистой желудка специфической бактерии Helicоbacter pylori (85% хронических гастритов);
2. аутоиммунные механизмы (организм рассматривает клетки желудка как инородные и вырабатывает к ним специфические белки – иммуноглобулины);
3. нарушение транзита пищи по желудочно-кишечному тракту;
4. пищевая аллергия;
5. избыточное применение лекарственных средств, повреждающих слизистую оболочку желудка;
6. нарушение ритма питания, недоброкачественная пища, злоупотребление избыточно горячей или холодной пищи, непривычные для человека гастрономические особенности пищи;
7. курение;
8. злоупотребление алкоголем;
9. профессиональные вредности (тяжёлая промышленность и др.);
10. внутренние факторы (хронические очаги инфекции – синуситы, кариозные зубы и т.д.; нарушения обмена веществ (избыточный вес и ожирение, подагра); заболевания эндокринной системы) [4].
Невзирая на огромное количество причин возникновения гастрита, все они делятся на:
1. первичные (когда воспаление слизистой желудка рассматривается исключительно как заболевание этого органа)
2. вторичные (воспаление возникает из-за болезненного состояния других органов и систем, на фоне выраженной интоксикации организма).
В России эта болезнь считается наиболее актуальной и распространенной. Статистика показывает, что заболевание органов пищеварения составляет около 35%, а среди болезней желудка 80-85%. К наиболее опасной форме относится атрофический гастрит, который несет предрасположенность к образованию опухолей. Заболеваемость им достигает 5% у людей, в возрасте до 30 лет, от 31 до 50 лет – 30%, после 50 лет – 50-70% [18].
Не менее актуальной в России является острая форма, которая откладывает негативный отпечаток на самочувствии человека. Статистика показывает, что неправильное и несбалансированное питание, а также вредные привычки, отрицательно влияют на организм человека и способствует развитию заболеваний, связанных с желудком, которые характеризуются определенной формой и степенью тяжести.
Актуальность развития заболеваний желудочно-кишечного тракта в нашей стране достаточно велика, поэтому своевременное обращение к специалистам поможет выявить заболевание на ранней стадии и устранить очаги, которые спровоцировали образование и, способствуют дальнейшему развитию этого заболевания.
Статистика гастрита в России показывает, что острая форма заболевания менее актуальна на сегодняшний день, но является наиболее опасной для людей, так как имеет довольно быстрое прогрессирование. Его появление связывают с кишечными инфекциями, которые могут вызывать бактерии и токсины. Данная форма болезни может быть спровоцирована приемом лекарственных препаратов и химическими веществами, которые повреждают слизистую желудка. Статистика показывает, что наиболее развитой острой формой данного заболевания является эрозивный гастрит, вызванный бактерией Helicоbacter pylori, образующий эрозии на слизистой желудка [1].
Актуальность хронического гастрита превышает острую форму заболевания и его статистика достигает максимальной оценки. Он протекает в организме длительный период времени, за который видоизменяется слизистая желудка. В результате, это заболевание переходит в хроническую форму, которая характеризуется появлением периодов обострений. Причинами возникновения может послужить нарушенный обмен веществ и употребление горячей пищи.
Атрофический гастрит является актуальным на сегодняшний день и довольно опасным. Его статистика приведена выше. В результате воспалительного процесса происходит отмирание желез и нарушается процесс расщепления пищи. Статистика показывает, что эта форма гастрита в России достаточно распространена и опасна для здоровья человека [8].
ГЛАВА 1
ХАРАКТЕРИСТИКА ЗАБОЛЕВАНИЯ
Этиология и патогенез
Такое воспаление желудка, как гастрит возникает при воздействии химических, бактериальных, механических и термических факторов (рисунок 1). В результате у больного понижается аппетит, появляется отрыжка, ощущение тяжести и боли после еды, а также изжога. Все это называется: нарушение пищеварительного процесса. Кроме того, у человека, который заработал гастрит, наблюдается ощущение усталости, снижение общего хорошего состояния организма и быстрая утомляемость [7].

Рисунок 1 – Слизистая желудка при гастрите
При несоблюдении правил лечения, прописанного врачом и, конечно же, диеты, возможно дальнейшее перерастание гастрита в острую, затяжную форму, также может возникнуть язва желудка. Ниже мы рассмотрим этиологию и патогенез обеих форм этого воспалительного процесса.
Внешняя этиология:
1. вредные привычки в пище (острая, жареная и копченая пища);
2. нерегулярные приемы недоброкачественной пищи;
3. употребление алкоголя, ведь он способствует усиленному выделению желудочного сока;
4. курение (особенно постоянное курение, особенно на голодный желудок);
5. профессиональные факторы, особенно вредное производство (условия запыленности).
Внутренняя этиология (рисунок 2):
1. нарушения эндокринной системы;
2. нарушение кровообращения и дыхания, которые ведут к тканевой гипоксии;
3. воспаления легких, по большей мере хронические, воспаления внутренней поверхности рта, а также носа и глотки [19];
4. нарушение пищеварения;
5. хронические гепатиты, панкреатиты, цирроз печени и др. заболевания органов системы пищеварения;
6. плохая работа выделительной системы;
7. нарушения иммунитета.
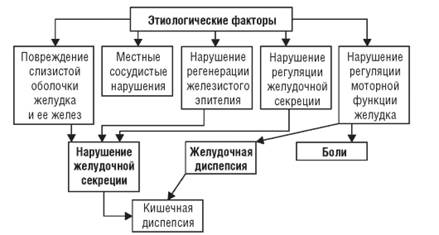
Рисунок 2 – Этиология гастрита
Среди достаточно распространенных симптомов данного заболевания можно назвать ноющую тупую боль в области живота, ощущение тяжести в желудке, изжогу, тошноту, расстройство аппетита и неприятный привкус в ротовой полости. На начальном этапе заболевания секреторная работа желудка сохраняется в привычных пределах или усиливается, а еще она может ослабевать. Среди патогенеза затяжного гастрита по истечении некоторого времени может наблюдаться снижение секреции желез и наблюдается уменьшение желудочного сока [3].
Патогенезы для различных островоспалительных процессов по изменению слизистой оболочки при остром гастрите:
1. Катаральный. В этом случае слизистая оболочка утолщается, наполняется кровью, покрывается большим количеством слизи. Эрозии и кровоизлияния появляются на поверхности. Именно в этом случае начинают говорить об эрозивном гастрите.
2. Патогенез фиброзного гастрита. Здесь уже происходят некротические изменения слизистой области желудка, на поверхности которой образуются пленки. Они сопровождают пропитывание зоны некроза фибринозно-гнойным экссудатом. Иногда может формироваться глубокий некроз.
3. Некротический. Основным патогенезом в подобном воспалительном изменении являются колликвационный и коагуляционный некроз. В этом случае происходит разрушение не только слизистой оболочки, но и слоев стенки, которые расположены глубже. Образуются эрозии, перфоративные и острые язвы [2].
Клиническая картина
Гастриты отличаются разнообразием признаков, но могут протекать и без ярко выраженных проявлений. Наиболее характерный симптом – боль в области солнечного сплетения, усиливающаяся после приема некоторых видов пищи, жидкостей и лекарств, особенно обладающих повышенной агрессивностью к слизистой оболочке желудка. Иногда боль усиливается в промежутке между приемами пищи. При гастрите противопоказаны острая пища, алкоголь, газированные напитки и другие продукты, употребление которых приводит к обострению гастрита.
Важными, но менее постоянными признаками гастрита, являются изжога, рвота и отрыжка. Болезнь иногда проявляется вздутием живота и частым отхождением газов. Появление двух и более из вышеуказанных симптомов на фоне болей в животе является основанием подозревать гастрит. На заболевание указывает и прием незадолго до приступа болей острой пищи, лекарственных препаратов и агрессивных жидкостей [5].
Значительно сложнее определить симптомы хронического гастрита. Длительное время признаки болезни ограничиваются нерегулярным стулом, налетом на языке, быстрой утомляемостью, урчанием и переливами в животе в промежутке между приемами пищи, метеоризмом, периодически возникающими поносами или запорами.
Гастрит в хронической форме обычно не оказывает существенного влияния на клиническое состояние больного, за исключением снижения качества жизни. В легкой форме хронический гастрит характеризуется запорами и поносами. В тяжелой форме, кроме указанных – частым отхождением кишечных газов, анемией, сонливостью, холодным потением, усиленной перистальтикой, дурным запахом изо рта [6].
Наиболее распространенные признаки гастритов с повышенной кислотностью, кроме общих симптомов (рвота, тошнота):
1. Длительные боли в солнечном сплетении, исчезающие после приема пищи;
2. Частые поносы;
3. Изжога после употребления кислой пищи;
4. Частые позывы на отхождение газов изо рта – отрыжка.
Наиболее распространенные признаки гастритов с пониженной или нулевой кислотностью:
1. Постоянный неприятный привкус во рту;
2. Тяжесть в животе после еды;
3. Отрыжка «тухлыми яйцами»;
4. Урчание;
5. Тошнота в утренние часы;
6. Проблемы с регулярностью дефекации;
7. Отвратительный запах изо рта.
Рецидив хронического гастрита характеризуется многообразием признаков, наиболее часто встречаются следующие симптомы [10]:
1. Постоянная или периодическая боль в солнечном сплетении, которая усиливается сразу после еды, или наоборот, при длительном голодании;
2. Отрыжка воздухом, жжение в грудине, изжога после приема пищи, металлический привкус во рту;
3. Тошнота, утренняя рвота полупереваренной пищей с характерным кислым привкусом, иногда рвота желчью;
4. Усиленное слюноотделение, жажда, слабость;
5. Проявления диспепсии (запор, понос);
6. Головокружение, сердцебиение, головная боль.
Симптомы обострения эрозивных (тяжелых) форм гастрита дополняются рвотой с кровяными сгустками, иногда рвотой с темным цветом рвотных масс. Желудочное кровотечение во время дефекации проявляется калом черного цвета. Иногда желудочное кровотечение возможно определить только лабораторными методами. Массированное внутреннее кровотечение проявляется бледностью кожи и слизистых оболочек и легко определяется по цвету склер глаз, головокружению, шуму в ушах [15].
Гастралгии – боли в области брюшной стенки (полости) – важный симптом гастрита. Между тем, боли сопровождают и другие заболевания органов брюшной полости, которые обобщенно называют '»острый живот'». Неприятные ощущения проявляются в виде резей, а также колющих, давящих, стреляющих, жгучих и других видов боли. Синдром острого живота – это может быть аппендицит, холецистит, панкреатит, рак желудка, рефлюксы, закупорка кишечника и другие патологии. Все боли при вышеуказанных заболеваниях в той или иной мере сочетаются с иными симптомами, характерными для гастрита – рвотой, тошнотой, отрыжкой, запором, поносом, изменением температуры тела. Боли, напоминающие гастралгию, могут быть симптомом инфаркта миокарда, воспаления оболочек сердца и легких, переломов ребер. Боль в желудке может наблюдаться при вирусных, бактериальных и паразитарных патологиях в кишечнике, специфических женских проблемах, неврозах, сахарном диабете [16].
В домашних условиях можно распознать боль, обусловленную именно гастритом. Наиболее характерными для гастрита и отличающими его от других патологий «острого живота» являются боли, усиливающиеся после:
1. Приема пищи, особенно острой и копченой;
2. Употребления алкоголя или определенных лекарств, в частности, нестероидных противовоспалительных препаратов;
3. Длительного перерыва в приеме пищи.
Остальные варианты возникновения болей в желудке при отсутствии навыков клинической работы и возможности использовать лабораторные и инструментальные методы исследования можно легко спутать с симптомами других недугов.
Малыши более подвержены гастриту, чем люди в зрелом возрасте. Случается это чаще всего по вине Helicobacter pylori, нарушений в рационе, отравлений некачественной едой, а также ротавируса. Чаще всего у детей гастрит начинает развиваться в первые школьные годы, а также при погрешностях в меню. У малышей заболевание проходит только в острой форме. Признаки достаточно характерны и явны: боль в эпигастрии, рвота, диарея, отвращение к еде. Определение заболевания и терапия у детей проходит также как у пациентов зрелого возраста [11].
Практически все формы заболевания (кроме флегмонозного) не грозят жизни больного. Но если пренебрегать консультациями гастроэнтеролога и не лечить недуг, он может вызвать: кровотечение в желудке рак желудка язву желудка или кишечника. На общее состояние пациента гастрит также оказывает негативное действие: человек худеет, боится съесть что-то не то, иногда рвота после еды заставляет людей есть как можно меньше, некоторые страдают от изжоги. Гастрит рано или поздно вызывает анемию и авитаминоз.
Симптомы заболевания очень различны в зависимости от типа недуга. Острая форма протекает с такими проявлениями: боль в эпигастрии: острая и протекающая приступами, а иногда непроходящая. Нередко боль связана с едой, она обостряется на голодный желудок или сразу после трапезы, позывы к рвоте, которые обнаруживаются тотчас после еды, изжога, которая появляется после трапезы, кислая отрыжка, на голодный желудок или сразу после трапезы, множественные эпизоды рвоты, поначалу выходит полупереваренная пища очень кислая, затем просто слизь и желчь, увеличение выработки слюны – это ответ организма на нарушение переработки еды, а в некоторых случаях недостаток слюны (сочетается с рвотой), диарея или запор, нарушение состояния человека в целом: слабость, обильное потоотделение, мигренеподобные боли, тахикардия, увеличение температуры тела [13].
Острая эрозивная форма заболевания вызывает все уже перечисленные признаки, но еще и симптомы кровоизлияния в желудок: боль в эпигастрии на голодный желудок либо через час после еды, отрыжка, тошнота, изжога, рвота, в рвотных выделениях примесь темно коричневых плотных образований или прожилок, каловые массы по виду напоминают деготь. Признаки хронического атрофического гастрита (а также аутоиммунного): потеря аппетита зловоние из полости рта отрыжка со зловонными выделениями ощущение тяжести в желудке после трапезы тянущая боль после трапезы или через четверть часа позывы к рвоте после еды диарея или запор повышенное газообразование, бульканье в животе ногти становятся ломкими, волосы блеклыми, нехватка гемоглобина в крови [10].
Классификация
В зависимости от клинических проявлений и характера повреждения слизистой оболочки желудка рассматривают следующие типы острого гастрита:
1. Катаральный гастрит (лат. gastritis catarrhalis). Синонимы: простой гастрит, банальный гастрит. Катаральный гастрит является чаще всего следствием пищевых отравлений и неправильного питания. Он характеризуется инфильтрацией лейкоцитов в слизистую оболочку желудка, воспалительной гиперемией, дистрофическими изменениями эпителия.
2. Фибринозный гастрит (лат. gastritis fibrinosa). Синонимы: дифтеритический гастрит. Фибринозный гастрит возникает при отравлении кислотами, сулемой или при тяжёлых инфекционных заболеваниях.
3. Острый фибринозный гастрит проявляется дифтеритическим воспалением слизистой оболочки желудка. Коррозийный гастрит (лат. gastritis corrosiva). Синонимы: некротический гастрит, токсико-химический гастрит [20].
4. Коррозийный гастрит возникает из-за попадания в желудок концентрированных кислот или щёлочей, солей тяжёлых металлов. Коррозийный вид гастрита характеризуется некротическими изменениями тканей желудка.
5. Флегмонозный гастрит (лат. gastritis phlegmonosa). Синонимы: Гнойный гастрит. Причины — травмы и осложнения после язвенной болезни или рака желудка, некоторых инфекционных болезней. Характеризуется гнойным расплавлением стенки желудка и распространением гноя по слизистому слою, и как следствие – интоксикацией организма.
По этиологии хронический гастрит делят на:
1. Тип А: аутоиммунный, или фундальный гастрит. Воспаление вызвано антителами к обкладочным клеткам желудка. Обычно сопровождается развитием пернициозной анемии [19];
2. тип B: бактериальный, или антральный гастрит, связанный с обсеменением слизистой оболочки желудка бактериями Helicobacter pylori — составляет до 90 % всех случаев хронического гастрита;
3. тип С: химический гастрит, или геморрагический (эрозивный) гастрит — развивается вследствие заброса жёлчи и лизолецитина в желудок при дуоденогастральном рефлюксе или в результате приёма некоторых классов лекарств (НПВП (нестероидные противовоспалительные препараты) и др.).
Кроме того, существуют также смешанные — AB, AC и дополнительные (лекарственный, алкогольный, и др.) типы хронического гастрита (рисунок 3):
1. Атрофический гастрит. Характеризуется атрофией специализированных клеток в глубоких слоях слизистой оболочки желудка.
2. Гипертрофический гастрит. Основными проявлениями этой формы гастрита являются выраженное утолщение слизистой оболочки желудка и значительная пролиферация его эпителия [18].
3. Полипозный гастрит. Возникает обычно на фоне распространенного атрофического гастрита в результате дисрегенераторной гиперплазии слизистой оболочки желудка. Его клинические проявления соответствуют чаще всего таковым у больных хроническим гастритом с секреторной недостаточностью, а иногда вообще могут отсутствовать. В редких случаях полипозный гастрит является источником желудочных кровотечений [4].

Рисунок 3 – Вида гастритов
ГЛАВА 2
МЕТОДЫЛЕЧЕНИЯ ГАСТРИТА
[3]
Диагностика
Этапы диагностики гастрита:
1. Клиническая диагностика — анализируются жалобы больного, анамнез, данные осмотра пациента, высказывается предположительный диагноз и составляется рациональный план инструментального обследования.
2. Эндоскопическая диагностика (рисунок 4) с обязательной биопсией — уточняется наличие бактерии Helicobacter pylori, характер и локализация изменений слизистой оболочки желудка, наличие предраковых изменений слизистой оболочки желудка. Для биопсии берётся не менее чем 5 фрагментов (2 — из антрального отдела, 2 — из тела желудка, 1 — из угла желудка) [3].

Рисунок 4 – Эндоскопия гастрита
3. Дыхательная диагностика — уточняется наличие бактерии Helicobacter pylori. Данный метод предполагает приём пациентом мочевины нормального изотопного состава и последующее измерение концентрации аммиака с помощью газоанализатора.
4. Лабораторная диагностика — клинический анализ крови, биохимический анализ крови, клинический анализ мочи, клинический анализ кала, анализ кала на скрытую кровь, выявление инфекции Helicobacter pylori.
5. Ультразвуковое исследование печени, поджелудочной железы, желчного пузыря — для выявления сопутствующих заболеваний желудочно-кишечного тракта. — Внутрижелудочная рН-метрия — определение состояния секреции и диагностика функциональных нарушений при кислотозависимых заболеваниях ЖКТ.
6. Электрогастроэнтерография — исследование моторно-эвакуаторной функции желудочно-кишечного тракта с целью определения дуоденогастрального рефлюкса.
7. Манометрия верхних отделов желудочно-кишечного тракта, с помощью которой определяется наличие или отсутствие рефлюкс-гастрита (в норме в двенадцатиперстной кишке давление 80-130 мм вод. ст., у пациентов с рефлюкс-гастритом оно повышено до 200-240 мм вод. ст.) [16].
Не смотря на выраженные симптомы, точный диагноз «гастрит» может быть поставлен только после фиброгастроскопического исследования (ФГС). Данная процедура подразумевает подготовку: голодание минимум 10–12 часов перед тестом (поэтому исследование назначают, как правило, на первую половину дня). Суть ФГС — исследование стенок пищевода, желудка, двенадцатиперстной кишки при помощи микрокамеры, а также — взятие желудочного материала для исследования. Таковым может стать желудочный сок и соскоб (биопсия) изъязвленных участков пищеварительной системы. В дальнейшем данный материал поступает в лабораторию и определяется главное — присутствуют ли в месте изъязвлений та самая Helicobacter pylori.
ФГС — ведущий способ диагностики гастрита на сегодня. Между тем, для уточнения диагноза, врач может также назначить следующие анализы (таблица 1) [5].
Таблица 1
Дополнительные виды исследования при гастрите
| Вид исследования | Что показывает | Способ диагностики |
| Узи поджелудочной железы | Исключает панкреатит (схожие симптомы) | Исследование аппаратом Узи верхнего отдела брюшной полости |
| Определение антител IgM к Helicobacter pylori | Раннюю стадию болезни | Анализ крови |
| Определение антител IgA к Helicobacter pylori | Местное сильное воспаление | Анализ крови |
| Определение антител IgG к Helicobacter pylori | Подтверждает инфицированность, антитела появляются через 3-4 недели после инфицирования и сохраняются некоторое время после лечения | Анализ крови |
| Антигенный тест к Helicobacter pylori | Подтверждает наличие в организме бактерии | Анализ кала |
| Клинический анализ крови | Показывает изменения в формуле крови и наличие воспалительного процесса | Анализ крови |
| Тесты на онкомаркеры | Исключают или подтверждают злокачественный процесс в местах изъязвления | Анализ крови |
Лечение заболевания
Лечение гастритов обычно проводится амбулаторно, то есть не требует госпитализации в стационар. Конкретная схема лечения определяется тяжестью и длительностью течения, формой заболевания, секреторной активностью, общим состоянием человека и т.д. Однако в лечении всех форм гастрита имеются общие правила и закономерности. Лечение любой формы гастрита состоит из соблюдения диеты и приема необходимых лекарственных препаратов, устраняющих тягостные симптомы и воздействующих на причины развития заболевания.
Во-первых, терапия гастрита требует соблюдения диеты №1 (таблица 2), которая должна строиться с учетом следующих принципов [15]:
1. Следует тщательно пережевывать пищу, кушая медленно и спокойно;
2. Принимать пищу следует маленькими порциями по 4 – 5 раз в сутки;
3. Пища должна быть теплой, а не горячей и не холодной;
4. Питание должно содержать все необходимые витамины, микроэлементы, а также достаточное количество жиров, белков и углеводов;
5. При гастрите с повышенной кислотностью желудочного сока необходимо ограничить прием кислых, пряных, острых, соленых продуктов и блюд, например, цитрусовые, ржаной хлеб, капуста, грибы, чеснок, редька, лук и т.д. [16];
6. При гастрите с пониженной кислотностью желудочного сока необходимо включать в рацион стимуляторы секреторной функции, такие, как натуральный кофе, овощные супы, соки из свежих овощей и фруктов, зелень, компоты и др.;
7. При любой форме гастрита необходимо исключать из рациона продукты, содержащие грубую клетчатку, раздражающую слизистую желудка. К таким продуктам относятся репа, редис, редька, виноград, капуста, жилистое мясо, шкурка птиц, хрящи и т.д.;
8. Необходимо полностью отказаться от курения и алкогольных напитков [10].
Таблица 2
Диета при гастрите
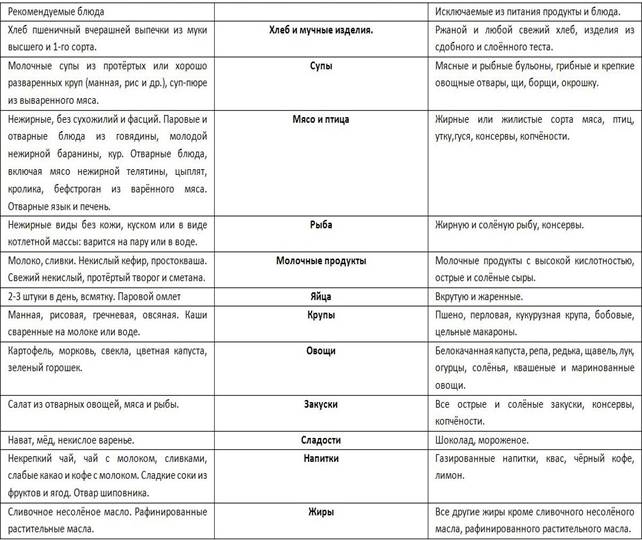
Резюмируя вышесказанное, можно сделать вывод, что диета для лечения гастрита должна быть щадящей, а приемы пищи небольшими и частыми. Щадящая пища означает необходимость исключить механическое и температурное раздражение слизистой оболочки желудка. То есть пища должна быть теплой, не содержащей грубую клетчатку, а также не пряной, не острой и не соленой. В период ремиссии заболевания следует питаться в обычном режиме, минимизировав потребление соли, а также исключив из рациона углеводистые продукты (хлеб, макароны, картофель и т.д.) [2].
Для лечения гастритов используются следующие группы медикаментов:
1. Антибиотики (Метронидазол, Амоксициллин) и препараты висмута для лечения острого и хронического гастрита, вызванного Хеликобактер Пилори;
2. При пониженной кислотности желудочного сока принимают Ацидин-пепсин или стимуляторы секреторной активности, такие, как препараты кальция, Эуфиллин, Плантаглюцид, Инсулин;
3. Ферменты – Пепсин, Панкреатин, Холензим, Фестал, Мексаза, Панзинорм, Пензитал и т.д.;
4. Спазмолитические препараты (болеутоляющие) – Метацин, Платифиллин, Атропин, Но-Шпа, Папаверин, Галидор;
5. Антациды – Алмагель, Викалин, Викаир, Ренни и т.д.;
6. Горечи (гранатовый сок, настой корня одуванчика и др.), необходимые для стимуляции аппетита и улучшение секреции при пониженной кислотности желудочного сока [11];
7. Противовоспалительные препараты – например, Де-Нол;
8. Препараты, усиливающие регенерацию слизистой оболочки желудка, такие, как Метацил, Пентоксил, Нуклеинат натрия, витамины С, В6, В12, и РР;
9. Гастропротекторы – Сукралфат, Метилурацил. При имеющихся расстройствах двигательной функции желудка в сочетании с гастритом, для его лечения необходимо принимать препараты, регулирующие моторику, такие, как Домперидон (Мотилиум), Итоприд, Метоклопрамид (Церукал). Помимо диеты и лекарственных препаратов, в лечении гастритов используются приемы физиотерапии. Прекрасным эффектом обладает электрофорез с новокаином и лечебная физкультура [8].