Боль в эпигастральной области: язвенная болезнь и гастрит.
Алгоритм: боль в эпигастральной области
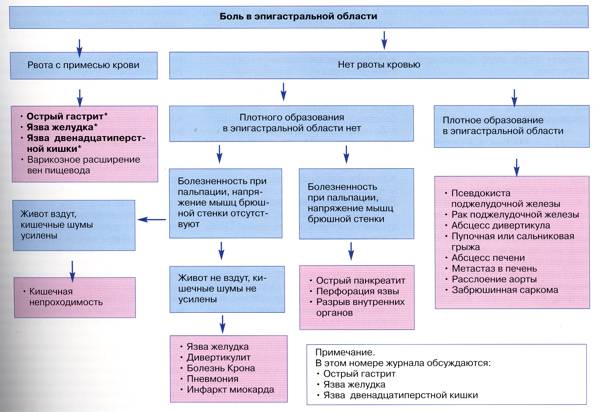
Язва желудка и двенадцатиперстной кишки
Общие сведения
• Язва двенадцатиперстной кишки (ЯДПК) чаще всего локализуется в луковице. При обнаружении язвы в дистальных отделах двенадцатиперстной кишки следует предположить синдром Золлингера–Эллисона.
• Язва желудка (ЯЖ) встречается реже ЯДПК (если не принимаются нестероидные противовоспалительные препараты – НПВП). Часто локализуется по малой кривизне в антральном отделе и в препилорической области.
• Язвы пищевода. Язва в нижних отделах пищевода может быть симптомом пищевода Баррета на фоне хронического рефлюкса желудочного содержимого в пищевод.
• Эктопические язвы желудка могут возникать у больных, имеющих меккелевский дивертикул или в других зонах эктопического расположения слизистой оболочки желудка.
Наследственная предрасположенность:
выше частота фенотипов HLA-B12, B-5, Bw35.
Возрастной пик:
• ЯДПК 25–75 лет (редко до 15 лет)
• ЯЖ 55–65 лет (редко в возрасте <40)
Половая предрасположенность:
• ЯДПК: мужчины преобладают (минимально)
• ЯЖ: у мужчин и женщин с одинаковой частотой (при приеме НПВП преобладают женщины)
Клиническая картина
Язва двенадцатиперстной кишки
• Ноющая или жгучая боль в эпигастральной области через 1–3 ч после еды, уменьшающаяся после приема пищи, антацидов или антисекреторных препаратов.
• Ночная боль, заставляющая пациента рано вставать.
• Боль в эпигастрии в 60–90% (часто дискомфорт, схваткообразная боль, голодные схватки). Неспецифические диспепсические жалобы (вздутие живота, непереносимость каких-либо продуктов) в 40–70%.
• Более 1/3 больных старше 60 лет не предъявляют жалоб на боль в животе.
• Симптоматические периоды сменяются интервалами (недели или месяцы), когда пациент чувствует себя здоровым. Обострения весной и осенью.
• Раннее чувство насыщения, отсутствие аппетита, потеря массы тела, отрыжка, задержка бария в желудке, тошнота, рвота свидетельствуют о присоединении стеноза привратника.
• Изжога (гастроэзофагеальный рефлюкс).
• Внезапная острая боль в эпигастрии с иррадиацией в правое плечо, симптомы раздражения брюшины, воздух под диафрагмой указывают на перфорацию.
• Спутанность сознания, обморок, рвота кровью или мелена говорят о наличии кровотечения.
Язва желудка
• Клиническая картина сходна с симптомами ЯДПК.
• НПВП-индуцированные язвы часто не дают симптомов; первым симптомом может стать перфорация или кровотечение.
• Боль в эпигастрии после еды наблюдается редко; раннее чувство насыщения, тошнота, рвота заставляют предполагать стеноз привратника.
• Потеря массы тела наблюдается как при доброкачественных, так и при злокачественных язвах желудка.
Возможные осложнения
• Кровотечение наблюдается в 25% случаев (становится первым симптомом в 10% случаев).
• Перфорация происходит в <5% случаев, как правило, на фоне применения НПВП.
• Стеноз выходного отдела желудка возникает у 5% больных с язвой двенадцатиперстной кишки или пилорического отдела. Чаще встречается у мужчин.
• Риск рака желудка у пациентов, инфицированных H.pylori, повышен в 9 раз.
Этиология
В развитии ЯДПК и ЯЖ играет роль несколько факторов. H.pylori -ассоциированный гастрит обнаруживается у >80% больных с ЯДПК и >60% больных с ЯЖ.
• Дисбаланс между агрессивными факторами (кислота желудочного сока, пепсин, желчные кислоты, ферменты поджелудочной железы) и факторами защиты, поддерживающими стабильность слизистой оболочки (слизь, бикарбонаты, кровоснабжение, простагландины, факторы роста), что может быть обусловлено инфекцией H.pylori.
• Ульцерогенные лекарственные препараты (например, НПВП).
• Синдром Золлингера–Эллисона.
• Другие гиперсекреторные синдромы.
Факторы риска
• Достоверные: лекарственные препараты (например, НПВП), семейная предрасположенность, синдром Золлингера–Эллисона (гастринома), курение (>1/2 пачки в день).
• Предположительные: применение кортикостероидов (высокие дозы или длительная терапия); группа крови 0; HLA-B12, B5, Bw35; стресс; низкий социальный статус; физический труд.
• Практически нет связи: питание, алкоголь, кофе, использование ацетаминофена.
Риск развития ЯДПК в течение жизни у лиц, инфицированных H. pylori, составляет 15%; в течение года – <1%.
Дифференциальный диагноз
• Неязвенная диспепсия
• Рак желудка
• H.pylori -ассоциированный гастрит (без язвы)
• Гастроэзофагеальная рефлюксная болезнь
• Болезнь Крона (с поражением желудка и двенадцатиперстной кишки)
• Стенокардия
• Желчнокаменная болезнь
• Атрофический гастрит
Лабораторная диагностика
• Анемия, как правило, свидетельствует о наличии кровотечения. Положительный анализ кала на скрытую кровь требует проведения обследования толстой кишки (особенно у пациентов старше 40 лет).
• Гастрин сыворотки (для исключения синдром Золлингера–Эллисона).
• Анализ желудочного сока (для исключения ахлоргидрии, гиперсекреции кислоты).
• Стимулирующий тест с секретином (при синдроме Золлингера–Эллисона наблюдается парадоксальное повышение).
• Пепсиноген сыворотки.
Антисекреторные препараты могут давать ложноотрицательный результат анализа желудочного сока и повышать уровень гастрина в сыворотке.
Гистологическое исследование
• H.pylori -ассоциированный гастрит, атрофический гастрит, слизисто-ассоциированный лимфоидный инфильтрат (MALT).
• Размер язвы, как правило, превышает 5 мм; язва охватывает всю толщу слизистой оболочки (в отличие от стрессовых эрозивно-язвенных изменений)
Диагностические мероприятия
• Гастродуоденоскопия (точность >95%). Точность эндоскопического метода превышает точность рентгенологического исследования.
• Рентгенологическое исследование желудка с контрастированием барием (точность 70–90%). Рентгенологические признаки доброкачественной ЯЖ: заполнение кратера язвы контрастом, выходящим за пределы слизистой оболочки, но рентгенопрозрачная полоска, идущая параллельно дну язвы, расходящиеся складки.
• Биопсия слизистой оболочки, цитология (исключает злокачественное перерождение на 99%)
Диагностика инфекции H.pylori
Диагностика инфекции H.pylori при помощи гистологического исследования, серологического метода, обнаружения антигена бактерии в кале, быстрого уреазного теста, дыхательного теста.
Рекомендации по диагностике H.pylori при ЯДПК:
• Впервые диагностированная при эндоскопическом или рентгенологическом исследовании ЯДПК: быстрый уреазный тест, или взятие биопсии из антрального отдела желудка, или выявление антител в крови; при отрицательном результате гистологическое исследование биоптата, выявление антигена в кале или уреазный дыхательный тест.
• Анамнез неосложненной ЯДПК или прием антисекреторных препаратов до обнаружения язвы: неэндоскопические методы диагностики; при отрицательном результате поддерживающая терапия прекращается; подтверждение отсутствия инфекции H.pylori при помощи уреазного дыхательного теста или анализа на наличие антигена в кале через 2–4 нед.
• Впервые возникшая язвенно-подобная диспепсия у пациента моложе 50 лет без угрожающих симптомов: анализ крови на антитела к H.pylori, уреазный дыхательный тест или анализ на наличие антигена в кале. У пациента старше 50 лет или при наличии угрожающих симптомов показано эндоскопическое исследование с быстрым уреазным тестом или гистологическим исследованием.
Тактика лечения
• У всех пациентов с впервые выявленной ЯДПК, имеющих анамнез ЯДПК, страдающих MALT-лимфомой, и пациентов с язвенно-подобной диспепсией следует проводить диагностику H.pylori.
• Эмпирическая терапия проводится у молодых здоровых лиц с диспепсией; при подозрении на наличие осложнений, потере массы тела, постоянной рвоте и т.д. у данной группы больных, а также у пациентов старше 50 лет проводится эндоскопическое или рентгенологическое исследование.
• Неинвазивная стратегия “найдите и лечите” при инфекции H.pylori у пациентов с язвенно-подобной диспепсией дает тот же результат, что и проведение первоначального эндоскопического исследования.
• Пациентам с неязвенной диспепсией эрадикационная терапия, как правило, не помогает.
• При подозрении на кровотечение из язвы – немедленное эндоскопическое исследование и госпитализация.
• При тяжелом кровотечении больной должен находиться в отделении интенсивной терапии.
Панкреатит
Общие сведения
• Острый панкреатит – острое воспаление поджелудочной железы с вовлечением других органов и тканей.
• Эпизоды воспаления связаны с активацией ферментов внутри поджелудочной железы и сопровождаются болью, тошнотой и рвотой и нередко кишечной непроходимостью.
• Степень тяжести, осложнения и прогноз острого панкреатита различны в каждом конкретном случае.
• Для хронического панкреатита характерны необратимые изменения в железе с ее прогрессирующем разрушением
• Хронический панкреатит приводит к экзокринной и эндокринной недостаточности поджелудочной железы
• Основными проявлениями хронического панкреатита являются боль, нарушение пищеварения и сахарный диабет.
Генетическая предрасположенность: наследственный панкреатит встречается крайне редко и имеет аутосомно-доминантный тип наследования.
Возрастной пик:
• Острый панкреатит – отсутствует.
• Хронический панкреатит – 35–40 лет (как правило, на фоне злоупотребления алкоголем).
Половая предрасположенность: мужчины=женщины
Этиология
• Желчно-каменная болезнь/микролитиаз
• Злоупотребление алкоголем
• Травма
• Оперативное и эндоскопическое вмешательство
• Лекарственные средства (антибиотики; диуретики; средства для лечения ВИЧ-инфекции, воспалительных заболеваний кишечника, психических заболеваний; иммуносупрессоры)
• Нарушения метаболизма
• Гипертриглицеридемия
• Гиперкальциемия
• Почечная недостаточность
• Наследственный панкреатит
• Системная красная волчанка
• Инфекционные заболевания (эпидемический паротит, вирус Коксаки В, гепатит А и В, аскаридоз, сальмонеллез)
• Пенетрация язвы двенадцатиперстной кишки (редко)
• Муковисцидоз
• Опухоли (например, опухоль большого дуоденального сосочка)
• Идиопатический панкреатит
• Pancreas divisum
• Дисфункция сфинктера Одди
• Заболевания кровеносных сосудов
Гистологические изменения
• Острый панкреатит: аутолиз поджелудочной железы, интерстициальный отек, кровоизлияния, некроз клеток железы и жировой ткани
• Хронический панкреатит: кальцификаты, фиброз
Клиническая картина
• Боль в животе: в эпигастральной области с возможной иррадиацией в спину
• Тошнота и рвота
• Лихорадка
• Падение артериального давления/шок
• Желтуха
• Кишечная непроходимость
• Плевральный выпот
Более редкие проявления:
• Изменение цвета кожи боковых отделов живота (симптом Тернера)
• Изменение цвета кожи вокруг пупка (симптом Каллена)
Дифференциальная диагностика
Острый панкреатит
• Пенетрация или перфорация язвы
• Острый холецистит
• Холедохолитиаз
• Макроамилаземия, макролипаземия
• Тромбоз мезентериальных сосудов
• Перфорация полого органа ЖКТ
• Кишечная непроходимость
• Аневризма аорты
Хронический панкреатит
• Рак поджелудочной железы
• Другие причины мальабсорбции
• Другие причины нарушения оттока желчи
Лабораторная диагностика
Ни один из параметров не обладает 100% чувствительностью или специфичностью.
Острый панкреатит
• Повышение амилазы сыворотки (амилазы Р)
• Повышение липазы сыворотки
• Повышение (умеренное) аланинаминотрансферазы (АЛТ) и/или аспартатаминотрасферазы (АСТ) при сочетании с алкогольным гепатитом или холедохолитиазом
• Повышение щелочной фосфатазы (умеренное) при сочетании с алкогольным гепатитом или холедохолитиазом
• Гипербилирубинемия при сочетании с алкогольным гепатитом или холедохолитиазом
• Повышение глюкозы при тяжелых формах
• Снижение уровня кальция при тяжелых формах
• Лейкоцитоз 10 000–25 000
Хронический панкреатит
• В некоторых случаях все лабораторные параметры в пределах нормы
• Гипергликемия
• Стеаторея
• Обострения могут напоминать лабораторную картину острого панкреатита
• Повышение щелочной фосфатазы, билирубина
Лекарственные средства, влияющие на результаты лабораторных исследований: инсулин и кортикостероиды
Заболевания, влияющие на результаты лабораторных исследований: патология билиарного тракта, пенетрация язвы, кишечная непроходимость, инфаркт кишечника, внематочная беременность, почечная недостаточность, ожоговая болезнь, макроамилаземия, макролипаземия
Визуализационные методы
Острый панкреатит
• Обзорная рентгенография брюшной полости: признаки кишечной непроходимости
• Рентгенография органов грудной клетки: плевральный выпот
• Ультразвуковое исследование органов брюшной полости
• КТ/МРТ-исследование органов брюшной полости
• Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
Хронический панкреатит
• Обзорная рентгенография брюшной полости: кальцификаты поджелудочной железы
• Ультразвуковое/КТ-исследование органов брюшной полости: образование псевдокист, кальцификаты
• ЭРХПГ: деформация протоков, камень в общем желчном протоке, камни и стриктуры протока поджелудочной железы
• Эндоскопическое ультразвуковое исследование