Надпочечниковая недостаточность
 РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2017
Категории МКБ: Аддисонов криз (E27.2), Другая и неуточненная недостаточность коры надпочечников (E27.4), Медикаментозная недостаточность коры надпочечников (E27.3), Первичная недостаточность коры надпочечников (E27.1), Синдром уотерхауса-фридериксена (E35.1*)
Разделы медицины: Эндокринология
Надпочечниковая недостаточность – тяжелое эндокринное заболевание, обусловленное недостаточной секрецией гормонов коры надпочечников, являющееся результатом нарушения функционирования одного или нескольких звеньев гипоталамо-гипофизарно-надпочечниковой системы. [1].
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| Е27.1. | Первичная недостаточность коры надпочечников |
| E27.2 | Аддисонов криз |
| Е27.3 | Медикаментозная недостаточность коры надпочечников |
| Е27.4 | Другая и неуточнённая недостаточность коры надпочечников. |
| A39.1 | синдром Уотерхауса-Фридериксена |
Дата разработки/пересмотра протокола: 2013 год (пересмотрен 2017 г.).
Сокращения, используемые в протоколе:
| 17 ОКС | – | 17 оксикортикостероиды |
| 2-НН | – | вторичная надпочечниковая недостаточность |
| АГПС | – | аутоиммунный полигландулярный синдром |
| АД- | – | артериальное давление |
| АКТГ | – | адренокортикотропный гормон |
| АРП | – | активность ренина плазмы |
| БК | – | бацилла Коха |
| ВОП | – | врачи общей практики |
| ГКС | – | глюкокортистероиды |
| ДОКСА | – | дезоксикортикостерона ацетат |
| ЖКТ | – | желудочно - кишечный тракт |
| КРГ | – | кортикотропин-рилизинг-гормон |
| КТ | – | компьютерная томография |
| КТ | – | компьютерная томография |
| ЛГ | – | лютеинизирующий гормон |
| ЛС | – | лекарственное средство |
| МЗ РК | – | министерство здравоохранения Республики Казахстан |
| МРТ | – | магнитно-резонансная томография |
| МРТ | – | магнитно-резонансная томография |
| НН | – | надпочечниковая недостаточность |
| ОНН | – | острая надпочечниковая недостаточность |
| ССС | – | сердечно-сосудистая система |
| СТГ | – | соматотропный гормон |
| Т3 | – | трийодтиронин |
| Т4 | – | тетрайодтиронин |
| ТТГ | – | тиреотропный гормон |
| ФПН | – | фетоплацентраная недостаточность |
| ФСГ | – | фолликулостимулирующий гормон |
| ХНКН | – | хроническая недостаточность коры надпочечников |
| ХНН | – | хроническая надпочечниковая недостаточность |
| ЭДТА | – | этилендиаминтетрауксусная кислота |
| ЭКГ | – | электрокардиограмма |
| СТГ | – | Соматотропный гормон |
| ЛГ | – | Лютеинизирующий гормон |
| ФСГ | – | Фоликулостимулирующий гормон |
Пользователи протокола: эндокринологи, терапевты, ВОП, акушер - гинекологи.
Категория пациентов: взрослые, беременные женщины.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов |
| GPP | Наилучшая клиническая практика |
Классификация
По течению:
· острое;
· хроническое;
Первичный гипокортицизм/аддисонова болезнь:
· врожденная форма;
· приобретенная форма.
Врожденная форма:
· гипоальдостеронизм;
· адренолейкодистрофия;
· синдром Аллгрова;
· врожденная гипоплазия коры надпочечников;
· семейный изолированный дефицит глюкокортикоидов.
Приобретенная форма:
· аутоиммунный и инфекционный адреналит;
· амилоидоз и опухолевые метастазы.
Вторичный гипокортицизм:
· врожденная форма;
· приобретенная форма.
Третичная недостаточность коры надпочечников:
· врожденная форма;
· приобретенная форма.
Врожденная форма:
· недостаточность выработки кортиколиберина
· множественную недостаточность гипоталамуса,
Приобретенная форма:
· деструкции тканей гипоталамуса.
По тяжести как первичную, так и вторичную надпочечниковую недостаточность делят:
· легкая степень тяжести;
· средняя степень тяжести;
· тяжелая степень тяжести.
По выраженности клинических проявлений ХНН:
· явная форма;
· латентная форма.
На фоне лечения ХНН возможно выделение следующих фаз:
· декомпенсация;
· субкомпенсация;
· компенсация.
Диагностика
МЕТОДЫ, ПОДХОДЫИ ПРОЦЕДУРЫДИАГНОСТИКИ
При хронической надпочечниковой недостаточности
Диагностические критерии
Жалобы
:
· судорожный синдром;
· гиперпигментация кожи;
· приступы гипогликемии (потеря сознания, дрожь,потоотделение);
· постоянная слабость;
· повышенная утомляемость;
· снижение аппетита, потеря массы тела;
· повторная рвота, тошнота, диарея на фоне заболеваний, высокая температура, стресс;
· тяга к соленой пище.
Анамнез:
· наличие у пациента заболевания, одним из компонентов которого может быть ХНН;
· наличие близких родственников, страдающих наследственными формами ХНН.
· туберкулез/амилоидоз в анамнезе;
Физикальное обследование:
· гиперпигментация кожных покровов и слизистых оболочек (локальная или диффузная);
· бледность/сероватый оттенок кожи;
· низкое АД;
· дефицит массы тела/резкая потеря массы тела.
NB! Ни одно из клинических проявлений не является строго специфическим критерием диагностики ХНН и требует лабораторного подтверждения (УД-B) [3]
Для острой надпочечниковой недостаточности характерны стадии развития:
1 стадия - усиление слабости и гиперпигментации кожных покровов и слизистых оболочек (при первичной ХНН); головная боль, нарушение аппетита, тошнота и снижение АД. Особенностью гипотензии при ОНН является отсутствие компенсации от гипертензивных лекарственных препаратов – АД повышается только в ответ на введение глюко- и мине-ралокортикоидов.
2 стадия - резкая слабость, озноб, выраженные боли в животе, гипертермия, тошнота и многократная рвота с резкими признаками дегидратации, олигурия, сердцебиение, прогрессирующее падение АД.
3 стадия - коматозное состояние, сосудистый коллапс, анурия и гипотермия.
При хронической надпочечниковой недостаточности (I этап).
Лабораторные исследования (УД–B):
· уровень кортизола в сыворотке (время забора крови с 8.00);
· уровень АКТГ в плазме крови (время забора крови 8.00);
· ОАК;
· ОАМ;
· глюкоза в сыворотке крови;
· уровень калия в сыворотке крови;
· уровень натрия в сыворотке крови;
· ренин в плазме крови (активность ренина плазмы – АРП).
Уровень кортизола в сыворотке:
Таблица – 1. Оценка уровня базального кортизола (УД–B) [2].
| Кортизол, нмоль/л | Вероятность диагноза НН |
| менее 150 | Вероятна НН |
| 150—500 | Сомнительна НН |
| более 500 | Исключается НН |
Уровень АКТГ в плазме крови:
· при значительно повышенном уровне АКТГ (более 150 пг/мл) и уровне кортизола менее 500 нмоль/л диагноз первичной НН может быть установлен.
NB! При уровне АКТГ менее 150 пг/мл и уровнекортизола менее 500 нмоль/л, требуется дополнительный стимуляционный тест с синактеном (УД–B) [2].
NB! Если пациент получает терапию глюкокортикоидами, то исследование уровня базального кортизола и АКТГ не достоверно, рекомендуется переход ко II этапу диагностики с помощью стимуляционных проб.
Анализ суточной мочи, слюны на уровень свободного кортизола:
· повышение уровня свободного кортизола.
NB! Определение метаболитов стероидогенеза в суточной моче (17-ОКС) не является информативным и нe рекомендуется для диагностики НН (УД – E) [2].
Схема 1. Алгоритм проведения пробы с АКТГ короткого действия (УД – B) [2]:

NB! При отсутствии препаратов АКТГ короткого действия возможно проведение аналогичной пробы с препаратом АКТГ пролонгированного действия (тетракозактид).
Схема 2. Алгоритм проведения пробы с АКТГ пролонгированного действия
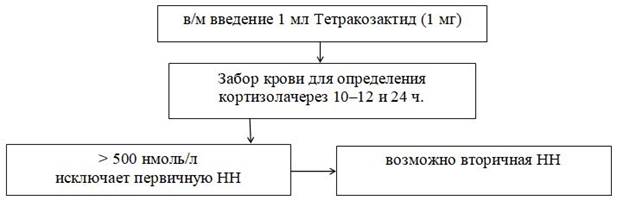
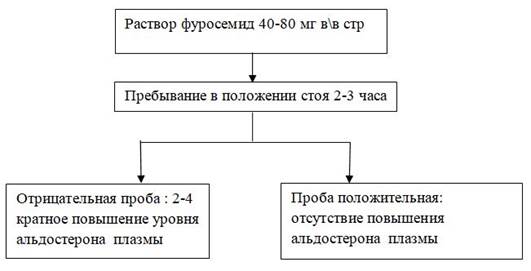
NB! Нормальные показатели калия, натрия, ренина, альдостерона окончательно не исключают наличие минералокортикоидной недостаточности. [2].
Схема 3. Диагностика минералокортикоидной недостаточности. Проба с фуросемидом
При острой надпочечниковой недостаточности:
Определение электролитов в сыворотке крови:
· резкое снижение содержания натрия (гипонатриемия) и хлоридов. Уровень натрия может быть 130 мэкв и ниже.
· гиперкалиемия до 5-6 мэкв, иногда этот показатель достигает 8 мэкв;
· изменение соотношение Na/K (снижение до 20 и ниже).
Определение глюкозы в сыворотке крови:
· гипогликемия;
Биохимический анализ крови:
· повышение уровня мочевины, остаточного азота.
КЩС крови:
· повышение гематокрита, уменьшение щелочности крови.
ОАМ:
· характерным является снижение выделения натрия с мочой, которое составляет менее 10 г за сутки;
Для диагностики центрального гипокортицизма используются тест с инсулином, тест с метирапоном и стимуляционная проба с КРГ.
Схема 4. Алгоритм диагностики вторичного гипокортицизма.
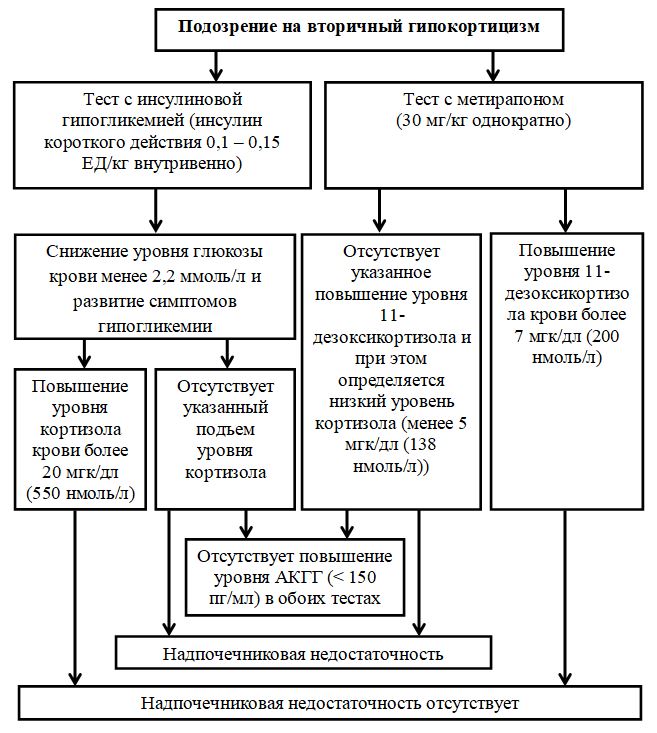
Инструментальные исследования:
· ЭКГ (вследствие электролитного дисбаланса) – при острой надпочечниковой недостаточности характерные изменения: высокий заостренный зубец Q; удлинение интервала ST и комплекса; QRT низковольтная ЭКГ;
· рентгенография органов грудной клетки – для исключения туберкулеза легких, как этиологического фактора первичной ХНН;
· КТ надпочечников – исключение патологии надпочечников, как причины первичной ХНН: уменьшение размеров, инфаркт надпочечников, опухолевые метастазы в надпочечники (чаще из легкого или молочной железы),амилоидоз надпочечников и т.д.;
· МРТ головного мозга с контрастным усилением – исключение патологии гипоталамо-гипофизарной области, как причины вторичной или третичной ХНН:деструктивные или опухолевые процессы, гранулематозные процессы в области гипоталамуса или гипофиза, сосудистых заболеваний: кровоизлияния в гипоталамус или гипофиз.
Показания для консультации специалистов:
· консультация гинеколога – при нарушении репродуктивной функции у женщин;
· консультация уролога – при нарушении репродуктивной функции у мужчин;
· консультация акушер–гинеколога–при планировании беременности и наблюдение беременной, роженицы, родильницы;
· консультация фтизиатра – дляисключение специфического процесса (туберкулезной этиологии);
· консультация генетика – медико – генетические консультации врожденной патологии;
· консультация онколога – исключение онкологической патологии;
· консультация кардиолога – при нарушениях ритма сердца, патологии ССС.
Диагностический алгоритм:
Схема 5
