Клиническая оценка состояния гемодинамики по физикальным данным обычно оказывается принципиально верной, хотя и недостаточно детализированной.
Так, при использовании простой классификации тяжести нарушений кровообращения при остром инфаркте миокарда, предложенной Т. Kiliip, получены четкие различия между группами больных.
При отсутствии застойных хрипов в легких и третьего тона летальность составила 8% (I класс).
У больных, относящихся ко II классу, отмечаются застойные хрипы не более чем над 50% поверхности легких или выслушивается третий тон; летальность повышается до 30%.
При хрипах, определяемых более чем над 50% поверхности легких, что часто сопровождается картиной отека легких (III класс), летальность достигла 44%, а у больных, отнесенных к IV классу (кардиогенный шок), она была 80—100% [Kiliip Т., Kimball J., 1967].
А.П. Голиков и соавт. (1985) выделяют группы больных с умеренными и выраженными признаками сердечной недостаточности.
К первой группе отнесены больные, имевшие тахикардию свыше 90 в 1 мин, одышку (число дыханий до 24 в 1 мин), небольшое количество влажных хрипов в задненижних отделах легких, рентгенологическую картину венозного застоя в легких без признаков интерстициального отека; у этих больных отмечалось повышение давления «заклинивания» легочных капилляров (см. ниже) до 20 мм рт. ст.
Критерием выраженной сердечной недостаточности было сочетание тахикардии, одышки, влажных хрипов, определяемых более чем над 50% поверхности легких, рентгенологической картины интерстициального или альвеолярного отека легких (давление «заклинивания» легочных капилляров превышало 20 мм рт. ст.).
Выраженная застойная левожелудочковая недостаточность проявляется акроцианозом, тахипноэ, тахикардией, протодиастолическим ритмом галопа, застойными хрипами в легких; о декомпенсации по большому кругу кровообращения свидетельствуют боли в правом подреберье, увеличение печени, набухание шейных вен, а затем и появление периферических отеков.
Однако при наличии тахикардии без других признаков сердечной недостаточности могут возникнуть предположения как о начальных симптомах декомпенсации, так и о гипердинамическом варианте гемодинамики; определенные трудности представляет обнаружение интерстициального отека легких, поэтому все большее значение придается инструментальным методам оценки сократительной функции миокарда и центральной гемодинамики.
Это особенно важно для ранней оценки правильности проводимой терапии, подбора адекватных доз препаратов.
Простейшим методом оценки состояния малого круга кровообращения является рентгенография органов грудной клетки, позволяющая обнаружить признаки интерстициального и альвеолярного отека легких.
Однако, как показали инвазивные исследования малого круга кровообращения, рентгенологические данные не всегда соответствуют истинному состоянию гемодинамики.
Эхокардиография (при высокой информативности этого метода) лишь с относительной точностью позволяет оценивать насосную функцию левого желудочка, а у значительной части больных (преимущественно у пожилых людей с выраженной эмфиземой легких) возможности ее применения ограничены.
Возможно применение допплерокардиографии для оценки сердечного выброса в области корня аорты, но и этот метод не лишен ограничений и погрешностей.
Хорошо известно, что при кардиогенном шоке измерение артериального давления обычным способом не отражает истинных его цифр.
Наиболее отчетливо это проявляется у самых тяжелых больных, когда тоны Короткова слышны лишь в течение одного мгновения и невозможно выделить систолическое и диастолическое артериальное давление.
Прямое определение артериального давления осуществляется введением катетера в бедренную, лучевую или плечевую артерию, причем при необходимости он может быть продвинут в аорту и далее — в левый желудочек.
Наряду с измерением систолического и диастолического давления крови возможно определение конечного систолического и конечного диастолического давления в левом желудочке, индекса dp/dt («напряжение — время») и других показателей. Одновременно можно проводить анализ газового состава крови.
Однако прямое определение артериального давления и других параметров гемодинамики и работы сердца с помощью катетеризации крупных артерий не нашло широкого применения, поскольку оказалось возможным получение большого объема информации путем зондирования правых отделов сердца и, в особенности, легочной артерии.
В настоящее время катетеризация аортального русла осуществляется при внутрикоро-нарном тромболизисе, чрескожной транслюминальной коронарной ангиопластике, определении показаний для срочного хирургического вмешательства.
Широкое применение зондирования легочной артерии стало возможным с внедрением в клиническую практику «плавающего» катетера Swan — Ganz [Swan H. et al., 1970].
На кончике катетера есть раздувающийся баллончик, что делает процедуру зондирования легочной артерии более безопасной и в то же время значительно ее упрощает, так как раздутый баллончик придает катетеру плавучесть, благодаря которой он увлекается током крови в легочную артерию.
Катетер снабжен устройствами, позволяющими наряду с измерениями давления определять методом термодилюции минутный объем сердца, брать кровь из правых камер сердца, коронарного синуса и других отделов, вводить лекарственные препараты.
Давление крови в правом предсердии определяется величиной венозного притока и уровнем диастолического давления в правом желудочке.
Последнее может повышаться при левожелудочковой недостаточности кровообращения, а также при легочной гипертензии любого происхождения или при поражении самого правого желудочка.
По уровню давления в правом предсердии (центральное венозное давление) нельзя судить с уверенностью о функциональном состоянии левого желудочка, так как многое зависит от состояния венозного, капиллярного и артериального русла малого круга кровообращения и самого правого желудочка (например, при инфаркте последнего).
Все перечисленные факторы влияют и на уровень систолического, и в большей степени диастолического давления в правом желудочке.
Основная информация о состоянии левого желудочка и центральной гемодинамики может быть получена при определении диастолического и «заклинивающего» давления в легочной артерии.
Для определения «заклинивающего» давления в капиллярах малого круга кровообращения катетер Swan — Ganz вводят (со спавшимся баллончиком) в разветвление легочной артерии.
Когда его дальнейшее продвижение становится невозможным, вновь раздувают баллончик, при этом он обтурирует артериальный сосуд.
Измеряемое таким образом капиллярное давление в малом круге кровообращения соответствует давлению в левых камерах сердца — давлению наполнения левого желудочка.
При обычных условиях, в норме и патологии показатели диастолического и «заклинивающего» давления весьма близки и позволяют судить о функциональном состоянии левого желудочка. Однако при возникновении препятствия в каком-либо участке малого круга кровообращения (тромбоэмболия) диастолическое давление в легочной артерии может значительно повыситься и перестать адекватно отражать состояние гемодинамики в левых отделах сердца.
В такой ситуации достоверным, хотя и более технически сложным, остается лишь определение «заклинивающего» давления в легочных капиллярах.
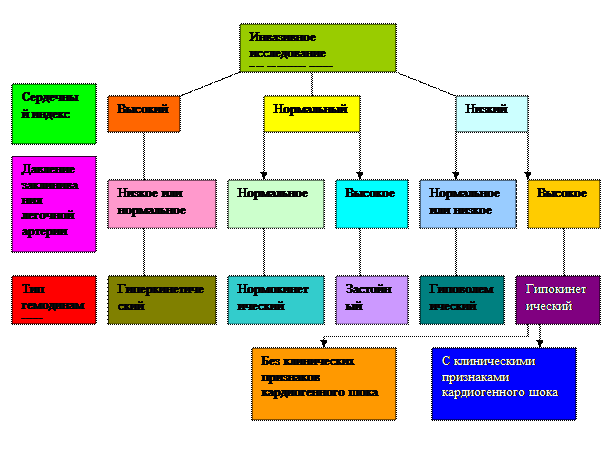
Типы гемодинамики у больных с инфарктом миокарда [Попов В.Г. и др., 1989]
«Заклинивающее» давление составляет в норме 8—12 мм рт. ст.
Оно обычно на 2—6 мм рт. ст. превышает среднее диастолическое давление в левом желудочке.
Для нарушения сократительной функции левого желудочка характерно повышение «заклинивающего» давления до 20—25 мм рт. ст.; более высокие цифры — около 30 мм рт. ст. и выше говорят о тяжелом поражении миокарда левого желудочка и обычно сопровождаются клиническими признаками отека легких.
В зависимости от давления наполнения левого желудочка и сердечного выброса могут быть выделены пять вариантов центральной гемодинамики у больных острым инфарктом миокарда [Грацианский Н.А. и др., 1979; Гватуа Н.А. и др., 1979]:
— с нормальными давлением наполнения левого желудочка и сердечным выбросом (эукинетический);
— с высоким давлением наполнения левого желудочка и сниженным сердечным выбросом (гипокинетический);
— с повышенным давлением наполнения левого желудочка и нормальным сердечным выбросом (застойный);
— с низким давлением наполнения левого желудочка и сердечным выбросом (гиповолемический);
— с нормальным давлением наполнения левого желудочка и повышенным сердечным выбросом (гипердинамический).
Прогностически наиболее благоприятны эукинетический и гипердинамический (гиперкинетический) варианты.
Возможные варианты показаны в табл. 5.
Основные показатели центральной гемодинамики при различных ее вариантах приведены в табл. 6.
Наиболее показательным гемодинамическим признаком тяжести состояния больного является сердечный индекс.
Так, по данным J. Forrester и соавт. (1976), при сердечном индексе 2,7 л/мин-м2 летальность составила 2,2%, при 2,3 л/мин-м2 — 10,1%,при 1,9 л/мин-м2 — 22,4%, при 1,6 л/мин-м2 (больные с застойной левожелудочковой недостаточностью и признаками периферической гипоперфузии) — 55,5%.
По данным Н. Swan, К. Chatterjee (1975), при одном и том же давлении наполнения левого желудочка летальность в двух группах больных с различным индексом ударной работы сердца равнялась 58 и 12%.
Основные показатели центральной гемодинамики у больных с острым инфарктом миокарда
[по R. Pasternak etal., 1988]
Таблица 6
| Вариант гемодинамики | Среднее давление в легочной артерии, мм рт. ст. | Среднее давление «заклинивания», мм рт. ст. | Сердечный индекс, л/мин-м |
| Эукинетический Гипердинамический Гиповолемический Левожелудочковая недостаточность: умеренная тяжелая (отек легких) Кардиогенный шок | <15 <15 <15 >22 >25 >22 | <12 | 2,7-3 |
| <12 | >3 | ||
| <9 | <2,7 | ||
| >18—<22 | <2,5 | ||
| >22 | <1,8 | ||
| >18 | <1,8 |
Как и любое инвазивное исследование, катетеризация правых отделов сердца и легочной артерии небезопасна.
Пункция подключичного сосуда может осложниться массивным кровотечением в окружающие ткани, гемо- и пневмотораксом.
Нахождение катетера в правом желудочке и попытки продвинуть его в легочную артерию могут сопровождаться различными нарушениями сердечного ритма, фибрилляцией желудочков, сообщалось о разрывах легочной артерии [Swan H., Ganz W., 1975].
Следует иметь в виду, что опасность травмы и аритмий увеличивается из-за возможного разрыва баллончика.
При оставлении катетера на сутки и более возрастает вероятность тромбофлебита, тромбоэмболии в системе легочной артерии.
Каково соотношение параметров центральной гемодинамики и клинической симптоматики?
Синдром малого выброса (тяжелая артериальная гипотензия, кардиогенный шок) проявляется, как правило, при сердечном индексе 2 л/мин-м2 и ниже.
Застойные хрипы и отек легких обычно возникают при «заклинивающем» давлении свыше 20 мм рт. ст.
Однако примерно у 25% больных с теми же цифрами сердечного индекса и у 15% больных с повышенным «заклинивающим» давлением в легочной артерии клинические симптомы отсутствуют; между тем эти больные нуждаются в соответствующем лечении.
Коррекция гемодинамики у таких «бессимптомных» больных должна способствовать минимизации очага некроза и повреждения миокарда.
По данным С. Rackley и соавт. (1986), среди больных инфарктом миокарда без клинических симптомов сердечной недостаточности около 50% имели пониженный сердечный выброс и 75% — повышенное давление наполнения левого желудочка.
Прогноз у этих больных был хуже, чем при отсутствии нарушений центральной гемодинамики.
Катетеризация правых отделов сердца и легочной артерии должна проводиться при том условии, что полученные результаты могут существенно повлиять на врачебную тактику. Диагностическое значение катетеризации уменьшается с улучшением ультразвуковой диагностики таких осложнений инфаркта миокарда, как недостаточность митрального клапана и перфорация межжелудочковой перегородки.
Основным показателем для инвазивной оценки центральной гемодинамики и ее мониторирования являются необходимость дифференцировать истинный и гиповолемический шок, а также контроль эффективности терапии кардиогенного шока и отека легких.
Инвазивное исследование может оказаться целесообразным для выявления гипердинамического варианта гемодинамики и контроля терапии β-адреноблокаторами.
Показаниями к мониторированию центральной гемодинамики являются также инфаркт миокарда правого желудочка, острая папиллярная митральная недостаточность и разрыв межжелудочковой перегородки.
У больных с обширным трансмуральным инфарктом миокарда без клинических симптомов недостаточности кровообращения мониторирование центральной гемодинамики позволяет выявить первые признаки декомпенсации и своевременно изменить лечение.
По мнению М.Я. Руды (1975), мониторирование центральной гемодинамики необходимо у 10— 20% больных, госпитализированных с диагнозом острого инфаркта миокарда.