Доброкачественные опухоли пищевода наблюдаются редко и составляют менее 1 % всех опухолей этого органа. Опухоли в микроскопических и субмикроскопических размерах встречаются в стенке пищевода гораздо чаще, но до степени самостоятельного заболевания развиваются далеко не всегда. К доброкачественным опухолям пищевода относят бронхо- и энтерогенные, а также пищеводные кисты, не являющиеся истинными опухолями.
По характеру роста доброкачественные опухоли делятся на:
1. внутрипросветные;
2. внутристеночные.
По гистологическому строению различают опухоли:
1. эпителиальные;
2. неэпителиальные.
Эпителиальные опухоли (аденомы) развиваются реже, неэпителиальные опухоли (лейомиомы, фибромы, ангиомы и др.) наблюдаются значительно чаще. Основную массу неэпителиальных опухолей составляют лейомиомы (50—70%).
Среди внутрипросветных опухолей пищевода в зависимости от гистологического строения выделяют полипы эпителиального и неэпителиального (мезенхимального) происхождения. К первой группе относят папилломы, аденомы или аденоматозные полипы, ко второй — фибромы, липомы и смешанные опухоли из фиброзной и жировой ткани. Чаще всего встречаются фиброзные и жировые полипы, смешанные опухоли, папилломы и аденоматозные (железистые) полипы. К редким формам авторы относят гемангиомы, миксомы, хондромы, гамартомы и др.
Величина доброкачественных опухолей может быть различной; некоторые авторы допускают возможность лейоматозной инфильтрации стенки пищевода. R. Schapiro и A. Sandrock (1974) описали два случая лейоматоза пищевода и желудка в сочетании с лейомиомами вульвы, считая это новым синдромом. Доброкачественные опухоли, как правило, одиночные образования. Опухоли могут возникать в любом отделе пищевода, иметь широкое основание или ножку различной длины. Поверхность доброкачественных опухолей ровная или бугристая за счет дольчатого строения.
Течение заболевания при доброкачественных опухолях и кистах может быть бессимптомным или проявляющимся клинически, причем медленно прогрессирующим. Клинические проявления при доброкачественных опухолях следует делить на симптомы, характерные для заболевания пищевода, и симптомы медиастиналъных опухолей. Однако следует отметить, что доброкачественные опухоли очень редко достигают больших размеров, поэтому симптомы сдавления органов средостения наблюдаются нечасто. Часто доброкачественные неэпителиальные опухоли небольших размеров протекают бессимптомно и выявляются случайно при рентгенологическом исследовании, как, в частности, у большинства обследованных нами больных.
Среди симптомов, свойственных поражению пищевода, основными являются дисфагия и боли. Дисфагия длится годами, при этом отмечаются светлые промежутки. Несколько реже встречаются диспепсические расстройства.
Основным методом диагностики доброкачественных опухолей и кист пищевода является рентгенологический. Более подробно изучена рентгенологическая семиотика неэпителиальных доброкачественных опухолей, которая зависит от характера роста, размеров, формы опухоли и расположения ее по отношению к стенкам пищевода, проекции, в которой проводят исследование и др.
Наиболее частым симптомом доброкачественных неэпителиальных опухолей является краевой дефект наполнения. Характер контуров дефекта наполнения зависит не только от состояния поверхности опухоли, но и от проекции, в которой проводят исследование, и степени заполнения пищевода бариевой взвесью в момент исследования. Чаще контур дефекта наполнения при тугом заполнении и в условиях пневморельефа ровный и четкий (рис. 5). Состояние контура до некоторой степени может служить критерием при дифференциальной диагностике между неэпителиальной опухолью и кистой пищевода, а также опухолью заднего средостения. Особенно четко выраженный контур при фиброме заднего средостения, менее четко при кистах и опухолях пищевода. Значительно реже наблюдаются центральный и циркулярный дефекты наполнения.
Веретенообразное расширение просвета пищевода на уровне расположения опухоли — частый симптом при доброкачественных опухолях (рис. 6). Однако подобное расширение нередко наблюдается и при экзофитном раке, следовательно, этот симптом нельзя считать самостоятельным. В зависимости от размеров опухоли и направления ее роста соответственно дефекту наполнения с большей или меньшей частотой определяется дополнительная тень опухоли на фоне заднего средостения; при небольших размерах опухоли и преимущественном ее росте в просвет пищевода тень опухоли при обычном рентгенологическом исследовании не видна. Необходимо отметить, что в процессе исследования описанная картина меняется вплоть до полного исчезновения дефекта.
 Рис. 5. Прицельные рентгенограммы пищевода.
Рис. 5. Прицельные рентгенограммы пищевода.
а — при полутугом заполнении; б — в условиях пневморельефа. Дефект наполнения и дополнительная тень имеют ровные контуры — лейомиома.
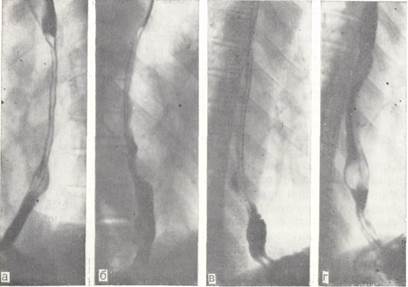
Рис. 6. Прицельные рентгенограммы пищевода. Веретенообразное расширение просвета VII сегмента (TVIII) — лейомиома.
Основным отличием неэпителиальных опухолей от полипоподобного рака является наличие складок слизистой оболочки на уровне расположения опухоли, которые могут быть смещены или сглажены, но обычно видны. В условиях пневморельефа контуры и поверхность опухоли видны более четко.
Эластичность стенок пищевода при доброкачественных опухолях сохранена, что препятствует возникновению стойкого супрастенотического расширения. При небольших опухолях не возникает даже кратковременного супрастенотического расширения. Перистальтика чаще сохранена, при больших опухолях может быть нарушена. При изъязвлении на поверхности дефекта определяется депо бариевой взвеси, которое следует дифференцировать от скопления ее между узлами опухоли при ее неровной поверхности.
Дифференциальную диагностику доброкачественных опухолей и кист пищевода чаще осуществить невозможно. Лишь в тех случаях, когда в процессе исследования форма кисты изменяется в различные фазы дыхания, можно более определенно высказаться в пользу наличия кисты. О существовании кисты могут свидетельствовать еще реже встречающееся уменьшение или полное исчезновение тени опухоли вследствие опорожнения кисты в пищевод или трахею и бронхи, а также наличие обызвествления (рис. 7).
Данные о частоте доброкачественных эпителиальных опухолей—полипов— разноречивы. Полипы обычно имеют ножку, которая обеспечивает их значительную подвижность в просвете пищевода вплоть до выпадения в полость рта или в желудок при соответствующей локализации. Основным симптомом полипа является перемежающаяся дисфагия, длящаяся годами.
При рентгенологическом исследовании на фоне пневморельефа определяется дополнительная тень, которую обтекает бариевая взвесь, либо дефект наполнения с ровными и четкими контурами при полутугом или тугом заполнении. Поверхность тени чаще бесструктурная, иногда же могут отмечаться помарки бария, указывающие на дольчатую или сосочковую структуру поверхности. О наличии ножки судят по смещаемости дефекта наполнения или тени в просвете пищевода. Перистальтика чаще сохранена, при крупных полипах может выпадать. Сохраненная эластичность стенок пищевода способствует развитию веретенообразного расширения просвета на уровне полипа. Складки слизистой оболочки обычно огибают полип, но при крупных его размерах могут обрываться у верхней границы. Несмотря на достигнутые успехи в уточненной диагностике доброкачественных опухолей, наблюдаются случаи главным образом при редко встречающихся эпителиальных, а иногда и при неэпителиальных опухолях больших размеров, когда на основании результатов рентгенологического исследования дифференцировать доброкачественную опухоль от рака не представляется возможным (рис. 8). Это свидетельствует о трудностях дифференциальной диагностики полипа и полипоподобного рака и необходимости проведения комплексного рентгено-эндоскопического исследования с биопсией.

Рис. 7. Рентгенограмма пищевода в косой проекции. Краевой дефект наполнения VI—VII сегмента (TVIII-IX) и дополнительная тень, по заднему контуру которой имеется обызвествление - бронхогенная киста.
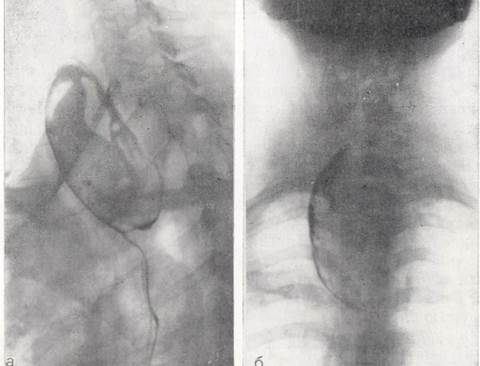
Рис. 8. Рентгенограммы пищевода в косой (а) и прямой (б) проекциях. Веретенообразное раширение просвета I сегмента (СVI -TIV). Бариевая взвесь обмазывает стенки полости, расположенной позади пищевода, — ценкеровский дивертикул. Гистологическое исследование - лейомиома пищевода.