Лекция №4 ЭКОНОМИКА.
ТЕМА: «Эффективность» и «Система медицинского страхования в России»
План
Эффективность. Виды.
Понятие о мед страховании.юНормативно – правовая основа
Характеристика ОМС и ДМС
Понятие о лицензировании и аккредитации.
Эффективность здравоохранения и ее виды
Экономика здравоохранения – один из разделов социальной медицины и организации здравоохранения, предметами которой являются изучение и использование объективных законов развития экономических отношений, складывающихся в отрасли в процессе охраны здоровья населения.
В условиях рыночных отношений экономические проблемы здравоохранения занимают центральное место в деятельности организаторов здравоохранения, экономистов, практических врачей. В основе организации медицинской помощи сегодня лежат принципы, признающие здоровье материальной ценностью, ресурсом, который имеет стоимость, а саму медицину – ресурсосберегающей производительной силой.
Эффективность – это понятие более широкое, которое характеризует эффект и показывает, как использовались материальные, трудовые и финансовые ресурсы при данном методе, вмешательстве, мероприятии. Различаю т медицинскую, социальную и экономическую эффективность.
Под медицинской эффективностью понимается качественная и количественная характеристика степени достижения поставленных задач в области профилактики, диагностики и лечения заболеваний. Термин «медицинская эффективность» широко применяется при изучении лечебно-диагностических процессов, профилактики заболеваний, организации и проведении медицинских мероприятий. К ним относятся, в частности, укрепление здоровья детей и пожилых людей, лечение отдельных заболеваний с высоким уровнем медицины (онкологических, СПИДа и пр.) и другие аспекты медицинской деятельности. Мед эффективность определяется исходами заболеваний.
Социальная эффективность по своему содержанию очень близка к медицинской эффективности. Вместе с тем, если медицинская эффективность измеряется результатом непосредственного медицинского вмешательства, показателями улучшения здоровья трудящихся от начала заболевания до полного выздоровления с восстановлением трудоспособности, то социальная эффективность здравоохранения характеризуется улучшением здоровья населения, снижением заболеваемости, преждевременной смертности, изменением демографических показателей, всевозрастающим удовлетворением населения в медицинской помощи и санитарно-эпидемиологическом обслуживании. Определяется показателями общественного здоровья. Социальная эффективность заключается в предотвращении ряда заболеваний, уменьшении числа инвалидов и преждевременно умерших, в росте качества медицинского обслуживания в результате проведения медицинских и социальных мероприятий.
Экономическая эффективность характеризует прямой и косвенный (опосредованный) вклад, вносимый здравоохранением в рост производительности труда, увеличение национального дохода, развитие производства. Экономическая эффективность в здравоохранении не может быть определяющим критерием, главным является медицинская и социальная эффективность мероприятий по охране здоровья. Часто медицинская эффективность является доминирующей, требующей значительных затрат, отдача от которых может иметь место в отдаленном будущем или вовсе исключается. При организации медицинского обслуживания пожилых людей с хроническими дегенеративными заболеваниями, больных с умственной отсталостью, тяжелыми повреждениями центральной и периферической нервной системы.Для определения экономической эффективности здравоохранения используется экономический анализ, который заключается в сопоставлении затрат и полученного эффекта.
Экономический анализ деятельности медицинских учреждений проводится по следующим направлениям: использование основных фондов, эффективность использования коечного фонда и медицинского оборудования, оценка финансовых расходов и стоимость различных видов медицинской помощи, использование медицинского и прочего персонала. Наряду с этим рассчитываются основные экономические показатели: общий экономический ущерб в связи с заболеваемостью, инвалидностью и смертностью, предотвращенный экономический ущерб и критерий экономической эффективности медицинской помощи.
Первым нормативным актом, положившим начало медицинского страхования в современной России, явился Закон «О медицинском страховании граждан в РСФСР», который был принят в 1991 г. Позднее законодатель внес в него ряд существенных изменений, и с этого момента правовой основой развития медицинского страхования в нашем государстве стал Закон Российской Федерации «О медицинском страховании граждан в Российской Федерации».
Согласно Закону медицинское страхование представляет собой форму социальной защиты интересов населения в охране здоровья, цель которого - гарантировать гражданам при возникновении страхового случая получение медицинской помощи за счет накопленных средств и финансировать профилактические мероприятия. В широком смысле медицинское страхование - это новая форма экономических отношений в сфере здравоохранения, обеспечивающая восстановление здоровья населения в условиях рыночной экономики.
Медицинское страхование граждан в Российской Федерации осуществляется в двух видах:
• обязательное;
• добровольное. – в соответствии с программами медицинского страхования.
Цель медицинского страхования – гарантировать гражданам при возникновении страхового случая получение медицинской помощи за счет накопления средств и финансировать профилактические мероприятия.
В системе обязательного медицинского страхования объектом страхования является страховой риск, связанный с затратами на оказание медицинской помощи при возникновении страхового случая. При этом страховой риск - это предполагаемое, возможное событие, а страховой случай - уже совершившееся событие, предусмотренное договором страхования (заболевание, травма, беременность, роды).
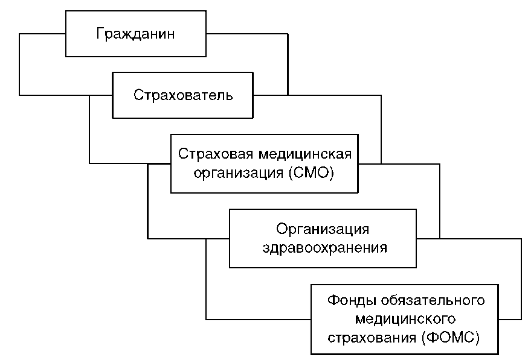
Обязательное медицинское страхование осуществляется на основе договоров, заключаемых между субъектами медицинского страхования.
Страхователи при обязательном медицинском страховании
для неработающего населения - органы исполнительной власти субъектов Российской Федерации;
для работающего населения - предприятия, учреждения, организации, то есть работодатели.
Лица, занимающиеся индивидуальной трудовой деятельностью, а также лица свободных профессий (лица творческих профессий, не объединенных в творческие союзы) сами являются страхователями.
Каждый гражданин, в отношении которого заключен договор обязательного медицинского страхования или который самостоятельно заключил такой договор, получает страховой медицинский полис, имеющий одинаковую силу на всей территории Российской Федерации.
Граждане Российской Федерации в системе обязательного медицинского страхования имеют право на:
• выбор страховой медицинской организации, медицинского учреждения и врача;
• получение гарантированной (бесплатной) медицинской помощи на всей территории Российской Федерации, в том числе за пределами постоянного места жительства;
• получение медицинских услуг, соответствующих по объему и качеству условиям договора, независимо от размера фактически выплаченного страхового взноса;
• предъявление иска страхователю, страховой медицинской организации, медицинскому учреждению, в том числе на материальное возмещение причиненного по их вине ущерба.
В обязательном медицинском страховании граждан могут участвовать страховые медицинские организации с любой формой собственности, имеющие государственное разрешение (лицензию) на право заниматься медицинским страхованием. Основная задача страховой медицинской организации - осуществление обязательного медицинского страхования путем оплаты медицинской помощи, предоставляемой гражданам в соответствии с территориальной программой обязательного медицинского страхования.
Финансовые средства системы обязательного медицинского страхования (ОМС) формируются за счет отчислений страхователей на всех работающих и неработающих граждан. Размер страхового взноса на работающее население устанавливается Федеральным Законом как процентная ставка к начисленной оплате труда каждого работника в составе единого социального налога. В 2008 г. размер взноса на ОМС работающего населения составлял 3,1%.
Важную роль по защите интересов граждан при получении медицинской помощи выполняют эксперты страховых медицинских организаций, которые осуществляют контроль объема, сроков и качества оказания медицинской помощи (медицинских услуг) при возникновении страхового случая.
Основные принципы ОМС-
всеобщий и обязательный характер: все граждане Российской Федерации независимо от пола, возраста, состояния здоровья, места жительства, уровня личного дохода имеют право на бесплатное получение медицинских услуг, включенных в базовую и территориальные программы ОМС;
• государственный характер обязательного медицинского страхования: реализацию государственной финансовой политики в области охраны здоровья граждан обеспечивают Федеральный и территориальные фонды ОМС как самостоятельные некоммерческие финансово-кредитные организации. Все средства ОМС находятся в государственной собственности;
• общественная солидарность и социальная справедливость: страховые взносы и платежи перечисляются за всех граждан, но расходование этих средств осуществляется лишь при обращении за медицинской помощью (принцип «здоровый платит за больного »); граждане с различным уровнем дохода имеют одинаковые права на получение бесплатной медицинской помощи (принцип «богатый платит за бедного »). Несмотря на то, что расходы на оказание медицинской помощи гражданам в старших возрастах больше, чем в молодом возрасте, страховые взносы и платежи перечисляются в одинаковом размере за всех граждан, независимо от возраста (принцип «молодой платит за старого »).
Медицинское страхование осуществляется в двух видах – обязательном (ОМС) и добровольном (ДМС)
ДМС является дополнительным видом медицинского страхования.
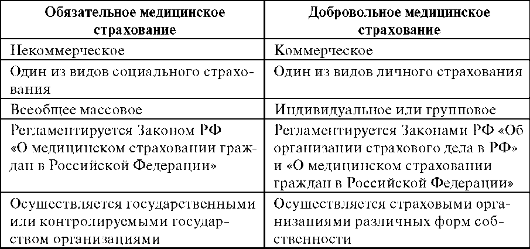
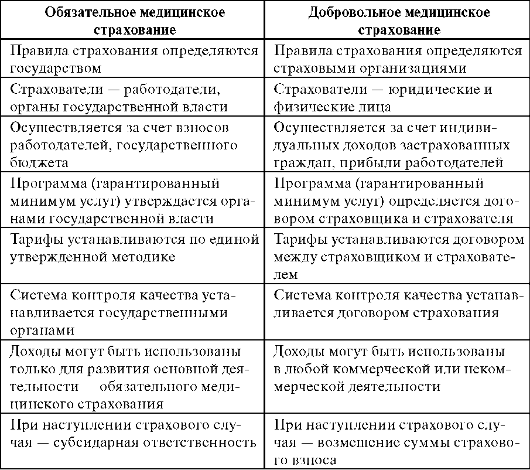
Медицинские учреждения – это самостоятельно хозяйствующие субъекты с любой формой собственности, оказывающие медицинскую помощь гражданам в системе медицинского страхования (ст. 20 Закона РФ «О медицинском страховании граждан в РФ»). В основе конъюктуры (от лат. «связывать, соединять») рынка медицинских услуг лежат взаимоотношения между потребителями (пациентами) и производителями (лечебными учреждениями). Они дополняются денежными возможностями покупателей услуг и производственными мощностями (ресурсами) медицинских организаций. Однако спрос на медицинское обслуживание зависит от ряда факторов: доход потребителя; соотношение цены медицинского обслуживания относительно цен других товаров и услуг; влияние на предпочтения потребителей здоровья и здравоохранения. включая их восприятие, Безопасность медицинской помощи государство гарантирует с помощью контрольно-разрешительных механизмов. Для повышения качества лечебно-профилактических услуг необходимым условием является лицензирование и аккредитация объектов здравоохранения. Федеральный закон РФ от 25.05.2001 г. «О лицензировании отдельных видов деятельности», Постановление Правительства РФ № 402 от 21.05.2001 г.,
Медицинские учреждения строят свою деятельность на основе договоров со страховыми медицинскими организациями, которые оплачивают медицинские услуги в помощь гражданам. Договор, заключаемый медицинским учреждением со страховой медицинской организацией, – это договор, предусматривающий предоставление лечебно-профилактической помощи (медицинских услуг) и являющийся соглашением, по которому медицинское учреждение обязуется предоставлять застрахованному контингенту медицинскую помощь определенного объема и качества в конкретные сроки в рамках программ медицинского страхования.
Медицинские учреждения, чтобы работать в страховании, подлежат обязательному лицензированию. Лицензирование – это выдача государственного разрешения медицинскому учреждению на осуществление им определенных видов деятельности и услуг по программам обязательного и добровольного медицинского страхования. Лицензированию подлежат все медицинские учреждения независимо от форм собственности. Оно позволяет определить возможности учреждения для оказания лечебно-профилактической помощи и дает право осуществлять медицинскую деятельность в объеме, который соответствует уровню подготовки медицинских кадров и оснащению. В лицензирование входит: определение противопожарных мероприятий, санитарно-эпидемиологические показатели (СЭС определяет санитарные и эпидемические показатели), оценка приборов. Положение о лицензировании медицинской деятельности предусматривают общий порядок, правила лицензирования и перечень лицензируемых видов деятельности. Лицензия – специальное разрешение на осуществление конкретного вида деятельности при обязательном соблюдении лицензионных требований и условий, выданное лицензирующим органом юридическому лицу или индивидуальному предпринимателю. Лицензионные требования – совокупность установленных положениями о лицензировании конкретных видов деятельности, выполнение которых обязательно при осуществлении им лицензируемой деятельности.
Лицензирование проводят лицензионные комиссии, создаваемые при органах государственного управления, городской и районной местной администрации из представителей органов управления здравоохранением, профессиональных медицинских ассоциаций, медицинских учреждений, общественных организаций (объединений). По лицензиям медицинские учреждения вправе реализовывать как программы добровольного, так и программы обязательного медицинского страхования. Программы добровольного медицинского страхования должны быть реализованы без ущерба для программ обязательного медицинского страхования. Кроме того, лицензированные медицинские учреждения, выполняющие программы медицинского страхования, имеют право оказывать медицинскую помощь и вне системы медицинского страхования. Некоторые медицинские учреждения в системе медицинского страхования имеют право на выдачу документов, удостоверяющих временную нетрудоспособность застрахованных.
Медицинские учреждения подлежат также аккредитации.
Аккредитация медицинских учреждений – определение их соответствия установленным профессиональным стандартам. Аккредитации подлежат все медицинские учреждения независимо от форм собственности. Процедура аккредитации может проводиться:
а) документально – только по предоставлении документации;
б) очно – выезд комиссии на место.
Аккредитацию медицинских учреждений проводят аккредитационные комиссии, создаваемые из представителей органов управления здравоохранением, профессиональных медицинских ассоциаций, страховых медицинских организаций. Аккредитованному медицинскому учреждению выдается сертификат.
Медицинские учреждения в соответствии с законодательством РФ и условиями договора несут ответственность за объем и качество предоставляемых медицинских услуг и за отказ в оказании медицинской помощи застрахованной стороне. В случае нарушения медицинским учреждением условий договора страховая медицинская организация вправе частично или полностью не возмещать затраты по оказанию медицинских услуг.
За осуществление медицинской деятельности без лицензии также возможно привлечение к уголовной ответственности, в том числе если в результате был причинен вред здоровью или наступила смерть человека (статья 235 УК РФ)
По способу финансирования в здравоохранении РФ сложилась смешанная модель, в которой участвуют и
1.средства населения (частные), и
2. государственные (или общественные) средства.
За счет государственных средств оплачиваются Программа государственных гарантий бесплатного оказания гражданам медицинской помощи (ПГГ), инвестиционные расходы, содержание медицинских учреждений, в том числе образовательных организаций, санитарно-эпидемиологическая служба и др.
Население оплачивает медицинскую помощь как напрямую, путем оплаты медицинских услуг в государственных, муниципальных и частных медицинских организациях, так и через систему добровольного медицинского страхования (ДМС).В РФ в 2018 г. общие расходы на здравоохранение Государственное финансирование формируется из следующих источников: федеральных и региональных налогов, которые собираются в федеральном бюджете и в консолидированных бюджетах субъектов РФ, а также взносов в систему обязательного медицинского страхования (ОМС). Это взносы за работающее население [5,1% Фонда оплаты труда (ФОТ), которые уплачивают работодатели], и взносы регионов на неработающее население. составили 5,1 трлн руб., из них государственные расходы – 65% (3,32 трлн руб.), частные (личные расходы граждан и ДМС) – 35%Личные расходы населения (частные) складываются из собственно личных средств граждан (из своего кармана) на платные медицинские и санаторно-курортные услуги, на приобретение лекарственных средств (ЛС) в амбулаторных условиях, а также из взносов населения и работодателей на ДМСВ структуре частных расходов в РФ в 2018 г. преобладали расходы населения на лекарственные средства (ЛС) и изделия медицинского назначения (ИМН) – 49%, расходы на медицинские и санаторно-курортные услуги составили 45%, и только 6% потрачено на ДМС (рис. 4).
Государственные расходы на здравоохранение в РФ в 2018 г. составили 3,2% ВВП, что 1,6 раза ниже, чем в «новых-8» странах ЕС (5,0%), и в 2,5 раза ниже, чем в «старых» странах ЕС (7,9%)
Задание.
1.Прочитать лекцию.
2.Записать виды эффективности и показатель их величины.
3.Записать чем отличается ОМС от ДМС? Цель ОМС и цель ДМС.
4.Что такое лицензия и лицензирование?
5.Записать определение аккредитации.