Оснащение
Муляж для проведения сердечно-легочной реанимации, воздуховод, мешок Амбу, дефибриллятор, гель для смазки электродов, марлевые прокладки и салфетки.
Последовательность манипуляций и критерии оценки
| № | Критерии оценки | Выполнено полно | Выполнено неполно | Не выполнено |
| 1. 11. | Оценил окружающую обстановку с точки зрения личной безопасности. | 0,5 | ||
| · | Оценил показания к проведению сердечно-легочной реанимации: 1)отсутствие сознания («Вы меня слышите, откройте глаза?»); 2)пульса на сонных артериях (пальпация сонной артерии подушечками указательного и среднего пальцев руки, смещая их от угла щитовидного хряща к внутреннему краю грудинно-ключично-сосцевидной мышцы); 3)дыхания (по принципу: вижу, слышу, чувствую). | 0,5 | ||
| 2. 3 | Уложил больного на твердую поверхность. Грудную клетку освободил от одежды. | 0,5 | ||
| 3. | Начал проводить непрямой массаж сердца. Область основания ладони (тенара и гипотенара) опорной руки установил на 2 пальца выше основания мечевидного отростка, вторую руку наложил сверху крестообразно или в виде замка, руки выпрямил в локтях, надавливал строго перпендикулярно позвоночнику, используя массу туловища, первое нажатие на грудную клетку провел плавно, с целью определить ее эластичность. | 0,5 | ||
| 4. 25. | Продавил грудную клетку на глубину не менее 5 см с частотой не менее 100 в минуту 30 раз с подсчетом числа вслух. Не отрывал ладони от груди пациента. | 0,5 | ||
| 5. 36. | Осмотрел ротовую полость, при необходимости (слизь, кровь, рвотные массы) очистил салфеткой. Установил воздуховод. | 0,5 | ||
| 6. | Накрыл салфеткой рот/нос пациента. Применил тройной прием Сафара: 1)запрокинул голову больного\\и зажал пальцами нос 2)открыл больному рот, 3)выдвинул вперед и вверх нижнюю челюсть. | 0,5 | ||
| 7. 48. | Сделал глубокий вдох, полностью охватил своим ртом рот пострадавшего, выдохнул (1 сек), зрительно наблюдая за экскурсией (поднятие) грудной клетки, отстранился. Повторил 2й раз после пассивного выдыхания воздуха | 0,5 | ||
| 8. | Или\и используя мешок Амбу, приложил маскук лицу пострадавшего, зафиксировав большим и указательным пальцами правой руки, а 3,4,5 пальцами поддерживая нижнюю челюсть. Обеспечил полную герметичность между маской и лицом пострадавшего. Максимально запрокинул голову назад (выполнил прием Сафара). | 0,5 | ||
| 9. | Сдавил мешок Амбу, чтобы грудная клетка поднялась (объем не менее 500 мл, в течении 1 сек), и после ее восстановления (опущения), сдавил мешок Амбу повторно. | 0,5 | ||
| 10. | Оценил адекватность искусственного дыхания по периодическому расширению грудной клетки и пассивному выдыханию воздуха. | 0,5 | ||
| 11. 512 | При проведении непрямого массажа сердца и ИВЛ придерживался соотношениякомпрессии и вдоха 30/2. | 0,5 | ||
| 12. 613 | Включил дефибриллятор в сеть и оценил показания к дефибрилляции: фибрилляция желудочков или желудочковая тахикардия без пульса на мониторе. | 0,5 | ||
| 13. | Установил необходимую мощность разряда 150 ДЖ (бифазный) или 360 Дж (монофазный дефибриллятор). Смазал кожу на груди пациента специальным гелем | 0,5 | ||
| 14. 715 | Приложил электрод дефибриллятора «Apex» в области верхушки сердца, «Sternum» под правой ключицей. Нажал кнопку «заряд» на электроде дефибриллятора. Дал команду «Всем отойти!» | 0,5 | ||
| 15. | После звукового сигнала о том, что заряд набран, одновременно нажал кнопки «разряд» на электродах дефибриллятора. | 0,5 | ||
| 16. 817 | Не анализируя результаты дефибрилляции, в течение 2 мин проводил СЛР, затем, в случае продолжающейся фибрилляции желудочков нанес повторный разряд (200 ДЖ- бифазный; 360 ДЖ- монофазный дефибриллятор) | 0,5 | ||
| 17. | Затем в течение 2 мин – СЛР, анализ ритма по монитору и в случае продолжения фибрилляции нанес 3 разряд (максимальный). | 0,5 | ||
| 18. 919 | Оценил эффективность проведения сердечно-легочной реанимации (стоп- анализ): определение восстановления кровообращения (наличие пульсации на сонных артериях). При эффективности – уложил больного на правый бок (восстановительная позиция), при неэффективности – продолжил СЛР. | 0,5 | ||
| 19. 120. | Поведение при оказании помощи – полное самообладание, уверенное выполнение. | 0,5 |
Станция 2
Клинический случай: «Оказание помощи при остром коронарном синдроме на этапе СНПМ»
Ситуационная задача: Вы – врач скорой помощи. Вы приехали по вызову к мужчине 57 лет с интенсивными болями за грудиной.
Задание:
Ø Соберите анамнез и проведите осмотр пациента
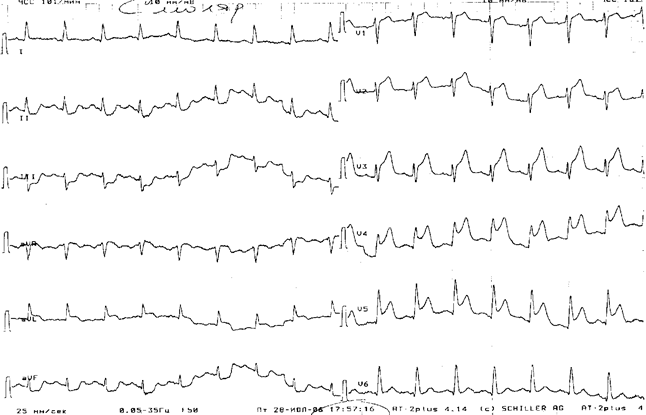
Ø Проведите интерпретацию ЭКГ
Ø Определите наличие маркеров некроза миокарда
Ø Сформулируйте предварительный диагноз
Ø Окажите неотложную помощь
Ø Определите тактику ведения больного
Оснащение: волонтер, тонометр, фонендоскоп, ЭКГ ленты, медикаменты: нитроглицерин таблетка 0,5 мг или спрей, ацетилсалициловая кислота, клопидогрел таблетка 75 мг- 4 шт, кислород, морфин 1%- 1,0, гепарин, изосорбида динитрат (изокет) 0,1%-10,0 мл, натрия хлорид 0,9%-10,0- 2 шт, натрия хлорид 0,9%-100,0- 2 шт, шприцы 10,0- 5 шт, система для внутривенного вливания.
Текст сценария для стандартизированного актера (пациента) и описание его роли:
Жалобы: на сильные боли за грудиной, одышку, чувство страха, холодный липкий пот, головокружение.
| Формулировка вопроса для актера | Ответ |
| Каков характер боли? Где локализуется боль, покажите рукой? | Давящие (прижимает кулак к грудине), жгучие |
| Сколько времени длится боль? | Около 1 часа. |
| С чем связано появление болей? | Боль появилась после эмоционального стресса |
| Отдают ли куда-нибудь боли? | Да, в левую руку и подлопаточную область |
| Что еще беспокоит, кроме боли? | Сердцебиение, одышка, слабость, потливость, чувство страха. |
| Что-нибудь принимали для того, чтобы боли прошли? | Принимал таблетки нитроглицерина под язык дважды, но боли не прошли. Последний раз принимал 5 мин назад |
В анамнезе: страдает ИБС течение 2 лет, состоит на «Д» учете. Периодически принимает кардикет, кардиомагнил. Получал стационарное лечение в ГКЦ. Два месяца назад перенес ОНМК. Максимальное повышение АД до 160\100мм. рт.ст. Регулярно принимает гипотензивные препараты. Мама страдала ИБС и умерла в возрасте 52 лет от инфаркта. Не курит.
Данное ухудшение состояния около 1 часа, когда появились вышеуказанныежалобы, вызвал бригаду скорой медицинской помощи.
Объективно: Кожные покровы бледные, покрыты холодным липким потом. Периферических отеков нет. В легких везикулярное дыхание, хрипов нет. ЧДД 20 в минуту. Тоны сердца глухие, ритм правильный. АД 140/ 90 мм рт. ст. ЧСС 92 уд в мин.
Оценочный лист (check-list)