КЛИНИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ ОСТРОЙ КИШЕЧНОЙ НЕПРОХОДИМОСТИ.
Методические рекомендации
Пермь 2004
Составители: Попов А.В., Ладейщиков В.М., Николенко А.В., Степнов С.М.
Рецензент: Сандаков П.Я.
УДК 616.34-007.271-036.11-07-08
ББК 54.133
КЛИНИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ ОСТРОЙ КИШЕЧНОЙ НЕПРОХОДИМОСТИ.
Методические рекомендации/Попов А.В., Ладейщиков В.М., Николенко А.В.,
Степнов С.М.Пермь 2004, 17с.
Дана классификация острой кишечной непроходимости по механизму развития. Рассмотрены клиника, диагностика острой кишечной непроходимости, особенности оперативного вмешательства, основные принципы инфузионной терапии, особенности нутритивной поддержки в послеоперационном периоде с фармако-экономическим обоснованием, медико-экономические стандарты лечения.
Рекомендации предназначены для врачей, интернов, студентов.
© управление здравоохранения Пермской области, ГОУ ВПО “ПГМА Минздрава России” 2004
Кишечная непроходимость (Ileus) включает в себя различные заболевания кишечника, характеризующиеся прекращением прохождения кишечного содержимого в направлении от желудка к заднему проходу. Термин “ileus” древнего происхождения. По-видимому, он имеет связь с греческим языков от слова эйлео, что означает поворачиваю, скручиваю, запираю.
Среди ургентных заболевании брюшной полости
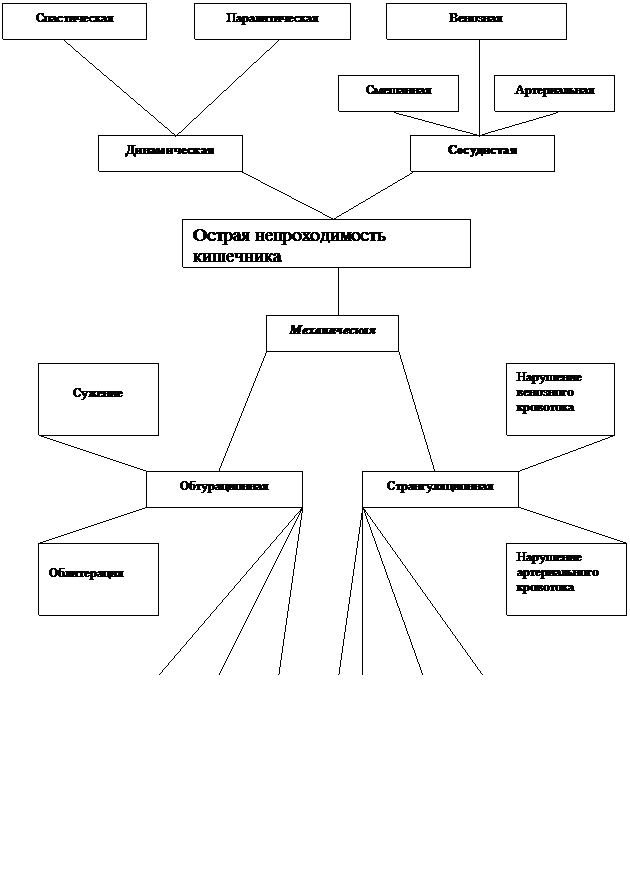
Причины острой непроходимости кишечника, многочисленны и разнообразны (рис.1). У детей первых месяцев и лет жизни чаще всего встречаются аномалии развития (стеноз, дивертикул Меккеля, удвоение или задержка поворота кишки и т.д.). В зрелом возрасте первое место занимает спаечная непроходимость кишечника, а в пожилом – злокачественные опухоли и копростаз. Выделяют три основные вида острой кишечной непроходимости: механическая, динамическая, сосудистая (рис.2).
Рисунок 1.
Причины острой кишечной непроходимости
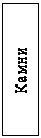
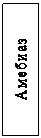


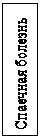



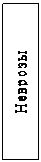

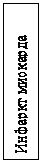
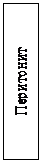
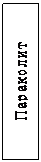




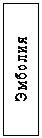

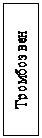
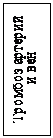
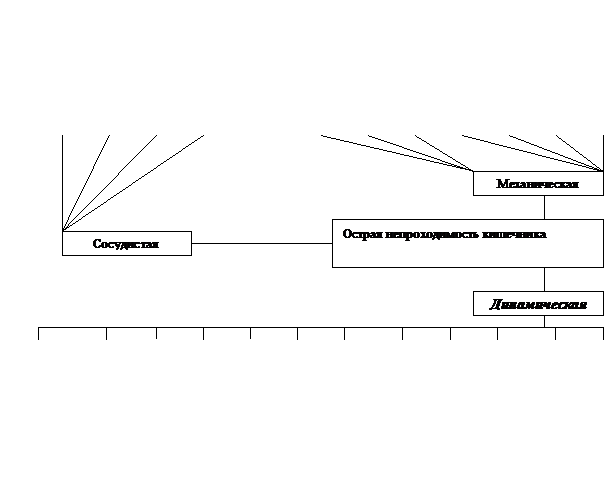
Рисунок 2.
Классификация острой кишечной непроходимости




Аномалии развития могут вызвать любую форму механической непроходимости кишечника. Дивертикул Меккеля, припаявшись верхушкой к задней брюшной стенке и передавив ближайшую петлю кишки, может стать причиной экзоинтестинальной обтурационной непроходимости. Инвагинация дивертикула способна вызвать эндоинтестинальную обтурационную и странгуляционную непроходимость, когда инвагинация дивертикула влечет за собой инвагинацию кишки. Врожденные отверстия в брыжейке или брюшной стенке вызывают ущемление попавших в грыжевые ворота органов, а чрезмерная длина кишки и брыжейки способствует возникновению заворотов и узлообразований. Завороту сигмовидной кишки способствует наличие аганглионарных зон.
Спаечная болезнь является самой частой причиной острой непроходимости кишечника и составляет 35-66%. Провоцируют образование спаек брюшной полости следующие заболевания: аппендицит, прободные язвы желудка и двенадцатиперстной кишки, заболевания органов малого таза у женщин, перенесенные операции на желчных путях, травмы брюшной стенки и органов брюшной полости.
Второе место среди причин непроходимости кишечника занимают злокачественные и доброкачественные опухоли, которые чаще всего взывают обтурационную непроходимость, могут быть причиной инвагинации, заворота и узлообразования. Опухолевая непроходимость составляет от 8 до 17%.
К редким причинам острой непроходимости кишечника относят ущемленные грыжи (2-3%), желчные камни, безоары, инородные тела и копростаз – не более 1%. Одним из факторов развития непроходимости кишечника является аскаридоз, который может вызвать различные формы острой непроходимости (обтурационную, динамическую, заворот, инвагинацию).
Обтурационную непроходимость кишечника чаще всего вызывают опухоли, рост которых в просвет кишки приводит к обтурации просвета (эндоинтестинальная непроходимость). Опухоли, растущие кнаружи от просвета кишки, опухоли брыжейки и др. органов брюшной полости вызывают экзоинтестинальную обтурационную непроходимость.
К странгуляционной непроходимости относят завороты, узлообразования, инвагинации, ущемления. Образованию этих патологических состояний способствуют спайки, перетяжки, рубцы, опухоли, кровоизлияния, воспаления и т.д.
Инвагинация характерна для детского возраста и появляется при нарушении двигательной функции кишечника. Нередко причиной инвагинации являются опухоли, растущие эндоинтестинально. Своей тяжестью они увлекают часть стенки в дистальный просвет кишечной трубки и вызывают инвагинацию.
Причинами динамической непроходимости являются различные рефлекторные и токсические влияния на моторную функцию кишечной стенки, а так же функциональные и органические изменения нервной системы, травмы, перитонит, почечная колика, инфаркт миокарда и др.
Сосудистая непроходимость возникает при тромбозе брыжеечных вен или артерий и эмболии. Причина сосудистой непроходимости является атеросклеротические изменения сердца, ушибы живота и др. факторы, вызывающие тромбообразование и эмболию.
В возникновении острой непроходимости кишечника очевидна роль резкого повышения внутрибрюшинного давления, которое, во-первых, усиливает перистальтику кишечника и тем способствует завороту и узлообразованию, а во-вторых, при наличии грыж обуславливает чрезмерное их наполнение содержимым и ущемление.
Характер и степень патофизиологических сдвигов при острой непроходимости кишечника определяется главным образом типом непроходимости (обструкция и странгуляция) и ее уровнем.
При обтурационной непроходимости прекращается естественный пассаж кишечного содержимого. В результате приходящий отдел кишечника переполняется содержимым и газом. Изменения бактериального спектра и преобладание патогенной флоры в содержимом приводящей петли ведет к активации процессов гниения и брожения. Развитие патогенной флоры и процессы гниения приводит к дальнейшему расширению приводящей петли кишки, что усугубляет микроциркуляцию в кишечной стенке, вызывая нарушение ее барьерной функции. Она становиться проницаемой для микроорганизмов, которые свободно проникают в брюшную полость, инфицируя перитонеальную жидкость. Кишечник приобретает роль источника интоксикации, что определяется:
1. Нарушение барьерной функции кишечника в связи с микроциркуляторными и гипоксическими изменениями.
2. Угнетением процессов факторов секреторного иммунитета в кишечнике.
3. Развитием дисбактериоза за счет перемещения в проксимальные отделы кишечника не свойственной или анаэробной микрофлоры и приобретением его патогенных свойств.
В дальнейшем происходит:
1. Постепенное истощение детоксицирующей функции печени на фоне прогрессирующего эндотоксикоза.
2. Развитие и прогрессирование перитонита, второго источника интоксикации.
3. Развитие и прогрессирование перитонита, переход эндотоксемии в систему лимфооттока и нарастание токсических продуктов во внутренних средах.
4. Развитие вследствие эндотоксикоза расстройств микроциркуляции в органах и тканях, нарушения клеточного метаболизма (развивается полиорганная недостаточность).
В организме наступает значительные биохимические сдвиги. Нарушаются все виды обмена: белковый, углеводный, минеральный, нарушение вводно-электролитного баланса, изменяется кислотно-основное состояние.
Особое место в патогенезе острой непроходимости кишечника занимает нарушение гемодинамики, возникает вследствие нейро-рефлекторных, гуморальных и метаболических изменений. Гиповолемия, нарушения микроциркуляции, повышение вязкости крови приводят к недостаточности органного кровотока в легких, печени, тромбозу мелких сосудов, сладж-синдром.
Нарушения гомеостаза усугубляется потерей жидкости, белков, электролитов и т.д. Это обусловлено транссудацией в просвете кишечника и потерей пищеварительных сосков. В течении суток в просвет желудочно-кишечного тракта выделяется в среднем 8200 мл (слюны - 1500, желудочного сока - 2500, панкреотического сока - 700, желчи - 500, кишечного сока - 3500 мл). Все это теряется с рвотой или остается в просвете кишечника.
При странгуляционной и сосудистой непроходимости характерна мощная болевая импульсация, вызывающая перенапряжение, а затем истощение гуморальных центров нервной системы. Это обусловлено сдавлением брыжейки, а следовательно сосудов и нервов, приходящих в нее. Нередко острая непроходимость кишечника, в первые стадии протекает по типу травматического шока. При обтурационных формах острой непроходимости кишечника, когда нервные элементы непосредственно не вовлекаются в процесс, болевые ощущения появляются только в момент перистальтики кишечника выше места непроходимости, а потому афферентная импульсация не оказывает столь мощного стрессового влияния. Бурно прогрессирующее течение странгуляционной непроходимости обусловлено еще и тем, что кишка в этом случае перекрывается с двух сторон. При обтурационной непроходимости приводящая петля разгружается за счет выше лежащих отделах, перемещением содержимого в желудок и рвотой. Этого не происходит при странгуляционной непроходимости, и в кишке, блокированной с двух сторон, лишенной кровоснабжения катастрофических быстро развивающих некротических изменений затрагивающих все ее стенки.
Таким образом, в патогенезе общих расстройств при острой непроходимости кишечника ведущее место занимают два процесса: прогрессирующий эндотоксикоз и нарушение метаболизма на всех уровнях. Оба процесса тесно связаны и оказывают взаимоусугубляющее действие.
Клиническая картина при острой непроходимости кишечника весьма многообразна и зависит от причины ее возникновения. Например, при завороте или инвагинации начало заболевания внезапное с бурным развитием клинической картины. При обтурации просвета кишки опухолью или спаечном процессе признаки непроходимости развиваются постепенно.
В клиническом течении острой непроходимости кишечника принято выделять три периода.
Первый период продолжается до 12 часов в зависимости от характера непроходимости. При странгуляционной непроходимости в этом периоде доминирует болевой синдром, часто осложняющийся шоком. При обтурационной непроходимости продолжительность первого периода зависит от уровня обтурации: чем он выше, тем раньше развиваются клинические проявления нарушения гомеостаза.
Второй период характеризуется гемодинамическим нарушением (учащенный пульс, снижение артериального давления) и продолжается от 12 до 24 часов. Боль становится постоянной. Наступает полная задержка стула и газов. Живот симметричный, вздут. Нарастают признаки интоксикации.
Третий период или терминальная стадия, характеризуется тяжелыми нарушениями гемодинамики, интоксикацией и глубокими расстройствами гомеостаза. Состояние больного крайне тяжелое, лицо Гиппократа, сухой потрескавшийся язык, “каловая” рвота. Живот вздут, перистальтика отсутствует. В анализах крови высокий лейкоцитоз, токсическая зернистость лейкоцитов.
Патологическими симптомами острой кишечной непроходимости являются боли в животе, рвота, задержка стула и газов.
Боль в животе почти всегда является первым предвестником острой кишечной непроходимости. Обычно боли возникают внезапно, в не зависимости от приема пищи и в любое время суток. Значительно реже они начинаются, постепенно медленно нарастают. Часто боли носят приступообразный характер и связаны с перистальтикой кишечника. Локализованная в начале боль быстро распространяется по всему животу и больной часто не помнит, откуда она началась. При обтурационной непроходимости схваткообразные боли чередуются с относительно спокойными промежутками. Для странгуляционной непроходимости характерно постоянные боли и резко усиливающиеся во время приступа. Через 2-3 суток от начала заболевания боли исчезают или изменяется их характер, что связано с прекращением перистальтики кишечника в результате нарушения нервных механизмов, регулирующих моторную функцию кишечника. Изменение характера болей или их отсутствие является плохим прогностическим признаком.
Рвота: почти одновременно с первым приступом боли появляется рвота с остатками пищи, желчью. Чем выше непроходимость, тем более выражена рвота. Рвота не приносит облегчения, в промежутках между рвотой больного беспокоит тошнота, отрыжка, икота. С течением времени рвота становится неукротимой, беспрерывной, рвотные массы застойные вплоть до появления каловой рвоты. Такой характер рвотных масс обусловлен процессами гниения и брожения в тонкой кишке с образованием индола, скатола и выделением сероводорода. Появление каловой рвоты свидетельствует о декомпенсации процесса, развития глубоких расстройств гемостаза и указывает на благоприятный прогноз заболевания.
Задержка стула и неотхождение газов являются характерными признаками непроходимости кишечника. В ранние сроки у больных с высокой непроходимостью могут быть нормальные отправления или стул можно вызвать клизмой. При непроходимости вследствие инвагинации иногда наблюдаются кровянистые выделения из заднего прохода.
Анамнез заболевания позволяет определить предпосылки возникновения острой кишечной непроходимости, таких как, перенесенные ранее воспалительные заболевания, операция на органах брюшной полости, открытой или закрытой травмы живота.
При внешнем осмотре больного отмечается страдальческое выражение лица. Болевая гримасса в большой степени выражена при странгуляционной непроходимости. В более поздний период черты лица становятся осунувшимися, с запавшими глазами и бледно землистым оттенком кожи. Больной с механической непроходимостью кишечника старается принять лежачее положение, чаще на спине, реже лежит на боку.
Язык в начале заболевания чистый и влажный. Однако уже через несколько часов язык становится сухим, обложенным.
Вздутие живота – характерный признак непроходимости кишечника. Равномерное вздутие живота обычно наблюдается при обтурационной непроходимости. При странгуляционной непроходимости в начале заболевания живот может быть обычной формы и лишь с течением времени наблюдается неравномерное вздутие живота. Иногда признаком обтурационной непроходимости является асимметрия живота (косой живот). Этот симптом написал Байером как признак заворота сигмовидной кишки. У больных пониженного питания при механической непроходимости видны раздутые петли приводящей петли (симптом Валя).
Важным признаком кишечной непроходимости служит видимая через переднюю брюшную стенку перистальтика петель кишечника. Перистальтику можно вызвать или усилить путем поколачивания по брюшной стенке или поглаживая ее.
При исследовании через прямую кишку может иметь место зияющий задний проход со значительным расширением ампулы прямой кишки (симптом “Обуховской больницы”).
Рентгенологическое обследование больных с подозрением на механическую непроходимость кишечника имеет важное значение как с дифференциально-диагностической точки зрения, так и с точки зрения топической диагностики.
В настоящее время, известны ряд общих рентгенологических признаков для функциональной непроходимости признаков, позволяющих проводить дифференциальную диагностику с механической непроходимостью. Такими признаками являются следующие:
1. Вздутие кишечника, иногда значительно выраженное, но не всегда относящееся к петлям тонкой, так и толстой кишке;
2. Количество жидкого содержимого в раздутых газом кишках сравнительно велико. Газ, как правило, преобладает над жидкостью.
3. При исследовании больного в вертикальном положении видны не четко контурирующиеся чаши, количество которых меньше, чем при механической непроходимости.
4. Арки, которые при механической непроходимости всегда содержат жидкость, расположенную на различной высоте, при функциональной не проходимости, благодаря чему концы арок, при исследовании больного в вертикальном положении, характерным образом закруглены. Просвет тонкой кишки при этом расширен незначительно, керкринговы складки видны довольно отчетливо.
5. В последующем, в арках появляется жидкость, уровни которой располагаются на одной высоте. Перемещение уровней, зависящее от усиленной моторной функции кишки, при паралитической форме функциональной непроходимости, не наблюдается.
6. При исследовании больного на трахоскопе, выявляется мозаичная картина распределения газовых скоплений в кишечных петлях
7. При исследовании больного на латероскопе на одном и другом боку отмечается медленное перемещение раздутых газом петель кишки в верхнюю для данного положения больного половину брюшной полости.
8. При введении в толстую кишку контрастной массы последняя длительное время (в течение нескольких суток) может находится в дистальной части толстой кишки или равномерно распределяться по всей кишке, причем больной не испытывает при этом позывов на низ.
9. Отмечаются ограниченная подвижность и высокое стояние диафрагмы, что иногда является причиной возникновения базального ателектаза легких.
10. При спастической непроходимости кишечника контрастное исследование желудка и тонкой кишки показывает наличие длительного спазма привратника и баугиниевой заслонки и замедленное опорожнение желудка и тонкой кишки.
Дифференциальная диагностика тонко- и толстокишечной механической непроходимости на основании рентгенологического обследования брюшной полости представлена в таблице 3.
В случаях, когда диагностика непроходимости кишечника затруднена, применяют контрастное рентгенологическое исследование с использованием бария через рот или с помощью контрастной клизмы. У здорового человека контрастное вещество достигает слепой кишки через 3 – 3,5 часа. Задержка его до 4 часов и более дает основание заподозрить механическую непроходимость. Динамическое рентгенологическое наблюдение за продвижением контраста позволяет выявить сужение просвета кишки, маятникообразные перемещения контрастной массы выше места сужения, имеется ли фиксация заполненных барием петель тонкой кишки при исследовании больного в различных положениях (горизонтальном, при латероскопии), через сколько времени начинается переход контрастной массы из тонкой кишки в толстую и когда заканчивается.
В диагностике острой механической непроходимости иногда возникает чрезвычайные трудности, например, когда необходимо провести дифференциальную диагностику между странгуляционной непроходимостью кишечника и пищевой токсикоинфекцией, имеющими массу общих признаков, развивающихся на фоне тяжелого общего состояния больного. В данном случае все диагностические затруднения позволяет решить лапароскопия. Во время проведения этого исследования имеется возможность эндоскопического рассечения спаек брюшной полости, тем самым ликвидировать спаечно-кишечную непроходимость.
В тех случаях, когда все диагностические возможности исчерпаны, а диагноз остается неясным, не исключается возможность непроходимости кишечника, проводится диагностическая лапаротомия. Она тем более обоснована, когда имеется очевидная картина “острого живота”.
Таблица 3.