Тема: Диагностика заболеваний ССС
Шкала SCORE (Systematic COronary Risk Evaluation)
Однозначных причин развития сердечно-сосудистых заболеваний не существует, однако установлены предрасполагающие факторы. Их принято называть факторами риска.
Факторы риска взаимосвязаны и усиливают действие друг друга, поэтому определяют суммарный сердечно-сосудистый риск. Сделать это можно по шкале SCORE, которая применяется во всех европейских странах, в том числе в России.
Шкала SCORE (Systematic COronary Risk Evaluation) позволяет оценить риск смерти человека от сердечно-сосудистых заболеваний в течение ближайших 10 лет. Рекомендуется использовать шкалу SCORE у людей в возрасте 40 лет и старше.
Для определения сердечно-сосудистого риска по шкале SCORE необходимо знать возраст и пол человека, уровень общего холестерина и уровень систолического (верхнего) артериального давления, а также курит человек или нет.

Атеросклероз
– заболевание, обусловленное накопление липидов во внутренней и средней оболочках артерий крупного и среднего калибра с образованием атеросклеротической бляшки.
Атеросклеротическая бляшка сужает просвет артерии. В случае разрыва поверхности атеросклеротической бляшки возможна быстрая закупорка просвета артерии тромбом и/или содержимым распавшейся жировой бляшки, что ведет к образованию очагов омертвения органа или части тела, расположенных в бассейне пораженной артерии. Наиболее подвержены атеросклеротическому повреждению область сонной артерии, артерии сердца и брюшной отдел аорты.
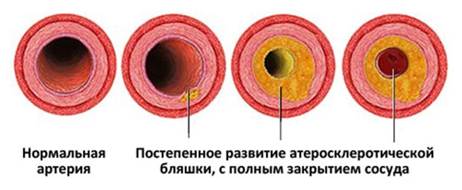
Клиника характеризуется развитием выраженного атеросклероза различных локализаций.
При атеросклерозе коронарных сосудов возможны клинические проявления ишемической болезни сердца (при сужении просвета коронарной артерии более чем на 50%).
При атеросклерозе сосудов головного мозга развивается нарушение памяти, внимания, головокружение, головная боль, м.б. деменция, в тяжелых случаях - ОНМК.
При атеросклерозе почечных артерий – нарушение функции почек, стабильная артериальная гипертензия.
При атеросклерозе аорты отмечается систолический шум по ходу ее, симптоматическая гипертония с повышением систолического давления при нормальном или пониженном диастолическом давлении.
При атеросклерозе артерий брюшной полости отмечаются боли, нарушение функции желудочно-кишечного тракта.
При атеросклерозе артерий нижних конечностей определяются признаки перемежающейся хромоты.
Диагностика:
1. Липидный профиль: общий холестерин (ОХ в N = < 5,2 ммоль/л);
«вредные липопротеиды»:
· липопротеиды низкой плотности (ЛПНП) (в N = < 3,0 ммоль/л)
· липопротеиды очень низкой плотности (ЛОНП) (в N = < 1,0 ммоль/л)
«полезные липопротеиды»:
· липопротеиды высокой плотности (ЛПВП) (в N = > 1,0 ммоль/л);
Триглицериды (ТГ) (в N = < 2,0 ммоль/л)
Атерогенным действием обладают холестерин, ЛПНП и ЛПОНП.
Определение Индекса атерогенности - соотношение общего холестерина/ЛПНП (в N он = 2,2 – 3,5).
2. реовазография различных сосудистых областей
3. УЗИ артерий (сосудов шеи и головы, сосудов нижних конечностей)
4. ангиография
5. КТ ангиография
Ишемическая болезнь сердца
Классификация ИБС
1). Внезапная коронарная смерть (первичная остановка сердца).
2). Стенокардия:
а) напряжения:
— впервые возникшая стенокардия (до 4 нед.)
— прогрессирующая стенокардия (приступы становятся продолжительнее, возникают чаще, сложнее купируютя)
— стабильная стенокардия (4-х функциональных классов)
б) спонтанная стенокардия (стенокардия Принцметала - приступы чаще в ночное время из-за спазма сосудов)
3). Инфаркт миокарда:
а). По времени:
— первичный;
— повторный (не ранее, чем через 2 мес.);
— рецидивирующий (ранее, чем через 2 мес.). б). По глубине:
— мелкоочаговый (поражение одного слоя, чаще эндокарда);
— крупноочаговый (2 слоя: внутренний и средний).
4). ПИКС (постинфарктный кардиосклероз)
5). Нарушения сердечного ритма.
6). Сердечная недостаточность.
Стабильная стенокардия
Характеризуется приступом боли давящего, сжимающего характера (тяжесть, сжатие, стеснение) в области сердца или за грудиной, возникает в ответ на физическую или эмоциональную нагрузку, с иррадиацией в левую сторону и вверх (левое плечо, лопатку, нижнюю челюсть), приступ продолжается 2–5 минуты и купируется нитроглицерином или в состоянии покоя. М.б. беспокойство, слабость, бледность, одышка, нарушение ритма.Болевой приступ продолжительностью более 15 минут – подозрение на инфаркт миокарда.
Стабильную стенокардию разделяют на 4 функциональных класса согласно толерантности к физической нагрузке:
1ФК «Обычная повседневная физическая активность» не вызывает приступов стенокардии и лишь при выраженной нагрузке появляются описанные ранее симптомы.
2 ФК «Небольшое ограничение физической активности» - приступы возникают при быстрой ходьбе, подъеме по лестнице, переедании, на холоде или в ветреную погоду.
3 ФК «Значительное ограничение физической активности»- характерные боли возникают при ходьбе на расстояние 1-2 кварталов по ровной местности или при подъеме по лестнице в обычном темпе через 1 пролёт.
4 ФК «Невозможность выполнения какой-либо физической нагрузки без появления симптомов» - стенокардия может возникнуть в покое.
Диагностика:
1. биохимический анализ крови (повышенный ХС и ЛПНП, пониженный уровень ЛПВП)
2. коронарография (рентгенологическое исследование сосудов с помощью контрастного вещества
3. чреспищеводная электростимуляция (для диагностики скрытой коронарной недостаточности)
4. ЭКГ (изменения ишемического характера: подъем или депрессия ST более 1 мм; отрицательный или положительный и высокий T)
5. суточное мониторирование по Холтеру
6. ЭКГ с физической нагрузкой (велоэргометрия или тредмил-тест на беговой дорожке)
7. ЭХО-КГ (эхокардиография) в покое
8. ЭХО-КГ с фармакологической или физической нагрузкой
9. радионуклидные методы (вещество распределяется в ткани миокарда и четко визуализирует участки с недостаточным поступлением крови)
10. МРТ сердца (при проблемах визуализации с помощью ЭХО-КГ)
Инфаркт миокарда (ИМ)
- омертвление участка сердечной мышцы вследствие продолжительного нарушения кровообращения (ишемии) в миокарде. Чаще развивается в левом желудочке. Это наиболее тяжелая форма ИБС.
Кислород к сердечной мышце доставляют крупные коронарные сосуды. При закупорке какого-либо коронарного сосуда тромбом кровоснабжение миокарда прекращается, вследствие чего участок, лишенный кислорода, погибает. В течение 30 минут сердечная мышца еще жизнеспособна, далее начинается процесс необратимых изменений.
Причины:
1. Атеросклероз коронарных артерий (в 90% случаев)
2. Длительный спазм коронарных сосудов
3. Резкое повышение потребности сердца в кислороде
Клиника.
Болевой вариант инфаркта миокарда.
Приступ интенсивной боли за грудиной или в области сердца давящего характера (интенсивность выражена более, чем при обычном приступе стенокардии), продолжительность более 15 минут.
Возможна иррадиация в левую или правую руку, шею, нижнюю челюсть, под левую лопатку, в эпигастральную область. Бледность кожных покровов, потливость, резкая общая слабость, одышка с чувством нехватки воздуха, снижение АД, набухание шейных вен, м.б. нарушение ритма.
Пациент беспокоен, возбуждён, отмечает страх смерти. Приём нитроглицерина не дает эффекта.
Атипичные формы ИМ:
Абдоминальный вариант инфаркта миокарда. Боли в эпигастральной области, диспептические явления.
Атипичный болевой вариант инфаркта миокарда. Болевой синдром имеет атипичную локализацию (например, только в зонах иррадиации: горле нижней челюсти, плечах, руках и др.)
Астматический вариант инфаркта миокарда. Приступ одышки с чувством нехватки воздуха служит проявлением острой сердечной недостаточности (сердечная астма или отёк лёгких)
Аритмический вариант инфаркта миокарда. В клинической картине преобладают нарушения ритма.
Цереброваскулярный вариант инфаркта миокарда. Признаки нарушения мозгового кровообращения.
Малосимптомный (бессимптомный) вариант инфаркт миокарда. Наиболее сложный для распознавания вариант, нередко диагностируемый ретроспективно по данным ЭКГ.
Диагностика:
1. Общий анализ крови: лейкоцитоз, повышенное СОЭ;
2. Определение в крови ферментов: тропонина (тропониновый тест), МВ-КФК, АСТ, АЛТ;
3. Коронарная ангиография: позволяет выявить стенозированную или закупоренную артерию и при необходимости провести ее стентирование;
4. Эхокардиография (ЭхоКГ): помогает оценить сократительную способность миокарда и выявить зону, где сокращения слабые;
5. ЭКГ. Периоды ИМ:
1. Острейший период (до 2 часов): смещение ST от изолинии («кошачья спинка» - признак ишемии миокарда), Т высокий, сглаженный или отрицательный;
2. Острый (до 2 недель): формируется патологический зубец Q (широкий и глубокий);
3. Подострый (до 8 недель): патологический Q, интервал ST возвращаться к изолинии, как только вернется ST на изолинию, эта стадия заканчивается, инвертированный Т (-), глубина его понижена;
4. Постинфарктный кардиосклероз (ПИКС): на всю жизнь сохраняется патологический Q, м.б. отрицат. Т.

Артериальная гипертензия
– это синдром повышения систолического артериального давления ≥ 140 мм рт. ст. и/или диастолического артериального давления ≥ 90 мм рт. ст.,
АГ страдает не менее 40% населения, является одним из самых распространённых заболеваний сердечно-сосудистой системы, занимает 1-е место среди причин инвалидизации и смертности.
146 млн. людей в России, из них 47 млн. имеют высокое артериальное давление, 2/3 его не контролируют (около 31 млн. человек)
Синдром АГ бывает при:
1. Первичной АГ(эссенциальной) - гипертоническая болезнь, АД повышается при отсутствии очевидной причины, встречается в 90-95% случаев. Термин «гипертоническая болезнь» ввел Г.Ф. Ланг.
2. Вторичной АГ(симптоматической) – повышение АД связано с определенным заболеванием и является одним из симптомов.
Предрасполагающие факторы развития первичной АГ:
1. Возраст;
2. Избыточная масса тела и ожирение;
3. Наследственность;
4. Повышенное потребление соли более 5 г/сут;
5. Злоупотребление алкоголем
6. Гиподинамия.
Вторичные АГ:
1. Почечные (гломерулонефрит, ппиелонефрит)
2. Вазоренальные (стеноз почечных артерий)
3. Эндокринные (тиреотоксикоз, синдром и симптом Иценко-Кушинга)
4. Неврогенные (травмы и заболевания головного мозга в анамнезе)
5. Гемодинамические (недостаточность аортального клапана, склероз аорты)
Клиника
В начале заболевания пациент длительное время может не знать о высоких цифрах АД. М.б. неспецифические жалобы: быстрая утомляемость, раздражительность, снижение работоспособности, головокружение и др.
Головные боли чаще в затылочной или височной областях, шум в ушах, «мелькание мушек перед глазами». Боли в области сердца.
Гипертензивный криз – остро возникшее выраженное повышение АД до индивидуально высоких величин, сопровождающееся клиническими признаками.
По уровню АД выделяют степени АГ:
Европейские рекомендации определения степени АГ по уровню АД (мм рт.ст.)
| Категория | САД, мм рт.ст. | ДАД, мм рт.ст. |
| Оптимальное | <120 | <80 |
| Нормальное | 120–129 | 80–84 |
| Высокое нормальное | 130–139 | 85–89 |
| АГ 1 степени | 140–159 | 90–99 |
| АГ 2 степени | 160–179 | 100–109 |
| АГ 3 степени | ≥180 | ≥110 |
При высоком АД страдают все органы, но в первую очередь - органы-мишени: сердце, головной мозг, почки, сетчатка глаз, крупные сосуды.
По степени поражения органов-мишеней и развитию осложнений выделяют стадии ГБ:
| ГБ I стадии | Поражения органов-мишеней отсутствуют, АД поднимается периодически, жалоб может не быть. |
| ГБ II стадии | Поражение органов-мишеней: гипертрофия левого желудочка, сужение сосудов сетчатки, нарушение функции почек (белок в моче), атеросклеротические бляшки в крупных сосудах. |
| ГБ III стадии | Признаки поражения органов-мишеней и их клинические проявления. •сердце – стенокардия, инфаркт миокарда, сердечная недостаточность; •головной мозг – нарушение мозгового кровообращения; •глазное дно – кровоизлияние и экссудаты с отеком зрительного нерва; •почки – почечная недостаточность; •сосуды – расслаивающая аневризма аорты, окклюзионные поражения артерий. |
Диагностика ГБ
1. Объективно: признаки гипертрофии ЛЖ, акцент II тона над аортой, напряженный пульс.
2. СМАД (суточное мониторирование АД) и СКАД (самоконтроль АД).
3. Оценка состояния органов-мишений.
4. Исключение симптоматических гипертензий.