Тип: Круглые черви (Nemathelminthes)
Класс: Собственно круглые черви (Nematoda)
2 часть.
Вопрос 1: Морфология, анатомия, жизненный цикл анкилостомид. Диагностика и профилактика анкилостомидозов.
Анкилостома или кривоголовка подразделяется на 2 подвида: (Ancylostoma duodenale) и некатор (Necator americanus)
· Морфология и анатомия
Небольшие нематоды длиной 1-2 см, розовато-желтоватого цвета. Их строение очень сходное. Головной отдел имеет ротовую капсулу, в котором у анкилостом можно увидеть 4 зубца, а у некатора 2 режущие пластинки. Самцы отличаются наличием на хвостовом конце особого колоколовидного расширения кутикулы (половая бурса), причем у анкилостом эта бурса крупнее и шире, чем у некатора.
Яйца анкилостом и некатора по строению не различимы. Они овальные, бесцветные, прозрачные, с закругленными концами. Оболочка тонкая. У свежевыделенных яиц в центре находится 4-8 бластомеров, или зародышевых клеток. В фекалиях, находившихся в тепле, уже в течение суток в яйцах могут развиться личинки. Яйца анкилостомид (общее название анкилостомы и некатора по имени семейства, к которому они относятся) напоминают яйца трихостронгилид, но отличаются меньшими размерами, более овальной формой, не имеют свободного полюса, в свежевыделенном яйце имеются всего 4-8 бластомеров.


· Жизненный цикл:
Паразитируют анкилостома и некатор в тонком кишечнике человека. Яйца выделяются с испражнениями. При попадании яиц в теплую, влажную рыхлую почву развитие личинок происходит в течение 10-15 дней и затем несколько месяцев они могут жить в почве.
Личинки анкилостом вместе с овощами, ягодами или грязными руками заносятся в рот. Личинки некатора, а иногда и анкилостомы активно внедряются в организм через кожу, например, при ходьбе босиком, лежания раздетым на траве, через руки. Проникнув в организм, личинки мигрируют по току крови в легкие, откуда через просвет альвеол и бронхов попадают в глотку и затем в тонкий кишечник, где и превращаются во взрослую форму. Весь цикл развития от заражения до начала яйцекладки продолжается 2 мес. Длительность паразитирования анкилостомид в организме достигает 5-15 лет.

· Симптомы
Анкилостома и некатор ротовыми капсулами повреждают слизистую оболочку кишечника и питаются выделяющейся при этом кровью. Меняя места прикрепления, они оставляют после себя длительно кровоточащие ранки, что приводит к развитию анемии.
Анкилостомоз и некатороз (анкилостомидоз) проявляются (имеют симптомы) в ранней фазе болезни в виде кожных и легочных поражений, в хронической - общей слабостью, головными болями, головокружениями, болями в животе, снижением аппетита, расстройством стула и т. д.
· Диагностика
Случаи анкилостомоза диагностируются путем нахождения яиц паразита в образцах кала с помощью микроскопа. Тем не менее, яйца могут отсутствовать на ранней стадии инфекции, и другие тесты, такие как анализ крови или эндоскопия могут потребоваться для подтверждения присутствия анкилостом в организме
Учитывая, что яйца анкилостом и некатора неразличимы, при их выявлении указывают общий диагноз: обнаружены яйца анкилостомид. Соответственно будет звучать и общий диагноз заболевания - анкилостомидоз. Метод дифференцирования анкилостомйдозов по личинкам. Яйца анкилостомид при диагностике анкилостомоза и некатороза обнаруживаются в фекалиях методами обогащения. Контрольные анализы кала после лечения проводят через 2-3 недели.
Вспомогательные методы диагностики:
Общий анализ крови с чрезвычайно высоким уровнем эозинофилов, анализ мокроты во время миграционной фазы анкилостомидоза, в ней могут оказаться личинки некаторов, мигрирующие по дыхательным путям, дуоденального зондирования двенадцатиперстной кишки – исследования ее содержимого, ультразвуковое исследование органов брюшной полости может выявить незначительное увеличение селезенки и печени, рентгенограмма легких, выполненная в период миграции личинок, может обнаружить наличие в них эозинофильных воспалительных инфильтратов.
· Профилактика
- ношение максимально закрывающей кожу обуви и одежды в тех районах, где эта болезнь носит эндемический характер;
- мытье рук после посещения туалета, перед обработкой продуктов или приемом пищи; (Помните о важности мытья рук.)
- использование безопасной очищенной питьевой воды и соблюдение правил безопасного приготовления пищи (мытье овощей и фруктов, достаточная термическая обработка продуктов и т.д.).
Вопрос 2: Морфология, анатомия, анатомия, жизненный цикл, диагностика и профилактика стронгилоидоза.
Стронгилоид или кишечная угрица (Strongyloides stercolaris)
· Морфология и анатомия
Самка угрицы кишечной достигает до 2,2 мм в длину, а толщина особи варьируется от 0,03 до 0,07 мм. Самец гораздо меньше, и его длина около 0,9 мм, а толщина до 0,06 мм. Взрослые особи червей бесцветные и полупрозрачные. Оплодотворив самку, самец червя погибает. Самка обладает парным половым аппаратом, в ее матке содержится от 5 до 9 яиц, а за сутки угрица может отложить до 50 яиц. Туловище червя с головы закруглено, а хвостовая часть имеет заостренную, коническую форму. Пищевод паразита длинный и занимают большую часть тела (1/3), его строение рабдитовидное. В организме человека паразиты поражают все отделы кишечника, могут паразитировать в печени, лимфатических и желчных потоках. У самца форма туловища похожа на веретено, задний конец заострен и загнут в сторону брюха (вентрально). Взрослые самцы локализуются в просветах двенадцатиперстной кишки у инфицированого человека. Самцы не имеют половой бурсы, но у них есть рулек и две спикулы изогнутого вида. Отложенные паразитом яйца сразу же имеют зрелую личинку, что угрицу кишечную отличает от многих нематод, у которых для созревания личинки требуется длительный период времени и комфортные условия.


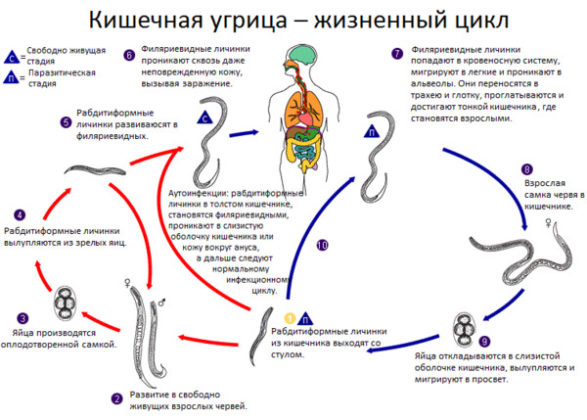
· Жизненный цикл
Прямой путь — самый быстрый путь развития гельминта, при котором непатогенные личинки (рабдитовидная форма) попадают во внешнюю сферу с фекалиями, где при благоприятных условиях проходят две линьки и становятся филяриевидными (патогенными), на это развитие уходит три дня и паразит готов к инфицированию человека. Попадая в организм, личинка достигает стадии взрослой особи, на этом данный цикл развития завершается.
Непрямой путь – при нем образуются свободноживущие гельминты. Выходя из человеческого организма с испражнениями, рабдитовидные личинки попадают в почву, где пройдя четыре линьки, достигают стадии взрослой особи, способной к размножению непатогенных личинок. Непатогенные личинки могут быть свободноживущими, а могут и перейти в филяриевидную форму, в которой свободноживущий гельминт становится паразитом опасным для человека. Так как человек заражается червем не первого поколения, этот путь называют непрямым. Развитие паразита этим путем длится в течение 10 дней.
Внутрикишечный путь – при таком развитии рабдитовидные личинки переходят в стадию патогенных в просветах кишечника, чем провоцируют аутоинвазию (повторное заражение). Этим путем червь развивается в организмах людей, страдающих заболеваниями кишечника и хроническими запорами. Результатом такого развития жизненного цикла червя приводит к проникновению личинок в кровоток через стенки кишечника.
Инфицирование людей может быть и через поврежденную кожу извне (перкутанно), проникновение личинок в организм происходит через кожные покровы, потовые железы и волосяные сумки, далее в кровеносные сосуды. Двигаясь с кровотоком, проходят в сердце и по малому кругу кровообращения попадают в легкие, трахею и глотку. Затем с пищей либо со слюной проглатывается паразит, достигая кишечника.
Пройдя две линьки в тонкой кишке, личинки становятся половозрелыми особями. Так как у самцов нет приспособлений для закрепления к стенкам органа, они выходят с фекалиями в отличие от самок, которые мигрируют в стенки кишечника, где размножаются без оплодотворения (путем партеногенеза), однако, по другим описаниям (в том числе согласно описанию в русскоязычной Википедии) считается, что самец гибнет после копуляции, то есть после спаривания в кишечнике. Самки в кишечнике откладывают яйца, в которых развиваются рабдитовидные (непатогенные) личинки, выходящие во внешнюю среду с фекалиями.
· Симптомы
В основном зараженные угрицей кишечной люди изначально не замечают каких-либо симптомов, первая симптоматика может проявляться кожными высыпаниями в виде дерматита (зуд, отек), появляются полосы и умеренное кровотечение в местах проникновения паразита под кожу. Возможны сильные спонтанные царапины на лице либо в других местах на теле. При достижении паразитом легких, наблюдается сильное жжение, хрипы, кашель, схожие с симптомами пневмонии (синдром Леффера, когда накапливаются эозинофилы в легких, проявляется реакция на паразитов). Поражение желудочно-кишечного тракта приводит к жгучим болезненным приступам, повреждаются ткани, образовывается язвы и сепсис. В стуле содержится желтая слизь со специфическим запахом. В качестве признаков болезни возможен хронический понос. Тяжелые случаи болезни могут привести к непроходимости кишечного тракта, а также возможно нарушение перистальтических сокращений. Первый возможный и пугающий признак – передвижение личинки под кожными покровами, который похож на красную линию. Личинка мигрирует более чем на 5 см в день, но быстро исчезает.
· Диагностика
На ранней стадии учитывают высокую эозинофилию крови, микроскопируют мокроту с целью обнаружить мигрирующих личинок. Диагноз кишечной стадии основан на обнаружении личинок при исследовании дуоденального содержимого и испражнений.
Медицинские методы выявления включают анализ мазков прямой кишки, иммуноферментный анализ, культивирование каловых образцов на агаровых пластинах.
· Профилактика
Стронгилоидоз встречается преимущественно в районах с теплым и влажным климатом, но имеются очаги и в зоне умеренного климата. Профилактика включает выявление и лечение больных, соблюдение правил личной гигиены, предохранение почвы от загрязнения фекалиями, санитарное благоустройство населенных пунктов. Следует помнить о недопустимости удобрения почвы в садах и огородах необезвреженными фекалиями; употребления немытых овощей, фруктов, зелени, некипяченой воды; проведения земляных работ без защитных рукавиц. Залогом массовой профилактики является повышение информированности населения о возможных путях заражения стронгилоидозом и другими кишечными гельминтозами.
Вопрос 3: Морфология, анатомия, жизненный цикл, диагностика и профилактика трихинеллеза.
Трихинелла (Trichinella spiralis)
· Морфология и анатомия
Трихинелла имеет типичное для всех круглых червей строение. Тело глиста вытянутое, суженное к переднему концу. Длина зрелой особи составляет 1−4 мм. Личинки небольшие, по размерам едва достигают 0,1 мм. При попадании в поперечнополосатую мускулатуру (глазодвигательные, жевательные и другие мышцы) они увеличиваются до 0,7 мм и приобретают спиралевидную форму.
Характерной особенностью нематод является односторонний желудочно-кишечного тракта и полость тела между кишкой и стенками тела (псевдодерма), состоящая всего лишь из эктодермы и энтодермы.

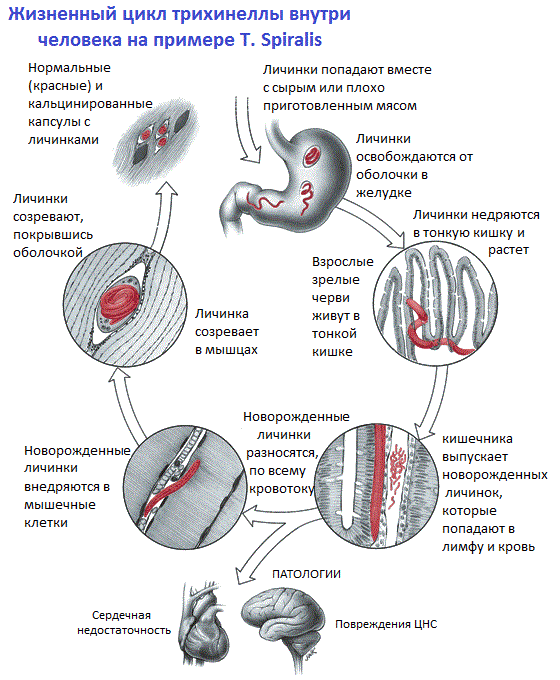
· Жизненный цикл
Особенность жизненного цикла состоит в том, что он происходит внутри хозяина без выхода наружу. Раздельнополые особи спариваются в тонком кишечнике, после чего самцы погибают. Яйца вынашиваются и вылупливаются внутри самки. Затем трихинелла внедряется передним концом в эпителий кишечника и выбрасывает до 2 тысяч личинок. Данный процесс называется яйцеживорождение, т.е. яйца самка выносила внутри себя, не откладывая их. Личинки после этого разносятся кровотоком по всему телу, чем могут вызывать патологии у человека.
Личинки, попавшие в поперечнополосатую мускулатуру с хорошим кровоснабжением, выживают. Они нарушают структуру мышечной ткани, создают вокруг себя капсулу, пропитывающуюся в дальнейшем кальцием. На этой стадии развития паразит может находиться несколько лет в ожидании, что будет проглочен новым хозяином вместе с мясом этого.
Для замыкания жизненного цикла нужно, чтобы зараженное мясо было съедено другим млекопитающим. Попав в тонкую кишку, за несколько дней у трихинеллы происходит четыре линьки, а затем достигается половая зрелость.

· Симптомы
Инкубационный период может длиться от 5 до 45 дней. Заболевание трихинеллезом часто диагностируется у людей, когда личинки вторгаются в мышечные ткани. Симптомы включают лихорадку, общее недомогание, отеки (особенно под глазами), головную боль, боли в суставах, мышечные боли, зуд кожи, диарею или запор. Лечение трихинеллеза направлено на уменьшение воспаления. При этом обычно вводят кортикостероиды, что зачастую способствует полному выздоровлению, однако мышечная боль и слабость может сохраняться.
· Диагностика
Своевременная и правильная постановка диагноза помогает остановить процесс размножения паразитических червей в кишечнике, но в первые дни это не всегда удается из-за схожести симптомов с другими заболеваниями.
Диагностика осуществляется на основании:
результатов визуального обследования и опроса больного; жалоб пациента; эпидемиологического анамнеза; лабораторных исследований.
При осмотре специалист обращает внимание на наличие у пациента отеков век, одутловатости лица, высыпаний на коже и их характер, жалобы на мышечные боли. Учитывается эпидемиологическая ситуация в регионе проживания пациента.
Проводится исследование крови на уровень содержания лейкоцитов и эозинофилов, количество которых при трихинеллёзной инфекции повышено. Серологический анализ крови дает возможность проверить реакцию организма на антигены возбудителя трихинеллёза.
С помощью внутривенной аллергической пробы осуществляется оценка ответной реакции организма, которая развивается на введенный раствор с антигенами паразитов. При подозрении на трихинеллёз делается биопсия мышечной ткани больного. Важную информацию даёт результат исследования мяса, употребляемого больным в пищу.
· Профилактика
Чтобы уберечь себя от непоправимых последствий, каждый человек должен придерживаться следующих правил:
не покупать мясо и мясопродукты с рук на стихийных рынках; не употреблять мясо, не прошедшее трихинеллоскопию и не получившее ветеринарный допуск; помнить, что ни при какой температуре варки заключенная в известковую капсулу личинка трихинеллы не погибает, поэтому даже тщательная термическая обработка не дает гарантии безопасности; эффективной в профилактических целях является заморозка мяса при минус 20 градусах в течение двадцати дней; фермеры должны соблюдать правила содержания свиней, регулярно проводить дератизацию с целью уничтожения грызунов; утилизация трупов заражённых трихинеллёзом животных должна осуществляться в соответствие с требованиями безопасности, проверка на трихинеллёз мяса диких животных, добытых на охоте, должна осуществляться в обязательном порядке в специальных ветеринарных лабораториях.
Вопрос 4: Морфология, анатомия, жизненный цикл, диагностика, профилактика.
Ришта (Dracunculus medinensis)
· Морфология и анатомия
Взрослая особь составляет от 60 до 100 сантиметров в длину (самцы намного короче, 12-29 мм или 0,47–1,14 дюйма). Также встречается информация, что самки могут достигать 120 см. Гельминт молочного цвета имеет струновидную форму тела. Головка оснащена кутикулярным щитком, вокруг рта расположено восемь сосочков. Пищевод достаточно короткий. Кишечник червя недоразвит, анус отсутствует.
Строение хвостового отдела отличается наличием шиповидного придатка. В матке оплодотворенной самки содержится огромное количество личинок, численность которых достигает 10 миллионов. Они занимают практически все тело паразита. Отверстие вульвы также отсутствует, выведение личинок из матки во внешнюю среду осуществляется исключительно после разрыва кутикулы, что происходит в области переднего отдела.

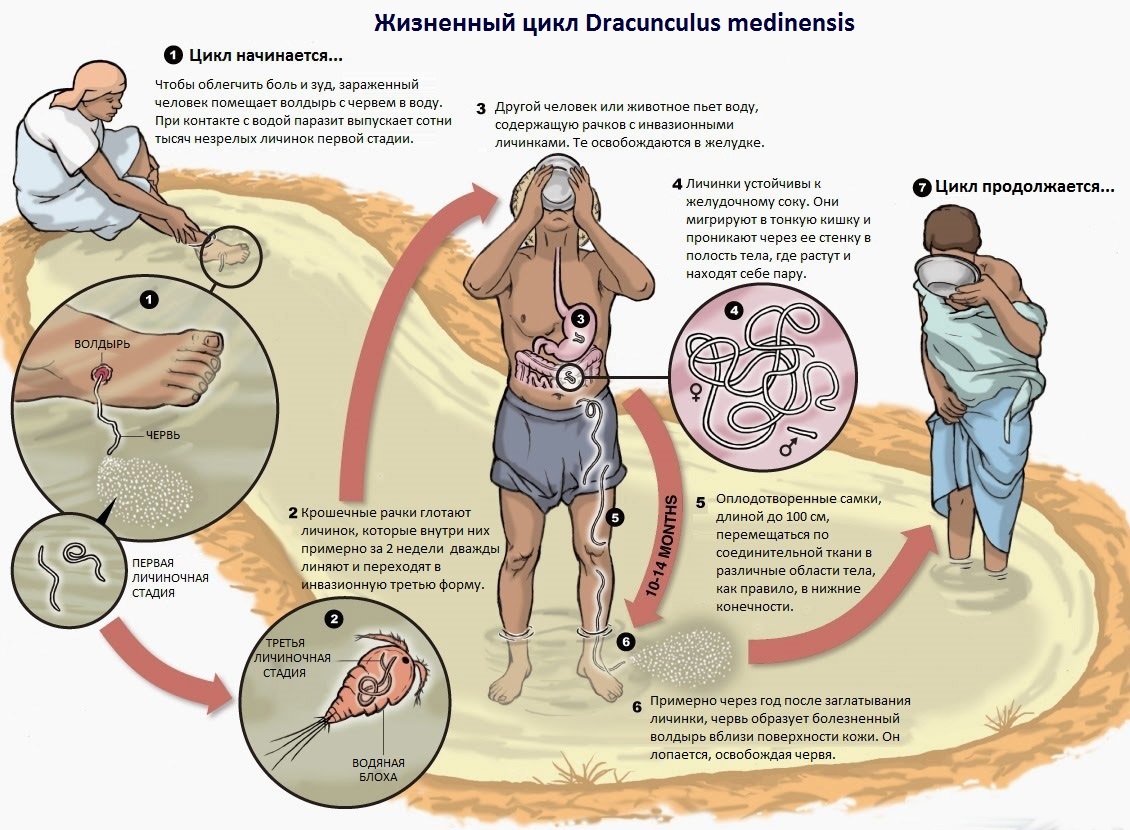
· Жизненный цикл
Во внешней среде личинка может прожить до трех недель, в течение которых она должна быть съедена веслоногим рачком из рода Циклопов (промежуточный хозяин). Внутри него в течение 14 дней она проходит две линьки и созревает до инвазионной (заразной) стадии.
Путь заражения человека и других млекопитающих – пресная вода, в которой присутствуют инфицированные рачки. При ее поглощении окончательным хозяином личинки гельминта оказываются в его организме и, прогрызая стенку кишечника, перемещаются из тонкой кишки в брюшную полость и забрюшинное пространство. Достигнув зрелости там зрелости и найдя себе там пару, гельминты спариваются. Самцы погибают, а оплодотворенные самки, достигающие уже до метра длины, мигрируют в подкожные ткани. В конечном итоге обычно они оказываются в нижних конечностях.
В подкожной жировой клетчатке самка скручивается в комок, образуя зудящий плотный волдырь, который появляется примерно через год после заражения. Когда происходит контакт пораженного участка с водной средой, паразитические черви выбрасывают личинки, высунув переднюю часть тела наружу. Там они снова поглощаются рачками, и жизненный цикл замыкается. Волдыри с нематодами перестают чесаться и болеть непосредственно в воде, что и заставляет зараженных людей и животных погружать в нее зудящие области. Это червю и нужно, чтобы высунув из раны конец и выбросить личинок.
· Симптомы
Основная локализация самок гельминтов в теле человека – нижние конечности. Сначала симптоматика отсутствует, признаки заражения проявляются, когда отмечается последняя инвазионная стадия. Единственное эффективное лечение – извлечение паразита из тела человека. Однако процедуру следует проводить с особой осторожностью: важно не порвать тело червя, выпустив токсичные компоненты его внутренней среды. Нематоду извлекают постепенно, накручивая на стержень. Часто этот процесс может занимать несколько дней. Опасность представляет присоединение вторичной инфекции.
Обычно дракункулез заявляет о себе развитием аллергических реакций (крапивницы, кожного зуда, приступов удушья, одутловатости лица), головокружения, тошноты, рвоты, лихорадки. Отмечаются локальные отеки мягких тканей в месте расположения гельминта, припухание суставов, регионарный лимфаденит.
Через 8-10 дней после развития общей симптоматики в месте будущего выхода самки ришты на поверхности кожи появляется эритема и плотный инфильтрат, из которого затем формируется волдырь. Этот пузырь заполнен желтоватой жидкостью, содержащей лейкоциты, эозинофилы и личинки гельминта. Через несколько дней пузырь вскрывается с отторжением некротических масс и образованием язвы. Из-под кожи появляется головной конец самки паразита. Эти процессы сопровождаются нестерпимым зудом и жгучей болью, которые немного стихают после контакта с холодной водой. Именно этот факт заставляет больных дракункулезом искать спасения от мучительных симптомов, окунаясь в водоемы. При погружении пораженных частей тела в воду происходит массовый выход личинок и обсеменение водоема.
· Диагностика
В эндемичных районах заподозрить дракункулез у больных позволяют характерные кожные проявления, пальпация под кожей шнуровидного образования, обнаружение на месте разрыва волдыря переднего конца ришты. При помещении гельминта в воду происходит выделение личинок, которых можно рассмотреть при микроскопии. Также обнаружить личинки ришты можно в отделяемом из вскрывшихся пузырей. Обызвествленные паразиты могут выявляться при рентгенологическом исследовании тканей. С целью подтверждения диагноза дракункулеза возможно проведение внутрикожной аллергической пробы, серологических исследований (РНИФ). Клинические проявления дракункулеза необходимо отличать от фурункула, абсцесса, флегмоны.
После появления гельминта из-под кожи извлечь его можно путем наматывания на марлевый валик или палочку. Во избежание обрыва гельминта делать это следует осторожно и постепенно, прекращая извлечение при появлении ощущения сопротивления. Обычно за один прием удается извлечь 5-10 см нитевидного паразита - в этом случае процедуру повторяют на следующий день. При обрыве гельминта производится его хирургическое удаление.
· Профилактика
Дракункулез может быть передан только при употреблении зараженной воды. Его легко предотвратить. Для этого следует оградить людей от употребления воды, содержащей инфицированных веслоногих рачков.
Профилактические мероприятия заключаются в следующем:
Питье воды, полученную только из источников, очищенных от загрязнений, в качестве фильтров подходят мелкоячеистые ткани(например, нейлон), обычные хлопчатобумажные материалы, сложенные несколько раз (самый эффективный фильтр), жидкость пропускается через керамические или песчаные фильтры; рекомендуется кипятить воду; необходима разработка новых или ремонт дисфункциональных источников питьевой воды.
Предотвращение случаев использования водоемов больными людьми, которые стараются погрузить в воду пораженную конечность для снятия боли и зуда.
Проведение социальной мобилизации и активного медико-санитарного ознакомления населения.
Осуществлять своевременную обработку водоемов для уничтожения веслоногих раков, которые являются разносчиками заболевания.
Вопрос 5: Морфология, анатомия, жизненный цикл, диагностика и профилактика вухерериоза.
Причина вухерериоза – нематода нитчатка Банкрофта (Wuchereria bancrofti), относящаяся к филяриям.
· Морфология и анатомия
Паразит имеет белое нитевидное тело. К хвостовому и головному отделу оно сужается. Самка в длину составляет до 100 мм, в ширину – до 0,3 мм. Тело самца – 40 мм длиной и около 0,1 мм шириной.
Личинки имеют защитную оболочку − своеобразный прозрачный чехлик. Их длина примерно равна 0,2 мм.
| Нитчатка Банкрофта: 1 – микрофилярия (личинка) по микроскопом, окрашенная по Романовскому; 2 – взрослый самец; 3 – взрослая самка. |

· Жизненный цикл
Цикл развития включает двух хозяев:
Промежуточный – комар.
Окончательный – человек.
Личинка становится инвазионной в полости рта комара. Она попадает туда, когда насекомое прокалывает кожный покров зараженного человека. Если этот комар снова укусит кого-то из людей, личинка проникнет в кровоток и окажется в лимфатических сосудах. В зрелую особь паразит превращается через 3−18 месяцев. Самец и самка находятся рядом, формируя клубок.
В лимфатической системе рождаются живые личинки (микрофилярии). Днем они скапливаются в крупных сосудах, в то время как ночью перемещаются в периферические. Таким образом, они становятся доступными для комаров, активность у которых повышена именно в этот период.
Личинка развивается до инвазионной стадии при температуре 30˚C и уровне влажности от 70 до 100%. Микрофилярии жизнеспособны на протяжении всей жизни комара. В теле человека взрослые особи могут прожить до 17 лет, поэтому заболевание развивается постепенно и долго. Инфицирование осуществляется во время укусов комаров (промежуточные хозяева), которые относятся к родам Aedes, Mansonia, Anopheles либо Culex. Постоянным хозяином для нематоды является человек.

· Симптомы
Инкубационный период вухерериоза составляет 3−18 месяцев. Именно за это время микрофилярия дорастает до половозрелой особи.
У жителей энедемичных районов симптомы менее интенсивны, поскольку они выработали иммунитет к данному возбудителю.
Вухерериоз бывает хронической (развивается спустя 10−15 лет после инфицирования) и острой формы. В первом случае возникают следующие клинические признаки:
стойкие отеки в местах поражения (слоновость);водянка оболочки яичка (у мужчин); хилурия (присутствие лимфы в моче – ее цвет становится молочно-белым); диарея с примесями лимфы; снижение веса.
Острая форма сопровождается такими признаками:
аллергические реакции (возникают вследствие отравления организма человека продуктами обмена гельминтов); лимфаденит (воспаление лимфатических узлов); лимфангит (воспаление лимфатических сосудов); лихорадка; слабость; увеличение размеров лимфатических узлов; ухудшение общего самочувствия.
· Диагностика
Врач устанавливает диагноз, исходя из общей клинической картины, а также по результатам анализа крови, где обнаруживаются микрофилярии. Забор осуществляется ночью, когда личинки находятся в периферических сосудах.
На последней стадии заболевания концентрация микрофилярий в крови небольшая, поэтому в качестве метода диагностики используют другой анализ. Берут 1 мл венозной крови и добавляют ее в раствор формалина 2% (9 мл). В течение 5 минут полученная смесь центрифугируется, после чего ее осадок рассматривается под микроскопом.
В случае хилурии микрофилярий можно обнаружить в моче. Существуют также иммунологические тесты.
· Профилактика
Личная: защита от укусов комаров с помощью репеллентов, сеток на окнах.
Общественная: выявление и лечение больных, борьба с комарами и их личинками с помощью инсекотицидов, агротехнические мероприятия по оздоровлению местности, санитарно-просветительная работа.