Вопрос №1 Диагноз в соответствии с классификацией
1. Тип
· Внебольничная (вне стационара/ < 48 часов от госпитализации/ > 4 недель от выписки
· Госпитальная (нозокомиальная) >48 часов от момента поступления (ранняя 2-5 дней/поздняя более 5 дней от госпитализации)
· Аспирационная
· На фоне иммунодефицита
2. Локализация
· Левосторонняя/правосторонняя/ двусторонняя
· Тотальная/долевая/полисегментарная/сегментарная/субсегментарная
3. Этиология
· Вирусная/бактериальная/грибковая/паразитарная/неизвестный возбудитель (неуточненная)
4. Течение
· Острая
· Затяжная (более 4 недель)
5. Осложнения
· Осложненная (Легочные осложнения: эмпиема, плеврит, ОДН, бронхообструкция, абсцесс. Внелегочные осложнения: сепсис, миокардит, шок).
· Неосложненная
6.Тяжесть
· Легкое течение ВП – невыраженные симптомы интоксикации, температура тела субфебрильная, отсутствуют дыхательная недостаточность и нарушения гемодинамики, легочная инфильтрация в пределах 1 сегмента, лейкоциты 9,0-10,0 х 109/л, нет сопутствующих заболеваний.
· Средняя степень тяжести ВП: умеренно выраженные симптомы интоксикации, повышение температуры тела до 38°С, легочный инфильтрат в пределах 1-2 сегментов, ЧД до 22/мин, ЧСС до 100 уд/мин, осложнения отсутствуют.
· Тяжелое течение ВП:
Критерии тяжелого течения:
ü Билатеральное/ многодолевое поражение (более 1 доли)
ü Нарушение сознания
ü Температура менее 35 или более 40 С
ü Анурия
ü Внелегочной очаг
ü Гипотензия (САД менее 90 или ДАД менее 60)
ü ЧСС более 125
ü ОДН (ЧДД более 30, сатурация (So2) менее 90%)
ü Лейкоциты менее 4 /более 20 г/л, Ht менее 30%, Гемоглобин менее 100 г/л
ü Парциальное давление кислорода (Pao2) менее 60%, а углекислого газа более 50
ü ОПН (креатинин более 176.7 ммоль/л, мочевина более 15 ммоль/л)
ü Осложнения
Классификация ДН
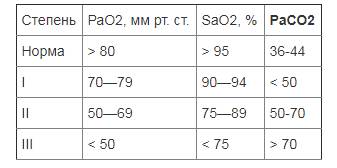
Вопрос №2 Диагностика (по стандарту)
ПЕРВИЧНО
| Исследование | Частота предоставления/ кратность | Патологические изменения |
| Врач-терапевт (первично) | 0.4/1 | 1.Сбор анамнеза, оценка социального статуса и семейно-бытовых условий=> факторы риска инфицирования 2.Жалобы: ü Острая лихорадка (в начале заболевания более 38.0), интоксикация. ü Кашель сухой/ с мокротой ü Боль в грудной клетке при кашле, чихании. Отставание пораженной стороны. ü Усиление голосового дрожания ü Притупление звука в очаге (укорочение) ü Локально жесткое бронхиальное дыхание/ участки мелкопузырчатых хрипов/ фокус крепитации/ шум трения плевры NB! для пневмококковой характерны острое начало, высокая лихорадка, боли в грудной клетке, для легионеллезной – диарея, неврологическая симптоматика, для микоплазменной - мышечные и головные боли, симптомы поражения верхних дыхательных путей. |
| Врач-пульмонолог(первично) | 0.1/1 | |
| ОАК (развернутый): Er, Ht, L, T, L-формула | 1/1 | Бактериальная:Лейкоцитоз > 10*10*9/л и /или палочкоядерный сдвиг более 10%, повышение СОЭ. Вирусная: лейкопения, лимфоцитоз |
| ОАМ | 1/1 | |
| Анализ крови биохимический общетерапевтический (при госпитализации всем больным) | 0.1/1 | (мочевина, креатинин, электролиты, печеночные ферменты, билирубин, глюкоза, альбумин) поражение других органов=> прогноз, выбор лекарственных средств/режимов их использования |
| Микроскопическое исследование мазков мокроты на МБТ | 0.4/1 | Микроорганизмы в мокроте |
| ЭКГ | 0.2/1 | Диф. диагноз |
| Рентгенография легких | 0.2/1 | Инфильтративное затемнение |
| ФОГ | 0.3/1 | Инфильтративное затемнение (бронхопневмония, плевропневмония, интерстициальная пневмония+ осложнения: абсцесс, ателектаз, плеврит и т.д.) |
NB! Доп. исследования в рекомендациях по пневмонии 2018 г.
+СРБ сыворотки, коагулограмма (ПТВ, АЧТВ, МНО), исследование плевральной жидкости (определение рН, активности ЛДГ, содержания белка, цитологическое исследование), исследование газов артериальной крови с определением PaO2, PaCO2, pH, бикарбонатов, лактата, бактериоскопия и культуральное исследование респираторного образца - мокрота или ТА (у пациентов, находящихся на ИВЛ, фибробронхоскопия
КОНТРОЛЬ
| Исследование | Частота предоставления/ кратность |
| ОАК (развернутый) | 0.8/1 |
| Микроскопическое исследование мазков мокроты на МБТ | 0.6/2 |
| ОАМ | 0.5/1 |
| igM/G (1,2-ВИЧ) | 0.3/1 |
| Рентгенография легких | 0.2/1 |
| ФОГ | 0.2/1 |
| Цитологическое исследование мокроты | 0.1/1 |
| Анализ крови биохимический общетерапевтический | 0.1/1 |
| Пульсоксиметрия | 0.1/2 |
| ЭКГ (Всем госпитализированным пациентам с ВП рекомендуется) | 0.1/1 |
| Рентгеноскопия легких | 0.1/1 |
| Компьютерная томография органов грудной полости | 0.05/1 |
| Определение антител классов А, М, G (IgA, IgM, IgG) к хламидии пневмонии, микоплазме в крови | 0.05/1 |
| Ультразвуковое исследование плевральной полости (в случае подозрения на наличие парапневмонического экссудативного плеврита) | 0.02/1 |
Показания к КТ:
1. Отсутствие изменений в легких на рентгеновских снимках у пациента с вероятным диагнозом пневмонии.
2. Нетипичные для ВП изменения на рентгенограммах.
3. Рецидивирующая пневмония или затяжная пневмония, при которой длительность существования инфильтративных изменений в легочной ткани превышает один месяц (в обоих случаях причиной повторного возникновения или длительного сохранения изменений в легочной ткани может являться стеноз крупного бронха, обусловленный, в том числе, и злокачественным новообразованием).
Вопрос №3 Диспансерное наблюдение
Перенесенные острые заболевания лѐгких (пневмония, плеврит, абсцесс лѐгких): наблюдение в течении 1 года.
Терапевт 1 раз в 3 месяца (для выявления осложнений и дальнейшего направления для консультации к пульмонологу), пульмонолог 2 раза (при постановке на учет и в конце года)
Ø Антропометрия
Ø -клинический анализ крови (подтверждение воспалительного процесса в легких и бронхах)
Ø -общий анализ мокроты (подтверждение воспалительного процесса в легких и бронхах)
Ø -посев мокроты на флору и чувствительность к антибиотикам (при наличии воспалительных изменений в общем анализе крови и мокроты)
Ø -спирография с тестом обратимости бронхиальной обструкции (если пациент курит, имеются клинические признаки нарушения бронхиальной проводимости и вентиляционной функции легких)
Ø -рентгенография грудной клетки (крупнокадровая флюорография) при отсутствии показании через 12 месяцев (при необходимости ранее)
Ø -при пневмонии хламидийной и микоплазменной этиологии – исследование крови на наличие возбудителя и IgM и IgG (через 1 месяц после лечения)
Ø -отоларинголог, стоматолог (по показаниям) - санация очагов
При отсутствии клинических и рентгенологических признаков изменений в лёгких и полного восстановления работоспособности, при наблюдении в течении года пациент переводится в I группу диспансерного наблюдения.
Ø В случае наличия с необратимых изменениямив легких II группа ДН
Ø III группа ДН с хроническими болезнями органов дыхания
Вопрос №4 Лечение
Средние сроки лечения (количество дней): 15
1. ГДЕ ЛЕЧИТЬ?
Всем амбулаторным пациентам с ВП для оценки прогноза рекомендуется использовать шкалу CURB/CRB-65; у госпитализированных пациентов наряду с CURB/CRB-65 может использоваться индекс тяжести пневмонии/шкала PORT. Шкала CURB-65 включает анализ 5 признаков
1. нарушение сознания, обусловленное пневмонией;
2. повышение уровня азота мочевины > 7 ммоль/л;
3. тахипноэ ≥ 30/мин;
4. снижение систолического артериального давления < 90 мм рт.ст. или диастолического ≤ 60 мм рт.ст.;
5. возраст больного ≥ 65 лет.
Ø 0 баллов => I группа (амбулаторное лечение)
Ø 1-2 балла => II группа (наблюдение и оценка в стационаре)
Ø >/=3 балла => III группа (неотложная госпитализация)
NB! Госпитализация в случае: тяжелого течения, неэффективности АБ 48-72 часа, невозможности адекватного лечения на дому + относительные показания (более 60 лет, тяжелые сопутствующие заболевания, предпочтения пациента)
Для оценки тяжести и определения показаний к госпитализации в ОРИТ всем госпитализированным пациентам с ВП рекомендуется использовать критерии IDSA/ATS или шкалу SMART-COP. Наличие одного «большого» или трех «малых» критериев являются показанием к госпитализации пациента в ОРИТ.
«Большие» критерии:
· Выраженная ДН, требующая ИВЛ
· Септический шок (необходимость введения вазопрессоров)
«Малые» критерии:
· ЧДД > 30/мин
· РаО2/FiO2 ≤ 250
· Мультилобарная инфильтрация
· Нарушение сознания
· Уремия (остаточный азот мочевины ≥ 20 мг/дл)
· Лейкопения (лейкоциты < 4 х 109 /л)
· Тромбоцитопения (тромбоциты< 100 х 1012/л)
· Гипотермия (менее 36)
· Гипотензия, требующая инфузионной поддержки