Глава 9. Аортальный клапан и корень аорты
Исследование аортального клапана стало сильной стороной эхокардиографии со времени ее внедрения в клиническую практику в начале 70-х годов. Поначалу была показана надежность М-модальной эхокардиографии для исключения аортального стеноза и высокая чувствительность ее в диагностике аортальной недостаточности. С появлением двумерного, а затем и различных допплеровских режимов, оказалось, что эхокардиография настолько хорошо диагностирует патологию аортального клапана, что превосходит по своей диагностической ценности катетеризацию сердца и ангиографию.
Нормальный аортальный клапан и корень аорты
Исследование аортального клапана начинается с визуализации его из парастернального доступа в позиции длинной оси левого желудочка. Затем под контролем двумерного изображения, обычно по парастернальной короткой оси на уровне основания сердца, луч М-модального исследования направляется на створки аортального клапана и корень аорты (рис. 2.2). На рис. 2.6 представлен аортальный клапан из позиции парастернальной короткой оси и М-модальное его изображение. В срез М-модального изображения попадают правая коронарная и некоронарная створки аортального клапана. Линия их смыкания в диастолу в норме находится посередине между передней и задней стенками аорты. В систолу створки открываются и, расходясь кпереди и кзади, образуют «коробочку». В таком положении створки остаются до конца систолы. В норме при М-модальном исследовании может регистрироваться легкое систолическое дрожание створок аортального клапана.
Если неизмененные тонкие створки аортального клапана открываются не полностью, это обычно означает резкое снижение ударного объема. При нормальном ударном объеме и дилатации корня аорты створки клапана, раскрываясь, могут несколько отстоять от стенок аорты. При низком ударном объеме М-модальное движение створок аортального клапана иногда имеет форму треугольника: сразу после полного раскрытия створки начинают закрываться. Если створки резко захлопываются после максимального их раскрытия, следует заподозрить фиксированный подклапанный стеноз. Средне-систолическое прикрытие створок аортального клапана (частичное закрытие их в середине систолы, затем — вновь максимальное раскрытие) является признаком динамического подклапанного стеноза, т. е. гипертрофической кардиомиопатии с обструкцией выносящего тракта левого желудочка. В диастолу закрытые створки параллельны стенкам аорты. Диастолическое дрожание створок аортального клапана свидетельствует о серьезной патологии и наблюдается при разрыве или отрыве створок. Эксцентрическое расположение линии смыкания створок аортального клапана заставляет заподозрить врожденную патологию — двустворчатый аортальный клапан.
Движение корня аорты может дать ценную информацию о глобальной систолической и диастолической функции левого желудочка. В норме корень аорты смещается кпереди в систолу более, чем на 7 мм, и почти немедленно возвращается на место по ее окончании. Движения корня аорты отражают процессы наполнения и опорожнения левого предсердия; во время предсердной систолы в норме они минимальны. При уменьшении амплитуды движения корня аорты следует думать о низком ударном объеме. Заметим, что амплитуда движения корня аорты не имеет прямой зависимости от фракции выброса. Например, при гиповолемии и нормальной сократимости левого желудочка амплитуда движения корня аорты уменьшается. Нормальная или даже чрезмерная подвижность корня аорты при уменьшенном раскрытии створок аортального клапана свидетельствует о диспропорции между кровотоком в левом предсердии и в аорте и наблюдается при тяжелой митральной недостаточности.
При двумерном исследовании парастернально по короткой оси аортальный клапан выглядит как структура, состоящая из трех симметрично расположенных, одинаково тонких створок, в систолу они полностью открывающихся, а в диастолу закрываются и образуют фигуру, похожую на перевернутую эмблему автомобиля Mercedes-Benz. Место смыкания всех трех створок может выглядеть чуть утолщенным. Корень аорты имеет диаметр больший, чем остальная часть восходящего отдела аорты, и формируется из трех синусов Вальсальвы, которые называются аналогично створкам клапана: левый коронарный, правый коронарный, некоронарный. В норме диаметр корня аорты не превышает 3,5 см. Допплеровское исследование кровотока через аортальный клапан дает спектр треугольной формы; максимальная скорость аортального кровотока — от 1,0 до 1,5 м/с. Аортальный клапан имеет меньший диаметр, чем выносящий тракт левого желудочка и восходящий отдел аорты, поэтому скорость кровотока выше всего именно на уровне клапана.
Аортальный стеноз
Эхокардиография, включающая допплеровское исследование в постоянно-волновом режиме, — очень надежный метод диагностики и оценки тяжести аортального стеноза. Метод позволяет измерить систолический градиент между левым желудочком и аортой и вычислить площадь отверстия аортального клапана.
М-модальное исследование при аортальном стенозе выявляет изменения структуры и движения створок клапана: регистрируются плотные, неоднородные сигналы, уменьшается систолическое раскрытие створок. Однако уплотнение и утолщение стенок аорты и створок аортального клапана может дать сходную картину и в отсутствии гемодинамически значимого стеноза. Поэтому нельзя ориентироваться только на М-модальные измерения раскрытия створок аортального клапана. Тем не менее при невозможности проведения допплеровского исследования иногда приходится высказывать суждение о тяжести стеноза по раскрытию створок аортального клапана. При этом исходят из того, что раскрытие створок, превышающее 12 мм, почти всегда свидетельствует об отсутствии значимого стеноза, раскрытие менее 8 мм, наоборот, почти всегда свидетельствует о тяжелом аортальном стенозе; промежуточные значения (от 8 до 12 мм) могут соответствовать стенозу любой степени выраженности.
Двумерное исследование больного с предполагаемым аортальным стенозом имеет целью определение степени кальциноза корня аорты и, что еще важнее, формы и движения створок аортального клапана. Если видна четкая граница между створками и каждая из них движется в своем направлении, то тяжелый аортальный стеноз исключен. Если же, напротив, наблюдается куполообразное закругление створок и они движутся в одном направлении, то вероятность тяжелого аортального стеноза существенно возрастает.
О гемодинамической значимости аортального стеноза можно судить по таким показателям как наличие или отсутствие постстенотического расширения аорты, толщина стенок и масса миокарда левого желудочка, размер левого предсердия. Постстенотическое расширение аорты почти всегда присутствует при тяжелом аортальном стенозе. У клинически компенсированных пациентов с гемодинамически значимым аортальным стенозом обычно выявляется гипертрофия левого желудочка и повышение его глобальной сократимости. Повышенная сократимость кажется парадоксальным явлением в условиях хронического повышения посленагрузки. Возможное объяснение повышенной сократимости левого желудочка при аортальном стенозе состоит в том, что напряжение стенки левого желудочка [wall stress] у этих пациентов в покое снижено; повышенную сократимость можно рассматривать как компенсаторный механизм, обеспечивающий адекватный сердечный выброс при физической нагрузке. Если при тяжелом аортальном стенозе гипертрофия левого желудочка незначительна или отсутствует, то можно ожидать тяжелых клинических проявлений порока.
Количественная оценка тяжести аортального стеноза с помощью допплер-эхокардиографии — одна из самых эффективных областей применения метода. При постоянно-волновом исследовании для измерения градиентов давления между левым желудочком и аортой и расчета площади аортального отверстия необходимо направить ультразвуковой луч точно по потоку стенотической струи. Поэтому у каждого пациента следует искать стенотическую струю из нескольких доступов [134]: апикального, супрастернального и правого парастернального (рис. 9.1, 9.2). Наибольшую скорость кровотока через стенозированный аортальный клапан обычно удается зарегистрировать при исследовании из апикального доступа. В каждом случае мы рекомендуем использовать датчик, предназначенный исключительно для постоянно-волнового исследования: благодаря небольшой поверхности этого датчика, его луч легко направить параллельно стенотической струе, особенно при супрастернальном исследовании. Неточная ориентация ультразвукового луча (под углом к стенотической струе) приводит к недооценке тяжести аортального стеноза.

Рисунок 9.1. Аортальный стеноз: постоянно-волновое допплеровское исследование, апикальный доступ. Максимальная скорость аортального кровотока — 4,7 м/с (максимальный градиент между левым желудочком и аортой — 88 мм рт. ст.).

Рисунок 9.2. Аортальный стеноз: постоянно-волновое допплеровское исследование того же пациента, что и на рис. 9.1, правый парастернальный доступ. Как правило, исследование из апикального доступа позволяет получить наиболее высокие (самые близкие к истинным) скорости аортального кровотока; данный пример, однако, свидетельствует о том, что это не всегда верно: при исследовании из правого парастернального доступа зарегистрирована максимальная скорость аортального кровотока равная 5,4 м/с (максимальный градиент давления — 117 мм рт. ст.). В случаях аортального стеноза нужно проводить исследование аортального кровотока из всех возможных позиций (апикальной, правой парастернальной и супрастернальной).
На рис. 9.3 представлен допплеровский аортальный кровоток при аортальном стенозе и расчет максимального градиента давления между левым желудочком и аортой. Заметим, что тот градиент давления, который определяется при катетеризации сердца, не полностью соответствует градиенту, вычисляемому при допплеровском исследовании. При катетеризации вычисляют разность между максимумами давления в левом желудочке и в аорте. Кривые давления в желудочке и аорте, однако, достигают своего пика не одновременно. Допплеровские же вычисления основаны на определении максимальной скорости кровотока через аортальный клапан, а следовательно, — максимальной разности давлений между левым желудочком и аортой [101].

Рисунок 9.3. Аортальный стеноз. Кривые давления в аорте и в левом желудочке достигают максимума не одновременно: в аорте позже, чем в левом желудочке. При катетеризации сердца измеряют значения максимального давления в аорте, затем в левом желудочке и вычисляют их разность. При допплеровском исследовании измеряют максимальную скорость в аорте, которая соответствует максимальному градиенту давления между левым желудочком и аортой. Поэтому при аортальном стенозе допплеровское исследование должно давать более высокие значения максимального градиента давления между левым желудочком и аортой, чем катетеризация сердца. Ao — кривая давления в аорте, LV — кривая давления в левом желудочке, Pmax — максимальный градиент давления (измеряется при допплеровском исследовании), Ppeak-to-peak — разница максимальных давлений (измеряется при катетеризации сердца). Judge K.W., Otto C.M. Doppler echocardiographic evaluation of aortic stenosis, in: Doppler Echocardiography, ed. Schiller N.B., Cardiology Clinics, 8(2), 1990.
В целом, скорость кровотока через аортальный клапан, превышающая 4 м/с, указывает на критический, требующий протезирования клапана, аортальный стеноз; скорости ниже 3 м/с — на нетяжелый стеноз. Для суждения о тяжести порока при промежуточных значениях скорости стенотической струи (от 3 до 4 м/с) требуются дополнительные данные: площадь аортального отверстия, параметры глобальной сократимости левого желудочка и степень аортальной регургитации.
Учитывая, что максимальный градиент давления между левым желудочком и аортой зависит от преднагрузки, посленагрузки и глобальной сократимости левого желудочка, при пограничных значениях градиента бывает трудно отличить умеренно выраженный аортальный стеноз от критического. Существует три возможных решения этой проблемы.
1. Изучение формы допплеровского спектра стенотической струи. Быстрое достижение пика скорости стенотической струи указывает на стеноз скорее умеренный, чем критический. Та же максимальная скорость при медленном ее нарастании может означать критический аортальный стеноз.
2. Определение среднего систолического градиента давления между левым желудочком и аортой. В современных эхокардиографах предусмотрена возможность определения среднего градиента, который вычисляется из интеграла линейной скорости стенотической струи, зарегистрированной в постоянно-волновом режиме. Значения среднего систолического градиента точнее соответствуют данным катетеризации сердца, чем значения максимального градиента.
3. Лучший показатель степени тяжести аортального стеноза — это площадь аортального отверстия [112, 126]. Наиболее распространены способы вычисления площади аортального отверстия из уравнения непрерывности кровотока либо модифицированного уравнения Горлина (рис. 9.4). В табл. 13 приведен перечень измерений, которые необходимо произвести при допплеровском исследовании пациента с аортальным стенозом.

Рисунок 9.4. Допплеровский расчет площади отверстия аортального клапана. Измерения основаны на том, что объем кровотока (ударный объем) в аорте и в выносящем тракте левого желудочка равны между собой. SVLVOT — ударный объем кровотока в выносящем тракте левого желудочка, SVAo — ударный объем кровотока в аорте, AVA — площадь отверстия аортального клапана, CSALVOT — площадь поперечного сечения выносящего тракта левого желудочка, TVIAo — интеграл линейной скорости аортального кровотока, TVILVOT — интеграл линейной скорости кровотока в выносящем тракте левого желудочка. Judge K.W., Otto C.M. Doppler echocardiographic evaluation of aortic stenosis, in: Doppler Echocardiography, ed. Schiller N.B., Cardiology Clinics, 8(2), 1990.
| Таблица 13.Параметры, определяемые при допплеровском исследовании пациента с аортальным стенозом |
| Позиции и измерения 1. Максимальная скорость и наилучшего качества спектр кровотока дистальнее аортального клапана в постоянно-волновом режиме в любой из позиций: апикальной, правой парастернальной, супрастернальной 2. Максимальная скорость и наилучшего качества спектр кровотока в выносящем тракте ЛЖ из апикального доступа в импульсном режиме 3. Диаметр поперечного сечения выносящего тракта ЛЖ, измеряемый в позиции длинной оси ЛЖ парастернально в двумерном режиме |
| Расчетные параметры 1. Максимальный и средний градиент давления между ЛЖ и аортой 2. Площадь отверстия аортального клапана с помощью модифицированного уравнения Горлина либо закона непрерывности потока: Уравнение непрерывности потока: AVA = (CSALVOT´TVILVOT)/TVIAo Модифицированное уравнение Горлина: AVA = (VmeanLVOT´CSALVOT)/VmeanAo |
| ЛЖ — левый желудочек AVA — площадь отверстия аортального клапана CSALVOT — площадь поперечного сечения выносящего тракта ЛЖ TVIAo — интеграл линейной скорости аортального кровотока TVILVOT — интеграл линейной скорости кровотока в выносящем тракте ЛЖ VmeanAo — средняя скорость аортального кровотока VmeanLVOT — средняя скорость в выносящем тракте левого желудочка в систолу |
На точность вычисления площади отверстия аортального клапана не влияет наличие или отсутствие у пациента аортальной недостаточности. Неопределенность в вычисление площади аортального отверстия может внести мерцательная аритмия. Следует помнить о возможном сочетании субаортального стеноза с клапанным пороком: градиент давления по разные стороны аортального клапана в этом случае вычисляют не по укороченному, а по полному варианту модифицированного уравнения Бернулли (гл. 3).
Для решения вопроса о необходимости протезирования аортального клапана по поводу аортального стеноза у взрослого пациента мы рекомендуем пользоваться приведенной ниже схемой 9.1.

Схема 9-1. Схема решения вопроса о необходимости протезирования аортального клапана по поводу аортального стеноза. Judge KW, Otto CM. Doppler echocardiographic evaluation of aortic stenosis, in Doppler Echocardiography, ed. Schiller NB, Cardiology Clinics, 8(2), 1990.
Определение этиологии аортального стеноза
У большей части больных преклонного возраста с аортальным стенозом при эхокардиографии обнаруживается выраженный кальциноз корня аорты и створок аортального клапана. Эти дегенеративные процессы неспецифичны и потому не могут служить признаком, позволяющим установить причину поражения аортального клапана.
Двустворчатый аортальный клапан — самый распространенный из врожденных пороков сердца (его имеют около 2% людей) и, вероятно, главный предвестник аортального стеноза. При М-модальном исследовании этот порок выявляется по эксцентрическому расположению линии смыкания створок аортального клапана. С еще большей уверенностью его можно диагностировать при двумерном исследовании по невозможности визуализации более чем двух створок и одной комиссуры (рис. 9.5). По нашему мнению, если единственная комиссура двустворчатого аортального клапана расположена вертикально, вероятность ошибочного диагноза меньше, чем при ее горизонтальном расположении. Визуализация трех комиссур еще не является гарантией того, что аортальный клапан трехстворчатый. Одна из комиссур может быть заросшей, и клапан, на самом деле двустворчатый, будет казаться нормальным. Два признака позволяют в этих случаях распознать двустворчатый аортальный клапан: очевидная разница в размерах створок и эксцентрическое их раскрытие. В анамнезе пациентов с аортальным стенозом двустворчатого клапана часто имеются указания на выслушивавшийся в течение многих лет шум в сердце. Трудно сказать, насколько часто аортальный стеноз имеет такую этиологию: если шум появился поздно и пациент страдал артериальной гипертонией, то в основе аортального стеноза могут лежать первичные дегенеративные изменения ранее нормального клапана.
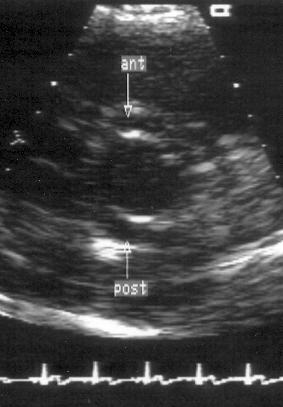
Рисунок 9.5. Некальцифицированный двустворчатый аортальный клапан: парастернальная позиция по короткой оси аортального клапана. Видны только две створки клапана: передняя и задняя. ant — передняя створка, post — задняя створка.
Ревматический аортальный стеноз похож на описанные выше анатомические формы порока, но ревматическое поражение клапана, во-первых, реже приводит к критическому стенозу, во-вторых, часто сопровождается митральным пороком сердца. При ревматической этиологии аортального стеноза больше выражена тенденция к поражению створок, чем аортального кольца, тогда как для дегенеративных процессов характерно преимущественное поражение аортального кольца с последующим распространением процесса на створки — от периферии к центру.
Фиксированный субаортальный стеноз — это сравнительно редкая врожденная патология, имеющая две анатомические разновидности. Самый частый вариант фиксированного субаортального стеноза — подклапанная мембрана [175]; при двумерном исследовании она видна сразу под аортальным клапаном (рис. 9.6). Другой вариант субаортального стеноза — длинный узкий фибромышечный канал, диаметр которого остается неизменным во время всего сердечного цикла. Степень сужения выносящего тракта трудно определить при двумерном исследовании. Допплеровское исследование стеноза проводится по той же методике, что и при клапанном стенозе.
Эхокардиографическая диагностика динамического подклапанного стеноза (обструктивной гипертрофической кардиомиопатии) обсуждается в гл. 5.

Рисунок 9.6. Врожденный субаортальный («фиксированный») стеноз: подклапанная мембрана (стрелки). Фрагмент изображения, полученного при двумерном исследовании в позиции парастернальной длинной оси левого желудочка. LA — левое предсердие, R — правая коронарная створка аортального клапана, N — некоронарная створка аортального клапана. Материал предоставил проф. Norman H. Silverman.