Острый бронхит – острое диффузное воспаление слизистой оболочки бронхов, реже – других оболочек стенки бронхов без вовлечения паренхимы легких, проявляющееся кашлем (сухим или с выделением мокроты), которое продолжается до 3 недель.
Эпидемиология. Ежегодная заболеваемость 20-40%. Удельный вес в группе неспецифических заболеваний легких – 30%. Эпидемиология прямо связана с эпидемиологией гриппа и других ОРВИ. Пики нарастания частоты – конец декабря – начало марта.
Классификация.
1. Этиологический фактор:
- острый инфекционный бронхит (вирусный, бактериальный, смешанный);
- острый бронхит, вызываемый химическими и физическими факторами (токсический, ожоговый и др.).
2. Патогенез:
- первичный;
- вторичный (при наличии первичной инфекции в верхних дыхательных путях).
3. Характер воспаления:
- катаральный;
- гнойный;
- гнойно-некротический.
4. Преобладание локализации поражения:
- проксимальный острый бронхит (поражение крупных бронхов);
- дистальный (поражение мелких бронхов).
5. Течение процесса:
- острое (2-3 недели);
- затяжное (до 1 мес. и более).
6. По функциональным проявлениям: необструктивный, обструктивный; ДН
7. По наличию осложнений: без осложнений, с осложнениями (пневмония, ОДН)
Этиология. Первичная причина в подавляющем большинстве случаев – вирусная инфекция (грипп, парагрипп, аденовирусы, РС – вирус). Бактериальными возбудителями наиболее часто являются пневмококк, гемофильная палочка.
Факторы риска: курение, воздушные поллютанты (пыль, химические агенты), пожилой и детский возраст, иммунодефицитные состояния, переохлаждение, хронические очаги инфекции.
Патогенез. Вирусы и физические, химические воздействия повреждают эпителиальные клетки слизистой оболочки бронхов, что вызывает их гибель и создает условия для проникновения в ткани бактериальной флоры. Бактериальная флора обычно присоединяется к вирусному поражению со 2-3 дня болезни. В ответ на проникновение возбудителя развиваются гиперемия и отек слизистой оболочки, десквамация эпителия, появляется слизистый или слизисто-гнойный экссудат. При повреждении эпителия бронхов его восстановление происходит в течение 2 недель. При повреждении более глубоких слоев бронха – более длительно.
Гибель и слущивание эпителия бронхов, отек слизистой оболочки и гиперсекреция бронхиальных желез способствуют развитию бронхообструктивного компонента.
Клиника
Острый бронхит чаще носит характер нисходящей инфекции. Чаще развивается после ОРВИ или одновременно с ним. Инкубационный период при вирусной инфекции составляет 3–5 дней. В это время у больного преобладают симптомы ОРВИ.
Клиническая картина острого бронхита характеризуется острым началом, наличием симптомов, обусловленных поражением верхних и нижних дыхательных путей и симптомов интоксикации различной степени выраженности, характерных для вирусных инфекций.
Заболевание начинается с появления мучительного сухого кашля. Через 2-3 дня кашель может стать влажным с отделением слизистой мокроты. В случае присоединения бактериальной инфекции мокрота становится слизисто-гнойной, реже – гнойной. Кашель сопровождается саднящей болью за грудиной и болью соответственно расположению диафрагмы.
Острый бронхиолит возникает в результате перехода воспалительного процесса с бронхов на бронхиолы. При присоединение бронхиолита развиваются экспираторная одышка, цианоз и другие признаки дыхательной недостаточности.
Симптомы интоксикации: повышение температуры тела до субфебрильных цифр; головная боль; повышенная потливость; недомогание.
Объективно: голосовое дрожание и перкуторный звук обычно без изменений. Аускультативно – жесткое дыхание, хрипы: на ранних стадиях заболевания – сухие, различной тональности, с появлением мокроты – влажные, меняющие свой характер после откашливания.
Лабораторные исследования:
1. ОАК: умеренный нейтрофильный лейкоцитоз, небольшое увеличение СОЭ.
2. Биохимическое исследование: возможно появление СРБ, повышение сиаловых кислот, α2-глобулинов.
3. Бактериоскопия мокроты, окрашенной по Граму позволяет оценить тип патогенной микрофлоры и обоснованно назначить а/б.
4. Кашляющим более 2 недель – бактериоскопия мазка мокроты, окрашенной по Цилю – Нильсену (для исключения туберкулеза).
5. Бктериологическое исследование мокроты дает возможность более точно идентифицировать возбудителя.
Инструментальные исследования:
1. Рентгенография ОГК. Показана при сохранении симптомов более 10 дней (без положительной динамики) или когда у пациента с кашлем последние 2 года не было плановой ФГ ОГК. При остром бронхите локальные изменения легочной ткани отсутствуют, может быть усиление легочного рисунка.
2. Исследование ФВД при бронхообструктивном синдроме (спирометрия, пикфлуометрия).
Стандарт амбулаторной диагностики:
| Исследование | Частота, % | Количество |
| 1 Анамнез, жалобы, физикальное обследование | ||
| 2.ОАК развернутый | ||
| 3. Анализ крови биохимический общетерапевтический* | ||
| 4.ОАМ | ||
| 5.Исследование ФВД | ||
| 6.Рентгенография ОГК |
*Билирубин, печеночные ферменты, мочевина, креатинин, общий белок, электролиты, глюкоза
Хронический простой бронхит (ХБ) – хроническое воспалительное заболевание бронхов, характеризующееся диффузным прогрессирующим поражением бронхиального дерева, обусловленном длительным раздражением и воспалением бронхов, сопровождающееся кашлем с отделением мокроты не менее трех месяцев в году подряд, два года подряд и более, не связанных с другими заболеваниями бронхолегочного аппарата.
Распространенность.
ХБ относится к самым распространенным заболеваниям бронхолегочной системы и представляет одну из важных медицинских и социально-экономических проблем. Его доля среди неспецифичных заболеваний легких составляет около 30 %. Болеют преимущественно лица молодого возраста (20–40 лет).
Этиология.
Причинами ХБ являются загрязнение воздуха газами, пылью, дымом, курение, частые простудные заболевания, очаги хронической инфекции в носоглотке, нарушение носового дыхания, сквозняки, низкие температуры и другие факторы, которые при длительном воздействии приводят к нарушению функции слизистой бронхов. Этиологическая структура инфекционно-зависимых обострений ХБ включает бактериальные и вирусные инфекции (вирусы гриппа, парагриппа, РС-вирус, риновирусы, коронавирусы). Обострению и прогрессированию ХБ также способствуют СН, нарушения сердечного ритма, тромбоэмболия ветвей легочной артерии, пневмоторакс, метаболические заболевания (СД), нарушение питания.
Патогенез.
Вследствие длительного раздражения происходит перестройка секреторного аппарата слизистой оболочки бронхов с количественными и качественными изменениями бронхиального секрета, мукоцилиарного клиренса, развитием дегенеративно-воспалительных и склеротических изменений в стенке бронхов. Нарушение функции слизистой оболочки бронхов проявляется развитием классической патогенетической триады – гиперкринией (гиперфункционирование бронхиальных слизистых желез), дискринией (повышение вязкости мокроты вследствие изменения ее физико-химических свойств и реологии) и мукостазом (застой в бронхах вязкой, густой мокроты).
Классификация.
1. По МКБ-10: J41. Простой и слизисто-гнойный хронический бронхит.
2. По возникновению:
- первичный (самостоятельная нозологическая форма);
- вторичный (осложнение основного заболевания – абсцесс легкого, бронхоэктатическая болезнь, туберкулез легких).
3. По клинике и характеру воспаления: простой (катаральный) с выделением слизистой мокроты; гнойный.
4. По степени тяжести: легкий; средней степени тяжести; тяжелый.
5. По течению: с редкими обострениями; с частыми обострениями; непрерывно рецидивирующее.
6. По фазе: обострение; ремиссия.
7. По наличию осложнений:
- без осложнений;
- с осложнениями: пневмония; бронхоэктазы; кровохарканье; легочное сердце.
Клиника.
Основной признак ХБ – продуктивный кашель, который наблюдается на протяжении, по меньшей мере 3 месяцев в году подряд в течение 2 последних лет и более, при исключении других заболеваний, протекающих с такими же симптомами (туберкулез, муковисцидоз, ХСН и др.).
В фазе ремиссии клинические проявления ограничиваются периодическим малопродуктивным кашлем с незначительным количеством слизистой мокроты по утрам, недомоганием, снижением работоспособности.
В фазе обострения кашель усиливается и увеличивается количество мокроты (до 100–150 мл/сут). Кашель беспокоит преимущественно утром. Мокрота в течение нескольких дней может приобретать гнойный характер. Состояние больного ухудшается, присоединяются слабость, повышение температуры тела, повышенная потливость, головная боль, нарушаются сон и аппетит.
Физикальные изменения в этой фазе малоинформативны и зависят от тяжести гнойной интоксикации, наличия осложнений и сопутствующих заболеваний.
Типична сезонность обострений ХБ. Наиболее часто они возникают в переходные периоды года, когда перепады погодных условий наиболее выражены. В среднем больной переносит два обострения заболевания в год.
Лабораторные исследования:
- ОАК: в фазе обострения отмечают умеренное повышение СОЭ, лейкоцитоз со сдвигом влево.
- Биохимические показатели: умеренное увеличение сиаловых кислот, фибриногена, СРБ, серомукоида.
- Анализ мокроты: слизистая – светлого цвета, гнойная – желтовато-зеленого цвета, могут обнаруживаться слизисто-гнойные пробки. Бактериологическое исследование целесообразно проводить при наличии признаков активного воспаления для подбора антибактериального препарата.
Инструментальное обследование:
- рентгеноскопия и рентгенография органов грудной клетки малоинформативны, но они позволяют исключить другие заболевания легких;
- бронхография: бронхи IV–VII порядка цилиндрически расширены, на периферии диаметр не уменьшается, как в норме;
- компьютерная томография позволяет определить наличие и выраженность других заболеваний (инфильтраты, опухоль, выпот в плевральную полость);
- бронхоскопия: признаки воспаления: 1-я степень – слизистая бледно-розовая, не кровоточит; 2-я степень – слизистая ярко-красная, кровоточит, утолщена, мокрота с гноем; 3-я степень – слизистая багрово-синюшная, кровоточит, покрыта гноем;
- ЭКГ: малоинформативно;
- спирография: показатели легочных объемов, вентиляции легких, механики дыхания и газообмена у больных простым ХБ на протяжении многих лет не выходят за пределы должных величин.
ХОБЛ – хроническое воспалительное заболевание с преимущественным поражением дистальных отделов дыхательных путей и легочной паренхимы и развитием эмфиземы, проявляющееся персистирующей бронхиальной обструкцией, характеризуемое прогрессированием, нарастающими явлениями хронической ДН.
Эпидемиология. Заболеваемость в общей популяции составляет 9,3 на 1000 населения у мужчин и 7,3 на 1000 у женщин. Среди больных преобладают лица старше 40 лет. Смертность от ХОБЛ у лиц старше 40 лет занимает 4 место в структуре причин смерти. Смертность от ХОБЛ растет во всем мире. По данным Европейского Респираторного общества только у 25% больных ХОБЛ диагностируется своевременно. Как правило, ХОБЛ развивается к 40-50 годам жизни.
Этиология. Воздействие внешних и внутренних факторов риска обуславливают прогрессирующее течение хронического воспалительного процесса. ФР ХОБЛ:
- установленная вероятность: курение, профессиональные вредности (кремний, кадмий). Если пациент курит, рекомендовано определить индекс курящего (см. приложение 1)
- высокая вероятность: загрязнение воздуха, пассивное курение в детском возрасте;
- возможная: аденовирусная инфекция, дефицит вит.С
Патогенез. На первом этапе заболевания нарушается мукоцилиарный клиеренс, происходит застой слизи в просвете бронхов и колонизация микроорганизмов. Развивается хронический воспалительный процесс. Нарушается эластическая строма альвеол. Поражение паренхимы легких и сосудов при ХОБЛ заключается в нарушении прикрепления альвеол к бронхиолами и капиллярной системе межальвеолярных перегородок, что ведет к уменьшению эластичной тяги легких и гипоксии. В конечном счете развивается 2 характерных для ХОБЛ процесса:
- нарушение бронхиальной проходимости (обратимое за счет спазма гладкой мускулатуры, отека слизистой, гиперсекреции) и необратимого (перибронхиальный фиброз, эмфизема) компонентов;
- развитие эмфиземы Это сопровождается редукцией сосудистой сети, в результате чего возникают выраженные вентиляционно-перфузионные нарушения. Развиваются легочная гипертензия с последующим формированием «легочного сердца».
Классификация.
1. По МКБ-10: J44. Другая хроническая обструктивная легочная болезнь.
2. По стадиям:
- стадия I. Легкая.
- стадия II. Умеренная.
- стадия III. Тяжелая.
- стадия IV. Очень тяжелая.
3. По течению: стабильное, обострение.
4. По тяжести обострения: легкое, средней тяжести, тяжелое.
5. По наличию осложнений:
- без осложнений;
- с осложнениями: ОДН; пневмония; пневмоторакс; хроническая дыхательная недостаточность; легочное сердце; ТЭЛА; бронхоэктазы; недостаточность кровообращения.
Клинические и лабораторно-инструментальные признаки в зависимости от степени тяжести ХОБЛ.
Основные симптомы ХОБЛ, которые присутствуют на всех этапах заболевания:
- одышка (персистирующая, прогрессирующая, преимущественно экспираторная, меняющаяся в зависимости от погоды, времени суток, обострения). В типичных случаях больные характеризуют одышку как чувство увеличения усилий для дыхания, тяжесть в грудной клетке, недостаток воздуха. При выраженной одышке могут возникать признаки гиперкапнии: головная боль, потливость, анорексия, мышечные подергивания, крупный тремор, спутанность сознания;
- кашель. Часто усиливается по утрам и сопровождается выделением мокроты, часто не коррелирует с тяжестью одышки. Иногда затяжной, малопродуктивный. Выделение мокроты – результат воспаления дыхательных путей, гиперсекреции слизи и расстройства мукоцилиарного клиеренса.
| Признаки | Степень тяжести | |||
| Легкая | Средняя | Тяжелая | Крайне тяжелая | |
| Кашель | Непостоянный | Постоянный, более выражен по утрам | Постоянный | Постоянный |
| Одышка | При интенсивной физ. нагрузке | При умеренной физ. нагрузке | В покое | Парадоксальное дыхание |
| Цианоз | Отсутствует | При бронхитическом типе постоянный | Постоянный | Постоянный |
| Выделение мокроты | Скудная | Скудная, преимущественно по утрам | Постоянное, не более 60 мл в сутки | Постоянное |
| Парадоксальный пульс | Отсутствует | Появляется после физ. нагрузки | Постоянный | Постоянный |
| Аускультативные симптомы | Определяются не всегда | Рассеянные сухие хрипы, эпизоды дистанционных хрипов | Дистанционные хрипы разнокалиберные сухие и влажные хрипы | Разнокалиберные сухие и влажные хрипы |
| Эритроциты, гемоглобин | Норма | Норма | >5,0х1012/л >150г/л | >5,0х1012/л >160г/л |
| ЭКГ | Норма | После нагрузки признаки перегрузки правых отделов сердца | Постоянные признаки легочного сердца | Признаки легочного сердца |
| ОФВ1 | >80% от должного | 80-50% от должного | < 50% от должного | <30% от должного или <50% от должного в сочетании с хронической правожелудочковой недостаточностью |
| ОФВ1/ФЖЕЛ | <70% от должного | |||
| Рентгенография легких | Без патологии | Усиление и деформация легочного рисунка, уплотнение стенок бронхов | Низкое стояние купола диафрагмы, гипервоздушность легочной ткани | Низкое стояние купола диафрагмы, гипервоздушность легочной ткани |
При ХОБЛ часто плохой аппетит, снижение массы тела за счет потери мышечной массы. Структура сна нарушена у 40% больных.
Результат объективного исследования зависит от выраженности бронхиальной обструкции и эмфиземы, наличие ДН и легочного сердца. В типичных случаях обнаруживается коробочный перкуторный звук, опущение нижних границ легких, жесткое или ослабленное везикулярное дыхание, сухие свистящие хрипы, усиливающиеся при форсированном выдохе. Центральный цианоз обычно появляется при гипоксепии, акроцианоз – при СН.
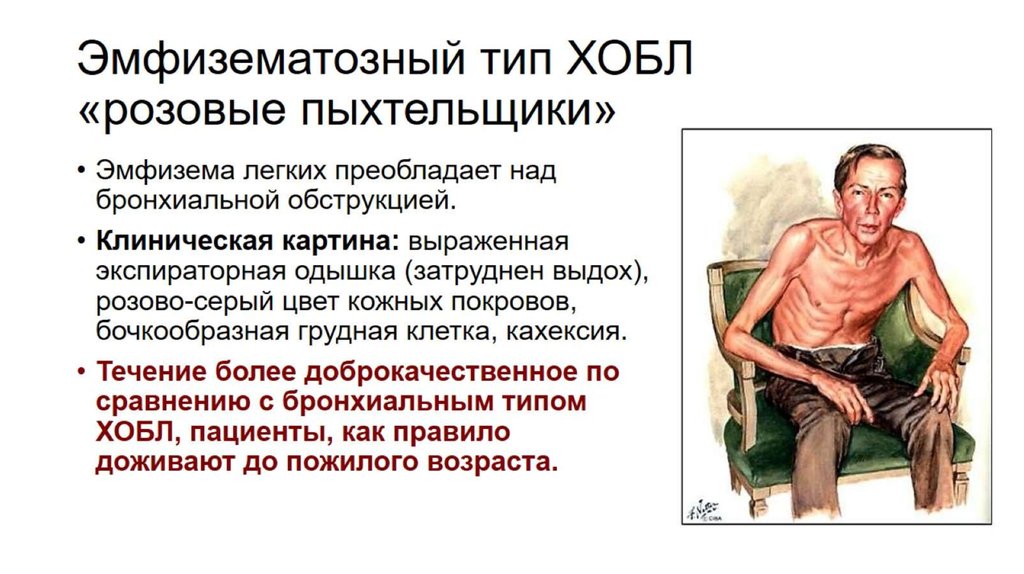
Клинические формы ХОБЛ (см. приложение 2):
- эмифизематозная («розовые пыхтельщики»). Декомпенсация легочного сердца происходит позже по сравнению с бронхитической формой;
- бронзитическая («синие отечники»).
| Признак | Бронхитический тип | Эмфизематозный тип |
| Соотношение кашля и одышки | Преобладает кашель | Преобладает одышка |
| Гипервентиляция легких | Выражена слабо | Выражена сильно |
| Обструкция бронхов | Выражена | Менее выражена |
| Цианоз | Диффузный синий | Розово-серый |
| Легочное сердце | В раннем возрасте | В пожилом возрасте |
| Полицитемия | Часто | Редко |
| Кахексия | Не характерна | Часто |
| Летальный исход | В молодом возрасте | В пожилом возрасте |
Хроническое легочное сердца
1. Стадия коменсации:
- усиленный разлитой сердечный толчок в прекардиальной или эпигастральной области;
- эпигастральная пульсация;
- расширение границ относительной тупости сердца;
- усиление 2 тона на легочной артерии.
2. Стадия декомпенсации:
- акроцианоз;
- увеличение печени, набухание шейных вен при пальпации печени;
- отеки нижних конечностей;
- парадоксальный пульс;
- респираторная энцефалопатия.
Активное выявление ХОБЛ осуществляют путем применения «Анкеты по выявлению признаков бронохлегочных заболеваний».
Стандарт амбулаторной диагностики
1. Анамнез, жалобы, физикальое обследование (100%)
2. ОАК (100%)
На ранних стадиях вне обострения изменений нет. По мере прогрессирования болезни – полицитемия с повышение гематокрита, числа эритроцитов, уровня гемоглобина, вязкости крови, понижением СОЭ, угнетением лейкопоэза.
3. Биохимический общетерапевтический анализ крови (100%)
Часто диспротеинемия (повышение α2, γ-глобулинов)
4. Исследование карбоксигемоглобина в крови (100%)
5. Цитологическое исследование мокроты 10%
6. Бактериальное исследование мокроты
7. ФВД (исследование дыхательных объемов с помощью спирометрии) 100%
При среднетяжелом и тяжелом течении ХОБЛ лучшим методом оценки тяжести обструкции является определение ОФВ1. При отсутствии такой возможности допустимо по данным пикфлоуметрии определить ПСВ. Однако чувствительность пикфлоуметрии меньше, нежели ОФВ1. У здоровых людей ОФВ1 (ПСВ) определяют по таблицам с учетом пола, возраста, роста, она составляет 80 % и более должного. Обычно у больных ХОБЛ наблюдают снижение как ОФВ1, так и ФЖЕЛ. Степень спирометрических нарушений обычно коррелирует с тяжестью заболевания.
ОФВ1/ФЖЕЛ < 50 % должного соответствует продолжительности форсированного выдоха у больных ХОБЛ более 6 секунд.
Обструкция считается хронической, если ее регистрируют как минимум 3 раза в течение одного года, несмотря на проводимую терапию.
8. Исследование ДО и потоков с помощью пикфлуометра (50%)
9. Микроскопическое исследование мазков мокроты на БК (60%)
10. ФГ ОГК или рентгенография ОГК (на ранних стадиях изменений нет. Нужна для диагностики эмфиземы, легочного сердца, исключения других бронхолегочных заболеваний).
11. Пульсоксиметрия (10%). Показана для определения необходимости оксигенотерапии при наличии цианоза, легочного сердца, ОФВ1 менее 50% должного.
12. ЭКГ (100%)
Позволяет выявить признаки перегрузки и гипертрофии правых отделов сердца, нарушения проводимости по правой ножке пучка Гиса.
13. КТ органов грудной клетки (5%). Позволяет выявить эмфизему на ранних стадиях
14. ЭхоКГ (5%). Позволяет выявить признаки легочной гипертензии, дисфункцию правых отделов сердца
Оценка обострения. Наиболее частые причины обострения: инфекции, поллютанты, ЛС (β-блокаторы, седативные, снотворные, мочегонные), застойная СН с нарушением ритма и др. Во время обострения выявляются специфические (увелиение одышки, продукции и гнойности мокроты) и неспецифические (недомогание, слабость, плохой аппетит, повышение температуры тела, потливость). Усиление одышки – основной симптом. В анализе крови при обострении – лейкоцитоз, увеличение СОЭ, электролитные нарушения, снижение содержания общего белка, ухудшение течения сопутствующих заболеваний (СД).
Приложение 1
Индекс курящего (пачка/лет)=количество выкуренных сигарет в сутки Х стаж курения (годы)/20 (кол-во сигарет в пачке).
Индекс курящего 10 – достоверный фактор риска развития ХОБЛ.
Приложение 2