Схватки при этом нерегулярные, отсутствуют структурные подготовительные изменения шейки матки. Несмотря на сокращения матки, шейка остается неподготовленной к родам: длинной, плотной, эксцентрично расположенной по отношению к оси таза. Схваткообразные боли беспокоят беременную в течение 2-3 сут и днем и ночью, нарушая сон и общее состояние. Возбудимость и тонус матки повышены. Вследствие гипертонуса матки пальпация предлежащей части и мелких частей плода затруднена.
Патологический прелиминарный период часто осложняется преждевременным излитием околоплодных вод. Если при этом начинается родовая деятельность, то, как правило, развивается ее дискоординация.
При наружном акушерском исследовании определяется подвижная над входом в малый таз головка, при влагалищном - длинная и плотная шейка, наружный и внутренний зев которой могут быть закрыты (менее 3 баллов по шкале Бишопа).
Нерегулярные сокращения матки ухудшают кровоснабжение плода, способствуя развитию хронической гипоксии, что особенно неблагоприятно при хронической ПН, переношенной беременности.
Тактика ведения при патологическом прелиминарном периоде определяется:
• ► состоянием плода;
• ► зрелостью шейки матки по шкале Бишопа;
• ► сроком беременности.
При сочетании доношенной или переношенной беременности, гипоксии плода, наличии других отягощающих факторов (преэклампсии, узком тазе, крупном плоде), незрелой шейке матки проводят КС
При удовлетворительном состоянии плода, зрелой шейке матки (5-8 баллов) осуществляется амниотомия, снижающая тонус миометрия и объем матки; роды ведут через естественные родовые пути на фоне эпидуральной анестезии. Сократительная деятельность матки может нормализоваться.
При сроке беременности 37-40 нед, удовлетворительном состоянии плода, незрелой шейке матки используются спазмолитики, а при их неэффективности - β-адреномиметики, которые понижают базальный тонус и сократительную активность матки.
При сроке беременности 40-41 нед и незрелой шейке матки (до 3-4 баллов по шкале Бишопа) для ее быстрого созревания применяют катетер Фолея, который вводят интрацервикально, или антигестагены. После достижения зрелости шейки матки (при оценке 4 балла и более) используют простагланди-новый гель, который вводят в шеечный канал или задний свод влагалища. При зрелости шейки матки 5-8 баллов выполняют амниотомию и, если родовая деятельность не развивается, осуществляют родовозбуждение утеротониками. Роды проводят на фоне эпидуральной анестезии.
Лечение проводят под тщательным наблюдением за состоянием плода.
ПЕРВИЧНАЯ СЛАБОСТЬ РОДОВОЙ ДЕЯТЕЛЬНОСТИ
Патологическое состояние, при котором схватки с самого начала родовой деятельности слабые и малоэффективные, что приводит к замедлению процессов сглаживания, раскрытия шейки матки и продвижения плода.
Первичная слабость родовой деятельности чаще бывает у первородящих. Она является результатом недостаточности нервных и гуморальных механизмов, вызывающих и регулирующих родовую деятельность, и неспособности нервно-мышечного аппарата матки воспринимать импульсы и отвечать на них адекватными сокращениями.
Слабость родовой деятельности - одна из причин острой гипоксии плода, развитие которой связано не только с длительностью родов, но и с использованием утеротоников.
Диагностика первичной слабости родовой деятельности осуществляется при токо- и партографии, влагалищном исследовании.
При токографии о слабости родовой деятельности свидетельствует снижение интенсивности схваток (ниже 30 мм рт.ст.), тонуса матки (менее 8 мм рт.ст.), частоты схваток (менее двух за 10 мин), маточной активности (менее 100 ЕМ - единиц Монтевидео).
При партографии (рис. 13.1) на первичную слабость родовой деятельности указывает удлинение латентной фазы родов до 8 ч и более у первородящих и 5 ч и более у повторнородящих, а активной фазы - до 5 ч и более у первородящих и до 4 ч и более у повторнородящих. Скорость раскрытия шейки матки во время активной фазы родов снижается до 1,2 см/ч у первородящих и до 1,5 см/ч у повторнородящих. Замедляется продвижение головки по родовым путям.
При повторном влагалищном исследовании динамика раскрытия шейки матки не отмечается.
Лечение первичной слабости родовой деятельности включает два этапа.
• Первый этап - устранение предполагаемой причины слабости родовой деятельности и создание условий для использования утеротоников,
• второй этап - применение утеротоников.
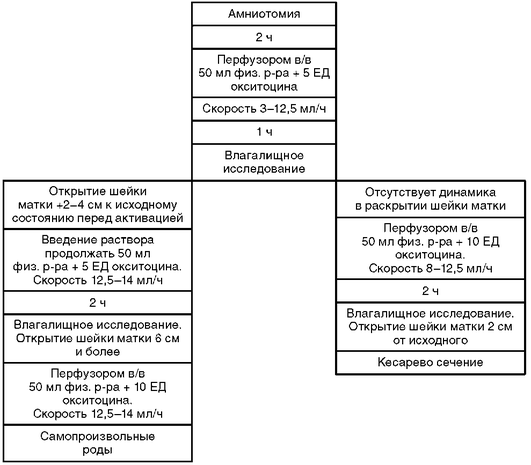
Рис. 13.2. Лечение первичной слабости родовой деятельности
На первом этапе необходимо опорожнить мочевой пузырь. При целом плодном пузыре, особенно при многоводии, выполняют амниотомию. Вскрытие плодного пузыря осуществляют при укороченной или сглаженной шейке матки. После амниотомии полость матки уменьшается, и родовая деятельность может нормализоваться в течение ближайших 2 ч. Если этого не происходит, приступают к усилению родовой деятельности другими методами.
Наиболее важным является второй этап лечения первичной слабости родовой деятельности - введение утеротоников, применение которых зависит от фазы родовой деятельности с соблюдением продолжительности, скорости введения и доз сокращающих матку средств.
Введение утеротоников должно осуществляться на фоне мониторинга родовой деятельности (токография) и сердечной деятельности плода (кардиомо-ниторинг); необходимо обезболивание (наиболее оптимально - эпидуральная анестезия).
Для активации родовой деятельности внутривенно вводят окситоцин. Окситоцин воздействует на маточную мускулатуру через специфические ре-
цепторы в миометрии, одновременно способствуя увеличению содержания кальция. В результате повышаются тонус и сократительная активность мускулатуры матки.
Чувствительность матки к окситоцину наиболее высокая в активной фазе родов, во втором и третьем периодах.
Окситоцин следует вводить только после излития околоплодных вод, предпочтительнее инфузоматом (рис. 13.2).
На фоне адекватной дозировки окситоцина родовая деятельность должна нормализоваться - 3-5 схваток за 10 мин.
При неэффективности лечения в течение 2 ч и/или ухудшении состояния плода следует решить вопрос о родоразрешении путем КС.
ВТОРИЧНАЯ СЛАБОСТЬ РОДОВОЙ ДЕЯТЕЛЬНОСТИ
Ослабление родовой деятельности при ее исходно нормальных показателях. Вторичная слабость чаще всего развивается в активной фазе родов или во втором периоде родов.
Причины вторичной слабости родовой деятельности такие же, как и первичной.
Вторичная слабость родовой деятельности часто является продолжением первичной. Длительные и болезненные схватки утомляют роженицу. Иногда вторичная слабость родовой деятельности развивается при несоответствии размеров плода и таза матери, особенно у повторнородящих.
При вторичной слабости родовой деятельности происходят:
► ослабление схваток (до 40 мм рт.ст. и менее), снижение тонуса (до 7-10 мм рт.ст. и менее), активности матки (250 ЕМ и менее);
► увеличение продолжительности интервала между схватками (три схватки и менее за 10 мин);
► замедление раскрытия шейки матки;
► замедление или приостановка продвижения плода по родовым путям. Диагностика осуществляется на протяжении 2 ч, когда на партограмме и при влагалищном исследовании отсутствует динамика в развитии родовой деятельности и раскрытии шейки матки.
Лечение. При вторичной слабости родовой деятельности и нормальном состоянии плода используют эпидуральную анестезию, а затем внутривенно вводят окситоцин в тех же дозах, что и при первичной слабости родовой деятельности. При отсутствии эффекта от окситоцина в течение 2 ч выполняют КС.
Во втором периоде родов при упорной слабости родовой деятельности и расположении головки большим сегментом в узкой части полости малого таза проводят вакуум-экстракцию плода. При тазовом предлежании, если упущены возможности для КС, проводится извлечение плода за тазовый конец.
ЧРЕЗМЕРНО СИЛЬНАЯ РОДОВАЯ ДЕЯТЕЛЬНОСТЬ
Чрезмерно сильная родовая деятельность (гиперактивность матки) наблюдается при быстрых/стремительных родах.
Гиперактивность матки развивается у женщин с возбудимой нервной системой, когда особенности регуляции сокращения матки способствуют усилению образования утеротонических соединений (ацетилхолин, окситоцин и т.д.).
Роды начинаются внезапно, сильные схватки следуют одна за другой через короткие промежутки, приводя к сглаживанию шейки матки и изгнанию плода за 1-3 ч. После излития околоплодных вод за 1-2 потуги рождается плод, иногда вместе с плацентой.
При чрезмерно сильной родовой деятельности возможны:
► глубокие разрывы мягких родовых путей, разрыв матки;
► преждевременная отслойка нормально расположенной плаценты (ПОНРП);
► эмболия околоплодными водами;
► острая гипоксия плода;
► травмы головки плода, включая внутричерепные кровоизлияния. Лечение. Для ослабления родовой деятельности показаны эпидуральная
анестезия и назначение токолитиков. В первом и втором периодах родов роженица должна лежать на боку, противоположном позиции плода.
Повторнородящих со стремительными родами в анамнезе целесообразно госпитализировать заранее, до предполагаемого срока родов. Если предыдущие беременности заканчивались стремительными родами, рождением ребенка с родовой травмой, то родоразрешение предпочтительнее путем КС.
ДИСКООРДИНАЦИЯ РОДОВОЙ ДЕЯТЕЛЬНОСТИ
К дискоординации родовой деятельности относят дискоординацию схваток, гипертонус нижнего сегмента (обратный тройной градиент), судорожные схватки (тетанус матки) и циркуляторную дистоцию шейки матки.
При всех видах дискоординации родовой деятельности происходит нарушение координированных, синхронных сокращений матки по принципу тройного нисходящего градиента. При этом возможно или смещение водителя ритма с маточного угла в нижний отдел матки, или образование нескольких водителей ритма, которые распространяют импульсы в разные стороны, нарушая синхронность сокращения и расслабления отдельных участков матки.
Причины дискоординации родовой деятельности:
• ► повышенная возбудимость роженицы, приводящая к нарушению формирования водителя ритма;
• ► нарушение иннервации матки;
• ► генитальный инфантилизм;
• ► дистоция шейки матки, обусловленная ее ригидностью, рубцовыми изменениями;
• ► нарушения формирования родовой доминанты и, как следствие, отсутствие зрелости шейки матки в начале родовой деятельности;
• ► гиперстимуляция матки утеротониками;
• ► неадекватное обезболивание родов.
При дискоординированной родовой деятельности отмечаются:
• ► незрелая шейка матки к началу родовой деятельности;
• ► высокий базальный тонус матки, когда матка полностью не расслабляется и остается в состоянии напряжения;
• ► частые, интенсивные и болезненные схватки;
• ► отсутствие динамики раскрытия шейки матки при клинически выраженной родовой деятельности;
• ► отек шейки матки;
• ► долгое стояние предлежащей части плода во входе в малый таз;
• ► несвоевременное излитие околоплодных вод.
Своевременно недиагностированная дискоординированная родовая деятельность может привести к упорной слабости родовой деятельности.
Кроме того, при дискоординированной родовой деятельности нарушается маточно-плацентарный кровоток и развиваются острая гипоксия плода и ишемически-травматическое поражение его ЦНС.
Лечение. В первом периоде родов оптимальным методом лечения всех видов дискоординированной родовой деятельности является регионарная анестезия. При тетанусе матки одновременно возможно применение β-адреномиметиков. При невозможности проведения эпидуральной анестезии используют седа-тивные, спазмолитические и обезболивающие препараты через каждые 3-4 ч.
Положительный эффект дает ранняя амниотомия, которую проводят при зрелой шейке матки.
При неэффективности всех указанных мероприятий показано КС.
Введение утеротоников при дискоординации родовой деятельности противопоказано.
Во втором периоде родов продолжают эпидуральную анестезию, по показаниям проводят эпизиотомию.
Дискоординацию родовой деятельности дифференцируют с дистоцией шейки матки, которая является следствием оперативных вмешательств на шейке матки (рубцовые изменения шейки препятствуют ее раскрытию).
Айламазян
Глава 26. АНОМАЛИИ РОДОВЫХ СИЛ
Коды по МКБ-10:
О62 Нарушения родовой деятельности
О62.0 Первичная слабость родовой деятельности
О62.1 Вторичная слабость родовой деятельности
О62.3 Стремительные роды
О62.4 Гипертонические, некоординированные и затянувшиеся сокращения матки. Дискоординированная родовая деятельность
Под аномалиями родовых сил (АРС) понимают расстройства СДМ, приводящие к нарушению биомеханизма раскрытия шейки матки и/или продвижения плода по родовому каналу. Эти расстройства могут касаться любого показателя сократительной деятельности - тонуса, интенсивности, продолжительности, интервала, ритмичности, частоты и координированности сокращений.
СДМ является одним из главных факторов, определяющих течение и исход родов. Аномалии родовой деятельности представляют собой самое частое осложнение родового акта: на их долю приходится от 10 до 20% осложнений, причем этот показатель имеет тенденцию к росту. Несмотря на большую практическую значимость вопроса, до сих пор нет достаточно эффективных способов профилактики и лечения разнообразных форм данной патологии. Важность и сложность проблемы определяются не только высокой частотой возникновения аномалий родовой деятельности, но и многообразием их неблагоприятных последствий на организм матери, плода и новорожденного. Наличие ятрогенных факторов (необоснованное и несвоевременное применение родостимулирующих средств, неадекватное обезболивание родов, несвоевременное вскрытие плодного пузыря, грубые исследования и манипуляции) может оказывать неблагоприятное влияние на характер родовой деятельности. Роды у женщин с аномалиями родовой деятельности осложняются родовым травматизмом, кровотечениями в последовом и раннем послеродовом периодах, внутриутробной гипоксией плода, перинатальной патологией. АРС - одно из ведущих показаний к экстренному КС.
Классификация.
Первую классификацию, основанную на клинико-физио-логическом принципе, в нашей стране еще в 1969 г. создал И.И. Яковлев. В дальнейшем она подвергалась усовершенствованию, уточнению и адаптации к клиническим условиям. В основу классификации И.И. Яковлева были положены изменения тонуса и возбудимости матки (табл. 26.1). Автор рассматривал
три разновидности тонического напряжения матки в родах: нормотонус, гипо-тонус и гипертонус. Течение родового акта зависит от того, на фоне какого тонуса матки развивается родовая деятельность. У 93% рожениц наблюдается нормотонус матки, при этом у 90% женщин роды протекают с ритмичными и координированными сокращениями, что обеспечивает хорошую продуктивность схваток и нормальное течение родового акта. Около 3% случаев родов, даже начавшихся на фоне нормального тонуса матки, по разным причинам могут отклоняться от нормального течения: развивается вторичная слабость родовой деятельности или (реже) возникают дискоординированные сокращения, сменяющиеся прекращением родовой деятельности.
Таблица 26.1. Формы родовых сил по И.И. Яковлеву, 1969
| Характер тонуса | Характер сокращений матки | Частота, % |
| Гипертонус | Полный спазм мускулатуры (тетания). | 0,05 |
| Частичный спазм мускулатуры в области наружного или внутреннего зева (в начале I периода) и нижнего сегмента (в конце II периода) | 0,40 | |
| Нормотонус | Некоординированные, асимметричные в разных отделах схватки, сменяющиеся прекращением их. | 0,47 |
| Ритмичные, координированные, симметричные схватки. | 90,00 | |
| Нормальные схватки, сменяющиеся слабыми (вторичная слабость) | 2,47 | |
| Гипотонус | Очень медленное нарастание интенсивности схваток (первичная слабость) | 1,84 |
| Схватки, не имеющие выраженной тенденции к нарастанию (вариант первичной слабости) | 4,77 |
Примерно 1% АРС проявляются на фоне гипертонуса матки: возникает либо полный спазм (тетания) мускулатуры, либо спазм наружного или внутреннего зева шейки или нижнего сегмента матки.
Чаще всего (6,6% случаев) аномалии родовой деятельности развиваются на фоне гипотонуса миометрия. При этом формируются два варианта первичной слабости:
1) слабые, редкие, короткие схватки, не имеющие тенденции к прогресси-рованию;
2) слабые, редкие, короткие схватки, имеющие незначительную тенденцию к нарастанию интенсивности.
В современном акушерстве при разработке классификации аномалий родовой деятельности сохранился взгляд на базальный тонус матки как на важный параметр оценки ее функционального состояния. В МКБ-10 фигурируют понятия «гипотоническая дисфункция матки», «гипертоническая дисфункция матки».
С клинической точки зрения рационально выделять патологию сокращений матки перед родами и во время родового акта. При беременности доношенного срока выделяют физиологический и патологический прелиминарный период.
Для физиологического прелиминарного периода характерны следующие клинические симптомы:
• ► редкие, слабые, схваткообразные боли внизу живота или в пояснице;
• ► нормальный тонус матки;
• ► продолжительность - не более 6 ч;
• ► ритм сна и бодрствования не нарушен;
• ► постепенное усиление и учащение схваток переходит в родовую деятельность.
Физиологический прелиминарный период не требует медикаментозной коррекции.
Во время родов выделяют четыре вида аномалий родовой деятельности:
• ► первичная слабость;
• ► вторичная слабость (слабость потуг как ее вариант);
• ► чрезмерно сильная родовая деятельность с быстрым и стремительным течением родов;
• ► дискоординированная родовая деятельность (ДРД).
Этиология и патогенез.
Характер и течение родов определяются совокупностью многих факторов: биологической готовностью организма накануне родов, гормональным гомеостазом, состоянием плода, концентрацией эндогенных простагландинов и утеротоников. Готовность организма к родам формируется длительное время за счет процессов, которые происходят в материнском организме от момента оплодотворения и развития плодного яйца до наступления родов. По сути, родовой акт является логическим завершением многозвеньевых процессов в организме беременной и плода. Во время беременности с ростом и развитием плода возникают сложные гормональные, гуморальные, нейрогенные взаимоотношения, которые обеспечивают течение родового акта. Доминанта родов есть не что иное, как единая функциональная система, которая объединяет следующие звенья: церебральные структуры - гипофизарная зона гипоталамуса - передняя доля гипофиза - яичники - матка с системой плод-плацента. Нарушения на отдельных уровнях этой системы, как со стороны матери, так и плода-плаценты, приводят к отклонению от нормального течения родов, что, в первую очередь, проявляется нарушением СДМ.
Важную роль как в индукции, так и в течении родов играет плод. Масса плода, генетическая завершенность развития, иммунные взаимоотношения плода и матери влияют на родовую деятельность. Сигналы, поступающие из организма зрелого плода, обеспечивают информирование материнских компетентных систем, ведут к подавлению синтеза иммуносупрессорных факторов, в частности ПрЛ, а также хориального гонадотропина. Меняется реакция организма матери на плод как на аллотрансплантат. В фетоплацентарном комплексе меняется стероидный баланс в сторону накопления эстрогенов, увеличивающих чувствительность адренорецепторов к норадреналину и окситоци-ну. Паракринный механизм взаимодействия плодных оболочек, децидуальной ткани, миометрия обеспечивает каскадный синтез простагландинов Е2 и Е2α. Суммирование этих сигналов обеспечивает тот или иной характер родовой деятельности.
Одним из важных звеньев патогенеза слабости родовой деятельности является гипокальциемия. Ионы кальция играют главную роль в передаче сигнала с плазматической мембраны на сократительный аппарат гладкомышечных клеток (ГМК) (рис. 26.1). Для мышечного сокращения необходимо поступление ионов кальция (Са2+) из внеклеточных или внутриклеточных запасов. С обменом ионов кальция тесно связан обмен цАМФ в мышцах. При слабости родовой деятельности обнаружено повышение синтеза цАМФ, что связано с угнетением окислительного цикла трикарбоновых кислот и повышением содержания в миоцитах лактата и пирувата. В патогенезе развития слабости родовой деятельности играет роль и ослабление функции адренергического механизма миометрия, тесно связанного с эстрогенным балансом. Уменьшение образования и «плотности» специфических α- и β-адренорецепторов делает миометрий малочувствительным к утеротоническим веществам.
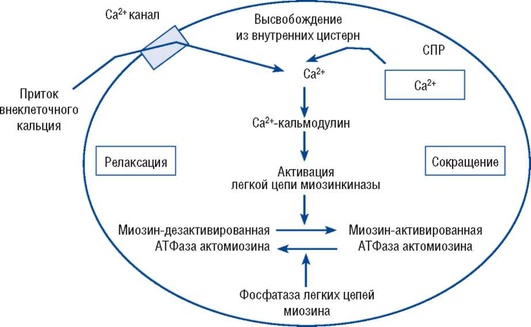
Рис. 26.1. Механизм сокращения гладкой мышцы. СПР - саркоплазматический ретикулум
Полноценная функция «рожающей» матки проявляется лишь в том случае, когда сохраняются правильные реципрокные отношения между телом и шейкой матки, направляемые и регулируемые ЦНС. Сущность указанных реци-прокных отношений - сокращение одного компонента при одновременном расслаблении другого, обеспечивается наличием двойной системы иннервации гладкой мускулатуры (симпатической и парасимпатической). С помощью подобного механизма контролируются обе стороны деятельности верхнего сегмента - гладкой мышцы (сокращение) и шейки (расслабление) матки при соответствующем состоянии тканевого обмена.
Современный уровень развития физиологии, анатомии, биохимии и имун-ногистохимии дал новые представления о морфофункциональном состоянии миометрия до и во время родов. Морфофункциональной единицей матки является мышечный пучок, состоящий из специализированных ГМК, связанных друг с другом клеточными контактами. ГМК в составе мышечного пучка лежат несколькими рядами параллельно друг другу и перекрывают миоциты из соседних рядов. Каждая ГМК заключена в базальную мембрану, отделяющую ее от соединительнотканных клеток, волокон и матрикса. Пучки ГМК формируют более крупные мышечные волокна, располагаясь в них под разными углами друг к другу, что создает трехмерную структуру с меняющейся от участка к участку ориентацией мышечных пучков. Миоциты одного гладкомышечно-го пучка контактируют между собой при помощи десмосом - межклеточных контактов (МКК). Десмосомы - это каналы, связывающие клетки между собой путем проведения неорганических ионов и небольших молекул (например, глюкозы). МКК состоят из протеинов, один из которых (коннексин D43) в промежутке между мембранами клеток образует канал. Во время беременности количество МКК увеличивается. Перед родами интенсивность синтеза и самое главное - экспонирование белков МКК на плазматической мембране резко возрастают, что обеспечивает сопряжение миоцитов. В настоящее время установлено, что координация сократительной деятельности миометрия осуществляется проводящей системой, построенной из щелевых контактов с межклеточными каналами. Щелевые контакты формируются к доношенному сроку беременности, и их количество увеличивается в родах, затем они исчезают в течение 24 ч после родов. Проводящая система щелевых контактов обеспечивает синхронизацию и координацию сокращений миометрия в активном периоде родов. Известно, что прогестерон предотвращает, а эстрогены способствуют образованию связей. Угнетение синтеза простагландинов подавляет образование щелевых контактов.
При аномалиях родовой деятельности происходят процессы дезорганизации структуры миоцитов, приводящие к нарушению активности ферментов и изменению содержания нуклеотидов, что указывает на снижение окислительных процессов, угнетение тканевого дыхания, понижение биосинтеза белков, развитие гипоксии и метаболического ацидоза. Следствием биохимических нарушений, сопровождающихся накоплением конечных продуктов обмена, являются выраженные морфологические и гистохимические изменения в ГМК матки.
Клинические факторы, обусловливающие возникновение АРС, можно разделить на пять групп:
1) акушерские (преждевременное излитие ОВ, диспропорция между размерами головки плода и размерами родового канала, дистрофические и структурные изменения в матке, ригидность шейки матки, перерастяжение матки в связи с многоводием, многоплодием и крупным плодом, аномалии расположения плаценты, тазовые предлежания плода, гестоз, анемия беременных);
2) факторы, связанные с патологией репродуктивной системы (инфантилизм, аномалии развития половых органов, возраст женщины старше 30 лет и моложе 18 лет, нарушения менструального цикла, нейроэндо-кринные нарушения, искусственные аборты, невынашивание беременности, операции на матке, миома, воспалительные заболевания женской половой сферы);
3) общесоматические заболевания, инфекции, интоксикации, органические заболевания ЦНС, ожирение различного генеза, диэнцефальная патология;
4) факторы, исходящие от плода (гипотрофия плода, внутриутробные инфекции плода, анэнцефалия и другие пороки развития, перезрелый плод, иммуноконфликтная беременность, ПлН);
5) ятрогенные факторы (необоснованное и несвоевременное применение родостимулирующих средств, неумелое обезболивание родов, несвоевременное вскрытие плодного пузыря, грубые исследования и манипуляции).
26.1. Патологический прелиминарный период
Клиническая картина.
Одной из частых форм аномалий СДМ является патологический прелиминарный период, который характеризуется преждевременным появлением сократительной активности матки при доношенном сроке беременности и отсутствии биологической готовности к родам.
Клиническая картина патологического прелиминарного периода характеризуется нерегулярными по частоте, длительности и интенсивности болями внизу живота, в области крестца и поясницы, продолжающимися более 6 ч. Часто патологический прелиминарный период сопровождается повышенным базальным тонусом матки. Боли могут временно исчезать, затем снова возвращаться. Если женщине не оказать акушерскую помощь, то такое состояние может длиться 24-48 ч и более.
Патологический прелиминарный период нарушает психоэмоциональный статус беременной, расстраивает суточный ритм сна и бодрствования, вызывает утомление и в дальнейшем переходит в аномалии СДМ, чаще всего в ДРД.
Появляются признаки гипоксии плода, связанные с нарушением маточно-плацентарного кровотока. Гипоксия плода и асфиксия новорожденного наблюдаются в 35% родов, наступивших после патологического прелиминарного периода.
Диагностика.
Патологический прелиминарный период диагностируют на основании:
► анамнестических данных;
► результатов наружного и внутреннего обследования;
► данных аппаратных методов обследования.
Как уже отмечалось, женщина жалуется на болезненные ощущения в нижних отделах живота, крестце и пояснице. Беременная не может дать этим болям точной характеристики ни по частоте, ни по продолжительности, ни по интенсивности. При затянувшемся прелиминарном периоде беременную беспокоят слабость, усталость, сонливость или раздражительность и тревожность.
Состояние шейки матки свидетельствует об отсутствии ее структурных изменений. Показано, что в патогенезе патологического прелиминарного периода главную роль играет готовность шейки матки к родам.
Известно, что «незрелость» и «недостаточная зрелость» шейки матки при патологическом прелиминарном периоде встречается довольно часто. Для
определения степени зрелости шейки матки используются различные оценочные таблицы, среди которых заслуживают внимание шкала Е.X. Бишопа и методика Г.Г. Хечинашвили.
Наружная токография подтверждает наличие схваток разной силы, продолжительности и частоты. Как правило, болезненные ощущения женщины не соответствуют силе и продолжительности регистрируемых схваток. Обязательна запись кардиотокограммы плода, так как точная оценка его состояния имеет существенное значение для выбора метода родоразрешения.
Лечение.
Основными задачами при лечении патологического прелиминарного периода являются:
► коррекция сократительной активности матки до достижения оптимальной биологической готовности к родам;
► нормализация психоэмоционального состояния женщины;
► регуляция суточного ритма сна и отдыха;
► профилактика нарушений жизнедеятельности плода;
► терапия, направленная на «созревание» шейки матки.
Эти задачи решаются с использованием ряда фармакологических препаратов: анальгетиков, спазмолитиков, седативных средств, антагонистов кальция, β-адреномиметиков.
Анксиолитическое, седативное и снотворное действие оказывает сочетание диазепама с прометазином (Пипольфен♠) или Димедролом♠. Для снятия болевого синдрома можно использовать 1 мл 2% раствора Промедола♠ или 5 мл Баралгина♠.
Патогенетически обосновано применение спазмолитических средств, которые не только устраняют дискоординированные сокращения миометрия, но и улучшают маточно-плацентарный кровоток. С этой целью назначают внутримышечные инъекции 2% раствора Но-шпы♠ или 2% раствора папаверина. Наибольшим токолитическим эффектом, снимающим болезненные беспорядочные сокращения матки и одновременно способствующим подготовке шейки матки к родам, обладают β-адреномиметики (Гинипрал♠). Кроме того, эти препараты улучшают маточно-плацентарный кровоток и тем самым оказывают благоприятное действие на состояние внутриутробного плода. Внутривенная капельная инфузия 2,0 мл Гинипрала♠ (10 мкг гексопреналина) в 400 мл изотонического раствора натрия хлорида проводится со скоростью 0,3 мкг/мин. С целью потенциирования эффекта Гинипрала♠ применяют блокаторы кальциевых каналов по следующей схеме: внутривенная инфузия 2,0 мл верапами-ла в 200 мл изотонического раствора натрия хлорида с начальной скоростью инфузии 0,8 мкг/мин.
Однако практический врач должен помнить, что β-адреномиметики могут вызывать тахикардию, снижение АД, потливость, тошноту, которые ликвидируются назначением антагонистов кальция (верапамил, нифедипин).
Одновременно на фоне токолитической терапии при отсутствии оптимальной биологической готовности к родам для «созревания» шейки матки применяют синтетические антигестагены [мифепристон (Миропристон♠, Мифегин♠)] в таблетированном виде по 200 мг дважды с интервалом 6 ч. Благоприятным результатом лечения считается спонтанное начало родовой деятель-
ности либо сформировавшаяся готовность организма беременной к родам. Во втором случае при «зрелой» шейке матки вскрывают плодный пузырь и, если через 4 ч не появляются регулярные схватки, проводят родовозбуждение.
Неэффективность лечения в сочетании с отягощенным акушерским анамнезом, тазовым предлежанием плода, крупным плодом, экстрагенитальными заболеваниями или появлением признаков гипоксии плода служит показанием для окончания беременности операцией КС.
26.2. Первичная слабость родовой деятельности
Первичная гипотоническая дисфункция матки (первичная слабость родовой деятельности) - наиболее часто встречающаяся разновидность АРС. Она осложняет течение родового акта у 8-9% рожениц. В 80% случаев роженицы являются первородящими. В основе первичной слабости схваток лежит снижение базального тонуса и возбудимости матки, поэтому данная патология характеризуется изменением темпа и силы схваток, но без расстройства координации сокращений матки в отдельных ее частях.
Клиническая картина.
Клинически первичная слабость родовой деятельности проявляется редкими слабыми непродолжительными схватками с самого начала I периода. По мере прогрессирования родового акта сила, продолжительность и частота схваток не имеют тенденции к нарастанию либо увеличение этих параметров выражено незначительно. Такая родовая деятельность приводит к замедленному сглаживанию шейки матки и раскрытию маточного зева; отсутствует поступательное движение предлежащей части плода по родовому каналу.
Первичная слабость часто возникает на фоне преждевременного излитая ОВ или сопровождается ранним разрывом плодного пузыря. Длительный безводный промежуток и затяжное течение родов способствуют развитию хорион-амнионита, инфицированию плода, его гипоксии и даже гибели.
Известно, что через 12 ч родовой деятельности наступает психическая и физическая усталость роженицы, постепенно исчерпываются энергетические ресурсы миометрия. В таких случаях роды через естественные родовые пути могут стать невозможными.
Диагностика основывается на:
1) оценке основных показателей СДМ;
2) замедлении темпа раскрытия маточного зева;
3) отсутствии поступательного движения предлежащей части плода. Оценка родовой деятельности производится традиционными методами на основании показателей, характеризующих тонус матки, силу (интенсивность), продолжительность и частоту схваток. Параметры СДМ необходимо оценивать в динамике на протяжении 2-3 ч.
Тонус матки и характер схваток определяют либо пальпаторно, либо с помощью наружной и внутренней гистерографии.
Более точные сведения можно получить на основании регистрации схваток с помощью гистерографии. В практическом акушерстве повсеместное распространение получил метод наружной КТГ с синхронной регистрацией сердцебиения плода в силу простоты применения и достаточной точности результата. Полученные характеристики сравнивают с эталонными параметрами при нормальном течении родового акта. Известно, что схватка в латентную фазу I периода родов продолжается 60-90 с, то есть в 2 раза длительнее, чем это кажется при пальпации матки. Сила схваток нарастает от 25 до 40 мм рт.ст.
Частота схваток определяется количеством их за 10 мин. При нормальном течении родов число схваток за этот промежуток времени может достигать 2-3. Для оценки маточной активности Н. Alvares и R. Caldeyro-Barcia в 1952 г. предложили использовать единицы Монтевидео (ЕМ), которые определяются умножением силы сокращений матки в мм рт.ст. на число схваток за 10 мин. В латентную фазу I периода родов маточная активность, постепенно увеличиваясь, равняется 90-120 ЕМ. Тонус матки можно определить, используя внутреннюю токографию: в начале родового акта он равен 8-12 мм рт.ст.
Цифровые показатели параметров схваток, не достигающие указанных величин, свидетельствуют о недостаточной родовой деятельности. Если при наблюдении за характером схваток, продолжающихся в течение 2-3 ч, не отмечается явной тенденции их к усилению, диагноз слабости родовой деятельности становится весьма вероятным.
Исчерпывающее подтверждение этому диагнозу дают результаты влагалищного исследования. Отсутствие структурных изменений шейки матки указывает на прелиминарный период. В пользу родов, осложненных первичной слабостью СДМ, говорят данные о раскрытии зева, не соответствующие ожидаемым. Известно, что в течение I периода родов различают латентную и активную фазы (Friedman Е.) (рис. 26.2).
Латентной фазой считается п