Классификация мостовидных протезов
• По материалу: металлические, пластмассовые, керамические и комбинированные.
• По характеру крепления: несъемные и съемные.
• По конструкции: цельные и составные.
• По отношению промежуточной части к альвеолярному гребню: касательные и промывные.
• По расположению опорных зубов: с двусторонней опорой и односторонней - консольные.
• По конструкции опорной части протеза: различные виды коронок, полукоронки, вкладки, штифтовые зубы и их сочетание.
• Адгезивные мостовидные протезы.
Биомеханика мостовидного протеза:
Если функциональная нагрузка падает на середину промежуточной части мостовидного протеза, то вся конструкция и ткани пародонта нагружаются равномерно оказываются в связи с этим в наиболее благоприятных условиях. При увеличении длины промежуточной части или недостаточно выраженных свойствах сплава тело протеза может прогибаться и вызывать дополнительную функциональную перегрузку в виде конвергирующего наклона опорных зубов. В связи с этим функциональная перегрузка неравномерно распределяется в тканях пародонта, способствуя развитию локального дистрофического процесса. Таким образом, для предупреждения возможных изменений в пародонте опорных зубов под мостовидными протезами, тело его должно иметь достаточную толщину и не превышать предельной длины, исключающей прогиб металла в области дефекта зубного ряда.
При приложении жевательной нагрузки к одному из опорных зубов происходит смещение обеих опор по окружности, центром которой является противоположный, менее нагруженный опорный зуб. Именно этим объясняется тенденция опорных зубов к расхождению, или дивергенции. В этих условиях функциональная перегрузка также распределяется неравномерно в тканях пародонта.
Если мостовидные протезы применяются при выраженной сагиттальной окклюзионной кривой или при значительной деформации окклюзионной поверхности зубных рядов, например, на фоне частичной потери зубов, часть вертикальной нагрузки трансформируется в горизонтальную. Последняя смещает протез сагиттально, вызывая наклон опорных зубов в этом же направлении. Подобные условия возникают и при использовании подвижных зубов в качестве одной из опор. Однако, в этом случае смещение протеза может достигать критических величин, усугубляющих патологическое состояние пародонта.
Чрезвычайно опасными для пародонта являются вертикальные нагрузки, падающие на тело мостовидного протеза с односторонней опорой (то есть консольного). В этом случае функциональная нагрузка вызывает наклон опорного зуба в сторону отсутствующего. В тканях пародонта также имеет место неравномерное распределение упругих напряжений. По величине эти усилия значительно превосходят те, которые развиваются в мостовидных протезах с двусторонней опорой. Под воздействием вертикальной нагрузки, падающей на тело такого протеза, возникает момент изгиба. Опорный зуб наклоняется в сторону дефекта, а пародонт испытывает функциональную перегрузку необычного направления и величины. Итогом может быть образование патологического кармана на стороне движения зуба и резорбция лунки у верхушки корня на противоположной стороне.
При боковых движениях нижней челюсти во время жевания возникает вращение опорного зуба — крутящий момент, усугубляющий функциональную перегрузку пародонта. Моменты кручения и изгиба определяются длиной тела мостовидного протеза, высотой клинической коронки опорного зуба, длиной корня, наличием или отсутствием рядом стоящих зубов, величиной прилагаемого усилия и состоянием резервных сил пародонта. Вероятность же развития функциональной перегрузки в стадии декомпенсации может быть существенно снижена при увеличении количества опорных зубов консольного протеза в случае включенных дефектов протяженностью не более одного зуба.
 При применении искусственного зуба в консольном протезе с двумя опорними зубами имеет место преобладающее погружение в альвеолу опорного зуба, примыкающего к искусственному. Другой опорный зуб находится под. воздействием вытягивающих усилий. Таким образом, происходит как бы вращение протеза вокруг центра, расположенного в опорном зубе, несущем подвесной искусственный. В этом случае разница в сдавливании и растяжении тканей пародонта достигает достаточно больших величин и также пагубно может сказаться на опорних тканях.
При применении искусственного зуба в консольном протезе с двумя опорними зубами имеет место преобладающее погружение в альвеолу опорного зуба, примыкающего к искусственному. Другой опорный зуб находится под. воздействием вытягивающих усилий. Таким образом, происходит как бы вращение протеза вокруг центра, расположенного в опорном зубе, несущем подвесной искусственный. В этом случае разница в сдавливании и растяжении тканей пародонта достигает достаточно больших величин и также пагубно может сказаться на опорних тканях.

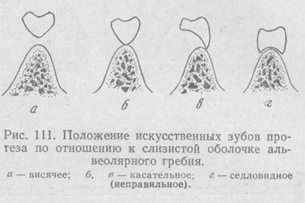
Форма промежуточной части мостовидного протеза во фронтальном отделе – касательная (касается слизистой оболочки без давления на нее). При этом придесневой участок не должен перекрывать вестибулярный скат беззубого участка альвеолярного отростка. В боковых отделах между телом протеза и слизистой оболочкой должно оставаться свободное пространство для облегчения гигиенического ухода (промывное пространство).
Седловидная форма тела протеза, хоть и имеет внешнее сходство с естественным зубом и более эстетична, способствует механическому скоплению пищи и не обеспечивает гигиену, поэтому противопоказана.
Правила и условия препарирования твердых тканей зубов под различные несъемные конструкции, возможные осложнения и их профилактика на этапе препарирования. Защита твердых тканей зубов после препарирования.
Особенности и принципы препарирования твёрдых тканей зубов:
1. Препарирование зуба осуществляется прерывисто
2. Препарирование проводится под воздушно-водяным охлаждением
3. Препарирование проводят с помощью алмазных и твердосплавных боров различной формы, длинны и степени абразивности рабочей части
4. Используется принцип максимально возможного сохранения здоровых тканей зуба
5. Используется принцип щадящего отношения к тканям зуба
6. Применяется контроль толщины снятия твёрдых тканей зуба
7. Для предупреждения травмы мягких и твёрдых тканей стоматологический наконечник с бором включается после внесения в полость рта и выключается перед вынесением
Безболезненность, качество и эффективность процесса препарирования дентина зависят от режима препарирования, составляющими которого являются:
• частота вращения и величина вращающего момента микромотора: при препарировании твердых тканей зубов скорость вращения должна быть не менее 16 000 об/мин, но не более 30 000; при сошлифовывании тканей зубов в пришеечной области число оборотов рекомендуется уменьшать до 12 000 об/мин;
• давление абразивного инструмента на препарируемый зуб должно быть средним по величине и не превышать 200 г/мм (увеличение давления приводит к усиленному нагреванию тканей: при использовании алмазных инструментов прирост температуры может достигать 225-257 °С, при использовании металлических - 300-320 °С);
• оптимальное время непрерывного препарирования (время контакта инструмента с тканями зуба) не должно превышать 3 с;
• вибрация инструмента возрастает с увеличением скорости вращения и давления бора на зуб;
• подача водяного охлаждения при температуре воды не выше 35 °С и в количестве не менее 50 мл/мин.
Обычно каждую поверхность зуба обрабатывают отдельно, чтобы лучше контролировать количество удаляемых тканей. Этого можно добиться также с помощью некоторых других приемов. Ширина уступа, идущего по десневому краю, обычно хорошо видна. Если у препарируемого зуба есть антагонист, имеющий с ним окклюзионный контакт, то количество удаленных с окклюзионной поверхности тканей можно определить визуально или при накусывании пластины мягкого воска: толщина оставшегося в месте контакта воска равна толщине удаленных тканей. Другие поверхности для начала могут быть отпрепарированы наполовину, при этом размер ступеньки между подготовленной и нетронутой частями будет давать представление о количестве удаленных тканей. Альтернативный способ - наметить бороздки, соответствующие планируемой глубине препарирования, после чего убрать ткани между ними, не превышая заданную толщину. Оценить степень уменьшения зуба можно также следующим образом: предварительно получить отпечаток зуба с помощью мягкого силикона или воска, рассечь отпечаток по средней линии. При наложении такого шаблона на зуб количество удаленных тканей оценить очень легко. Порядок обработки поверхностей зуба зависит от обстоятельств и предпочтений врача. Однако тем, у кого мало опыта, все же можно дать несколько базовых рекомендаций. В первую очередь препарируют наиболее легкие для обработки поверхности, облегчая при этом доступ к более сложным. Например, резец обычно начинают обрабатывать с режущего края, убирая таким образом часть тканей с аппроксимальных поверхностей и одновременно создавая к ним доступ. Естественно, что самые сложные для препарирования поверхности оставляют напоследок. На начальном этапе обработки линию уступа лучше сформировать над десной и лишь по окончании препарирования оценить ее расположение и при необходимости углубить до нужного уровня. Иногда, когда коронку сложно надеть, критическим фактором может оказаться угол наклона одной из поверхностей. В этом случае данную поверхность обрабатывают в первую очередь, а остальные препарируют, используя ее в качестве ориентира. Если планируется выполнить бороздки, то их проводят в последнюю очередь, когда все поверхности уже подготовлены.
После препарирования для предотвращения влияния раздражающих факторов следует проводить герметизацию дентинных канальцев. Основу многих десенситайзеров представляет видоизмененный дентиновый праймер. Чаще всего для этих целей используется гидроксиэтилметакрилат (НЕМА). Дополнительно в него вводятся препараты, вызывающие запечатывание дентинных канальцев, фториды и антибактериальные компоненты в различных комбинациях. В зависимости от показаний к применению десенситайзеры можно условно разделить на 3 группы:
— для преимущественного применения под реставрацией: «AquaPrep F» (BISCO), «Hemaseal&Cide» (Advantage Dental Products), «HurrySeal» (Beutlich Pharmaceuticals), «MicroPrime» (Danville Materials), «PrepEze» (Jeneric Pentron);
— для преимущественного применения на поверхности зуба: «D/Sence» (Centrix), «MS Coat» (Sun Medical), «Super Seal» (Phoenix Dental) и «VivaSens» (Ivoclar Vivadent);
— универсальные: «Gluma Desensitizer» (Heraeus Kulzer), «Seal&Protect» (Dentsply) и «Systemp.desensitizer» (Ivoclar Vivadent).
Материалы первой группы, как правило, не содержат фторидов, и образуют на поверхности дентина очень тонкую пленку, которая не мешает припасовке ортопедических конструкций. К тому же очень важно, что эти десенситайзеры не снижают прочность сцепления с композитом, а наоборот есть тенденция к ее увеличению. Препараты второй группы в отличие от первой чаще содержат фториды и имеют лаковую основу для дополнительной механической защиты.
Клинико-лабораторные этапы изготовления различных мостовидных протезов (штампованно-паянного, цельнолитого металлического, комбинированных цельнолитых), основные и вспомогательные материалы. Возможные ошибки на различных этапах изготовления мостовидных протезов.
Штампованно-паяный мостовидный протез:
Клинические этапы
1.Препарирование опорных зубов мостовидного протеза (0,3 мм), снятие рабочих и вспомогательных оттисков (альгинатные оттискные массы и стандартные оттискные ложки). Определение центральной окклюзии (восковые или гипсовые блоки, в случае необходимости определения ЦС челюстей изготавливаются восковые базисы с окклюзионными валиками).
2. Припасовка штампованных металлических коронок на опорные зубы. Снятие оттисков для изготовления промежуточной части мостовидного протеза. Регистрация центральной окклюзии.
3. Проверка конструкции штампованно-паянного протеза.
4. Наложение и фиксация штампованно-паяного мостовидного протеза.
Лабораторные этапы
1. Загипсовка моделей в окклюдатор, штамповка опорных коронок.
2. Отливка моделей, загипсовка их в окклюдатор. Моделирование промежуточной части мостовидного протеза из воска, литье промежуточной части, спайка с опорными коронками. Отбеливание. Предварительная обработка мостовидного протеза.
3. Окончательная обработка, шлифовка и полировка цельнолитой металлической промежуточной части.
Цельнолитой мостовидный протез:
Первый клинический этап:
1) препарирование опорных зубов;
2) ретракция десны;
3) получение рабочего (двухслойного) оттиска;
4) получение вспомогательного оттиска зубов-антагонистов;
5) фиксация центральной окклюзии;
6) изготовление временных мостовидных протезов.
Первый лабораторный этап:
1) отливка рабочей (разборной) и вспомогательной моделей, их загипсовка в артикулятор;
2) моделирование каркасов из воска;
3) замена воска на металл;
4) шлифовка.
Второй клинический этап: проверка конструкции цельнолитых мостовидных протезов. Второй лабораторный этап: окончательная шлифовка и полировка цельнолитых мостовидных протезов.
Третий клинический этап: припасовка и фиксация на опорных зубах готовых цельнолитых мостовидных протезов, рекомендации по уходу.
Металлокерамический мостовидный протез:
Первый клинический этап:
1) препарирование опорных зубов;
2) ретракция десны;
3) получение рабочего (двухслойного) оттиска;
4) получение вспомогательного оттиска зубов-антагонистов;
5)фиксация центральной окклюзии;
6) изготовление временных мостовидных протезов.
Первый лабораторный этап:
1) отливка рабочей (разборной) и вспомогательной моделей, их загипсовка в артикулятор;
2) моделирование каркаса мостовидного протеза из воска;
3) замена воска на металл.
Второй клинический этап:
1) проверка конструкции металлического каркаса мостовидного протеза;
2) определение цвета керамической облицовки.
Второй лабораторный этап: спекание керамической облицовки.
Третий клинический этап: проверка конструкции цельнолитого металлического каркаса с керамической облицовкой.
Третий лабораторный этап: глазурование и окончательная обработка МК мостовидных протезов.
Четвертый клинический этап: проверка и фиксация на опорных зубах готовых МК мостовидных протезов, рекомендации по уходу.
В процессе препарирования зубов под искусственные коронки могут быть допущенные ошибки, которые приводят к значительным осложнениям. К таким ошибкам относятся:
1) Препарирование зубов без обезболивания при гиперестезии эмали и дентина у пациентов с сердечно-сосудистыми заболеваниями.
2) Недостаточное, или избыточное сошлифовывание твердых тканей зуба.
3) Перегрев тканей зуба при его препарировании.
Осложнения, возникающие во время препарирования:
Общая реакция выражена в повышении кровяного давления, нарушения сердечного ритма, чувства страха и возбуждения. Для предупреждения этих осложнений перед препарированием зубов с живой пульпой необходимо провести обезболивания.
При недостаточном сошлифовывании твердых тканей с окклюзионной поверхности зуба искусственная коронка будет завышать прикус и вызывать перегрузку пародонта, что приводет к травматическому периодонтиту, а значит - к распиливанию и снятию коронки или мостовидного протеза.
Перегрузка зуба может проходить бессимптомно, хотя в тканях пародонта возникают тяжелые патологические изменения. Завышение прикуса искусственными коронками и мостовидными протезами приводит к нарушению кровообращения в периодонте, пульпе, резорбции костной тканей лунки, постепенном разрушении периодонта, расширению периодонтальной щели. В тяжелых случаях наблюдается кровоизлияние в периодонт, резорбция твердых тканей, деструктивные изменения в пульпе, разжижение костной ткани возле верхушки корня. На рентгенограмме это определяется в виде гранулемы. Длительная перегрузка зубов приводит к их расшатыванию.
Если недостаточно отпрепарированы твердые ткани зуба и диаметр зуба будет шире чем в области шейки зуба, то искусственная коронка будет не плотно охватывать шейку зуба. Между краем коронки и зубом цемент со временем будет рассасываться - это побуждает возникновению циркулярного кариеса, расцементировке коронки и развития воспаления десны.
Во время избыточного препарирования зубов под коронку возможен перегрев пульпы и травматическое раскрытие полости зуба. В результате перегрева зуба в пульпе наблюдаются гиперемия сосудов, кровоизлияние, дегенеративные изменения нервных волокон. При раскрытии полости зуба - развивается пульпит. Во избежание этих осложнений необходимо проводить прерывистое препарирования с полноценным охлаждением, центрируемым, острым абразивным инструментом, чтобы не было перегрева зуба и вибрации.
Кроме выше сказанного, возможны и другие осложнения - травма слизистой оболочки десен, щеки, дна полости рта, языка во время сепарации. Для предупреждения этого осложнения возможно использование дискодержателя с защитной кареткой.
Врачебные ошибки возможны и во время получения оттисков. Недопустимо снятие частичных оттисков даже для изготовления одной коронки, потому что у зубного техника не будет ориентиров для моделирования, а частичные модели нельзя составить в положении центральной окклюзии.
Ошибки зубного техника наблюдаются при моделировании зубов под коронки, если не учитываются сагиттальные и трансверзальные движения нижней челюсти. Самая частая ошибка - моделирование высоких бугров на жевательной поверхности премоляров и моляров особенно у лиц пожилого возраста. Также, возможные ошибки при удлинении коронки зуба на гипсовом штампе. Избыточное удлинение приводит к травме круговой связки зуба.
Во время припасовки коронки в полости рта, когда врач обратил внимание, что она не отвечает анатомической форме зуба, то такую коронку необходимо переделать, так как такой дефект в клинике исправить невозможно. Во время припасовки коронок необходимо одевать коронку осторожно, чтобы не травмировать, или не разорвать циркулярную связку зуба. Край коронки погружают под десну не более чем на 0,1-0,2 мм.
Недопустимо использовать в качестве опоры зубы, в которых есть амальгамовые пломбы, для коронок, изготовленных из золота, поскольку происходит процесс амальгамирования, коронка изменяет цвет и спустя некоторое время в местах контакта появляется ее дефект. В последнее время с появлением новых стоматологических материалов и новейших технологий использования золотых сплавов резко уменьшилось, но стоматологу необходимо знать о существовании такого осложнения и не допускать отмеченных ошибок в своей практической деятельности.
Показания и противопоказания к применению керамических мостовидных протезов. Клинико-лабораторные этапы изготовления керамического мостовидного протеза, основные и вспомогательные материалы. Возможные ошибки на различных этапах изготовления мостовидных протезов.
В последнее десятилетие в практике ортопедической стоматологии стали применять керамические мостовидные протезы с числом искусственных зубов промежуточной части до 4 резцов, 2 премоляров, 1 премоляра и 1 моляра. Это связано с внедрением CAD/CAM-технологий, позволивших методом фрезерования получать высокопрочные (предел прочности при изгибе до 900 МПа) протезы из оксида циркония. Оксидциркониевые протезы покрывают снаружи специальной керамической массой. Такие протезы имеют непревзойденную эстетику и биосовместимость. Однако опыт последних лет показал, что при анализе отдаленных результатов применения таких протезов в боковой группе зубов цельнокерамические протезы проигрывают металлокерамическим по прочности.
Диоксид циркониевые мосты хороши тем, что имеют минимум противопоказаний – их можно ставить практически всем пациентам как на передние, так и на жевательные зубы. Главным показанием для протезирования мостом из диоксида циркония является отсутствие 1-5 зубов подряд. Но по краям пустого промежутка должно сохраниться хотя бы по одному здоровому зубу или корню, которые послужат опорами для протеза. Также показанием может являться наличие нескольких рядом стоящих зубов, коронки которых разрушены на 50% и более (а одиночные искусственные коронки пациент ставить не хочет). Часто диоксид циркония непрозрачный и неестественно белый. И если поставить мост из него на 3 передних зуба, то улыбка будет в одном секторе светлее, а в другом темнее. Поэтому на передние зубы лучше ставить мост из 4 или из 6 коронок. А на жевательные можно поставить протез и из 3-х коронок, т.к. они не попадают в зону улыбки.
Противопоказанием для установки является воспаление в олости рта, подвижность зубов и бруксизм – в этом случае от сильного и непроизвольного сжатия челюстей будет повреждаться эмаль на зубах-антагонистах.
Подготовка. Перед любым видом протезирования пациенты обязательно проходят диагностику – визуальную, рентгеновскую (оптимально, если это будет компьютерная томография), функциональную (лучше всего современную на цифровых аппаратах). На этих этапах исключаются противопоказания, подбирается оттенок новых зубов, оцениваются параметры прикуса.
Клинико-лабораторные этапы:
* снятие слепков (оттисков) с челюстей или прохождение цифрового сканирования на внутриротовом 3D-сканере,
* создание виртуальной модели протеза: моделирование происходит в специализированной компьютерной программе. Здесь сначала сканируется гипсовая модель (которую получили на основании слепков), либо используются цифровые «слепки» – последний вариант ускоряет ход работ,
* фрезеровка заготовки из цельного блока материала: данные о модели направляются на компьютеризированный роботизированный станок, который фрезерует заготовку каркаса. Интересно, что заготовка будет на 20% больше реальной – зачем это нужно, читайте далее,
* синтеризация (спекание в печи): при высокой температуре материал обретает высокую прочность, но усаживается на 20% объеме,
* окрашивание, нанесение облицовочной керамической массы для спекания либо напрессовка керамики,
* обработка изделия под высокой температурой,
* примерка на временный цемент (на несколько дней максимум),
* окончательная фиксация: на постоянный цементный состав готовое изделие крепится к натуральным зубам и к имплантам. Но на импланты их можно зафиксировать на миниатюрные винты, правда, еще на этапе моделирования придется предусмостреть небольшие отверстия в нескольких коронках. Потом эти отверстия закроют композитным составом.
Классификация материалов для фиксации несъемных протезов. Фиксация несъемных мостовидных протезов: условия проведения, выбор фиксирующего материала. Возможные ошибки на этапе фиксации.
В настоящее время можно выделить 5 типов материалов для постоянной фиксации ортопедических конструкций:
- цинкфосфатный цемент (ЦФ)
- поликарбоксилатный цемент (ПК)
- стеклоиономерный цемент (СИ)
- полимермодифицировнные стеклоиномерные цементы (ПМСЦ)
 - композитные материалы
- композитные материалы
Золотые правила успеха фиксации следующие: • Ограждение от попадания слюны с помощью коффердама. • Исключение попадания жидкости в воздуховод - это можно проверить, дунув из него на чистую сухую бумажную салфетку. При наличии брызг воздуховод следует починить или воспользоваться другим. • Протез следует примерять до надевания коффердама, после примерки, непосредственно перед фиксацией требуется повторная обработка абразивом. Последнюю можно выполнить как в лаборатории, так и в клинических условиях ручной машиной для обработки абразивом. • Каркас должен быть достаточно жестким, чтобы не прогибаться. • Правильное планирование конструкции - консольные протезы и протезы с жестко-подвижной фиксацией предпочтительнее, чем протезы с жесткой фиксацией. • Адекватная площадь фиксации. • Корректировка окклюзии.
Процесс отличается от фиксации коронок только большей площадью соприкосновения с опорными зубами, в результате чего повышается гидростатическое давление застывающего цемента (т.е. для успешной фиксации необходимо прилагать большее давление). Из-за трудности цементировки больших протезов и потребности в цементе с большим рабочим временем одним из самых популярных материалов для фиксации больших протезов продолжает оставаться цинк-фосфатный цемент. Его время застывания можно значительно увеличить, охлаждая пластину для замешивания, добавляя порошок очень маленькими порциями и долго вымешивая его (около 90 с). Имеется в продаже и готовый цемент в пластиковых шприцах - перед работой его помещают в механический вибрационный смеситель. Если хранить материал в холодильнике и извлекать шприц непосредственно перед применением, то получается смесь оптимальной консистенции, без пузырьков и долго застывающая. При параллельности стенок опорных зубов техник может покрыть верхнюю часть стенок дополнительным слоем лака. Это увеличит толщину слоя цемента в этой области без увеличения его количества по краю коронки, ослабляя за счет этого гидростатическое давление в момент цементировки. При большом количестве отпрепарированных зубов очень важно обеспечить сухость всего рабочего поля. Врач всегда должен контролировать давление на протез во время фиксации собственным пальцем, а не просить пациента прикусить ватный тампон.
Адгезивные мостовидные протезы – конструктивные особенности, показания и противопоказания к применению. Основные материалы адгезивных мостовидных протезов. Способы изготовления адгезивных мостовидных протезов.
Наиболее рациональным и щадящим методом лечения единичных включенных дефектов зубных рядов при наличии интактных опорных зубов является применение адгезивных мостовидных протезов.
ПОКАЗАНИЯ ДЛЯ ИЗГОТОВЛЕНИЯ АМП
1. Включенные дефекты III и IV класса по Кеннеди небольшой протяженности (1–2 зуба в переднем отделе зубного ряда, 1 зуб — в боковом отделе).
2. Шинирование группы зубов после проведенного ортодонтического лечения с целью их ретенции.
3. Шинирование группы подвижных зубов с целью перераспределения нагрузки на больном периодонте и обеспечения устойчивости этих зубов.
4. АМП, как и другие несъемные конструкции, показаны при постоянном прикусе. При протезировании АМП должны быть соблюдены внутриротовые условия. Для планирования и дифференцирования показаний важен ряд факторов:
а) величина дефекта и его топография;
б) высота коронок опорных зубов;
в) состояние твердых тканей опорных зубов;
г) состояние опорно-удерживающего аппарата зубов, граничащих с дефектом;
д) степень выраженности анатомо-морфологических особенностей опорных зубов.
ПРОТИВОПОКАЗАНИЯ ПРИ ИЗГОТОВЛЕНИИ АМП
Абсолютные противопоказания:
1) разрушение коронковой части опорных зубов, т.к. при этом уменьшается площадь опоры и прочность адгезии фиксирующего материала;
2) патологическая стираемость опорных зубов;
3) подвижность опорных зубов;
4) парафункции, бруксизм;
5) вредные привычки;
6) поворот и значительный наклон опорных зубов;
7) тремы, диастемы;
8) аллергическая реакция на металл и другие материалы, используемые при изготовлении и фиксации АМП.
Относительное противопоказание:
1) низкая гигиена полости рта (OHIS >0,6).
ТРЕБОВАНИЯ К ОПОРНЫМ ЗУБАМ
1. В качестве опоры под восстанавливающие АМП должны использоваться устойчивые зубы, без подвижности. Для цельнолитых конструкций АМП используются зубы интактные и с индексом ИРОПЗ и ИГРКз не более 0,2–0,5. При разрушении зуба с индексами ИРОПЗ и ИГРКз 0,55–0,7 конструкция АМП может изготавливаться из композиционных материалов (армированные и неармированные).
2. Коронки опорных зубов должны быть высокими, что позволяет использовать для опоры под АМП площадь твердых тканей зуба, в 1,5 раза превышающую площадь жевательной поверхности его тела. Это минимальное соотношение, позволяющее обеспечить достаточную прочность фиксации АМП. Этой же величиной объясняется отказ от использования АМП при устранении дефекта зубного ряда в 2 зуба. При низких коронках опорных зубов обеспечить данное соотношение не всегда возможно без распространения накладок на вестибулярную поверхность и как следствие: или нарушение эстетики, или снижение прочности фиксации и расцементировка. Некоторые авторы при более низких коронках рекомендуют гингивоэктомию в пришеечной области опорных зубов, либо расположение придесневого края фиксирующего элемента под десной. Это не всегда приемлемо, т. к. сила адгезии фиксирующего материала к цементу корня или дентину, с которым он будет контактировать, гораздо ниже, чем к эмали зуба.
3. Выраженные анатомо-морфологические особенности опорных зубов обеспечивают оптимальное расположение фиксирующих элементов и устойчивость протеза при припасовке.
4. Опорные зубы под восстанавливающие АМП должны быть со здоровым пародонтом и устойчивыми. При I–III степени подвижности опорных зубов используются шинирующие конструкции АМП, которые могут изготавливаться как методом литья, так и из композиционных материалов (армированные и неармированные). Чаще всего такой вариант протеза используется для шинирования передних нижних зубов.
Традиционный АМП состоит из опорных элементов и промежуточной части. Промежуточная часть — это конструкция обычного искусственного зуба с облицовкой из пластмассы или фарфора. Опорные элементы — отличительная особенность этого вида протезов. Они являются наиболее вариабельной частью протеза. Чаще всего представляют собой накладки, располагающиеся на оральной поверхности зубов, граничащих с дефектом, и позволяют сохранить опорные зубы практически интактными.
Опорные элементы могут быть изготовлены в виде:
– накладок на язычную поверхность опорных зубов;
– вкладок;
– парапульпарных штифтов;
– интрапульпарных штифтов.
Чаще всего препарирование сводится к сошлифовыванию эмали с оральной поверхности опорных зубов в пределах 0,5–1 мм в глубину и формированию вертикальных бороздок с целью создания места для фиксирующих элементов.
Наличие незначительных кариозных полостей (ИРОПЗ и ИГРКз не более 0,2–0,5) на аппроксимальных поверхностях опорных зубов, отпрепарированных классически, также позволяет расположить в них опорные элементы цельнолитого каркаса АМП.
Для планирования и дифференциального подхода к выбору конструкции АМП имеет значение оценка следующих факторов:
– величина дефекта и его топография;
– высота коронок опорных зубов;
– состояние твердых тканей опорных зубов;
– состояние опорно-удерживающего аппарата зубов, граничащих с дефектом;
– степень выраженности анатомо-морфологических особенностей опорных зубов.
Дизайн каркаса АМП должен разрабатываться в каждом случае индивидуально в соответствии с особенностями клинической картины. Следовательно, объем сошлифовывания твердых тканей опорных зубов определяется в каждом клиническом случае индивидуально.
Ряд требований, предъявляемых к конструкции адгезивого мостовидного протеза любого дизайна:
1. Удерживающие элементы каркаса АМП должны лежать большей частью на язычных или палатинальных поверхностях зубов. Части каркаса должны располагаться в видимой области только в том случае, если этого требуют функциональные характеристики.
2. Край каркаса должен располагаться между десневым желобком и окклюзионной поверхностью согласно размеру клеящей плоскости эмали с расстоянием 2 мм до маргинальной десны.
3. Каркас заканчивается на границе оральной поверхности зуба с медиальной или дистальной поверхностью таким образом, чтобы гигиена аппроксимальных поверхностей соседних зубов и межзубного пространства не была затруднена.
4. Аппроксимально дефекта каркас проходит оптимально короткое расстояние между опорными зубами или соответствующими следами препарирования и оканчивается в области, доступной для зубной щетки.
5. Окклюзионные контакты не должны лежать на границе между каркасом и зубом.
Для фиксации АМП можно использовать:
1. Композиционные материалы химического отвердевания (представитель — «Эвикрол»)
2. Стеклоиономерные цементы (СИЦ) (представитель — «Fuji I» (GC)).
3. Композиционные материалы двойного отвердевания, модифицированные СИЦ (представитель — «Compolut» (ESPE)).
4. Стеклоиономерные цементы (СИЦ), модифицированные композиционными материалами (представитель — «Relyx ARC» (ЗМ)).