- ручка плода освобождается одноименной рукой акушера (правая — правой, левая — левой)
- первой освобождается задняя ручка
- для освобождения второй ручки туловище плода поворачивается на 180°. Акушер захватывает ножки плода при первой позиции левой рукой. При второй позиции правой рукой и отводит их к паховой складке, противоположной позиции плода. Одноименной рукой акушер освобождает ручку плода, расположенную со стороны крестцовой впадины. Двумя пальцами врач надавливает на локтевой сгиб, и ручка совершает “омывательное движение” и рождается. Затем двумя руками акушер захватывает грудку плода (четыре пальца — спереди, большой — сзади) и поворачивает ее на 180°, проводя спинку под лонным сочленением. При этом передняя ручка становится задней и освобождается одноименной рукой акушера, как и первая.
Рис. 4. 
Пособие при рождении задней ручки
• Рождение головки:
• Ассистент может оказать давление над лоном для сгибания головки;
• Рождение головки возможно самостоятельно или с помощью приемов (например: Морисо-Смелли-Вейта):
♦ Положить тело ребенка лицом вниз поверх вашей ладони и предплечья;
♦ Положить указательный и безымянный пальцы этой руки на скуловые кости ребенка и средний палец в рот ребенка для отведения челюсти вниз и сгибания головки;
♦ Использовать другую руку для захвата плечиков ребенка;
♦ Двумя пальцами верхней руки осторожно согнуть головку ребенка по направлению к груди, пока приложенное снизу давление на челюсть не выведет головку плода вниз до появления границы волосяной линии;
♦ Потянуть осторожно для рождения головки;
♦ Ассистент осуществляет давление над лонным сочленением матери одновременно с рождением головки, что позволяет удержать головку ребенка согнутой;
♦ Поднять ребенка, удерживая руки по разным сторонам головки, до высвобождения рта и носа.

Рисунок 5. Пособие при рождении головки. Прием Морисо-Смелли-Вейта.
Извлечение плода за тазовый конец
Показания к операции:
• Необходимость срочного влагалищного родоразрешения в связи с тяжёлым соматическим заболеванием роженицы (например, сердечно-сосудистое заболевание)
• Начавшаяся гипоксия плода и отсутствие условий для кесарева сечения
• Предшествующий классический поворот плода на ножку.
Условия проведения:
• Полное раскрытие шейки матки
• Отхождение околоплодных вод
• Соответствие размеров плода и таза роженицы.
Техника операции
I момент
1. Извлечение плода за паховый сгиб.
• Указательным пальцем руки захватывают переднюю ножку плода за паховый сгиб, влечение производят во время потуги.
• Для захватывания тазового конца большие пальцы рук располагают на ягодицах, указательные — на паховом сгибе, а остальные — на бёдрах
плода.
• Извлекают плод до пупочного кольца
2. Извлечение плода за ножку. Ножку захватывают всей рукой в области коленного сустава и тянут вниз. Вторая ножка рождается самостоятельно.
II момент. Плод извлекают до уровня нижнего угла лопаток. Этот момент выделяют по двум причинам
• К высвобождению ручек можно приступить лишь после рождения плода до уровня нижнего угла лопаток. После рождения плода до уровня пупка головка, входя в малый таз, может ущемить пуповину, что грозит гипоксией.
III и IV моменты. Ручки и головку плода высвобождают как при классическом ручном пособии.
СПИСОК ЛИТЕРАТУРЫ
1.Айламазян Э.К. Акушерство. Спб, - 2010, с. 308-316.
2. Акушерство: национальное руководство /Под ред. Э.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Савельевой. — М.: ГЭОТАР-Медиа, 2011.
3. Институт здоровья семьи. Проект «Мать и дитя» Ведение беременности и родов при тазовом предлежании плода. Клинический протокол. – 2011
4. Royal College of Obstetricians and Gynecologists. The manegement of breech presentation. - 2006.
5. Cheng M, Hannah M. Breech delivery at term: a critical review of the literature. Obstet Gynecol 1993;82:605–18.
6. Hannah ME, Hannah WJ, Hewson SA, Hodnett ED, Saigal S, Willan AR, et al. Planned caesarean section versus planned vaginal birth for breech presentation at term: a randomized multicentre trial. Lancet 2000; 356:1375–83.
7. Goffinet F, Carayol M, Foidart JM, Alexander S, Uzan S, Subtil D, et al. PREMODA Study Group. Is planned vaginal delivery for breech presentation at term still an option? Results of an observational prospective survey in France and Belgium. Am J Obstet Gynecol 2006;194:1002–11.
8. Nordtveit T.I. et al. Maternal and paternal contribution to intergenerational recurrence of breech delivery: population based cohort study. BMJ. 2008; 336; 872 – 876
9. https://www.babylife.com.ua/tazovoe-predlezhanie-ploda.html
10. Hofmeyr GJ, Kulier R. External cephalic version for breech presentation at term. Cochrane Database Syst Rev 2000;(2): CD000083.
11. Hofmeyr GJ, Kulier R. Cephalic version by postural management for breech presentation. Cochrane Data-base of Systematic Reviews 2000, Issue 3
12. Coyle ME, Smith CA, Peat B. Cephalic version by moxibustion for breech presentation. Cochrane Database of Systematic Reviews 2005, Issue 2. Art. No.: CD003928.
13. Impey L, Lissoni D. Outcome of external cephalic version after 36 weeks’gestation without tocolysis. J Matern Fetal Med 1999;8:203–7.
14. Wallace RL, VanDorsten JP, Eglinton GS, Meuller E, McCart D, Schifrin BS. External cephalic version with tocolysis Observations and continuing experience at the Los Angeles County/University of Southern California Medical Center. J Reprod Med 1984;29:745–8
15. ImpeyL, PanditM. Tocolysisfor repeat external cephalicversion after a failed version for breech presentation at term: arandomiseddouble blind placebo controlled trial. BJOG2005;112:627–31.
16. Lau TK, Lo KWK, Wan D, Rogers M. Predictors of successful external cephalic version at term: a prospective study. Br J Obstet Gynaecol 1997;104:798–802
17. Hofmeyr GJ, Sadan O, Myer IG, Galal KC, Simko G. External cephalic version and spontaneous version rates: ethnic and other determinants. Br J Obstet Gynaecol 1986;93:13–16.
18. Haas DM, Magann EF. External cephalic version with an amniotic fluid index < or = 10: a systematic re-view. J Matern Fetal Neonatal Med 2005;18:249–52.
19. Impey L, Pandit M. Tocolysis for repeat external cephalic version after a failed version for breech presentation at term: a randomised double-blind placebo controlled trial. BJOG 2005;112:627–31.
20. Ben-Arie A, Kogan S, Schachter M, Hagay ZJ, Insler V. The impact of external cephalic version on the rate of vaginal and caesarean breech deliveries: a 3-year cumulative experience. Eur J Obstet Gynecol Reprod Biol 1995;63:125–9.
21. Impey L, Lissoni D. Outcome of external cephalic version after 36 weeks’gestation without tocolysis. J Matern Fetal Med 1999;8:203–7.
22. Hutton EK, Hofmeyr GJ. External cephalic version for breech presentation before term. Cochrane Database Syst Rev 2006;
23. Hutton EK, Kaufman K, Hodnett E, Amankwah K, Hewson SA, McKay D, Szalai JP, Hannah ME. External cephalic version beginning at 34 weeks’ gestation versus 37 weeks’ gestation: a randomized multi-center trial. Am J Obstet Gynecol 2003; 189:245–54.
24. Impey L, Pandit M. Tocolysis for repeat external cephalic version after a failed version for breech presentation at term: a randomised double-blind placebo controlled trial. BJOG 2005;112:627–31.
25. Su M, Hannah WJ, Willan A, Ross S, Hannah ME; Term Breech Trial Collaborative Group. Planned cae-sarean section decreases the risk of adverse perinatal outcome due to both labour and delivery complications in the Term Breech Trial. BJOG 2004;111:1065–74.
26. International Federation of Gynecology and Obstetrics. Recommendations of the FIGO Committee on Per-inatalhealth on guidelines for the management of breech delivery. EurJ Obstet Gynecol Reprod Biol 1995;58:89–92.
27. Society of Obstetricians and Gynaecologistsof Canada. Policy Statement: the Canadian consensus on breech management at term. J Soc ObstetGynecolCan 1994;16:1839–58
28. RojanskyN, TanosV, LewinA, Weinstein D. Sonographicevaluation of fetal head extension and maternal pelvis in cases of breech presentation. ActaObstetGynecolScand. 1994;73:607–11.
29. Royal College of Obstetricians and Gynaecologists. Pelvimetry: Clinical Indications. Green-top Guideline No. 14. London: RCOG; 1998.
30. Pradhan P, Mohajer M, Deshpande S. Outcome of term breech births:10-year experience at a district gen-eral hospital. BJOG 2005;112:218–22.
31. Alarab M, Regan C, O’Connell MP, Keane DP, O’Herlihy C, Foley ME.Singleton vaginal delivery at term: still a safe option. Obstet Gynecol 2004;103:407–12.
32. Irion O, Almagbaly PH, Morabia A. Planned vaginal delivery versus elective esarean section: a study of 705 singleton term breech presentations. Brit J Obstet Gynaecol 1998;105:710–7.
33. University of Toronto Maternal, Infant and Reproductive Health Research Unit. Term breech trial study protocol. 1996:8.
34. Goffinet F, Carayol M, Foidart JM, Alexander S, Uzan S, Subtil D, et al.; PREMODA Study Group. Is planned vaginal delivery for breech presentation at term still an option? Results of an observational prospective survey in France and Belgium. Am J Obstet Gynecol 2006;194:1002–11.
35. Chadha YC, Mahmood TA, Dick MJ, Smith NC, Campbell DM, Templeton A. Breech delivery and epidural analgesia. Brit J Obstet Gynaecol 1992;99:96–100.
36. American College of Obstetricians and Gynecologists. ACOG Committee Opinion No. 340, Mode of term singleton breech delivery. Obstet Gynecol 2006;108:235–7
37. Gannard-Pechin E1, Ramanah R, Desmarets M, Maillet R, Riethmuller D. Term breech presentations in singleton pregnancies: a continuous series of 418 cases. Gynecol Obstet Biol Reprod (Paris). 2013 Nov;42(7)
38. Berhan Y, Haileamlak A. The risks of planned vaginal breech delivery versus planned Caesarean section for term breech birth: a meta-analysis including observational studies BJOG. 2015 Jul 29.
39. L.A. Bergenhenegouwen L.J.E. Meertens J. Schaaf J.G. Nijhuis B.W. Mol M. Kok H.C. Scheepers Vaginal delivery versus caesarean section in preterm breech delivery: a systematic review Cochrane Database Syst Rev. October 21, 2013
40. Hutton EK, Hofmeyr GJ, Dowswell T. External cephalic version for breech presentation before term Cochrane Database Syst Rev. 2015 Jul 29
41. EK Hutton,a ME Hannah,b SJ Ross,c M-F Delisle,d GD Carson,e R Windrim,f A Ohlsson,g AR Willan,h A Gafni,i G Sylvestre,j R Natale,k Y Barrett,b JK Pollard,c MS Dunn,l P Turtle,m for the Early ECV2 Trial Collaborative Group The Early External Cephalic Version (ECV) 2 Trial: an international multicentre randomised controlled trial of timing of ECV for breech pregnancies 2011 The Authors BJOG An International Journal of Obstetrics and Gynaecology ª 2011 RCOG
42. Singh Abha, Mishra Nalini, Dewangan Rajni Delivery in Breech Presentation: The Decision Making The Journal of Obstetrics and Gynecology of India (July-August 2012) 62(4)
43. Ingvild Vistad, Milada Cvancarova, Berit L Hustad and Tore Henriksen Vaginal breech delivery: results of a prospective registration study Vistad et al. BMC Pregnancy and Childbirth 2013, 13:153
44. Mourali M1, Kawali A, Fitouhi L, Hadroug L, Gharsa A, Hmila F, Binous N, Ben Zineb N, El Fekih C. Delivery in breech presentation: what way should we choose? Tunis Med. 2013 Jan;91(1):21-6.
Приложение № 1
БУКЛЕТ ДЛЯ ПАЦИЕНТОВ
ТАЗОВОЕ ПРЕДЛЕЖАНИЕ
В течение беременности плод меняет свое расположение много раз. К концу беременности он становится менее подвижен из-за увеличения размеров при одновременном уменьшении количества вод.
Большинство детей к моменту родов располагаются в матке таким образом, что внизу находится головка (головное предлежание). Но 3-4 % детей оказываются в тазовом предлежании (внизу ягодицы или ножки (одна или обе), а головка в дне матки).
 |
Рисунок 1 Виды тазового предлежания
Чаще тазовое предлежание встречается в следующих случаях:
• Большое количество беременностей;
• Многоплодие (двойни или тройни);
• Большое количество околоплодных вод (многоводие) или их недостаточное количество (маловодие);
• Наличие в матке препятствий для правильного расположения плода внутри, например миома;
• Особенное расположение плаценты, например предлежание, перекрывающее выход из матки;
• Преждевременные роды;
• Редко – из-за врожденных дефектов плода, препятствующих правильному расположению.
Чаще всего причина не может быть выявлена. И, к сожалению, нет ни одного метода, который бы реально мог помочь профилактировать тазовое предлежание к моменту родов.
Необходимо помнить, что тазовое предлежание плода не относится к физиологическим состояниям и требует дополнительной консультации у специалиста (врача акушера-гинеколога) для уточнения плана беременности и родов.
Срок, при котором необходимо определить предлежание плода –36 недель. Это сделает врач при наружном осмотре во время Вашего очередного визита.
Для уточнения диагноза, скорее всего, предложат УЗИ. Кроме предлежания во время исследования будет уточнено количество околоплодных вод, расположение плаценты.
Иногда предлежащую часть определяют уже во время родов, при влагалищном исследовании.
В случае, если доктор определит тазовое предложение, Вам может быть предложен наружный поворот плода. Эта манипуляция проводится в стационаре.
Средняя частота успешных попыток – 50% (от 30 до 80 %).
При этом возможен обратный поворот на тазовый конец, но его частота не превышает 5 %.
Сроки проведения наружного поворота: для первородящих – после 36 нед., для повторнородящих – после 37 нед. Но верхнего предела нет, поворот может быть проведен и в 42 нед., и с началом родовой деятельности (при целом плодном пузыре).
Противопоказания для проведения наружного поворота:
Абсолютные: КС показано по другим показаниям, кровотечение в течение последних 7 дней, аномалии матки, препятствующие повороту, дородовое излитие вод, многоплодие, рубец на матке;
Относительные: повышенное артериальное давление (преэклампсия), маловодие, аномалии развития плода, неустойчивое положение плода.
Осложнения наружного поворота крайне редки – необходимость проведения экстренного КС не превышает 0.5%. Проведение манипуляции в стационаре гарантирует своевременность оказания помощи при необходимости. За все время проведения наружных поворотов не было зафиксировано ни одного случая гибели ребенка во время проведения поворота.
Перед проведением манипуляции у Вас возьмут информированное согласие.
Мочевой пузырь должен быть пустым, поэтому перед проведением поворота Вас попросят посетить туалет.
Непосредственно перед манипуляцией специалист проведет контрольное УЗИ и запишет КТГ. То же самое сделают и после окончания
поворота. В некоторых случаях требуется введение специальных препаратов, расслабляющих матку и повышающих вероятность успеха. При необходимости они будут введены в/венно через катетер.
Поворот проводится в положении лежа, на боку (30-45°). Процедура может сопровождаться дискомфортом, но не должнавызывать резких болезненных ощущений. Выраженная болезненность может быть причиной остановки поворота.
Периодически (не менее 2-х раз за 5 минут) специалисты будут контролировать сердцебиение плода. В случае изменений (чаще урежения частоты сердечных сокращений) процедура будет остановлена.
В большинстве случаев после небольшого отдыха сердечная деятельность плода возвращается к норме, и поворот может быть завершен. Если нормальный ритм не восстанавливается, то пациентка переводится в операционную для немедленного родоразрешения путем КС.
Продолжительность процедуры не должна составлять более 5 минут, возможно проведение повторных попыток до 3 раз за одну процедуру. Возможно, с привлечением, другого специалиста.
При успешной попытке поворота нет необходимости в фиксировании плода и дальнейшем стационарном наблюдении за беременной.
РОДЫВ ТАЗОВОМ ПРЕДЛЕЖАНИИ
При сохранении тазового предлежания плода к моменту родов
Вас проинформируют о возможных способах родоразрешения: кесарево сечение или роды через естественные родовые пути.
У каждого из методов есть свои плюсы и минусы. Вы должны обсудить их со специалистом.
Необходимо помнить, что при соблюдении строгих критериев отбора случаев для вагинальных родов, они также безопасны для плода, как и КС, проведенное в плановом порядке.
Результатом консультирования должно быть получение информированного согласия на выбранный метод родоразрешения.
Кесарево сечение.
При выборе родов оперативным путем оговаривается день операции. Чаще всего Вам предложат поступить на дородовое отделение для проведения обследования и подготовки к операции. Вы будете заранее проконсультированы врачом-анестезиологом для выбора метода анестезии.
Роды через естественные родовые пути.
При естественных родах, проходящих в головном предлежании, наиболее крупная часть ребенка – головка – проходит первой, как бы расширяя родовой канал. После этого родиться туловищу значительно проще. При родах в тазовом предлежании наиболее крупная часть рождается последней. Чаще всего, особенно при средних размерах ребенка, роды проходят без осложнений. Ребенок рождается самостоятельно, практически без помощи акушерки или врача.
Существуют противопоказания для родов через естественные родовые пути. В случае их наличия доктор обязательно обсудит их с Вами. К ним относятся: предлежание пуповины, ножное предлежание, разгибание головки (определяемое во время УЗИ), предполагаемый вес плода < 2500 г или > 3800 г.
Ведение родов в тазовом предлежании, почти ничем не отличается
от родов, когда ребенок рождается головкой. Лишь КТГ будет использоваться чаще: в непрерывном или длительном режиме (20-30 мин каждые 60-90 мин.), а во втором периоде потуг – непрерывно.
Обезболивание родов проводится по протоколу, принятому в учреждении.
Итак, если Ваш ребенок к моменту родов находится в тазовом предлежании – обратитесь к своему доктору и получите консультацию, обсудите с ним дальнейший план ведения беременности и родов. Получив полную информацию о возможных методах родоразрешения – примите собственное решение с учетом своих знаний и предпочтений.
Приложение № 2
ИНФОРМИРОВАНОЕ СОГЛАСИЕ
НАРУЖНЫЙ ПОВОРОТ ПРИ ТАЗОВОМ ПРЕДЛЕЖАНИИ
ПРИ ДОНОШЕННОЙ БЕРЕМЕННОСТИ
Обращение к пациенту: Вы должны знать, что существует риск осложнений при любом лечении, проведении медицинских, хирургических процедур (операций). Сама беременность несет в себе определенный риск здоровью, также как существует риск и в повседневной жизни (например, при вождении автомобиля). Вопрос о методе родоразрешения при тазовом предлежании плода до настоящего времени остается нерешенным. Как самостоятельные роды в тазовом предлежании, так и выполнение кесарева сечения по поводу тазового предлежания не являются безопасными и несут риск здоровью матери и/или ребенка. При сохранении тазового предлежания плода к сроку родов необходимо определиться с дальнейшим ведением Вашей беременности и выбрать способ для рождения Вашего ребенка.
Нижеследующая Форма разработана для того, чтобы помочь Вампринять информированное решение о возможности изменения положения плода путем проведения попытки наружного акушерского поворота. Пожалуйста, обсудите содержание данной Формы с Вашим врачом, остановитесь на каждом пункте и примите решение о дальнейшем ведении Вашей беременности и родов.
Мой Доктор объяснил мне, (Ф.И.О.)
________________________________________________
что в настоящее время вынашиваемый мною ребенок находится в тазовом предлежании, и, для улучшения исхода беременности и родов, мне предложена попытка наружного поворота на головку.
При удачной попытке поворота нет необходимости в фиксировании
плода бандажом и дальнейшем стационарном наблюдении за беременной.
Преимущества
Естественные роды в головном предлежании безопасны для матери и ребенка. Удачная попытка наружного поворота позволяет избежать риска и осложнений, связанных с самостоятельными родами в тазовом предлежании и выполнением кесарева сечения.
При тщательном отборе кандидатов для попытки наружного поворота при доношенной беременности осложнения встречаются редко, однако процедура не лишена риска.
Пожалуйста, обсудите с Вашим Доктором все Ваши сомнения и опасения.
• Возможны побочные эффекты используемых для расслабления матки препаратов (сонливость, познабливание, сердцебиение). Побочные эффекты редки, проходят самостоятельно в течение нескольких минут.
Процедура заключается в изменении предлежания плода, переводе ребенка из существующего в настоящее время тазового предлежания в головное. Роды в головном предлежании естественны и безопасны. После ультразвукового исследования (для уточнения расположения ребенка и определения количества околоплодных вод) и записи частоты сердцебиения плода (КТГ) принимается окончательное решение о возможности проведения попытки наружного поворота.
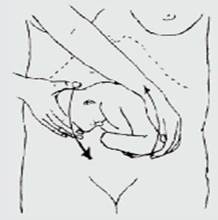 |
Использование расслабляющих матку препаратов увеличивает шансы на успех. Доктор обеими руками бережно приподнимает и поворачивает ребенка головкой вниз. Для облегчения выполнения поворота на кожу живота наносится тальк или масло. После попытки поворота выполняется УЗИ и КТГ.
• Я понимаю, что попытка наружного поворота может сопровождаться определенным риском и ограничениями:
• проведение процедуры может сопровождаться дискомфортом, о возникновении резких болезненных ощущений необходимо сообщить Врачу;
• попытка поворота может оказаться неудачной. Ребенок может не повернуться или может возвратиться в исходное положение вскоре после успешного поворота. Обычно рассматривается возможность повторной попытки поворота;
• в редких случаях возможно возникновение отслойки плаценты и кровотечения. Попытка поворота может сопровождаться урежением частоты сердцебиения плода (брадикардия). В этих случаях выполняется экстренное кесарево сечение;
• во время процедуры возможно излитие околоплодных вод;
• в некоторых случаях возможно попадание крови плода в систему кровообращения матери. Обычно это не приводит к возникновению проблем. При отрицательной резус принадлежности крови матери крайне важным является профилактическое введение анти-D Rh иммуноглобулина;
• После попытки поворота необходимо наблюдение за шевелениями и поведением плода. При уменьшении двигательной активности и изменении поведения плода нужно сообщить об этом персоналу;
• Я понимаю, что при попытке наружного поворота при тазовом предлежании существует риск осложнений, связанных с моими индивидуальными особенностями и обстоятельствами.
• Я понимаю, что невозможно гарантировать успех попытки наружного поворота. Даже при удачной попытке поворота существует вероятность спонтанного поворота плода.
• Я понимаю, что существует риск и опасности, связанные с необходимостью выполнения неотложного кесарева сечения при внутриутробном страдании плода во время попытки поворота.
• Я подтверждаю, что доктор информировал меня о наружном повороте при тазовом предлежании, альтернативных вариантах ведения беременности и родов. Мне была предоставлена возможность задать все интересующие меня вопросы и я получила на них исчерпывающие ответы.
Я согласна на проведение попытки наружного поворота при тазовом предлежании
Подпись пациента___________________ Дата___________
Время__________
ИЛИ
Я отказываюсь от попытки наружного поворота при тазовом предлежании
Подпись пациента___________________ Дата____________
Время___________
Врач (Ф.И.О.)
_________________________________________________________________
• Я подтверждаю, что я объяснил необходимость проведения попытки наружного поворота, методику выполнения процедуры, обсудил возможные риски и осложнения.
• Я предоставил возможность задать вопросы и ответил на них.
Подпись врача_____________________ Дата ___________
Время __________
Ответственный исполнитель: Заведующий НИЛ физиологии и патологии беременности и родов, к. м. н. Васильев В.Е.