Оглавление
Хирургическое отделение поликлиники, хирургический кабинет амбулатории, скорая и неотложная помощь.
Неотложные операции и манипуляции
Плановые операции
Показания к экстренной госпитализации:
Плановая госпитализация
Диспансеризация
Скорая и неотложная помощь.
Литература
ХИРУРГИЧЕСКОЕ ОТДЕЛЕНИЕ ПОЛИКЛИНИКИ, ХИРУРГИЧЕСКИЙ КАБИНЕТ АМБУЛАТОРИИ, СКОРАЯ И НЕОТЛОЖНАЯ ПОМОЩЬ
Хирургическое отделение поликлиники или хирургический кабинет амбулатории предназначается для приема и обследования больных с разнообразными хирургическими заболеваниями и лечения тех из них, которые не нуждаются в госпитализации. В этих же отделениях или кабинетах производятся небольшие по объему оперативные вмешательства, перевязки, вливания, накладываются гипсовые повязки и т. д.
Объем деятельности хирургического отделения поликлиники, состав его помещений, оборудование и штаты зависят от мощности самой поликлиники, определяемой числом врачебных посещений в день (больных к врачам и врачей к больным на дому). В поликлиниках, где имеется не менее 6 должностей хирургов, организуется хирургическое отделение, а при меньшем количестве хирургов — хирургический кабинет.
Задачи, стоящие перед поликлиническими учреждениями, сводятся к оказанию населению квалифицированной медицинской помощи и проведению оздоровительных профилактических мероприятий в районе деятельности поликлиники. Оказание медицинской помощи должно осуществляться в равной степени, как в самой поликлинике, так и на дому.
Для решения этих задач в поликлинике необходимо проводить:
- оказание первой и неотложной помощи больным и пострадавшим при острых заболеваниях и травмах;
- раннее выявление заболеваний;
- своевременную госпитализацию больных, нуждающихся в стационарном лечении;
- отбор и своевременное квалифицированное обследование больных, подлежащих диспансерному наблюдению;
- экспертизу временной нетрудоспособности больных, выдачу больничных листов и трудовых рекомендаций нуждающимся в переводе на другие участки работы;
- направление на медицинскую социально-экспертную комиссию (МСЭК) лиц с признаками стойкой утраты трудоспособности.
Большая роль в решении этих задач отводится хирургической службе.
Мощность поликлиники определяется числом посещений в день и делится на 5 групп: 1600 посещений в день -I группа; 1200 - П группа; 800 - Ш группа; 600 - IV группа; 400 -V группа.
Исходя из мощности поликлиники определяется организация структуры хирургического отделения (табл.1,2).
Таблица 1 Структура хирургического отделения поликлиники
| Структура | Количество ставок врачей | ||||
| Iгр. | Пгр. | Шгр. | IV гр. | Vгр. | |
| Хирургическое отделение | 6,0 | 4,5 | 3,0 | 1,5 | |
| В его составе: | |||||
| травматологический кабинет | 1,5 | 1,0 | 0,5 | ||
| онкологический кабинет | 1,0 | 0,5 | |||
| урологический кабинет | 1,0 | 0,5 |
Таблица 2 Помещения хирургического отделения поликлиники
| Помещения | I гр. | Пгр. | Шгр. | IV гр. | Vгр. | ||
| Кабинет заведующего отделением | |||||||
| Кабинет хирурга | |||||||
| Кабинет уролога | - | - | - | ||||
| Процедурная урологи- ческого кабинета | - | - | - | ||||
| Предоперационная | - | - | - | ||||
| Операционная | - | - | |||||
| Перевязочная чистая | |||||||
| Перевязочная гнойная | |||||||
| Кабинет травматолога | - | - | - | ||||
| Стерилизационная | |||||||
| Число должностей на 10 тыс. человек | |||||||
| Наименование должности | взрослого (15 лет и старше) городского населения, прикрепленного к поликлинике | ||||||
| Врач-хирург | 0,4 | ||||||
| Врач — травматолог-ортопед | 0,2 | ||||||
| Врач-уролог | 0,5 | ||||||
| Врач-отоларинголог | 0,5 | ||||||
Должности врачей-травматологов-ортопедов для оказания круглосуточной амбулаторной травматологической помощи устанавливаются в штате одной из городских поликлиник города (городского административного района) с населением не менее 200; в областных, краевых, республиканских центрах — не менее 100 тысяч человек в зависимости от объема этой помощи и расчетных норм обслуживания, но не менее 1 круглосуточного поста.
В небольшой районной поликлинике хирургическое отделение должно состоять из кабинета врача и перевязочной, расположенных рядом. При большом объеме работы кроме кабинета врача и перевязочной необходимо иметь помещение (рис.1) для проведения асептических операций (операции при воспалительном процессе могут выполняться в перевязочной).
В больших поликлиниках (городских, областных) нередко создается операционный блок, состоящий из операционной, предоперационной и стерилизационной. В них также может предусматриваться проведение специализированных хирургических приемов несколькими врачами - травматологом, хирургом для лечения гнойных заболеваний, общим хирургом.
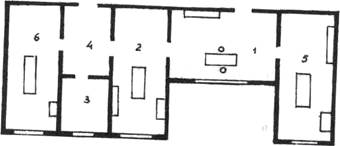
Рис.1. Варианты планировки хирургического отделения поликлиники:
1 - кабинет хирурга; 2 - перевязочная; 3 - автоклавная;
4 - предоперационная; 5 - гнойная операционная;
6 - чистая операционная.
В соответствии со строительными нормами и правилами лечебно-профилактических учреждений площадь кабинета врача в зависимости от объема его работы должна быть не менее 10-15 м2. Площадь перевязочной на один рабочий стол должна составлять минимум 15-16 м2, при этом на каждый дополнительный стол добавляется 8 м2. Размеры операционного зала при организации операционного блока должны быть не менее 3,2 м х 4- 4,5 м.
Оснащение хирургического отделения поликлиники не должно быть громоздким. В кабинете врача необходимо иметь стол, два стула, кушетку для осмотра больного (для удобства раздевания и одевания больного кушетку следует огородить ширмой), негатоскоп для изучения рентгенограмм. При большом объеме работы для ведения медицинской документации можно поставить дополнительный стол и стул для медицинской сестры.
Оборудование перевязочной должно включать в себя:
стол для стерильного инструмента; специальный стол для больного; столик для медикаментов и растворов, применяемых в процессе работы; шкаф для хранения лекарственных препаратов и перевязочного материала; подставки для биксов со стерильным бельем и перевязочным материалом; два стула. В перевязочной необходимо иметь все, что нужно для мытья рук, а также небольшую тумбочку для хранения гипсовых бинтов и инструмента для снятия гипсовых повязок.
Оснащение операционного блока предусматривает наличие операционного стола, стационарного стола и передвижного столика для хирургического инструмента, столика для медикаментов, винтовых табуреток (2-3 штуки), подставок для биксов со стерильным бельем и перевязочным материалом, сухожарового шкафа для стерилизации хирургических инструментов, малого операционного набора или набора общехирургического инструментария.
Правильная организация работы в хирургическом отделении поликлиники позволяет ускорить прием больных и значительно повысить качество диагностической и лечебной работы.
Временные расчетные нормы нагрузки врачей хирургического профиля в поликлинических учреждениях на 1 час работы составляют: для хирурга - 9 больных; травматолога и ортопеда - 7 больных, уролога - 5 больных, онколога - 5 больных.
Нормы нагрузки врачей
| В поликлинике | По помощи на дому | |
| Хирургия | 1,25 | |
| Травматология и ортопедия | 1,25 | |
| Урология | 1,25 | |
| Онкология | 1,25 |
Первичные больные составляют, как правило, более 50% от всех посещений хирургического отделения. Наибольший контингент среди них - это больные с различными травматическими повреждениями.
Основными задачами работы хирурга в поликлинике являются прием, обследование, установление диагноза заболевания и лечение больных, не нуждающихся в госпитализации. Кроме этого в поликлинике осуществляется долечивание больных, выписанных из стационара.
Для обследования больных в поликлинике должны применяться все необходимые для этого методы исследования, включающие в себя физические (осмотр, пальпация, аускультация), инструментальные (рентгеновские, эндоскопические, ультразвуковые), лабораторные (анализы крови, мочи, кала, бактериологические и серологические исследования, цитологические исследования соскобов, пунктатов, промывных вод).
Итог обследования больного - установление диагноза заболевания, определяющего выбор лечения или проведения профилактических мероприятий.
Лечение хирургических больных в поликлинике проводится как консервативными, так и оперативными способами, Как правило, операции бывают небольшими по объему и непродолжительными по времени. При этом они могут выполняться как в экстренном, так и плановом порядке. Для плановых операций должно выделяться особое время.
В объем работы врача-хирурга в поликлинике кроме вышеперечисленных мероприятий входит: заполнение амбулаторной карты, оформление больничного листа и листа учета, выписывание рецептов и направлений на консультации к специалистам и на исследования.
Операции по поводу острых воспалительных гнойных процессов чаще выполняются экстренно во время приема больного. Для этого используется перевязочная или специально выделенная операционная. Выполнение плановых операций должно производиться в «чистой» операционной в дни, удобные для работы хирургического отделения поликлиники. В этой же операционной следует делать и первичную хирургическую обработку ран у больных с острой травмой.
Перевязки повторным больным хирург или сестра делают в перевязочной. Назначая больного на повторный прием, врач должен указать ему точное время посещения.
Строгое соблюдение асептики во время работы хирургического отделения поликлиники позволит избежать развития осложнений при лечении больных, заболевания которых требуют оперативного лечения. В настоящее время в поликлиниках выделяются специальные помещения для стерилизации инструмента, операционного белья и перевязочного материала, что обеспечивает надежность выполнения стерилизации.
Следует отметить необходимость расширения объема оперативной деятельности в поликлинике, так как это создает дополнительный резерв для рационального использования коечного фонда хирургических стационаров, высвобождая часть коек для госпитализации более тяжелых больных, а также способствует повышению квалификации поликлинических хирургов, их престижа и заинтересованности в работе. Целесообразность разумного расширения объема хирургической помощи в поликлинике очевидна, однако это не должно осуществляться во вред больному - не приводить к развитию серьезных осложнений, способствующих нарушению функции его органов и систем. Для этого следует осуществлять тщательный отбор больных, выполнять операции при строгом соблюдении правил асептики и обеспечении полного обезболивания.
Ниже приводится примерный перечень операций, которые могут быть выполнены в условиях поликлиники.
Неотложные операции и манипуляции:
1) реанимационные мероприятия (искусственное дыхание интубация трахеи, трахеостомия, закрытый массаж сердца);
2) остановка кровотечений (временная и окончательная);
3) первичная хирургическая обработка ран (кроме проникающих ран);
4) операция при парафимозе (рассечение ущемляющего кольца или вправление головки полового члена);
5) вскрытие поверхностно расположенных абсцессов подкожной клетчатки (кроме области шеи) при абсцедирующем фурункуле, гидрадените; гнойников - при панариции. При этом следует отметить, что операции при гнойном процессе в условиях поликлиники следует выполнять только при отсутствии у больного признаков тяжелой общей гнойной интоксикации и сахарного диабета.
Плановые операции:
1) удаление небольших доброкачественных опухолей мягких тканей (атерома, липома, гигрома) с обязательным направлением препаратов на гистологическое исследование (удаленный препарат помещают в раствор формалина).
2) иссечение слизистых сумок при локтевых и препателлярных бурситах;
3) удаление вросшего ногтя;
4) диагностическая и лечебная пункция суставов;
5) удаление поверхностно расположенных организовавшихся гематом при уверенном исключении наличия пульсирующей гематомы;
6) наложение ранних вторичных швов на гранулирующие раны;
7) удаление поверхностно расположенных и пальпируемых инородных тел.
Больные с пигментными опухолями кожи, лейкоплакиями, кератозами губ, гемангиомами, новообразованиями молочных желез, полипов и фиброзных узлов промежности и анального отверстия должны оперироваться только в условиях стационара;
При оценке возможности выполнения операции в поликлинике необходимо учитывать опыт хирурга и его владение оперативной техникой, наличие необходимого инструментария и оборудования операционной.
Кроме тщательного изучения характера заболевания и истории его развития, хирург должен составить предоперационное заключение, включающее обоснование диагноза, показание к операции, план ее выполнения, а также вид обезболивания и запись о согласии больного на проведение операции. Приступая к операции, хирург должен отчетливо представлять себе план ее выполнения, топографию области оперативного вмешательства, предусмотреть возможность развития тех или иных осложнений по ходу операции и быть готов их устранить.
В объем работы врача-хирурга поликлиники входит ведение больных, выписанных из стационара, в отдаленном послеоперационном периоде. Длительное долечивание больных после хирургического вмешательства требует проведения консультаций с врачами врачебно-контрольных комиссий и на основании их заключения - направления их на медицинскую социально-экспертную комиссию (МСЭК) для определения временной (до 1 года) и стойкой инвалидности. Перевод на временную инвалидность следует рассматривать как продолжение лечения у больных с благоприятным трудовым прогнозом.
Большое значение в работе хирурга в поликлинике имеет своевременная госпитализация больного в стационар для проведения хирургического лечения. Различают два пути направления больных в хирургическое отделение стационара: централизованный и децентрализованный.
Централизованный путь - через станцию скорой медицинской помощи (экстренная госпитализация).
Децентрализованный путь - в прикрепленные к поликлинике стационары после предварительной консультации в них больных (плановая госпитализация).
Показания к экстренной госпитализации:
1. Острые хирургические заболевания, требующие немедленной операции, которая не может быть выполнена в условиях поликлиники.
2. Повреждения органов, при которых оказание помощи и дальнейшее лечение в условиях поликлиники невозможно.
3. Острая хирургическая инфекция, требующая большого по объему хирургического вмешательства или постоянного наблюдения за больным.
4. Госпитализация при подозрении на острое хирургическое заболевание для динамического наблюдения за больным.
5. Повреждения и острые заболевания магистральных сосудов (острая артериальная непроходимость, острый илеофеморальный венозный тромбоз).
Плановая госпитализация осуществляется для:
1) лечения заболеваний, требующих большого оперативного вмешательства;
2) лечения хронических заболеваний, если оно в условиях поликлиники неэффективно;
3) обследования больных с помощью специальной аппаратуры или особых условий исследования;
4) малых операций у лиц с тяжелыми сопутствующими заболеваниями.
В плановом порядке госпитализируются больные, у которых заболевание находится в стадии, не угрожающей жизни больного. При этом больной должен быть всесторонне обследован в поликлинике для решения вопроса о возможности выполнения ему хирургического вмешательства.
Вся работа медицинского персонала по обслуживанию больных с хирургическими заболеваниями и повреждениями, как в самой поликлинике, так и на дому должна проходить при полном соблюдении правил хирургической деонтологии.
Диспансеризация
Работа врача-хирурга поликлиники включает в себя проведение диспансеризации - систематического врачебного наблюдения за состоянием здоровья определенных групп населения в целях профилактики развития осложнений заболевания и своевременного проведения его лечения. Отбор больных, подлежащих диспансеризации, проводится во время лечебно-профилактических осмотров, а также при осмотре больного, обратившегося с каким-либо хирургическим заболеванием первично.
Диспансеризация предусматривает взятие больного на учет, периодический контроль состояния его здоровья и своевременное проведение лечебных мероприятий.
Диспансеризации подлежат больные со следующими хирургическими заболеваниями: 1) грыжи; 2) хронический аппендицит; 3) осложненные формы язвенной болезни желудка и двенадцатиперстной кишки (каллезные, пенетрирующие язвы и др.); 4) геморрой; 5) выпадение прямой кишки; 6) облитерирующий эндартериит; 7) варикозное расширение вен и его осложнения; 8) тромбофлебит; 9) трофические язвы; 10) хронический остеомиелит; 11) перенесенные операции в грудной, брюшной полости и др. По мере приобретения опыта и при наличии возможностей контингенты диспансеризуемых больных могут быть расширены, и к ним можно отнести больных, например, с артрозоартритами, водянкой яичка, эхинококком, зобом, костносуставным туберкулезом, ортопедическими заболеваниями и др.
Так, например, больных с грыжами, варикозным расширением вен, хроническим аппендицитом и др. рекомендуется осматривать не реже 2—3 раз в год, с облитерирующим эндартериитом, хроническим остеомиелитом и тромбофлебитом — не реже 3—4 раз в год и т. д.
Основным документом при диспансеризации является индивидуальная карта амбулаторного больного (форма № 25), которая тщательно заполняется хирургом и находится в медико-санитарной части, амбулатории или поликлинике. Амбулаторные карты па диспансериауемых больных следует помечать заглавной буквой «Д» (диспансеризация). Кроме того, на каждого диспансеризуемого заполняется контрольная карта диспансерного наблюдения (форма № 30), которая имеет контрольное значение и служит для контроля за посещениями больного и для быстрой ориентировки врача в составе больных, взятых на диспансерное наблюдение. Контрольные карты составляют специальную картотеку, которая хранится в ящике в кабинете врача.
Продолжительность диспансерного наблюдения зависит от эффективности проводимых лечебно-профилактических мероприятий, течения и исхода заболеваний. Поэтому по данному вопросу нельзя дать каких-либо конкретных указания, так как срок диспансерного наблюдения является различным для каждого отдельного больного. Однако срок наблюдения за больными после произведенных операций в грудной, брюшной полости и др. должен быть не менее 6—12 месяцев.
Показателями эффективности диспансерного обслуживания являются: а) данные о количестве впервые выявленных в порядке диспансеризации больных с перечисленными выше хирургическими заболеваниями; б) данные о течении заболевания (выздоровление, улучшение, ухудшение, без изменений, летальность); в) данные о числе случаев и дней нетрудоспособности, как по основному, так и по сопутствующим заболеваниям за один год до и после проведения оздоровительных мероприятий. Это — главнейший показатель эффективности диспансериации. На основании всех этих данных дается общая оценка сдвигов в состоянии здоровья диспансеризуемого и намечается план дальнейших лечебно-профилактических мероприятий. В случае полного выздоровления диспансеризованный снимается с учета, о чем делается отметка в его картотеке.
Скорая и неотложная помощь
Это - система организации круглосуточной экстренной медицинской помощи при угрожающих жизни состояниях и заболеваниях на месте происшествия и в пути следования в лечебно-профилактические учреждения (ЛПУ). Она органически связана с больничной и поликлинической организациями.
В нашей стране оказание этого вида медицинской помощи осуществляется станциями скорой медицинской помощи или отделениями при больницах в городах и в сельской местности. Станции скорой медицинской помощи организуются в городах, районных центрах с населением св. 50 тыс., являются самостоятельными ЛПУ или входят в состав городских больниц скорой медицинской помощи на правах структурного подразделения. В городах с меньшей численностью населения имеются отделения скорой медицинской помощи при городских, центральных районных и других больницах. В отдаленных и труднодоступных районах скорая медицинская помощь оказывается также в ряде случаев силами отделений экстренной и плановой консультативной медпомощи областных (краевых) больниц.
Система организации скорой медицинской помощи строится по единой схеме с учетом особенностей данного населенного пункта (географическое положение, плотность, возрастной состав и заболеваемость населения, мощность, уровень специализации и дислокации ЛПУ, состояние транспортных магистралей, средств и др.).
В крупных городах и районных центрах в составе станции скорой медицинской помощи организуются подстанции с расчетом 15-минутной транспортной доступности. Зоны деятельности подстанций устанавливаются местными органами здравоохранения. Станции и отделения скорой медицинской помощи направляют медперсонал для оказания экстренной помощи при травмах, отравлениях, угрожающих жизни внезапных заболеваниях, родах вне специализированных отделений и учреждений. Медперсонал скорой медицинской помощи осуществляет перевозку в лечебные учреждения больных (за исключением инфекционных) и пострадавших по заявкам врачей и администрации ЛПУ (при заболеваниях, требующих экстренной медпомощи), а также рожениц и родильниц при нормальных родах, недоношенных детей вместе с матерью в специализированные лечебные учреждения.
Персонал станций скорой медицинской помощи оказывает медицинскую помощь по месту вызова и в пути следования. Неотложные мероприятия, проводимые непосредственно на месте происшествия, включают оказание первой помощи, мероприятия по профилактике шока, тромбоэмболии и других угрожающих жизни больного состояний и обеспечение безопасности его транспортировки в стационар. В обязанности персонала станций скорой медицинской помощи не входит проведение экспертизы алкогольного опьянения, выдача листков нетрудоспособности, каких-либо письменных справок больным или их родственникам, составления суд.-мед. заключений.
В системе службы скорой медицинской помощи используется бригадный метод. Должности медперсонала выездных бригад (врачебные, фельдшерские) предусмотрены штатными нормативами для обеспечения работы в одну смену.
Для возможно более раннего оказания специализированной медпомощи непосредственно на месте происшествия и при транспортировке организованы специализированные бригады интенсивной терапии, травматологические, кардиологические, психиатрические, токсикологические, педиатрические и др.
Специализированные бригады непосредственно на месте происшествия и в машине скорой помощи проводят переливание крови, остановку кровотечения, трахеотомию, искусственное дыхание, закрытый массаж сердца, шинирование и другие неотложные мероприятия, а также выполняют необходимые диагностические исследования (снятие ЭКГ, определение протромбинового индекса, длительности кровотечения и др.). Санитарный транспорт в соответствии с профилем бригады оснащен необходимой диагностической, лечебно-реанимационной аппаратурой и лекарственными средствами. Расширение объема и совершенствование медицинской помощи на месте происшествия и при транспортировке увеличили возможности госпитализации ранее нетранспортабельных больных, позволили уменьшить число осложнений и смертельных исходов во время транспортировки больных и пострадавших в стационары.
В городах с населением не менее 300 тыс. жителей организуются специальные многопрофильные больницы объединенные со станциями скорой медицинской помощи, в которых осуществляется лечение больных при острых заболеваниях и травмах. Это позволяет обеспечить преемственность оказания экстренной медпомощи на всех этапах.
В столичных, краевых и областных центрах организуются объединения «Скорая медицинская помощь», включающие больницу скорой медпомощи и отделение экстренной консультативной помощи. Объединение организует и оказывает средствами санитарной авиации и наземного транспорта экстренную и консультативную медпомощь населению региона.
Штаты пунктов (отделений) формируются из расчета 1'/2 вызова в 1 ч врача-терапевта и врача-педиатра; обеспечение транспортом производится из расчета 1 машина на 30 тыс. взрослого или 20 тыс. детского населения.
Повышению уровня оказания экстренной медицинской помощи населению способствует постоянное проведение анализа деятельности станций (подстанций) скорой медицинской помощи по следующим параметрам: своевременность выполнения вызовов; качество оказанной помощи, о чем в определенной степени можно судить по отношению числа госпитализированных к общему числу доставленных в стационар, проценту расхождений диагнозов, установленных бригадой скорой медицинской помощи и в стационаре, количеству повторных вызовов и др.; взаимосвязь с другими ЛПУ, характеризующая уровень преемственности в оказании медпомощи.
Литература:
1. Поликлиническая хирургия, Ю.Ф. Пауткин, В.И. Малярчук, Издательство Российского университета дружбы народов, М., 1999.
2. Хирургическая помощь в амбулаторно-поликлинических учреждениях, Б.М. Хромов, государственное издательство медицинской литературы, М., 1963.
3. Сборник штатных нормативов и типовых штатов учреждений здравоохранения под редакцией С.П. Буренкова, Медицина, М., 1986.
4. Основы организации скорой медицинской помощи (догоспитальный этап), под ред. Б.Д. Комарова, М., 1979.
5. Руководство по социальной гигиене и организации здравоохранения, под ред. Ю.П. Лисицына, т. 2, М., 1987.