ГАСТРИТ
Гастрит-воспаление слизистой оболочки желудка
Морфологические формы острого гастрита: 1. Гнойный (флегмонозный)
2. Фибринозный
3. Катаральный (простой)
4. Некротический
Морфологические формы хроничесокго гастрита:
1. Поверхностный (лимфоплацитарная инфильтрация слизистой оболочки, дистрофические изменения ямочного эпителия),
2. Атрофический (лимфоплазмоцитарная инфильтрация слизистой оболочки, уменьшение количества желез слизистой оболочки, энтеролизация слизистой оболочки (кишечная метаплазия))
Типы хронического гастрита:
ü неиммунный (не выявляются АТ к париетальным клеткам желудочных желез, поражается преимущественно антральный отдел желудка, ассоциирован с хеликобактерной инфекцией),
ü аутоиммунный (выявляются АТ к париетальным клеткам желудочных желез, поражается преимущественно фундальный отдел желудка),
ü рефлюкс- гастрит.
При хроническом гастрите предраковое значение имеют кишечная метаплазия и дисплазия эпителия желез слизистой оболочки.
ЯЗВЕННАЯ БОЛЕЗНЬ
Язвенная болезнь- хроническое, циклически текущее заболевание.
Стадии:
1. Эрозии – дефект стенки, не проникающий за пределы слизистой оболочки
2. Острой язвы - дефект стенки, проникающий за пределы слизистой оболочки. Без явлений склероза
3. Хронической язвы – дефект стенки, проникающий за пределы слизистой оболочки, с явлениями склероза.
Наиболее часто хронические язвы желудка формируются в антральном отделе и вдоль малой кривизны.
В стадии обострения хронической язвы на дне наблюдается: фибринозно-гнойный экссудат, фибриноидный некроз, грануляционная ткань, фиброзная ткань
В стадии ремиссии хронической язвы на дне наблюдается: грануляционная ткань и фиброзная ткань
Осложнения: рубцовая деформация, перфорация (формирование сквозного дефекта стенки желудка или ДПК в результате язвенно-деструктивного процесса), кровотечение, пенетрация (проникновение язвенно-деструктивного процесса за пределы стенки желудка или ДПК в соседние органы).
РАК ЖЕЛУДКА
Классификация: 1. В зависимости от локализации (пилорический, кардиальный, малой кривизны…)
2. В зависимости от характера роста: -экспансивным экзофитным ростом, эндофитным инфильтрирующим ростом, экзоэндофитным смешанным ростом.
Для рака желудка предопухолевыми заболеваниями могут явиться: хроническая язва, хронический атрофический гастрит, аденоматозные полипы желудка.
Гистологические типы рака желудка: железистый (аденокарцинома), фиброзный (скирр), слизистый (перстневидноклеточный).
Возможные пути метастазирования: контактный (имплантационный), ретроградный лимфогенный (в яичники, пупок, лимфоузлы параректальной клетчатки, левый надключичный лимфоузел), ортоградный лимфогенный, гематогенный.
АППЕНДИЦИТ
Аппендицит- воспаление червеобразного отростка слепой кишки.
Формы: -острый поверхностный
-острый деструктивный (апостематозный, флегмонозный, гангренозный)
-хронический
Характерные признаки острого аппендицита: наличие гнойного экссудата в просвете отростка, инфильтрация стенки лейкоцитами, гиперпластические процессы в лимфоидном аппарате отростка.
Осложнения аппендицита: перитонит, перфорация, абсцессы печени

ИДИОПАТИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
Хронические идиопатические заболевания кишечника:
1. болезнь Крона – хроническое рецидивирующее заболевание ЖКТ (поражение всех слоев стенки кишки, формирование гранулем в толще кишечной стенки)
2. неспецифический язвенный колит – хроническое рецидивирующее заболевание, основа которого – воспаление толстой кишки с нагноением, изъязвлением, геморрагиями и исходом в склеротическую деформацию стенки (формирование псевдополипов слизистой оболочки, изолированное поражение слизистой и подслизистой оболочек кишки, формирование крипт-абсцессов)
В кишечнике рак наиболее часто поражает: прямую и ободочную кишки
Предопухолевые заболевания для рака толстой кишки: неспецифический язвенный колит, полипоз кишечника, болезнь Крона.
ЗАБОЛЕВАНИЯ ПЕЧЕНИ
Гепатозы - группа болезней, в основе которых лежат дистрофические и некротические изменения печеночной паренхимы.
Жировой гепатоз- хроническое заболевание, характеризующееся повышенным накоплением жира в гепатоцитах.
Гепатиты - группа болезней, в основе которых лежат диффузные воспалительные изменения печени.
Циррозы печени - группа болезней, в основе которых лежит необратимая структурная перестройка органа.
Массивный прогрессирующий некроз печени может возникать при: гестозах, пищевых интоксикациях, тиреотоксикозе, отравлении суррогатами алкоголя.
Стадии токсической дистрофии:
-желтая дистрофия (острая жировая дистрофия гепатоцитов, жировой некроз гепатоцитов)
-красная дистрофия (обнажение и коллапс ретикулярной стромы, резорбция жиробелкого детрита)
При жировом гепатозе печень: дряблая, желтая, увеличенная; капли жира в цитоплазме гепатоцитов, гибель отдельных гепатоцитов.
Исходы жирового гепатоза: выздоровление, хроническая печеночная недостаточность, переход в цирроз печени.
ГЕПАТИТЫ
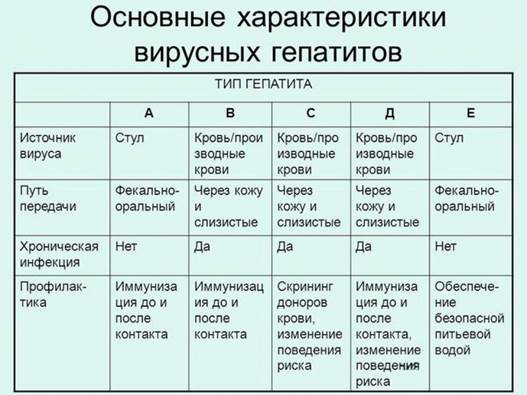
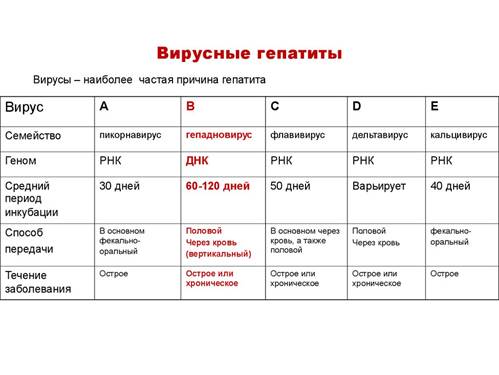
Для вирусного гепатита А характерны: фекально-оральный механизм передачи, инкубационный период 15-45 дней.
Для вирусного гепатита В характерны: парентеральный механизм передачи, инкубационный период 30-180 дней, парентеральный механизм передачи.
Характерные микроскопические признаки острого вирусного гепатита: мостовидные некрозы гепатоцитов, тельца Каунсильмена.
Исходы острого вирусного гепатита: полное выздоровление, переход в хроническую форму, носительство вируса, смерть от острой печеночной недостаточности.
Формы хронического гепатита: 1. Активный (мостовидные и ступенчатые некрозы гепатоцитов, проникновение воспалительного инфильтрата внутрь печеночных долек, повреждение пограничной пластинки дольки).
2. Персистирующий (четкая граница пограничной пластинки, наличие воспалительного инфильтрата только в пределах портальных трактов).
Характерные гистологические признаки алкогольного гепатита: тельца Маллори, жировая дистрофия гепатоцитов, перипортальный склероз.
ЦИРРОЗ ПЕЧЕНИ
Цирроз печени - хроническое заболевание, характеризующееся нарастающей печеночной недостаточность. Вследствие рубцового сморщивания и структурной перестройки печени.
Морфогенетические типы: портальный, постнекротический, смешанный
Макроскопические типы: крупноузловой, мелкоузловой, смешанный
Печень плотная, бугристая, рыжего цвета.
Микроскопически: формирование соединительнотканных септ, некроз гепатоцитов, нарушение гистоархитектоники печени, появление ложных долек.
Внепеченочный изменения: асцит, геморрагический диатез, желтуха, расширение портокавальных анастамозов.
Признаки портальной гипертензии: варикозное расширение вен пищевода, спленомегалия, асцит
Проявления печеночной недостаточности: желтуха, геморрагический синдром, дисгормонозы.
Осложнения цирроза печени: рак печени, асцит-перитонит, пищеводное кровотечение, печеночная кома.
ПАНКРЕАТИТ
Для острого пакреатита характерны: гиперемия и отек ПЖЖ, массивные некрозы паренхимы ПЖЖ.
Для хронического панкреатита характерны: атрофия паренхимы ПЖЖ, склероз стромы, регенерация ацинарного эпителия с формированием «регенераторных аденом».
ТУБЕРКУЛЕЗ
Туберкулез – хроническое инфекционное заболевание, при котором поражаются все органы человека, но чаще страдают легкие.
Этиология: микобактерия туберкулеза
Формы: 1. Первичный: развивается в период инфицирования, преобладание экссудативно-некротических изменений, склонность к гематогенной и лимфогенной генерализации
Туберкулезный комплекс может локализоваться в: кишечнике, легком.
Компоненты: первичный аффект, лимфангит и лимфаденит
Варианты течения: прогрессирование процесса с генерализацией инфекции, хроническое течение, затухание процесса и заживление первичных очагов.
Формы прогрессирования: гематогенная и лимфогенная генерализации, смешанная форма, рост первичного аффекта.
Для хронически текущего первичного туберкулеза характерны: медленное прогрессирование лимфогенного компонента, склонность к параспецифическим иммунным реакциям, заживление первичного аффекта.
Осложнения первичного туберкулеза: плеврит, туберкулезный менингит
2. Гематогенный (преобладание продуктивных (гранулематозных) изменений, склонность только к гематогенной генерализации)
Виды: туберкулез с преимущественно внелегочными поражениями, генерализованный туберкулез
Милиарный туберкулез- это проявление генерализации первичного туберкулеза, гематогенного туберкулеза.
Туберкулезная гранулема: преобладание эпителиоидных клеток, наличие гигантских клеток Пирогова-Лангханса, наличие казеозного некроза.
Исходы туберкулезной гранулемы: фиброз, обызвествление, тотальный некроз
Осложнения гематогенного тубрекулеза: секвестрация, деформация костей, суставов, туберкулезный сепсис, менингит.
3. Вторичный: контактный и интраканаликулярный путь распространения, возникает в организме человека, перенесшего ранее первичный туберкулез, избирательно легочная локализация процесса.
Формы: -инфильтративный (перифокальные изменения преобладают над казеозными, преобладает экссудативно-некротическая тканевая реакция, при прогрессировании переходит в острую кавернозную форму),
-цирротический
-кавернозный (острый: частая локализация изменений в 1-2 сегментах легких, быстрый распад легочной ткани с образованием полости, бронхогенное обсеменение легких)
Затухание воспалительного процесса отражают следующие формы вторичного туберкулеза: фиброзно-очаговый, фиброзно-кавернозный, туберкулема.
Осложнения вторичного туберкулеза: легочное кровотечение, эмпиема плевры, пневмоторакс.
СИФИЛИС
Сифилис – хроническое инфекционное венерическое заболевание с поражением кожи, слизистых оболочек, внутренних органов, костей, НС.
Периоды сифилиса: Первичный: формирование твердого шанкра во входных воротах инфекции (язва с плотными краями и лакированным дном, лимфоплазмоцитарная инфильтрация, пролиферация эндотелия мелких сосудов вплоть до облитерации их просвета), регионарный лимфаденит.
Вторичный: появление высыпаний (сифилидов: папулы, пустулы, розеолы) на коже и слизистых оболочках.
Третичный: хроническое диффузное интерстициальное воспаление внутренних органов, образование гумм- очаги сифилитического продуктивно-некротического воспаления.
Гумма является выражением продуктивной тканевой реакции, для нее характерны: наличие сосудов, некроза в центре, эндоваскулиты, преобладание плазматических клеток.
Характерные проявления висцерального сифилиса: сифилитический мезаортит (преимущественное поражение восходящей части и дуги аорты, локализация процесса в средней оболочке, аорта приобретает вид «шагреневой кожи»), сифилитический цирроз внутренних органов, спинная сухотка, прогрессивный паралич.
Характерный признаки раннего врожденного сифилиса: специфическая интерстициальная пневмония («белая пневмония»), специфический интерстициальный гепатит («кремниевая печень»), папулезные и пустулезные высыпания на коже.
Характерный признаки позднего врожденного сифилиса: триада Гетчинсона (отверткообразные зубы, паренхиматозный кератит, глухота), абсцессы Дюбуа в тимусе.
ОРВИ
Вызываются: вирусом гриппа,парагриппа, аденовирусом, респираторно-синцитиальным вирусом.
Патогенные свойства вируса гриппа реализуются через: цитопатическое действие на эпителий дыхательных путей (некроз эпителия бронхиол и альвеол, дистрофия эпителия бронхиол и альвеол), вазопатическое действие (кровоизлияния, полнокровие, плазматическое пропитывание стенки сосудов), подавление иммунитета.
ГРИПП
Воспаление в дыхательных путях при легкой форме гриппа носит серозный характер.
Пневмония развивается при тяжелой и средней степени тяжести (носит интерстициальный характер, лимфомакрофагальная инфильтрация) формах гриппа.
Варианты тяжелой формы гриппа: - с легочными осложнениями (бронхопневмония, гнойно-геморрагическое воспаление, вирусно-бактериальная этиология).
-токсическая (кровоизлияния, геморрагический отек легких)
Большое пестрое легкое - при тяжелой форме гриппа с легочными осложнениями.
ПАРАГРИПП
Ложный круп у детей связан с отеком гортани.
КОРЬ
Корь - острое инфекционное вирусное заболевание с преимущественным поражением органов дыхания, лимфатических узлов, кожи.
Этиология: вирус кори
Коревую сыпь (экзантема) морфологически характеризует: гиперемия, лимфогистиоцитарная инфильтрация
Пятна Филатова –Копликова обнаруживаются на внутренней поверхности щек.
Неосложненная форма коревой пневмонии характеризуется: многоядерными клетками в инфильтрате, интерстициальным воспалением.
ГЛПС
Геморрагическая лихорадка с почечным синдромом- острая вирусная природно-очаговая болезнь, протекающая с высокой лихорадкой, выраженная общей интоксикацией, геморрагическим синдромом и поражением почек в виде нефрозонефрита.
Периоды: полиурический, олигоанурический
Поражение почек чаще наблюдается с 5-7 дня болезни.
Макроскопически почки при ГЛПС: кора бледно-серая, пирамиды багрово-синюшные, резкое увеличение размеров и массы.
Микроскопически почки при ГЛПС: кровоизлияние и отек в строме пирамид, острый гидронефроз в коре, дистрофия, некробиоз и десквамация эпителия канальцев.
Характерные изменения гипофиза: некроз, кровоизлияние.
Синдром Шихана - это острая гипофизарная недостаточность.
Осложнения: ОПН, синдром ДВС, инфекционно-токсический шок.
СЕПСИС
Сепсис- общее инфекционное заболевание, связанное с очагом инфекции в организме.
Этиология: стафило-, стрепто-, пневмококки, синегнойная палочка…
Особенности: не заразен, полиэтилогичен, не формируется иммунный ответ.
Клинико-морфологические формы сепсиса: септицемия- характерен токсикоз, повышенная реактивность организма, отсутствие гнойных метастазов, быстрое течение (выраженная гиперергическая реакция, острое или молниеносное течение, общие изменения преобладают над местными), септикопиемия – гнойные процессы и бактериальная пневмония(множественные метастатические абсцессы внутренних органов, тромбобактериальная эмболия), инфекционный эндокардит.
Общие изменения при сепсисе: васкулиты, гиперплазия лимфоидной и кроветворной тканей, дистрофия и межуточное воспаление паренхиматозных органов.
Морфологическая картина септического эндокардита: полипозно-язвенный эндокардит.
Септическая селезенка: увеличение размеров, гиперплазия лимфоидного аппрата
ДИФТЕРИЯ
Дифтерия – острое бактериальное инфекционное заболевание, передаваемое воздушно-капельным путем, характеризуемое фибринозным воспалением в месте внедрения возбудителя и общей интоксикацией.
Этиология: коринобактерия дифтерии
Во входных воротах при дифтерии воспаление имеет фибринозный характер.
Для дифтерии зева характерны: образование массивных фибринозных пленок, прочно связанных с подлежащей тканью, дифтеритическое воспаление.
Для дифтерии дыхательных путей характерны: крупозное воспаление, образование рыхлых фибринозных пленок, легко отходящих от подлежащей ткани, развитие истинного крупа.
Воздействие дифтерийного экзотоксина вызывает: паренхиматозный неврит, некроз, дистрофические изменения надпочечников, токсический миокардит.
Характерные признаки раннего паралича сердца при дифтерии: связан с токсическим миокардитом, возникает в начале 2-й недели болезни.
Характерные признаки позднего паралича сердца при дифтерии: связан с поражением периферических нервов и вегетативных ганглиев, может сочетаться с параличами мягкого неба, голосовых связок, гортани, возникает спустя 1.5-2 месяца после начала болезни.
СКАРЛАТИНА
Скарлатина – острая стрептококковая инфекция, протекающая с тонзиллитом, регионарным лимфаденитом и распространенной экзантемой.
Этиология: бетта-гемолитический стрептококк группы А
Типичное место локализации местных изменений - слизистая оболочка зева.
Характерные местные проявления: резкая гиперемия зева и миндалин (пылающий зев), катаральная и некротическая ангина, регионарный лимфаденит
Характерные признаки сыпи: покрывает всю поверхность тела, кроме носогубного треугольника, мелкоточечная сыпь ярко- красного цвета, в исходе- пластинчатое шелушение.
2 период скарлатины может проявляться развитием васкулита, ревматизма, гломерулонефрита.
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
Менингококковая инфекция- острое инфекционное заболевание, вызываемое менингококком, для которого типичны поражение слизистой оболочки носоглотки и генерализация в виде специфической септицемии и лептоменингита (воспалительный процесс мягкой мозговой оболочки, краевых зон головного мозга, черепных нервов, сосудов субарахноидального пространства).
Формы: 1. Менингит (гнойное воспаление, мозговые оболочки мутные, утолщены, покрыты гнойным налетом, ткань мозга полнокровна, отечна)
2. Назофарингит
3. Менингококцемия
Причины смерти при менингококцемии: острая надпочечниковая недостаточность, ОПН, отек головного мозга.
Характерные признаки сыпи: возникают только при менингококцемии, имеет геморрагический звездчатый характер, располагается преимущественно на ягодицах, нижних конечностях, веках.
Менингококкемия- менингококковый сепсис с генерализованным поражением микроциркуляторного русла, геморрагическим синдромом, кожной сыпью, полиартритом, вовлечением паренхиматозных органов, надпочечников, почек.
Синдром Уотерхауса-Фридериксена связан с массивными некрозами и кровоизлияниями в надпочечники.
БРЮШНОЙ ТИФ
Этиология: брюшнотифозная палочка (сальмонелла)
Чаще поражается подвздошная кишка.
Характерные изменения: мозговидное набухание пейеровых бляшек, образование язв в тонкой кишке.
Изменения пейеровых бляшек: некроз, изъязвление, мозговидное набухание, в исходе процесса- склероз.
Периоды: 1. Мозговидное набухание
2. Некроз
3. Образование язв
4. Период чистых язв
5. Период заживления язв
Осложнения: перитонит, брюшно-тифозный сепсис, кишечное кровотечение.
ДИЗЕНТЕРИЯ
Дизентерия- острое кишечное инфекционное заболевание с преимущественным поражением толстой кишки и интоксикацией.
Этиология: шигеллы
Чаще поражается сигмовидная кишка, прямая кишка.
Стадии: 1. Катаральный колит (катаральное воспаление)
2. Фибринозный колит (дистрофические и некротические изменения в нервно-мышечном аппарате, распространенные очаги некроза слизистой оболочки, фибринозное воспаление слизистой оболочки)
3. Язвенный колит (формирование язв)
4. Стадия заживления язв
САЛЬМОНЕЛЛЕЗ
Сальмонеллез- кишечная антропозоонозная инфекция
Этиология: сальмонеллы
Формы: 1. Интестинальная
2. Септическая
3. Брюшнотифозная (паратифы А и В)
Осложнения: токсико-инфекционный шок, гнойные осложнения, дисбактриоз.
ХОЛЕРА
Холера- острое инфекционное заболевание с преимущественным поражением желудка и тонкой кишки (профузная диарея!)
Этиология: холерный вибрион
Стадии: 1. Холерный энтерит
2. Холерный гастроэнтерит
3. Алгидный период
В стенке тонкой кишки возникают: резкое полнокровие и отек слизистой оболочки, инфильтрация слизистой оболочки лимфоцитами, плазмоцитами, нейтрофилами.
Обезвоживание возникает вследствие: рвоты и диареи