После проведения поверхностной пальпации живота исследуют доступные при глубокой пальпации органы брюшной полости, определяя их положение, размеры, форму, консистенцию, состояние поверхности, наличие болезненности. При этом могут быть обнаружены также дополнительные патологические образования, в частности, опухоли и кисты. Условия проведения исследования такие же, как при поверхностной пальпации живота. Для уменьшения напряжения мышц брюшного пресса нужно попросить больного слегка согнуть ноги в коленях так, чтобы подошвы полностью стояли на постели. В некоторых случаях пальпацию дополнительно проводят при вертикальном положении больного. Для уточнения границ отдельных органов наряду с пальпаторным методом используют перкуссию и аускультацию. Кроме того, с целью выявления болезненности в проекции органов, глубоко лежащих в брюшной полости и недоступных для ощупывания, применяют проникающую пальпацию. У больных с асцитом для исследования органов брюшной полости используют метод баллотирующей пальпации.
Одним из важнейших условий проведения глубокой пальпации органов брюшной полости является знание их проекции на переднюю брюшную стенку:
— левая подреберная область: кардиальный отдел желудка, хвост поджелудочной железы, селезенка, левый изгиб ободочной кишки, верхний полюс левой почки;
— эпигастральная область: желудок, двенадцатиперстная кишка, тело поджелудочной железы, левая доля печени;
— правая подреберная область: правая доля печени, желчный пузырь, правый изгиб ободочной кишки, верхний полюс правой почки;
— левая и правая боковые области (фланки живота): соответственно нисходящий и восходящий отделы ободочной кишки, нижние полюсы левой и правой почек, часть петель тонкой кишки;
— пупочная область: петли тонкой кишки, поперечная ободочная кишка, нижняя горизонтальная часть двенадцатиперстной кишки, большая кривизна желудка, головка поджелудочной железы, ворота почек, мочеточники;
— левая подвздошная область: сигмовидная кишка, левый мочеточник;
— надлобковая область: петли тонкой кишки, мочевой пузырь и матка при их увеличении;
— правая подвздошная область: слепая кишка, терминальный отдел подвздошной кишки, червеобразный отросток, правый мочеточник.
Обычно соблюдают следующую последовательность пальпации органов брюшной полости: толстая кишка, желудок, поджелудочная железа, печень, желчный пузырь, селезенка. Исследование органа, в проекции которого при поверхностной пальпации выявлена болезненность, проводят в последнюю очередь, чтобы избежать диффузной защитной реакции мышц брюшной стенки.
При ощупывании толстой кишки, желудка и поджелудочной железы используют метод, детально разработанный В. П. Образцовым и получивший название метода глубокой, скользящей, методической, топографической пальпации. Сущность его состоит в том, чтобы на выдохе проникнуть кистью в глубину брюшной полости и, скользя кончиками пальцев по задней стенке живота, нащупать исследуемый орган, после чего, перекатываясь через него пальцами, определить его свойства. При проведении исследования врач кладет ладонь правой руки на переднюю брюшную стенку в области пальпируемого органа таким образом, чтобы кончики сомкнутых и слегка согнутых пальцев находились на одной линии и располагались параллельно продольной оси исследуемой части кишки или краю пальпируемого органа. Большой палец в пальпации не участвует. Во время исследования больной должен дышать ровно, глубоко, через рот, используя диафрагмальный тип дыхания. При этом брюшная стенка на вдохе должна подниматься, а на выдохе — опускаться. Попросив больного сделать вдох, врач сдвигает кончиками пальцев пальпирующей руки кожу живота вперед, формируя перед пальцами кожную складку. Полученный таким образом запас кожи облегчает дальнейшее движение руки. После этого на выдохе, пользуясь опусканием и расслаблением передней брюшной стенки, пальцы плавно погружают в глубь живота, преодолевая сопротивление мышц и стараясь достигнуть задней стенки брюшной полости. У некоторых больных это удается осуществить не сразу, а в течение нескольких дыхательных движений. В таких случаях во время вдоха пальпирующую кисть необходимо удерживать в животе на достигнутой глубине, чтобы со следующим выдохом проникнуть еще глубже.
В конце каждого выдоха кончиками пальцев скользят в направлении, перпендикулярном длиннику кишки или краю исследуемого органа, до соприкосновения с пальпируемым образованием. При этом пальцы должны двигаться вместе с лежащей под ними кожей, а не скользить, по ее поверхности. Обнаруженный орган прижимают к задней стенке живота и, перекатываясь поперек него кончиками пальцев, проводят ощупывание. Достаточно полное представление о свойствах пальпируемого органа удается получить в течение 3—5 дыхательных циклов. При наличии напряжения мышц брюшного пресса необходимо попытаться вызвать их расслабление в зоне пальпации. С этой целью плавно надавливают лучевым краем левой кисти на переднюю брюшную стенку в стороне от пальпируемого участка.
Толстая кишка пальпируется в следующей последовательности: вначале сигмовидная кишка, затем слепая, восходящая, нисходящая и поперечная ободочная. В норме в подавляющем большинстве случаев удается прощупать сигмовидную, слепую и поперечную ободочную кишку, тогда как восходящий и нисходящий отделы толстой кишки пальпируются непостоянно. При пальпации толстой кишки определяют ее диаметр, плотность, характер поверхности, подвижность (смещаемость), наличие перистальтики, урчания и плеска, а также болезненности в ответ на ощупывание.
Сигмовидная кишка расположена в левой подвздошной области, имеет косой ход и почти перпендикулярно пересекает левую пупочно-остную линию на границе наружной и средней ее третей. Пальпирующую кисть располагают в левой подвздошной области перпендикулярно ходу кишки таким образом, чтобы основание ладони лежало на пупке, а кончики пальцев были направлены в сторону передневерхней ости левой подвздошной кости и находились в проекции сигмовидной кишки. Складку кожи смещают кнаружи от кишки. Пальпацию осуществляют описанным методом в направлении: снаружи и снизу — кнутри и вверх (рис. 2).

Рис.2. Пальпация сигмовидной кишки
Можно использовать и другой метод пальпации сигмовидной кишки. Правую руку заводят с левой стороны тела и располагают так чтобы ладонь лежала на передневерхней ости левой подвздошной кости, а кончики пальцев находились в проекции сигмовидной кишки. Кожную складку в этом случае смещают кнутри от кишки и пальпируют в направлении: изнутри и сверху — кнаружи и вниз (рис. 3).

Рис. 3. Пальпация сигмовидной кишки (второй способ)
В норме сигмовидная кишка прощупывается на протяжении 15 см в виде гладкого, умеренно плотного тяжа диаметром с большой палец руки. Она безболезненна, не урчит, вяло и редко перистальтирует, легко смещается при пальпации в пределах 5 см. При удлинении брыжейки или самой сигмовидной кишки (долихосигма) она может пальпироваться значительно медиальнее, чем обычно.
Слепая кишка находится в правой подвздошной области и также имеет косой ход, пересекая почти под прямым углом правую пупочно-остную линию на границе наружной и средней ее третей. Пальпирующую кисть располагают в правой подвздошной области так, чтобы ладонь лежала на передневерхней ости правой подвздошной кости, а кончики пальцев были направлены в сторону пупка и находились в проекции слепой кишки. При пальпации кожную складку сдвигают кнутри от кишки. Пальпируют в направлении: изнутри и сверху — кнаружи и вниз (рис. 4).

Рис. 4. Пальпация слепой кишки
В норме слепая кишка имеет форму гладкого, мягкоэластического цилиндра диаметром в два поперечных пальца. Она несколько расширена книзу, где слепо заканчивается закругленным дном. Кишка безболезненна, умеренно подвижна, урчит при надавливании.
В правой подвздошной области иногда удается пропальпировать также терминальный отдел подвздошной кишки, который снизу косо впадает с внутренней стороны в слепую кишку. Пальпацию ведут вдоль внутреннего края слепой кишки в направлении сверху вниз. Если подвздошная кишка сокращена и доступна для ощупывания, она определяется в виде гладкого, плотного, подвижного, безболезненного тяжа длиной 10—15 см и диаметром не более мизинца. Она периодически расслабляется, издавая громкое урчание, и при этом как бы исчезает под рукой.
Восходящий и нисходящий отделы толстой кишки расположены продольно, соответственно в правой и левой боковых областях (фланках) живота. Они лежат в брюшной полости на мягком основании, что затрудняет их пальпацию. Поэтому необходимо предварительно снизу создать плотную основу, к которой можно прижать кишку при ее ощупывании (бимануальная пальпация). С этой Целью при пальпации восходящей ободочной кишки левую ладонь подкладывают под правую поясничную область ниже XII ребра в поперечном туловищу направлении так, чтобы кончики сомкнутых и выпрямленных пальцев упирались в наружный край длинных мышц спины. Пальпирующую правую руку располагают в правом фланке живота поперечно ходу кишки так, чтобы основание ладони было направлено кнаружи, а кончики пальцев находились на 2 см латеральнее наружного края прямой мышцы живота. Кожную складку смещают медиальнее кишки и пальпируют в направлении изнутри кнаружи. Одновременно пальцами левой руки надавливают на поясничную область, стараясь приблизить заднюю брюшную стенку к пальпирующей правой руке (рис. 5, а). При ощупывании нисходящей ободочной кишки ладонь левой руки продвигают дальше за позвоночник и подкладывают в поперечном направлении под левую поясничную область так, чтобы пальцы находились кнаружи от длинных мышц спины. Пальпирующую правую руку заводят с левой стороны тела и располагают в левом фланке живота поперечно ходу кишки так, чтобы основание ладони было направлено кнаружи, а кончики пальцев находились на 2 см латеральнее наружного края прямой мышцы живота. Складку кожи смещают медиальнее кишки и пальпируют в направлении изнутри кнаружи, одновременно надавливая левой рукой на поясничную область (рис. 5, б).

Рис. 5. Бимануальная пальпация восходящего (а) и нисходящего (б) отделов ободочной кишки
Восходящий и нисходящий отделы толстой кишки, если их удается прощупать, представляют собой подвижные, умеренно плотные, безболезненные цилиндры диаметром около 2 см.
Поперечная ободочная кишка пальпируется в пупочной области одновременно обеими руками (билатеральная пальпация) непосредственно через толщу прямых мышц живота. Для этого ладони кладут продольно на переднюю брюшную стенку с обеих сторон от срединной линии так, чтобы кончики пальцев располагались на уровне пупка. Кожную складку сдвигают в сторону эпигастральной области и пальпируют в направлении сверху вниз (рис. 6). Если кишка при этом не обнаружена, пальпацию повторяют, несколько сместив исходное положение пальцев вначале выше, а затем ниже пупка.

Рис. 6. Билатеральная пальпация поперечной ободочной кишки
В норме поперечная ободочная кишка имеет форму поперечно лежащего и дугообразно изогнутого книзу, умеренно плотного цилиндра диаметром около 2,5 см. Она безболезненна, легко смещается вверх и вниз. В случае, если нащупать поперечную ободочную кишку не удалось, следует повторить пальпацию после нахождения большой кривизны желудка, которая расположена на 2—3 см выше кишки. В то же время необходимо иметь в виду, что при выраженном висцероптозе поперечная ободочная кишка нередко опускается до уровня таза. При наличии патологических изменений толстой кишки можно выявить болезненность в том или ином ее отделе, а также ряд других признаков, характерных для определенных заболеваний. Например, локальное расширение, уплотнение и бугристость поверхности ограниченного участка толстой кишки чаще всего свидетельствуют об ее опухолевом поражении, хотя иногда могут быть вызваны значительным скоплением в кишке твердых каловых масс. Неравномерное четкообразное утолщение и уплотнение стенки толстой кишки или терминального отдела подвздошной кишки наблюдаются при гранулематозе кишечника (болезнь Крона) и туберкулезном его поражении. Чередование спастически сокращенных и раздутых газом участков, наличие громкого урчания и шума плеска характерно для заболеваний толстой кишки воспалительного (колит) или функционального происхождения (синдром раздраженной толстой кишки). При наличии механического препятствия для продвижения каловых масс вышележащий отдел кишки увеличивается в объеме, часто и сильно перистальтирует. Причинами механической непроходимости могут быть рубцовый или опухолевый стеноз кишки либо сдавление ее извне, например при спаечном процессе. Кроме того, при наличии спаек и раке толстой кишки подвижность пораженного отдела нередко значительно ограничена. Если в животе имеется локальная болезненность, но ощупывание расположенного в этом отделе участка кишки не вызывает боли, это говорит о патологическом процессе в соседних органах. У больных с асцитом наличие даже небольшого количества свободной жидкости в брюшной полости существенно затрудняет пальпацию толстой кишки.
Тонкая кишка обычно не доступна для пальпации, поскольку лежит глубоко в брюшной полости и чрезвычайно подвижна, что не позволяет прижать ее к задней брюшной стенке. Однако при воспалительном поражении тонкой кишки (энтерит) иногда удается прощупать ее раздутые газом и издающие шум плеска петли. Кроме того, у больных с тонкой брюшной стенкой глубокая пальпация в пупочной области дает возможность обнаружить увеличенные мезентериальные (брыжеечные) лимфатические узлы при их воспалении (мезаденит) или поражении метастазами рака.
Желудок пальпируют также по методу Образцова. Последовательно ощупывают большую кривизну и пилорический отдел желудка. Другие его отделы в норме не доступны для пальпации. Большая кривизна желудка расположена в верхней части пупочной области и обращена выпукл остью книзу. Пальпации доступен только тот участок большой кривизны, который лежит на позвоночнике. Правую ладонь кладут продольно на живот по передней срединной линии так, чтобы кончики пальцев были направлены в сторону мечевидного отростка и располагались на 2—4 см выше пупка. Кожную складку сдвигают перед пальцами. На выдохе погружают кисть в глубь живота, достигают позвоночника и скользят по нему кончиками пальцев в направлении сверху вниз (рис. 7). Ощупать большую кривизну желудка можно примерно в половине случаев. При пальпации создается ощущение соскальзывания с мягкого, гладкого валика, идущего поперечно по позвоночнику в обе стороны от него и представляющего собой дупликатуру стенок желудка. Подвижность большой кривизны ограничена, она безболезненна, нередко урчит при пальпации.

Рис. 7. Пальпация большой кривизны желудка
Значительно реже удается пропальпировать пилорический отдел желудка. Он расположен несколько ниже мечевидного отростка, правее срединной линии и имеет косое направление: слева и снизу — направо и вверх. Пальпирующую ладонь кладут на правую прямую мышцу живота вдоль правой реберной дуги так, чтобы кончики пальцев располагались на 3—4 см выше пупка, были направлены в сторону левой реберной дуги и лежали в проекции пилорического отдела желудка. Сдвигая перед пальцами кожную складку, проводят ощупывание в направлении слева и сверху — направо и вниз (рис. 8); В норме пилорический отдел желудка имеет форму гладкого, умеренно плотного, малоподвижного безболезненного тяжа диаметром не более мизинца. Пальпация его сопровождается периодическим расслаблением, а иногда своеобразным урчанием, напоминающим мышиный писк.
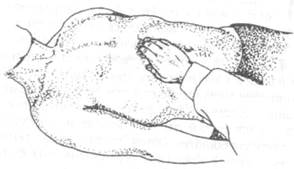
Рис. 8. Пальпация пилорического отдела желудка
Аналогичным образом пальпируют большую кривизну и пилорический отдел желудка в положении больного стоя. При наличии висцероптоза, особенно у худощавых и при мягкой брюшной стенке, в вертикальном положении в ряде случаев удается прощупать малую кривизну желудка в виде тонкой мышечной складки, лежащей ниже мечевидного отростка по срединной линии и несколько влево от нее. Пальпация желудка иногда позволяет обнаружить исходящую из его стенки раковую опухоль в виде округлого или продолговатого бугристого плотного образования, мало смещаемого при прорастании опухоли в соседние органы. Наличие стойкого уплотнения пилорического отдела желудка может быть также признаком одной из разновидностей рака выходного отдела желудка (скирр), однако нередки и другие причины, в частности рубцовый стеноз привратника или пилороспазм. Опухоли кардиального отдела желудка, как правило, недоступны для ощупывания.
Нижняя граница желудка соответствует пальпаторно выявляемой его большой кривизне. Вместе с тем можно использовать и аускультативный метод определения нижней границы желудка. Исследование проводят в положении больного лежа на спине. Врач, взяв в левую руку стетоскоп, ставит его на левую прямую мышцу живота посредственно ниже реберной дуги. Затем кончиком указательного пи среднего пальца правой руки совершает легкие отрывистые штрихообразные, как бы трущие движения в поперечном направлении по коже брюшной стенки, начиная у стетоскопа и постепенно удаляясь от него вниз (рис. 9). При этом над желудком слышен громкий шуршащий звук, который за пределами желудка резко ослабевает или исчезает. В норме нижняя граница желудка находится выше пупка: у мужчин — на 3—4 см, а у женщин — на 1—2 см. Опущение нижней границы желудка наблюдается при гастроптозе либо значительном расширении желудка вследствие атонии его гладкой мускулатуры или стеноза привратника.

Рис. 9. Определение нижней границы желудка аускультативным методом
При исследовании желудка применяют также метод суккуссии (сотрясения). Он позволяет выявить наличие жидкости в желудке. Исследование проводят в положении больного лежа на спине. Дышать больной должен ровно и глубоко с участием живота. Врач придавливает подложечную область локтевым краем выпрямленной левой ладони, поставив ее в поперечном направлении непосредственно ниже мечевидного отростка. Правую ладонь кладут продольно на эпигастральную область слева от срединной линии так, чтобы кончики сомкнутых и слегка согнутых пальцев располагались у края левой ладони. Затем четырьмя пальцами правой руки (большой палец не участвует), едва отрывая их от кожи, производят сотрясение передней брюшной стенки, нанося по левой прямой мышце живота быстрые толчкообразные удары средней силы (рис. 10). При наличии в желудке жидкости сотрясение вызывает шум плеска. Если больной не принимал пищу и воду в течение предшествующих 7—8 ч, но суккуссией выявляется шум плеска над желудком, это обычно свидетельствует о нарушении его эвакуаторной способности (рубцовый или раковый стеноз привратника, атония стенок желудка) либо, реже, о значительном повышении секреторной функции желудочных желез.
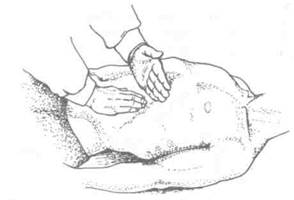
Рис. 10. Выявление шума плеска в желудке методом суккуссии
Поджелудочная железа расположена позади желудка и лежит на задней брюшной стенке поперек I поясничного позвонка. При этом справа от позвоночника находится головка железы, а слева — ее хвост. Диаметр железы не превышает 2 см. Последовательно пальпируют области локализации головки и хвоста железы. Головка поджелудочной железы проецируется на переднюю брюшную стенку в так называемой зоне Шоффара, которая имеет форму прямоугольного треугольника, расположенного в правом верхнем квадранте пупочной области. Одна вершина этого треугольника лежит на пупке, одним из катетов является срединная линия, а гипотенуза представляет собой внутреннюю треть линии, соединяющей пупок с правой реберной дугой и образующей со срединной линией угол в 45° (рис. 11). Правую ладонь кладут продольно на живот справа от срединной линии так, чтобы пальцы были направлены в сторону реберной дуги и накрывали зону Шоффара. При этом кончики сомкнутых и слегка согнутых пальцев должны находиться на 2—3 см выше ранее найденной большой кривизны (нижней границы) желудка. Далее, сдвигая кожную складку перед пальцами, проводят на выдохе пальпацию головки железы в направлении сверху вниз по методу Образцова. Если удается нащупать нормальную поджелудочную железу, то возникает ощущение перекатывания кончиков пальцев через поперечно лежащий мягкий, гладкий, безболезненный валик диаметром 1,5—2 см. Железа неподвижна, не урчит и не перистальтирует в ответ на пальпацию, чем отличается от расположенных рядом большой кривизны желудка и поперечной ободочной кишки. Если головка железы не прощупывается, отмечают наличие или отсутствие болезненности в ее проекции.

Рис. 11. Зона Шоффара (заштрихована)
Хвост поджелудочной железы пальпируют следующим образом. Правую ладонь кладут продольно у наружного края левой прямой мышцы живота так, чтобы кончики пальцев находились на уровне левой реберной дуги. Методика пальпации такая же, как при исследовании головки железы. Однако для удобства необходимо применять метод бимануальной пальпации. Левую ладонь заводят с правой стороны под спину больного и подкладывают в поперечном направлении под левую поясничную область непосредственно ниже ребер. Во время пальпации врач левой рукой на выдохе подает заднюю брюшную стенку в направлении ощупывающей правой руки.
В норме поджелудочная железа недоступна для пальпации, что объясняется ее глубоким расположением в брюшной полости и мягкой консистенцией. Прощупать поджелудочную железу можно главным образом при значительном ее увеличении и уплотнении, в частности при опухолевом поражении. Однако при резком исхудании больных, выраженном висцероптозе и дряблой брюшной стенке изредка удается прощупать и неизмененную поджелудочную железу. При выявлении опухолевидного образования или болезненности в зоне Шоффара необходимо учитывать их возможную связь с другими анатомическими образованиями, например, с двенадцатиперстной кишкой, ее дуоденальным (фатеровым) сосочком или холе-дохом. Болезненность, связанная с поджелудочной железой, резко усиливается при переходе больного из горизонтального положения в вертикальное.
Для печени и селезенки характерна определенная подвижность в брюшной полости при дыхании. Поэтому метод ощупывания их отличается от описанного уже метода пальпаторного исследования толстой кишки, желудка и поджелудочной железы.
Печень расположена в брюшной полости под куполом диафрагмы. Она лежит в поперечном направлении, занимая правое подреберье, подложечную область и отчасти — левое подреберье. При этом большая часть печени закрыта костным скелетом грудной клетки.
Перед пальпацией необходимо предварительно определить локализацию нижнего края печени с помощью перкуторного или аускультативного методов. При использовании перкуторного метода палец-плессиметр устанавливают в правой половине живота на уровне гребня подвздошной кости таким образом, чтобы средняя фаланга пальца лежала на правой срединно-ключичной линии в поперечном ей направлении. Сохраняя такое положение пальца-плессиметра и применяя тихие перкуторные удары, перкутируют по указанной линии снизу вверх в направлении правой реберной дуги до обнаружения границы перехода тимпанического звука в характерный для печени тупой звук (рис. 12). Эта граница соответствует нижней границе печени. В случае использования для тех же целей аускультативного метода устанавливают стетоскоп на VIII ребро по правой срединно-ключичной линии, а указательным пальцем свободной руки производят штрихообразные движения по правой половине живота на уровне гребня подвздошной кости. Постепенно смещают стетоскоп вниз до уровня, ниже которого шум от соприкосновения пальца с кожей резко усиливается (рис. 13). Наэтом уровне находится нижняя граница печени. Найденную границу отмечают дермографом. В норме она проходит по краю правой реберной дуги.

Рис. 12. Исходное положение пальца-плессиметра и направление его перемещения при перкуторном определении нижней границы печени по правой срединно-ключичной линии

Рис. 13. Определение нижней границы печени аускультативным методом
Приступая к пальпации печени, врач кладет ладонь пальпирующей правой руки продольно на правый фланк живота кнаружи от края прямой мышцы. При этом кончики четырех сомкнутых и слегка согнутых пальцев должны находиться на одном уровне и лежать вдоль найденного ранее нижнего края печени. Большой палец правой руки участия в пальпации не принимает. Левой ладонью врач охватывает нижнюю часть правой половины грудной клетки так, чтобы большой палец лежал нареберной дуге спереди, а остальные — располагались сзади. Это необходимо, чтобы во время пальпации, сдавливая реберную дугу, ограничить боковые дыхательные экскурсии правой половины грудной клетки и создать условия для увеличения амплитуды дыхательных движений правого купола диафрагмы, а следовательно, и печени. При проведении пальпации врач регулирует дыхание больного.
Вначале, попросив больного вдохнуть «животом», врач пальцами правой руки смещает кожу брюшной стенки на 3—4 см в направлении ладони, т. е. в сторону, противоположную краю печени. Создаваемый таким образом запас кожи под пальцами облегчает их дальнейшее продвижение в глубину брюшной полости. После этого больной делает выдох, а врач, следуя за опускающейся брюшной стенкой, плавно погружает пальцы правой кисти в глубь живота и фиксирует в таком положении руку до конца следующего вдоха. Между тыльной поверхностью пальцев и реберной дугой должно оставаться пространство, достаточное, чтобы пропустить край печени. Затем больной должен вновь глубоко вдохнуть «животом». В это время врач левой ладонью сдавливает правую реберную дугу сверху и сбоку, препятствуя ее расширению, а правую руку удерживает неподвижно в глубине живота, оказывая ею сопротивление поднимающейся брюшной стенке (рис. 14). Диафрагма во время вдоха опускается, и правый купол ее смещает печень вниз. Если печень доступна для пальпации, то, опускаясь, она проникает между пальцами и реберной дугой в своеобразный карман, образовавшийся при давлении на брюшную стенку, затем выскальзывает из кармана, обходит кончики пальпирующих пальцев, опускаясь позади них, и таким образом ощупывается. Однако иногда печень не попадает в карман, а только наталкивается на кончики пальцев. В таких случаях во время вдоха нужно несколько продвинуть правую руку вперед, выпрямляя пальцы в согнутых фалангах навстречу опускающейся печени и пытаясь кончиками их осторожно поддеть снизу и ощупать выскальзывающий печеночный край. В то же время необходимо избегать «ныряющих» и резких движений пальпирующей руки.
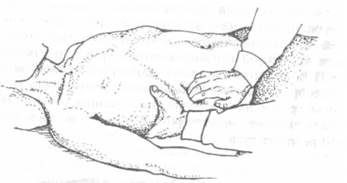
Рис. 14. Бимануальная пальпация печени
Исследование повторяют несколько раз, а кроме того, проводят пальпацию аналогичным образом в положении больного стоя с несколько наклоненным вперед туловищем. Если удалось ощупать печень, то необходимо определить ширину ее края, выступающего из-под реберной дуги, его форму (острый или закругленный), ровность контура, консистенцию (плотность), наличие болезненности. При значительном увеличении печени отмечают характер ее поверхности (гладкая или бугристая).
В норме печень, как правило, не выступает из-под реберной дуги и не пальпируется. Однако при наличии висцероптоза, а также при опущении печени, обусловленном другими причинами, во время пальпации, особенно в вертикальном положении тела, можно прощупать тонкий, слегка заостренный или закругленный, ровный, мягкий и безболезненный ее край, выступающий из-под реберной дуги не более чем на 1—1,5 см. Наряду с висцероптозом, нередко наблюдаемым у астеников, опущение печени может быть обусловлено повреждением ее связок в результате падения с высоты на ноги, после прыжков с парашютом и т. п.
В остальных случаях пальпируемый край печени свидетельствует об ее увеличении, причинами которого могут быть заболевания самой печени (гепатит, цирроз, рак), патологические состояния, затрудняющие отток желчи, застойная сердечная недостаточность, болезни системы крови, острые и хронические инфекции, системные иммуно-воспалительные процессы и др. Острый, слегка волнистый, плотный, безболезненный край характерен для цирроза печени. У больных раком печени край ее становится утолщенным, неровным, поверхность бугристой, консистенция твердой («каменистой плотности»), болезненность при этом может также отсутствовать. Чрезвычайно плотной печень бывает и при амилоидозе. Умеренно утолщенный, закругленный, ровный, мягкоэластической консистенции, болезненный край выявляется при увеличении печени вследствие воспалительного отека и клеточной инфильтрации ее паренхимы (гепатит), затруднения оттока желчи (холестаз) или застоя венозной крови (правожелудочковая или тотальная сердечная недостаточность). Наличие болезненности при пальпации печени зависит от темпа развития в ней патологического процесса, приводящего к растяжению глиссоновой капсулы, либо от присоединения перигепатита. Неровная поверхность печени в виде локального выпячивания бывает при очаговом поражении (эхинококкоз, сифилитическая гумма, абсцесс).
Наиболее значительное увеличение печени (гепатомегалия) наблюдается при циррозе, раке, амилоидозе, а также застойной сердечной недостаточности. При этом нижний край ее иногда достигает крыла подвздошной кости. В таких случаях нет необходимости в описанном методе глубокой пальпации, поскольку печень может быть исследована поверхностным ощупыванием. Если подобное увеличение ее вызвано застойной сердечной недостаточностью, то толчкообразное надавливание на область правого подреберья ведет к набуханию шейных вен — гепатоюгулярный рефлюкс (симптом Плеша).
После пальпаторного исследования печени определяют ее перкуторные размеры по Курлову: по правой срединно-ключичной линии, передней срединной линии и левой реберной дуге. Палец-плессиметр располагают параллельно искомой границе. Перкутируют от ясного (тимпанического) звука к тупому, используя тихие перкуторные удары. После каждой пары перкуторных ударов палец-плессиметр смещают на 0,5—1 см. Найденную границу отмечают по краю пальца-плессиметра, обращенному в сторону ясного (тимпанического) звука. Первый размер печени соответствует расстоянию между верхней и нижней ее границами по правой срединно-ключичной линии. На практике его находят, измерив расстояние между отметками дермографа, сделанными на коже при определении указанных границ печени на предыдущих этапах исследования, в частности перед перкуссией правой границы сердца (см. тему «Сердечно-сосудистая система») и перед пальпацией печени (см. выше). В норме это расстояние составляет 8—10 см. Напомним, что верхнюю границу печени находят перкуссией по грудной клетке в направлении сверху вниз, нижнюю — перкуссией по животу от уровня гребешковой линии в направлении снизу вверх. При этом палец-плессиметр располагают горизонтально, параллельно искомой границе.
При нахождении второго и третьего размеров печени верхнюю границу перкуторно не определяют ввиду близкого расположения сердечной тупости. В качестве условной верхней границы используют точку, образующуюся пересечением передней срединной линии и перпендикуляра, опущенного на нее из точки, соответствующей верхней границе печени по правой срединно-ключичной линии. Найденную таким образом на грудине условную верхнюю границу печени отмечают дермографом (обычно она соответствует основанию мечевидного отростка).
Для определения второго размера печени палец-плессиметр ставят на уровне пупка поперек передней срединной линии и перкутируют по ней в направлении мечевидного отростка до обнаружения границы перехода тимпанита в тупой звук (рис. 15, а). Затем измеряют расстояние от найденной нижней границы до условной верхней границы. В норме оно составляет 7—9 см.
При определении третьего размера печени палец-плессиметр средней фалангой ставят на левую реберную дугу в перпендикулярном ей направлении. Сохраняя такое положение пальца-плессиметра, перкутируют по реберной дуге от срединно-ключичной линии в направлении мечевидного отростка до появления тупого звука (рис. 15, б). После этого измеряют расстояние от найденной таким образом границы до условной верхней границы на грудине. В норме оно равняется 6—8 см. Запись размеров печени по Курлову производят в истории болезни следующим образом: 10—9—8 см.

Рис. 15. Исходное положение пальца-плессиметра и направление его перемещения при перкуторном определении второго (а) и третьего (б) размеров печени по Курлову; пунктирной линией показано, как находят условную верхнюю точку при определении этих размеров
Равномерное увеличение всех трех размеров печени свидетельствует о диффузном поражении органа. Как правило, при этом изменяется (опускается) только нижняя граница печени, поскольку данный орган в брюшной полости подвешен на связках. Существенное Увеличение какого-либо одного размера может указывать на наличие в печени локального патологического процесса, например, опухоли, эхинококкоза, абсцесса и др. Расширение верхней границы печеночной тупости при нормальном положении нижней ее границы чаще всего бывает кажущимся и вызвано такими причинами, как обширная пневмоническая инфильтрация в нижней доле правого легкого, выпот в правую плевральную полость или поддиафрагмальный абсцесс. Уменьшение всех трех размеров печени может выявляться при тяжелом гепатите (острая желтая атрофия печени) либо при атрофическом варианте цирроза печени. Одновременное умеренное смещение вниз верхней и нижней печеночных границ наблюдается при опущении печени, эмфиземе легких, пневмотораксе. Равномерная приподнятость нижней и верхней границ печени чаще всего вызвана повышением внутрибрюшного давления (асцит, метеоризм, ожирение, беременность), реже рубцовым сморщиванием или резекцией правого легкого. У больных с прободением (перфорацией) желудка или кишки и выходом газа в брюшную полость при перкуссии над всей поверхностью печени определяется тимпанический звук.
Желчный пузырь расположен на нижней поверхности печени и имеет мягкую консистенцию, поэтому в норме он не доступен пальпации. Проекция желчного пузыря на переднюю брюшную стенку соответствует месту пересечения наружного края правой прямой мышцы живота с реберной дугой или нижним краем увеличенной печени. Прощупать удается только значительно увеличенный желчный пузырь при его растяжении вследствие атонии стенок, переполнения камнями, гнойного воспаления (эмпиема), водянки и, реже, при опухолевом поражении. Обычно такой увеличенный желчный пузырь выявляется при пальпации печени. На вдохе он опускается вниз, обходит кончики пальпирующих пальцев и в это время может быть ощупан. Размеры желчного пузыря, его форма, к