ВВЕДЕНИЕ
Бронхиальная астма - хроническое воспалительное заболевание дыхательных путей, сопровождающееся их гиперреактивностью, которое проявляется повторными эпизодами одышки, затруднения дыхания, чувства сдавления в груди и кашля, возникающими преимущественно ночью или ранним утром. Эти эпизоды обычно связаны с распространённой, но не постоянной бронхиальной обструкцией, которая является обратимой либо спонтанно, либо под действием лечения.
Распространённость бронхиальной астмы в общей популяции составляет 4-10%, а среди детей - 10-15%. Преобладающий пол: дети до 10 лет - мужской, взрослые – женский.
Бронхиальная астма - заболевание неизлечимое. Основная цель терапии - поддержание нормального качества жизни, включая физическую активность.
Актуальность темы. Бронхиальная астма — бич человечества, ей страдают от 4 до 10% всех жителей земли.. По статистическим данным МЗ РФ возросло количество случаев заболеванаемости бронхиальной астмы, смертность и инвалидизация.
Цели лечения:
• достижение и поддержание контроля над симптомами болезни;
• предотвращение обострения заболевания;
• поддержание функции лёгких, по возможности близкой к нормальным величинам;
• поддержание нормального уровня активности, в том числе физической;
• исключение побочных эффектов противоастматических ЛС;
• предотвращение развития необратимой бронхиальной обструкции;
• предотвращение связанной с бронхиальной астмой смертности.
Целью курсовой работы является проведение маркетингового исследования ассортимента средств применяемых при бронхиальной астме и проведение углубленного товароведческого анализа наиболее актуального на данный момент лекарственного препарата.
|
|
Для реализации поставленной цели необходимо выполнить следующие задачи:
1. Рассмотреть ассортимент средств, применяемых при бронхиальной астме.
2. Изучить классификацию средств, применяемых при бронхиальной астме.
3. Привести фармакологическое описание наиболее часто применяемых в настоящее время лекарственных средств, бронхолитическим, противовоспалительным и противоаллергическим действием, с целью определения наиболее эффективного и безопасного из них.
4. Провести анкетирование среди провизоров, фармацевтов и потребителей.
5. Выбрать наиболее актуальный и используемый на данный момент препарат по результатам анкетирования.
6. Сделать углубленный товароведческий анализ выбранного в ходе исследования препарата.
7. Рассчитать показатели ассортимента выбранного антиастматического препарата.
8. Определить среднюю розничную и оптовую цену на выбранный лекарственный препарат.
9. Определить положение изучаемого препарата на современном фармацевтическом рынке.
Объектами исследования являются препараты, применяемые для лечения бронхиальной астмы.
Субъектами исследования являются провизоры, фармацевты и потребители.
Методы исследования – анкетирование, беседы,.
ГЛАВА 1 АНАЛИЗ СРЕДСТВ ПРИМЕНЯЕМЫХ ПРИ БРОНХИАЛЬНОЙ АСТМЕ (ЛИТЕРАТУРНЫЙ ОБЗОР)
Краткая характеристика бронхиальной астмы, как нозологической единицы
Бронхиальная астма – инфекционно – аллергическое заболевание, характеризующееся периодически возникающими приступами бронхоспазма и хроническим воспалительным процессом в стенке бронхов. Хроническое воспаление приводит к повреждению эпителия дыхательных путей и развитию гиперреактивности бронхов. В результате увеличивается чувствительность бронхов к стимулирующим факторам (вдыхание холодного воздуха, воздействие аллергенов). К наиболее распространенным в окружающей среде аллергенам относят пыльцу растений, домашнюю пыль, химические вещества (сернистый газ), инфекционные агенты, пищевые аллергены и т.д. Их воздействие приводит к возникновению бронхоспазма, проявляющегося в виде характерных приступов удушья (экспираторная одышка) (Рисунок 1).
|
|
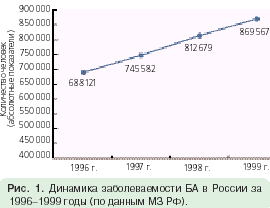
Рисунок 1 – Динамика заболеваемости БА в России за 2012-2015 годы (по данным МЗ РФ).
Этиология. В развитии бронхиальной астмы значительную роль играют аллергический и аутоиммунный процессы. Аллергический компонент заболевания развивается по механизму реакции гиперчувствительности немедленного типа. Определенное место в этиологии бронхиальной астмы занимают метеорологические факторы (холодный воздух), а также наследственная отягощенность, которая выявляется у 40—80%больных (чаще у детей), нервно-психическиефакторы и стрессовые воздействия.
Патогенез. Антигены, при попадании в организм, поглощаются макрофагами и это вызывает ряд последовательных реакций, которые приводят к активации пролиферации В-лимфоцитов и их дифференцировке в плазматические клетки, продуцирующие антитела, в том числе IgE. Антитела циркулируют в системном кровотоке и при повторном попадании в организм того же антигена, связывают его и выводят из организма. Пролиферация и дифференцировка В-лимфоцитов регулируется интерлейкинами (ИЛ), которые вырабатываются сенсибилизированными макрофагами и регуляторными Т-лимфоцитами, так называемыми Т-хелперами. Т-хелперы выделяют различные ИЛ, в том числе ИЛ-3, увеличивающий клон тучных клеток, ИЛ-5, увеличивающий клон эозинофилов и др. ИЛ-4 стимулирует пролиферацию и дифференцировку В-лимфоцитов (и, следовательно, продукцию IgE). Кроме того, ИЛ-4 вызывает сенсибилизацию тучных клеток и базофилов, т. е. экспрессию в их мембранах рецепторов к IgE. Эти рецепторы называют Fсε-рецепторами и делят на высокоаффинные FcεRI и низкоаффинные FcεRII. С высокоаффинными рецепторами FcεRI связываются IgE. При взаимодействии антигена с IgE, фиксированными на поверхности тучных клеток, происходит дегрануляция тучных клеток, из них выделяются биологически активные вещества, обладающие разными свойствами. Во-первых, вещества с бронхоконстрикторными свойствами (вызывающие брон- хоспазм), к которым относят цистеиниловые лейкотриены LtC4, LtD4, LtE4 (медленно реагирующая субстанция анафилаксии), фактор активации тромбоцитов, гистамин и др. Во-вторых, вещества с хемотоксическими свойствами, вызывающие эозинофильную инфильтрацию бронхов (лейкотриен B4, фактор активации тромбоцитов). В-третьих, вещества, с проаллергическими и провоспалительными свойствами (простагландины Е2, I2 D2, гистамин, брадикинин, лейкотриены, фактор активации тромбоцитов). Эти вещества расширяют кровеносные сосуды и повышают их проницаемость, вызывая отек слизистой оболочки, способствуют инфильтрации слизистой оболочки бронхов лейкоцитами (в том числе эозинофилами). Из активированных эозинофилов выделяются вещества, обладающие цитотоксическими свойствами (эозинофильные белки), повреждающие эпителиальные клетки. Таким образом эти вещества поддерживают воспалительный процесс в бронхах, на фоне которого развивается гиперреактивность бронхов к факторам, вызывающим бронхоспазм.
|
|
Классификация. В зависимости от вида аллергена, вызвавшего сенсибилизацию организма (инфекционный или неинфекционный), различают атоническую (неинфекционно-аллергическую) и инфекционно-аллергическую формы бронхиальной астмы. При выявлении сенсибилизации как к инфекционным, так и к неинфекционным аллергенам говорят о смешанной форме заболевания. В зарубежной литературе атопическую форму бронхиальной астмы принято называть экзогенной, а инфекционно-аллергическуюформу — эндогенной бронхиальной астмой. Код по МКБ-10 — J45.
Клиническая картина. В развитии приступа бронхиальной астмы принято различать три периода: период предвестников, период разгара и период обратного развития приступа.
Период предвестников (продромальный период) чаще встречается у больных с инфекционно аллергической формой бронхиальной астмы и проявляется вазомоторными реакциями слизистой оболочки носа (чиханье, обильные водянистые выделения), кашлем, одышкой. В дальнейшем (а иногда внезапно, без периода предвестников) у больных появляется ощущение заложенности в грудной клетке, мешающее им свободно дышать. Вдох становится коротким, а выдох, наоборот, продолжительным, шумным, сопровождающимся громкими свистящими хрипами, слышными на расстоянии. Появляется кашель с трудноотделяемой вязкой мокротой. С целью облегчения дыхания больной принимает вынужденное положение (чаще сидя) с наклоном туловища вперед, опираясь локтями на спинку стула или колени.
В период разгара (во время приступа) лицо становится одутловатым, в фазу выдоха может наблюдаться набухание вен шеи. Грудная клетка как бы застывает в положении максимального вдоха. В акте дыхания участвуют вспомогательные дыхательные мышцы, помогающие преодолеть существующее сопротивление выдоху. При перкуссии грудной клетки отмечают коробочный звук, смещение вниз нижних границ легких и резкое ограничение их подвижности. Над легкими выслушивают ослабленное везикулярное дыхание с удлиненным выдохом и большое количество распространенных сухих (преимущественно свистящих) хрипов. Поперечник абсолютной тупости сердца значительно уменьшается за счет резкого расширения легких, отмечаются приглушенность тонов, тахикардия, акцент II тона над легочной артерией.
В период обратного развития приступа улучшается отхождение мокроты, в легких уменьшается количество сухих хрипов, удушье постепенно проходит.
Течение и осложнения. Бронхиальная астма протекает обычно с чередованием периодов обострения и ремиссии. При этом тяжесть ее течения может быть различной.
При легком течении обострения заболевания возникают не чаще 2—3раз в год и, как правило, хорошо поддаются амбулаторному лечению. При средне-тяжелом течении обострения бронхиальной астмы возникают 3—4раза в год и уже требуют стационарного лечения. Тяжелое течение бронхиальной астмы характеризуется частыми (более 5 раз в год) и длительными обострениями заболевания с кратковременными периодами ремиссии или их полным отсутствием. При тяжелом течении могут возникнуть гормонозависимые и гормоно-резистентные формы заболевания.
Бронхиальная астма часто осложняется возникновением эмфиземы легких с присоединением вторичной легочно-сердечной недостаточности.
| Легочные Внелегочные |
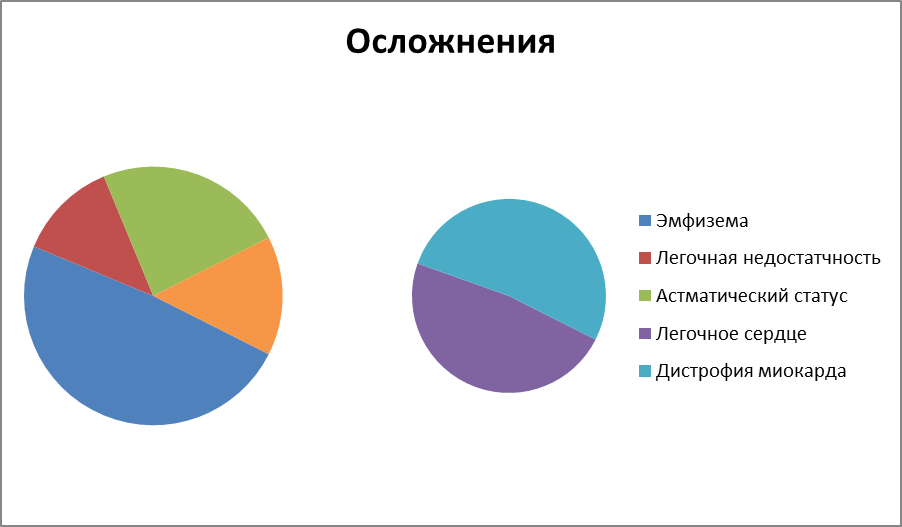
Диаграмма 1- Осложнения
Очень серьезным осложнением бронхиальной астмы является астматическое состояние, или астматический статус (status asthmaticus). К его развитию могут привести передозировкаβ -адреностимуляторов,слишком быстрое уменьшение дозы глюкокортикостероидов, контакт с массивной дозой аллергена и т. д. В развитии астматического статуса выделяют три стадии.
Стадия I (начальная, или стадия относительной компенсации) представляет собой затянувшийся свыше 12 ч и некупирующийся приступ удушья. У больных развивается резистентность к бронхолитическим препаратам, перестает отходить мокрота. Вследствие гипервентиляции возникают гипокапния и компенсированный алкалоз.
Стадия II (стадия декомпенсации) характеризуется резким нарушением дренажной функции бронхов. Просвет их забивается вязкой слизью, в связи с чем исчезают прежде хорошо выслушиваемые сухие хрипы (стадия, или синдром, «немого легкого»). Нарушается газовый состав крови, возникают гипоксемия (Рао2 снижается до50—60мм рт. ст.), гиперкапния (РаСО2возрастает до 60—80мм рт. ст.).
При отсутствии эффективных лечебных мероприятий развивается III стадия астматического статуса — стадия гиперкапнической комы. В результате прогрессирования гипоксемии, гиперкапнии и ацидоза (РаО2 падает ниже 40 мм рт.ст., РаСО2 становится выше 90 мм рт.ст.) возникают тяжелые неврологические, в том числе церебральные, расстройства, гемодинамические нарушения и может наступить смерть больного [1][2][3][4][5][21][22].
1.2 Классификация средств, применяемых при бронхиальной астме[13][17]
Выделяют несколько групп лекарственных средств, применяемых при бронхиальной астме.
Бронхолитические средства:
- средства, стимулирующие β2-адренорецепторы;
- средства, блокирующие М-холинорецепторы;
- спазмолитики миотропного действия.
Средства с противовоспалительным и противоаллергическим действием:
- препараты глюкокортикоидов;
- стабилизаторы мембран тучных клеток;
Средства с антилейкотриеновым действием:
-блокаторы лейкотриеновых рецепторов;
-ингибиторы синтеза лейкотриенов (ингибиторы 5-липокси- геназы).
Препараты моноклональных антител к IgE.
1.3 Краткая характеристика основных препаратов, применяемых при бронхиальной астме[6][7][8][15][16][17][18]
Бронхолитические средства
Средства, стимулирующие β2-адренорецепторы:
В качестве бронхолитиков можно использовать селективные агонисты β2-адренорецепторов - фенотерол, сальбутамол, тербуталин, гексопреналин, салметерол, формотерол и кленбутерол, а также неселективные агонисты - орципреналин и изопреналин (стимулируют β1- и β2-адренорецепторы).
Среди бронхолитических препаратов группа веществ селективного действия используется наиболее часто. Данная группа препаратов имеет ряд положительных качеств: β2-адреномиметики удобны в применении (вводят ингаляционно), имеют короткий латентный период (несколько минут), высокую эффективность, препятствуют дегрануляции тучных клеток, а также способствуют отделению мокроты (увеличивают мукоцилиарный клиренс). Высокая эффективность β2-адреномиметиков при экспираторной одышке связана с тем, что они способны расширять мелкие бронхи. Кроме бронхолитического действия, β2-адреномиметики препятствуют дегрануляции тучных клеток. Это связано со снижением концентрации ионов Са2+ в тучных клетках (за счет повышения концентрации цАМФ в результате активации аденилатциклазы). Приступ бронхиальной астмы обычно заканчивается отхождением вязкой мокроты. β2-Адреномиметики облегчают отделение мокроты, что связано с устранением антигензависимого подавления мукоцилиарного транспорта и увеличением объема секреции вследствие расширения сосудов слизистой оболочки (Рисунок 2).
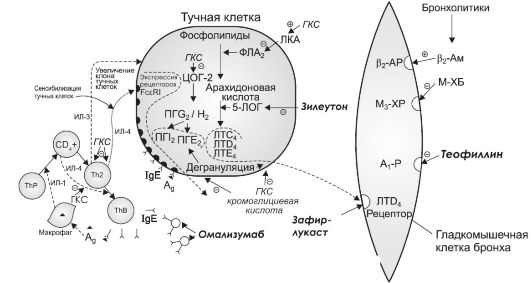
Рисунок 2 - Механизм действия средств, применяемых при бронхиальной астме.
Сальбутамол (вентодиск*, вентолин*), фенотерол (беротек*), тербуталин (бриканил*), гексопреналин (ипрадол*) действуют от 4 до 6 ч. Бронхолитическое действие начинается быстро (латентный период 2-5 мин) и достигает максимума через 40-60 мин. Эти препараты можно использовать для купирования и профилактики бронхоспазма (Рисунок 3).

| Рисунок 3 – Лекарственный препарат Сальбутамол, дозированная аэрозоль 100 мкг 200 доз. |
Наряду с бронхолитическим действием все перечисленные препараты оказывают также токолитическое действие. Побочные эффекты: снижение артериального давления, тахикардия, мышечный тремор, отек слизистой оболочки бронхов, потливость, тошнота, рвота.
В ряде ситуаций для купирования бронхоспазма в качестве средства скорой помощи применяют адреналин (стимулирует β1-, β2-, α1-, а2-адренорецепторы). Чтобы бронхолитический эффект адреналина не сопровождался выраженным прессорным действием, препарат следует вводить подкожно. Характерный набор свойств (прессорное действие в комбинации с бронхолитическим) делает адреналин средством выбора при анафилактическом шоке (при этом для достижения выраженного прессорного эффекта препарат вводят внутривенно).
Средства, блокирующие М-холинорецепторы
Как бронхолитики, М-холиноблокаторы уступают по эффективности β2-aдреномиметикaм. Это обусловлено несколькими причинами. Во-первых, распределение М-холинорецепторов в бронхиальном дереве таково, что чем дистальнее расположен бронх, тем меньше в нем М-холинорецепторов (таким образом, М-холиноблокаторы устраняют спазм не столько мелких, сколько крупных бронхов). Во-вторых, снижение тонуса бронхов представляет собой результат блокады М3-холинорецепторов гладкомышечных клеток бронхов, в то же время на пресинаптической мембране холинергических синапсов находятся М2-холинорецепторы (ауторецепторы), блокада которых (по принципу обратной отрицательной связи) приводит к усилению выделения ацетилхолина в синаптическую щель. При повышении концентрации ацетилхолина в синаптической щели он конкурентно вытесняет М-холиноблокаторы из связи с М3-холинорецепторами на мембране гладкомышечных клеток, препятствуя его бронхолитическому действию. Кроме того, М-холиноблокаторы уменьшают секрецию бронхиальных желез, что при бронхиальной астме нежелательно (снижение объема секреции делает мокроту более вязкой и трудноотделяемой).
В связи с выше изложенным блокаторы М-холинорецепторов рассматривают как вспомогательные средства.
Ипратропия бромид (атровент*, итроп*) имеет в структуре четвертичный атом азота, и обладает низкой липофильностью, поэтому при ингаляционном применении практически не всасывается в системный кровоток. Бронхолитический эффект развивается через 30 мин после ингаляции, достигает максимума через 1,5-2 ч и продолжается 5-6 ч. Побочные эффекты: сухость во рту.
Системных побочных (атропиноподобных) эффектов практически не вызывает (Рисунок 4).

Рисунок 4- Лекарственный препарат Атровент, дозированная аэрозоль 10 мл 200 доз.
Спазмолитики миотропного действия
К бронхолитикам миотропного действия относят метилксантины: теофиллин и аминофиллин.
Аминофиллин (эуфиллин*) представляет собой смесь 80% теофиллина и 20% этилендиамина, что обусловливает более легкую растворимость этого вещества в воде. Метилксантины как бронхолитические средства не уступают по эффективности β2-aдреномиметикaм, но в отличие от β2-aдреномиметиков их не вводят ингаляционно (Рисунок 5).

Рисунок 5 – Лекарственный препарат Эуфиллин 30 таблеток по 150 мг.
Механизм бронхолитического действия метилксантинов связывают с блокадой аденозиновых А1-рецепторов гладкомышечных клеток, а также с неизбирательным ингибированием фосфодиэстеразы (типов III, IV). Угнетение фосфодиэстеразы в гладкомышечных клетках бронхов приводит к накоплению в клетках цАМФ и снижению внутриклеточной концентрации Са2+, в результате в клетках уменьшается активность киназы легких цепей миозина и нарушается взаимодействие актина и миозина. Это приводит к расслаблению гладких мышц бронхов (спазмолитическое действие).
Аналогичным образом теофиллин действует на гладкие мышцы кровеносных сосудов, вызывая расширение сосудов. Под действием теофиллина в тучных клетках также увеличивается концентрация цАМФ (за счет угнетения фосфодиэстеразы IV) и снижается концентрация Са2+. Это препятствует дегрануляции тучных клеток и высвобождению медиаторов воспаления и аллергии. Ингибирование фосфодиэстеразы в кардиомиоцитах (фосфодиэстераза III) приводит к накоплению в них цАМФ и повышению концентрации Са2+ (повышение силы сердечных сокращений, тахикардия. Кроме того, теофиллин оказывает слабое антиагрегантное и диуретическое действие. При приеме внутрь быстро и полно всасывается из кишечника (биодоступность выше 90%). Максимальная концентрация в крови достигается через 2 ч. Метаболизируется в печени с образованием неактивных метаболитов. Скорость метаболизма и продолжительность действия неодинаковы у разных пациентов (в среднем - около 6 ч). Побочные эффекты: беспокойство, нарушение сна, тремор, головная боль (связаны с блокадой аденозиновых рецепторов в ЦНС), тахикардия, аритмии (связаны с блокадой аденозиновых рецепторов сердца и ингибированием фосфодиэстеразы III), тошнота, рвота, понос. Разработаны таблетированные лекарственные формы теофиллина пролонгированного действия: эуфиллин ретард Н*, эуфилонг*, уни-дур*, вентакс*, спофиллин ретард*, теопэк*, теодур* и др. Ретардформа отличается более медленным высвобождением действующего начала в системный кровоток. При применении пролонгированных форм теофиллина максимальная концентрация достигается через 6 ч, а общая продолжительность действия увеличивается до 12 ч. К пролонгированным формам аминофиллина можно отнести ректальные суппозитории (применяют по 360 мг 2 раза в сутки).
Для ингаляций применяют дитэк* (дозированный аэрозоль, содержащий в 1 дозе 50 мкг фенотерола и 1 мг кромоглициевой кислоты), инталплюс* (дозированный аэрозоль, содержащий в 1 дозе салбутамола 100 мкг и динатриевой соли кромоглициевой кислоты 1 мг), беродуал* (раствор для ингаляций и дозированный аэрозоль, содержащий в 1 дозе фенотерола гидробромида 50 мкг и ипратропия бромида 20 мкг).
Для применения внутрь используют таблетки теофедрин Н* (одна таблетка содержит теофиллина 100 мг, эфедрина гидрохлорида 20 мг, экстракта красавки сухого 3 мг, парацетамола 200 мг, фенобарбитала 20 мг, цитизина 100 мкг); капсулы и сироп Трисолвин* (1 капсула содержит: теофиллина безводного 60 мг, гвайфенезина 100 мг, амброксола 30 мг; 5 мл сиропа содержат: теофиллина безводного 50 мг, гвайфенезина 30 мг, амброксола 15 мг.
Средства с противовоспалительным и противоаллергическим действием
Препараты глюкокортикоидов:
Глюкокортикоиды имеют сложный механизм антиастматического действия, в котором можно выделить несколько компонентов: противовоспалительное, противоаллергическое и иммуносупрессивное.
Противовоспалительное действие глюкокортикоидов имеет несколько механизмов. За счет экспрессии соответствующего гена они стимулируют продукцию липокортинов, естественных ингибиторов фосфолипазы А2, что приводит к уменьшению продукции в тучных клетках фактора активации тромбоцитов, лейкотриенов и простагландинов. Кроме того, глюкокортикоиды подавляют синтез ЦОГ-2 (за счет репрессии соответствующего гена), что также приводит к снижению синтеза простагландинов в очаге воспаления. Глюкокортикоиды угнетают синтез молекул межклеточной адгезии, что затрудняет проникновение моноцитов и лейкоцитов в очаг воспаления. Все это приводит к уменьшению воспалительной реакции, препятствует развитию гиперреактивности бронхов и возникновению бронхоспазма.
Глюкокортикоиды оказывают иммуносупрессивное действие, угнетая продукцию ИЛ (за счет репрессии соответствующих генов), в том числе ИЛ-1, ИЛ-2 и ИЛ-4 и др. В связи с этим они подавляют пролиферацию и дифференцировку В-лимфоцитов и препятствуют образованию антител, в том числе IgE.
Глюкокортикоиды уменьшают количество и сенсибилизацию тучных клеток (за счет уменьшения продукции ИЛ-3 и ИЛ-4), препятствуют биосинтезу в тучных клетках цистеиниловых лейкотриенов (за счет активации липокортина-1 и угнетения фосфолипазы А2), а также стабилизируют мембраны тучных клеток, препятствуя их дегрануляции. Глюкокортикоиды для резорбтивного действия (преднизолон, дексаметазон, бетаметазон и т.д.) высоко эффективны при бронхиальной астме. Однако большое количество возникающих при этом побочных эффектов делает целесообразным использование препаратов глюкокортикоидов для ингаляционного введения. К препаратам этой группы относят беклометазон, флутиказон, флунизолид и будесонид. Эти препараты практически не всасываются в системный кровоток, вследствие чего удается избежать побочных эффектов, связанных с их резорбтивным действием. Антиастматическое действие глюкокортикоидов нарастает постепенно при их регулярном применении. Используют их обычно для систематического лечения. В последние годы эти препараты стали выпускаться в порошковых (не содержащих фреона) дозированных аэрозолях, активируемых вдохом.
Беклометазон выпускают в ингаляторах различных модификаций: бекотид* (дозированный аэрозоль, 200 доз), беклазон* (дозированный аэрозоль, 200 доз во флаконе), беклазон - легкое дыхание* (дозированный аэрозоль, 200 доз во флаконе с оптимизатором дозы), бекломет-изихалер* (порошок для ингаляций, 200 доз в дозирующем устройстве изихалер), бекодиск* (порошок для ингаляций, 120 доз в комплекте с дискхалером). Беклометазон применяют главным образом для профилактики приступов бронхоспазма. Эффективен только при регулярном применении(Рисунок 6).

Рисунок 6 – Лекарственный препарат Беклометазон, дозированная аэрозоль 250мкг 200доз.
Эффект развивается постепенно и достигает максимума на 5-7-е сутки от начала использования. Обладает выраженным противоаллергическим, противовоспалительным и противоотечным действием. Уменьшает эозинофильную инфильтрацию легочной ткани, снижает гиперреактивность бронхов, улучшает показатели функции внешнего дыхания, восстанавливает чувствительность бронхов к бронхолитическим средствам. Применяют 2-4 раза в сутки. Поддерживающая доза 100-200 мкг. Побочное действие: дисфония (изменение или охриплость голоса), чувство жжения в зеве и гортани, крайне редко – парадоксальный бронхоспазм. При длительном применении может развиться кандидамикоз ротовой полости и глотки. Кроме того, препараты беклометазона (беконазе*) могут применяться для лечения аллергического ринита.
При ингаляционном применении глюкокортикоидов нельзя исключить их системную абсорбцию и риск угнетения инкреции эндогенных глюкокортикоидов (по механизму обратной отрицательной связи). Непрерывно ведется изыскание более совершенных препаратов глюкокортикоидов, одна из новых групп - «мягкие» глюкокортикоиды. К ним относят лотепрендола этабонат (применяющийся в офтальмологии) и циклесонид, рекомендующийся к применению при бронхиальной астме.
Стабилизаторы мембран тучных клеток:
К препаратам этой группы относятся: кромоглициевая кислота, недокромил, кетотифен.
Кетотифен (задитен*, зетифен*) имеет свойства стабилизатора мембран тучных клеток, препятствуя входу в них ионов кальция и блокатора Н1-рецепторов. В связи с этим уменьшается дегрануляция сенсибилизированных тучных клеток (прекращается высвобождение лейкотриенов, фактора активации тромбоцитов, гистамина и других медиаторов) (Рисунок 7).
Рисунок 7 – Лекарственный препарат Кетотифен 30таблеток по 1 мг.
Практически полностью всасывается из кишечника. Не очень высокая биодоступность (около 50%) объясняется эффектом первого прохождения через печень; t1/2 3-5 ч. Применяют внутрь по 1 мг 2 раза в сутки (во время еды). Побочные эффекты: седативное действие, замедление психомоторных реакций, сонливость, сухость во рту, увеличение массы тела, тромбоцитопения.
Средства с антилейкотриеновым действием:
Блокаторы лейкотриеновых рецепторов:
Бронхоспазм, вызываемый цистеинилсодержащими лейкотриенами LTC4, LTD4 и LTE4 (ранее известными как медленно реагирующая субстанциия анафилаксии), - это результат стимуляции специфических лейкотриеновых рецепторов бронхиол (LTD4-рецепторы). Устраняют бронхоконстрикторное действие лейкотриенов конкурентные блокаторы лейкотриеновых рецепторов (см. рис. 17-1). К ним относят: зафирлукаст, монтелукаст, пранлукаст.
Зафирлукаст (аколат*) не только устраняет бронхоспазм, вызываемый цистеиниловыми лейкотриенами (LTC4 LTD4 LTE4), но и оказывает противовоспалительное действие, уменьшая проницаемость сосудов, экссудацию и отек слизистой оболочки бронхов. Из кишечника всасывается медленно и неполно. t1/2 около 10 ч (Рисунок 8).
Рисунок 8 – Лекарственный препарат Аколат 50 таблеток по 20 мг.
Применяют внутрь натощак (за 1 ч до еды) или через 2 ч после последнего приема пищи, 2 раза в сутки. Действие препарата развивается медленно, около суток, поэтому зафирлукаст применяют для профилактики приступов бронхиальной астмы, при длительном лечении бронхиальной астмы. Применяют его также при аллергическом рините. Побочные эффекты: диспепсия, фарингит, гастрит, головная боль. Зафирлукаст ингибирует микросомальные ферменты печени, поэтому удлиняет действие некоторых лекарственных средств.
Ингибиторы синтеза лейкотриенов:
Зилеутон избирательно угнетает 5-липоксигеназу, препятствуя биосинтезу лейкотриенов. Применяют внутрь, зилеутон быстро всасывается из кишечника, t1/2 1-2,3 ч. Механизм действия препарата определяет основную сферу его применения: профилактика приступов бронхоспазма при бронхиальной астме и профилактика бронхоспазма, вызванного применением нестероидных противовоспалительных средств (Рисунок 9).

Рисунок 9 - Лекарственный препарат Зилеутон 120 таблеток по 600 мг.
Неизбирательные ингибиторы ЦОГ (особенно ацетилсалициловая кислота) могут спровоцировать бронхоспазм вследствие «субстратного шунтирования» арахидоновой кислоты (накапливающаяся при угнетении ЦОГ арахидоновая кислота расходуется на биосинтез лейкотриенов, которые и вызывают бронхоспазм).
Побочные эффекты: лихорадка, миалгия, диспепсия, головокружение.
Препараты моноклональных антител к IgE
Омализумаб (ксолаир*) - препарат рекомбинантных человеческих моноклональных антител к IgE. Омализумаб связывается с циркулирующими в плазме крови IgE и уменьшает их количество, тем самым он препятствует связыванию IgE с высокоаффинными рецепторами FcεRI на мембранах тучных клеток. Кроме того, при регулярном применении омализумаба, количество FcεRI в мембранах тучных клеток уменьшается. Вероятно, это вторичная реакция на уменьшение количества IgE в плазме крови. Омализумаб не связывается с уже фиксированными к тучным клеткам антителами и не вызывает агглютинацию тучных клеток. При применении препарата урежаются приступы и восстанавливается чувствительность к ингаляционным глюкокортикоидам (что особенно ценно при развитии резистентности к глюкокортикоидам). Препарат вводят подкожно в дозе 150-375 мг один раз в 2-4 нед. В качестве побочных эффектов наблюдают инфекции верхних дыхательных путей (в том числе вирусные) и осложнения в местах инъекций (покраснение, боль и зуд). Возможны также головная боль и аллергические реакции (Рисунок 10).
Рисунок 10- Лекарственный препарат Омализумаб 150 мг.
Сравнительная характеристика наиболее часто используемых препаратов для купирования приступов бронхиальной астмы представлена в таблице 1.
Таблица 1
| Лекарственный препарат Показатель | Бронходилатирующий эффект | Увеличивает ЖЕЛ | Влияние на ССС | Улучшение отхождения мокроты | Предотвращение выделение гистамина | Всасывание из ЖКТ |
| Сальбутамол | ++++ | +++ | - | +++ | ++ | ++++ |
| Беродуал | ++++ | +++ | + | ++ | + | ++++ |
| Беротек | +++ | ++ | + | ++ | - | +++ |
| Атровент | +++ | ++ | + | +++ | ++ | ++++ |
| Беклометазон | ++ | + | _ | + | ++ | ++ |
| Кетотифен | +++ | + | _ | _ | +++ | +++ |
| Зафирлукаст | +++ | + | _ | + | + | ++ |
| Ксолаир | +++ | + | _ | + | + | ++ |
| Зилеутон | ++ | + | _ | + | ++ | ++ |
Из таблицы видно, что наиболее эффективным для купирования приступов бронхиальной астмы и устранения симптомокомплекса, а так же более безопасным является лекарственный препарат Сальбутамол, дозированная аэрозоль 100 мкг 200 доз.
ВЫВОДЫПО ГЛАВЕ 1
1. Анализ литературных данных свидетельствует о том, что в научно-практической медицине и фармации широко используются средства, для лечения и профилактики бронхиальной астмы.
2. Современная фармация обладает обширным арсеналом лекарственных препаратов для лечения бронхиальной астмы.
3. При выборе рационального лечения бронхиальной астмы необходимо учитывать стадию и течение бронхиальной астмы.
4. Все использующиеся препараты для лечения бронхиальной астмы достаточно эффективны, однако следует строго учитывать противопоказания.
5. В результате сравнительной характеристики наиболее часто используемых препаратов для купирования приступов бронхиальной астмы, более выраженным бронхолитическим и безопасным действием обладает – Сальбутамол, дозированная аэрозоль 100 мкг 200 доз.
ГЛАВА 2 МАРКЕТИНГОВЫЕ ИССЛЕДОВАНИЯ С УГЛУБЛЕННЫМ ТОВАРОВЕДЧЕСКИМ АНАЛИЗОМ ЛЕКАРСТВЕННОГО ПРЕПАРАТА САЛЬБУТАМОЛ, ДОЗИРОВАННАЯ АЭРОЗОЛЬ 100 мкг 200 доз (ЭКСПЕРИМЕНТАЛЬНАЯ ЧАСТЬ)
Для выбора лекарственного препарата и его углубленного товароведческого анализа было проведено анкетирование среди потребителей, провизоров и фармацевтов (приложение 1 и 2). Исследования проводились в семи аптеках городов Владикавказа и Дигоры:
1. Аптека ООО «Здоровье». Республика Северная Осетия - Алания, Дигорский р-н, г. Дигора, ул. Сталина, 49.
2. Аптека ООО «ФармЛюкс». Республика Северная Осетия –Алания, Дигорский район, г. Дигора ул. Сталина,40.
3. Аптека ООО «Сивилла». Республика Северная Осетия- Алания, г. Владикавказ, ул. Куйбышева,89.
4. Аптека ЗАО «Надежда». Республика Северная Осетия – Алания, г. Владикавказ, ул. Кирова,62.
5. Аптека ООО «Союз». Республика Северная Осетия – Алания, г. Владикавказ, ул. Ватутина, 58.
6. Аптека ООО «Целитель». Республика Северная Осетия- Алания, г. Владикавказ, ул. Кирова,30
7. Аптека «Оптима». Республика Северная Осетия – Алания, г. Владикавказ, ул. Доватора,256.
Было проведено анкетирование среди 7 провизоров и 10 респондентов. По результатам анкетирования провизоров, было выявлено, что наиболее часто рекомендуемым и приобретаемым препаратом при бронхиальной астме является лекарственный препарат Сальбутамол, дозированная аэрозоль 100 мкг 200 доз. А большинство респондентов, из которых 70% женщины, 30% мужчины, так же отдали предпочтение лекарственному препарату Сальбутамол, дозированная аэрозоль 100 мкг 200 доз.
В результате анкетирования респондентов была выявлена зависимость частоты выбора препарата в зависимости от возраста и пола, представленная в Диаграмме 2.
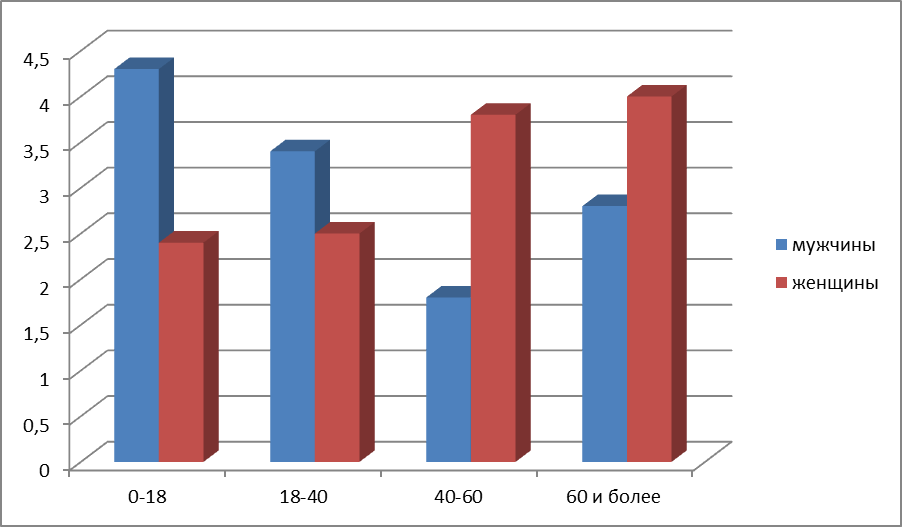
Диаграмма 2 - Выбор препарата Сальбутамол, дозированная аэрозоль 100 мкг 200 доз, в зависимости от возраста и пола потребителя.
В возрастном промежутке от 0-18 чаще ЛП Сальбутамол, дозированная аэрозоль 100 мкг 200 доз приобретают мужчины, от 18-40 – также мужчины, от 40-60 – женщины, от 60 и более –женщины.
Ситуационный анализ
Анализ ситуации на российском рынке проводится по шести переменным маркетингового комплекса:
ü «PEOPLE» (потребитель)
ü «PRODUCT» (продукт)
ü «PRODUCER»(производитель)
ü «PRICE»(цена)
ü «PLACE»(место)
ü «PROMOTION»(продвижение)
Продукт
А. Товароведческий анализ лекарственных препаратов на основе
лекарственного средства
2.1.1 Состав действующего вещества (или веществ)[11]
А) Химическая характеристика:
Химическое название: альфа1-[[(1,1-Диметилэтил)амино]метил]-4-гидрокси-1,3-бензолдиметанол (в виде сульфата или гемисукцината). Сальбутамола сульфат — белый кристаллический порошок без запаха. Легко растворим в воде (1:4), мало растворим в этаноле, хлороформе и эфире. Основное действующее вещество препарата - сальбутамол (на 100 мг - 0,0725 мг). Вспомогательное вещество – цетилолеат (на 100 мг - 0,1449 мг). В составе аэрозольной формы присутствуют следующие компоненты: фтортрихлорметан (на 100 мг - 35,64 мг), дифтодихлорметан (на 100 мг - 64,15 мг), а также олеиновая кислота и этанол.
Б) Наименование:
Международное непатентованное наименование: Сальбутамол.