Цель работы: изучение биофизических основ измерения артериального давления (АД); корректное измерение АД наиболее распространёнными методами, в том числе, методом Короткова; освоить методику сравнения параметров двух выборок методом проверки статистических гипотез.
Оборудование: тонометр, фонендоскоп и др. оборудование для измерения АД; статистические таблицы.
Теория работы
Контроль АД лежит в основе диагностики многих заболеваний, в том числе и такого распространённого, как артериальная гипертензия (современное название гипертонии), которая встречается у ≈40% взрослого населения. Согласно мнению экспертов ВОЗ, нормальное систолическое АД должно быть ниже 140 мм рт. ст., а диастолическое - ниже 90 мм рт.ст. независимо от возраста и пола (классификацию уровней АД см. в таблице 1):
Таблица 1
| Категории | Систолич. давление | Диастолич. давление |
| Нормальное | Менее 130 | Менее 85 |
| Повышенное нормальное | 130-139 | 85-89 |
| Артериальная гипертензия | ||
| Степень I | 140-159 | 90-99 |
| Степень II | 160-179 | 100-109 |
| Степень III | Более 180 | Более 110 |
Уровень кровяного давления формируется и поддерживается благодаря взаимодействию двух факторов: 1) нейрогуморального (регулирующее воздействие мозга на силу и частоту пульса и ширину кровеносных сосудов) и 2) гемодинамического (объём крови в сосудистой системе, сопротивление сосудов, вязкость крови), непосредственно определяющего величину АД.
Рассмотрим некоторые законы гидродинамики, лежащие в основе гемодина- мического фактора АД.
Левая и правая половины сердца (каждая половина состоит из предсердия и желудочка, соединённых между собой клапанами, - см. рис. 1) сообщаются между собой через кровеносные сосуды, образующие систему последовательно и параллельно соединённых трубок, обеспечивающих неразрывность потока крови.
Сердце сокращается как единое целое. Фаза сокращения (систола) длится примерно 0,3 с. Левый желудочек 1, сокращаясь, создаёт избыточное над атмосферным АД и выбрасывает артериальную кровь в аорту 2. Из неё кровь через капилляры 3 попадает во все органы, с возвращением венозной крови в период диастолы (расслабления) в правое предсердие 4 (большой круг кро 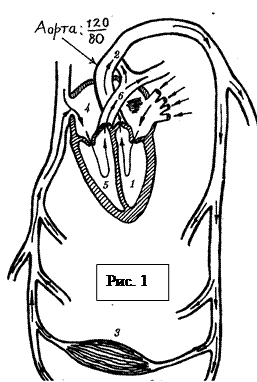 вообращения). Одновременно правый желудочек 5, сокращаясь, выбрасывает кровь в лёгочную артерию 6 под давлением в 5 раз меньше, чем в аорте, т. е. 120/5=24 мм рт. ст., образуя малый круг кровообращения. Сопротивление малого круга меньше, поэтому достаточно давления в 24 мм рт. ст.
вообращения). Одновременно правый желудочек 5, сокращаясь, выбрасывает кровь в лёгочную артерию 6 под давлением в 5 раз меньше, чем в аорте, т. е. 120/5=24 мм рт. ст., образуя малый круг кровообращения. Сопротивление малого круга меньше, поэтому достаточно давления в 24 мм рт. ст.
Диастола приводит к уменьшению избыточного давления в предсердиях и венах до 0 мм рт. ст., то есть до атмосферного. В результате большой круг кровообращения работает за счёт разности давлений 120-0=120 мм рт. ст., а малый 24-0=24 мм рт. ст., что и составляет 20% от мощности большого круга.
В аорте же давление при диастоле падает не до нуля, а до 80 мм рт. ст., что обеспечивает непрерывное продолжение движения крови по большому кругу кровообращения.
Итак, движение крови по сосудам обусловлено наличием разности давлений в начале и в конце сосудов. Основной причиной, создающей эту разность давлений в сосудах, является работа сердца. Другая причина движения крови по сосудам – это сокращение скелетных мышц (говорят, что мышцы – это «второе сердце»), что приводит к сдавливанию вен, и, благодаря наличию в них клапанов, наблюдается движение крови преимущественно в одну сторону – в сторону сердца. Кроме того, притоку крови к сердцу по венам способствует отрицательное давление в плевральной области.
Работа, выполняемая сердцем, в основном, обусловлена левым желудочком (работа правого ≈0,2 от работы левого). Работа, выполняемая левым желудочком Ал, складывается из работы 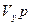 по нагнетанию крови в аорте (статический компонент) и работы по сообщению крови кинетической энергии mv2/2 (кинетический компонент):
по нагнетанию крови в аорте (статический компонент) и работы по сообщению крови кинетической энергии mv2/2 (кинетический компонент):
Ал=Vу p + mv2/2  (1)
(1)
где Vу=60 мл – ударный объём крови, выбрасываемый желудочком, v = 0,5 м/с – скорость крови в аорте, p = 16 к Па – среднее давление в аорте. Т.к. m=ρVу, где ρ = 1050 кг/м3 – плотность крови, то работа левого желудочка равна Ал = 0,81 Дж. С учётом правого желудочка работа всего сердца Ас = Ал·1,2 = 1 Дж.
Сосудистая система состоит из последовательно и параллельно соединённых участков, для которых выполняется условие неразрывности струи: s·v = const, откуда следует, что скорость течения крови в сосуде переменного сечения обратно пропорциональна площади этих сечений. Так, площадь сечения аорты в 600-800 раз меньше суммарной площади сечения капилляров – во столько же раз скорость течения в аорте (0,5 м/c) будет больше, чем скорость в капиллярах (0,0003-0,0005 м/с).
Для идеальной жидкости полная энергия некоторого объёма V при течении по трубе остаётся неизменной. Полная энергия складывается из потенциальной энергии давления pV (создаётся внешним источником – насосом), потенциальной mgh и кинетической mv2/2 энергий:
pV + mgh + mv2/2 = const (2)
Разделив правую и левую часть уравнения (2) на V, получим уравнение Бернулли:
p + ρgh + ρv2/2 = const (3)
Уравнение хорошо выполняется и для реальных жидкостей, внутреннее трение которых невелико. Величина р в (3) называется статическим давлением, ρgh – гидростатическое давление, ρv2/2 – динамическое давление. Кинетический компонент mv2/2 работы сердца составляет всего несколько процентов от величины общей работы сердца, т. к. сосудистая система обладает значительным сопротивлением, причём около 60-80℅ сопротивления сосудистого русла падает на артериолы и капилляры.
Падение давления в сосуде можно найти из уравнения Гагена – Пуазейля:
p0 – p = ∆p = Q·Z, (4)
где ∆p = p0 – p – разность давлений в начале (p0) и в конце (р) сосуда, Z= 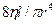 - гидравлическое сопротивление сосуда с радиусом r и длиной l, Q – объёмная скорость кровотока (объём, протекающий за 1 с через 1 м2 площади сечения). Q можно найти из формулы Пуазейля: Q = ∆p·π·r4/8ηl. Тогда, зная объёмную скорость кровотока Q, и величину сопротивления сосудов, можно из (4) найти давление крови р в любой точке сосудистой системы:
- гидравлическое сопротивление сосуда с радиусом r и длиной l, Q – объёмная скорость кровотока (объём, протекающий за 1 с через 1 м2 площади сечения). Q можно найти из формулы Пуазейля: Q = ∆p·π·r4/8ηl. Тогда, зная объёмную скорость кровотока Q, и величину сопротивления сосудов, можно из (4) найти давление крови р в любой точке сосудистой системы:
р = p0 - Q·Z, (5)
где p0 – давление крови в желудочке, Z – сопротивление сосудов между желудочком и данной точкой. Из (5) следует важный вывод: величина давления в любой точке сосудистой системы может регулироваться путём: 1) изменения начального давления p0 в сердце, 2) изменения объёмной скорости кровотока Q, 3) изменения сопротивления сосудов Z. Колебания p0 и Q могут происходить в результате изменения режима работы сердца, а изменения Z - за счёт изменения просвета сосудов.
Течение крови в сосудистой системе в норме имеет ламинарный характер. При физической нагрузке или в местах резкого сужения сосудов течение становится турбулентным, сопровождаясь звуковыми явлениями.
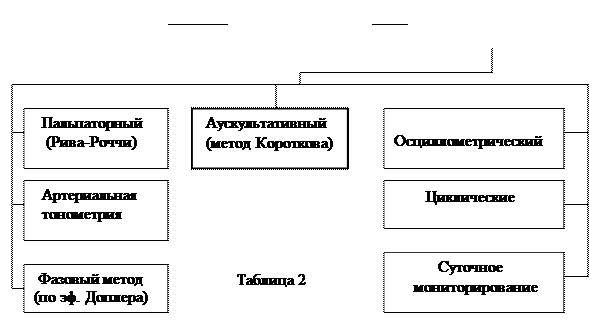
Для измерения АД используют прямые (непосредственные) и непрямые (косвенные) методы (см. таб. 2), среди которых известны следующие: пальпаторный, аускультативный, осциллометрический, тахоосциллографический и др. Рассмотрим наиболее распространённые из них.



Прямые методы.
Наиболее точным методом измерения АД является прямой внутриартериальный метод, а стандартом величины АД – давление крови в аорте. В хирургической практике прямое измерение давления в полости сердца производится методом катетеризации (рис. 2), т. е. введения через один из крупных сосудов тонкого зонда, на конце которого находится миниатюрный электроманометр диаметром 1-2 мм. Датчиком в нём служит силиконовое сопротивление, соединённое с мембраной, воспринимающей внешнее давление. Катетеризация кровеносных сосудов была впервые выполнена в 40-х годах 20 века и с тех пор является одним из важных методов получения информации о работе сердца.
Впервые АД было измерено английским священником А. Хейлзом в 1733 году: он соединил гибкой трубкой бедренную артерию лошади с длинной вертикальной латунной трубкой с открытым верхним концом. После снятия зажима на соединительной трубке, кровь заполнила латунную трубку и поднялась до высоты 2 м. Давление столба крови в трубке уравновешивалось артериальным давлением и составляло ≈20 кПа (у человека 16 кПа). Уровень крови в трубке колебался с частотой сокращений сердца. Позднее в 1834 году Пуазейль для уменьшения высоты поднятия крови приставил ртутный манометр к латунной трубке Хейлза (поэтому до сих пор АД измеряют в мм рт. ст.), а Людвиг, добавив поплавок, изобрёл кимограф, который позволил производить непрерывную запись давления крови.
Косвенные методы.
Бескровный метод измерения АД предложил в 1896 году итальянский врач С. Рива-Роччи. Метод предусматривает использование сфигмоманометра (от греческого sphygmos – импульс, толчок) и манжеты с ртутным манометром для измерения давления в ней. Его пальпаторный метод позволяет с определённой точностью определить только систолическое давление. Также как и в методе Короткова, в манжете, накладываемой на плечо (или бедро), создаётся давление, превышающее максимальное давление в лучевой артерии на 20-30 мм рт. ст., – при этом пульсация прекращается. Приоткрыв вентиль, медленно выпускают воздух из манжеты, отмечая пальпаторно на участке артерии ниже манжеты показания манометра в момент появления пульса, что и соответствует систолическому давлению. При дальнейшем снижении давления пульс становится всё более отчётливым, но в определённый момент его повышенная интенсивность исчезает и он приобретает обычные свойства. В момент последней сильной пульсовой волны манометр покажет величину диастолического АД. Однако, диастолическое давление определить этим метом значительно труднее, а систолическое АД, как правило, на 5-15 мм рт. ст. меньше, чем при аускультативном, поэтому метод Короткова используется повсеместно. Коротков видоизменил метод Рива-Роччи так, чтобы можно было точно измерять и диастолическое давление.
Русский врач Николай Сергеевич Коротков (1874-1920) был участником русско-японской войны 1905 г. (старший хирург в отделении Красного Креста). Наблюдая огромные кровопотери в военных действиях, он понял важность наличия быстрого и простого метода контроля АД. 5 ноября 1905 года Коротков выступил с докладом в Императорской военно-медицинской академии (всего 281 слово) о новом методе измерения АД, который, благодаря простоте и доступности, сразу же завоевал всеобщее признание. Во время 1-ой мировой войны продолжил работать хирургом, награждён орденом святой Анны за выдающиеся труды в помощи больным и раненым солдатам. Рассмотрим биофизические основы метода Короткова (рис. 3).
1). Между плечом и локтем на руку 2 накладывают манжету 1 на уровне сердца – в этом случае давление в артерии 3 совпадёт с давлением крови в ближайшей к сердцу части аорты. При этом избыточное давление ∆р воздуха в манжете отсутствует (А).
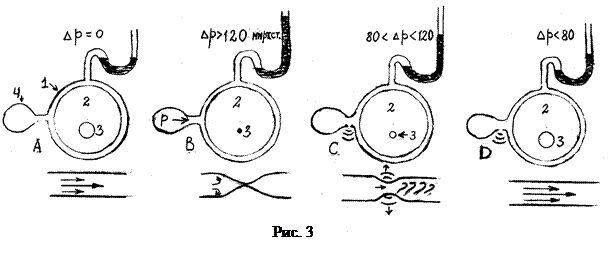 2). При закачивании воздуха в манжету с помощью груши 4 создаётся давление, сдавливающее плечевую артерию. Когда давление в манжете превысит систолическое (∆р>120 мм рт. ст. в норме), кровоток прекращается (В). Если рука расслаблена, то давление воздуха внутри манжеты примерно равно давлению в мягких тканях, соприкасающихся с манжетой (основная физическая идея метода).
2). При закачивании воздуха в манжету с помощью груши 4 создаётся давление, сдавливающее плечевую артерию. Когда давление в манжете превысит систолическое (∆р>120 мм рт. ст. в норме), кровоток прекращается (В). Если рука расслаблена, то давление воздуха внутри манжеты примерно равно давлению в мягких тканях, соприкасающихся с манжетой (основная физическая идея метода).
3). Выпуская воздух из манжеты с помощью клапана, уменьшают давление и в мягких тканях (С). Когда давление на артерию станет равным систолическому, кровь через неё начнёт проталкиваться. Это сопровождается шумами (тоны Короткова), прослушиваемыми в фонендоскоп, накладываемый на плечевую артерию в области плечевого сгиба. Тоны Короткова обусловлены а) вибрацией стенок артерии под действием толчков от порций крови, проталкиваемых через сжатый участок сосуда, что сопровождается образованием слабой ударной волны, б) на эти звуки накладываются шумы, вызванные турбулентностью потока крови, проходящей через сужение сосуда. На рисунке 4 прямая линия показывает изменение давление в манжете, а изменение давления в артерии условно показано в виде волны. На участках 1-2, 3-4, 5-6, 7-8, давление в артерии выше, чем в манжете, поэтому в точках 1,3,5,7,9, где давление в манжете и артерии уравнивается, артерия хлопком расправляется, приводя в колебание окружающие ткани с образованием тонов Короткова. Различают 5 фаз тонов Короткова (см. табл. 3).
4). И, наконец, когда давление в манжете станет меньше диастолического (точка 9 на рис. 4), артерия окончательно расправляется, кровоток прерываться перестаёт, шумы прекращаются. Исчезновение последнего тона соответствует ДАД.
Таблица 3
| I | Появление слабых звуков, которые по мере сдувания манжеты становятся боле чёткими и интенсивными. Первый из, по крайней мере, 2-ух последовательных звуков соответствует САД (систолическому АД). |
| II | К тонам присоединяются звуки с шуршащим оттенком. |
| III | Тоны становятся более чёткими и интенсивными, с хрустящим оттенком. |
| IV | Резкое приглушение тонов, которые становятся глухими, дующими. |
| V | Исчезновение последнего тона, что соответствует ДАД (диастолическому АД). |
 Осциллометрический метод, предложенный в 1876 году Е. Марей, предполагает помещение конечности человека в специальное устройство (водный плетизмограф), создающее регулируемое давление на конечность и одновременно регистрирующее небольшие пульсации объёма конечности. Впоследствии от плетизмографа отказались в пользу обычной манжеты, соединившей в себе устройство для создания давления и датчик пульсаций артерии. При выпуске воздуха из манжеты то давление в манжете, при котором пульсации начинают резко расти, соответствует систолическому, а когда пульсации резко снижаются – диастолическому давлению. Пульсовые изменения давления крови в артериях под манжетой приводят к небольшим осцилляциям давления в той же манжете, что отражается на колебаниях уровня ртути в манометре. В 1976 году был выпущен первый автоматический измеритель АД, основанный на осциллометрическом методе: падение давления в манжете происходит ступенчато на 6-8 мм рт. ст. и на каждой ступени анализируется амплитуда микропульсаций давления в манжете от артерий. В настоящее время измерители АД на основе осциллометрического метода составляют ≈ 80% всех автоматических и полуавтоматических аппаратов для измерения АД (в том числе и для измерений АД с манжетой на запястье).
Осциллометрический метод, предложенный в 1876 году Е. Марей, предполагает помещение конечности человека в специальное устройство (водный плетизмограф), создающее регулируемое давление на конечность и одновременно регистрирующее небольшие пульсации объёма конечности. Впоследствии от плетизмографа отказались в пользу обычной манжеты, соединившей в себе устройство для создания давления и датчик пульсаций артерии. При выпуске воздуха из манжеты то давление в манжете, при котором пульсации начинают резко расти, соответствует систолическому, а когда пульсации резко снижаются – диастолическому давлению. Пульсовые изменения давления крови в артериях под манжетой приводят к небольшим осцилляциям давления в той же манжете, что отражается на колебаниях уровня ртути в манометре. В 1976 году был выпущен первый автоматический измеритель АД, основанный на осциллометрическом методе: падение давления в манжете происходит ступенчато на 6-8 мм рт. ст. и на каждой ступени анализируется амплитуда микропульсаций давления в манжете от артерий. В настоящее время измерители АД на основе осциллометрического метода составляют ≈ 80% всех автоматических и полуавтоматических аппаратов для измерения АД (в том числе и для измерений АД с манжетой на запястье).
 Циклические методы измерения АД являются наиболее точными, но время измерения составляет 2-3 минуты. Метод основан на непрерывной оценке объёма артериальных сосудов пальца методом фотоплетизмографии. В манжете, обвивающей палец, с помощью электропневмосистемы ЭПС, управляемой фотодатчиком Ф, поддерживается давление, противодействующее растяжению проходящих под манжетой артериальных сосудов. Следовательно, при поддержании постоянства диаметра пальцевых артерий, поддерживается и сохранение близкого к нулю растягивающего давления в артериях. В этом случае давление в манжете повторяет давление крови в артериях пальца. В итоге устройство регистрирует длительное время весь график АД неинвазивным методом.
Циклические методы измерения АД являются наиболее точными, но время измерения составляет 2-3 минуты. Метод основан на непрерывной оценке объёма артериальных сосудов пальца методом фотоплетизмографии. В манжете, обвивающей палец, с помощью электропневмосистемы ЭПС, управляемой фотодатчиком Ф, поддерживается давление, противодействующее растяжению проходящих под манжетой артериальных сосудов. Следовательно, при поддержании постоянства диаметра пальцевых артерий, поддерживается и сохранение близкого к нулю растягивающего давления в артериях. В этом случае давление в манжете повторяет давление крови в артериях пальца. В итоге устройство регистрирует длительное время весь график АД неинвазивным методом.
Определение АД методом тонометрии впервые описано в 1963 году и предполагает частичное сдавливание поверхностно залегающих артерий конечности (например, на запястье) и регистрацию с помощью встроенных в окклюзионный браслет тензодатчиков бокового давления, передаваемого на них через стенку сосуда. В основе работы тензодатчика лежит явление тензоэффекта, состоящее в изменении сопротивления проводников (например, тонкой проволоки, наклеенной на бумагу) при их механической деформации.
 Идея изучения движения артериальных стенок с мощью ультразвука (УЗ) принадлежит Веа и осуществлена Кардон (1971 г.). в фазометрическом методе. Под манжету на поверхность конечности накладывается излучатель УЗ и приёмник УЗ. Движущаяся артериальная стенка отражает УЗ и отражённый сигнал будет другой частоты относительно исходного сигнала (эффект Доплера): ∆ν = 2ν v/c, где ∆ν – сдвиг частоты биений, лежащий в слышимом диапазоне частот ν – частота генератора (ν = 8 МГц), v – скорость движения стенки артерии, с – скорость звука в ткани. Как только давление в манжете становится меньше систолического (см. точку 1 на рис. 4) слышится короткий щелчок открытия артерии, а затем - щелчок закрытия артерии (см. точку 2 на рис. 4). При дальнейшем уменьшении давления интервал времени между обоими щелчками становится всё больше, пока щелчок закрытия не совпадёт с щелчком открытия. Их совпадение означает, что давление в манжете равно диастолическому. Погрешность метода составляет 2-4 мм рт. ст..
Идея изучения движения артериальных стенок с мощью ультразвука (УЗ) принадлежит Веа и осуществлена Кардон (1971 г.). в фазометрическом методе. Под манжету на поверхность конечности накладывается излучатель УЗ и приёмник УЗ. Движущаяся артериальная стенка отражает УЗ и отражённый сигнал будет другой частоты относительно исходного сигнала (эффект Доплера): ∆ν = 2ν v/c, где ∆ν – сдвиг частоты биений, лежащий в слышимом диапазоне частот ν – частота генератора (ν = 8 МГц), v – скорость движения стенки артерии, с – скорость звука в ткани. Как только давление в манжете становится меньше систолического (см. точку 1 на рис. 4) слышится короткий щелчок открытия артерии, а затем - щелчок закрытия артерии (см. точку 2 на рис. 4). При дальнейшем уменьшении давления интервал времени между обоими щелчками становится всё больше, пока щелчок закрытия не совпадёт с щелчком открытия. Их совпадение означает, что давление в манжете равно диастолическому. Погрешность метода составляет 2-4 мм рт. ст..
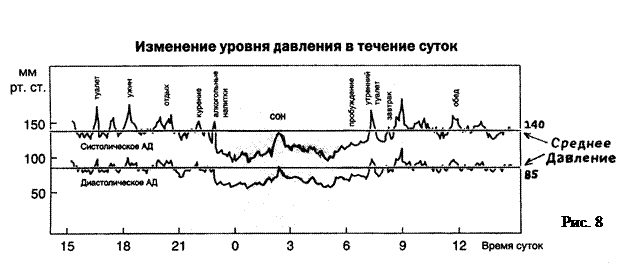 АД даже у здорового человека не является стабильным и зависит от времени суток, состояния покоя или бодрствования, физической, умственной нагрузки, эмоционального состояния (рис. 8). Например, у значительной части пациентов при посещении врача возникает феномен «белого халата» - повышение АД на 30-40 мм рт. ст. в сравнении с домашними измерениями. Поэтому длительное мониторирование АД (например, в течение суток через каждые 0,5 часа) позволяет выявить закономерности суточных колебаний и открывает дополнительные диагностические и лечебные возможности.
АД даже у здорового человека не является стабильным и зависит от времени суток, состояния покоя или бодрствования, физической, умственной нагрузки, эмоционального состояния (рис. 8). Например, у значительной части пациентов при посещении врача возникает феномен «белого халата» - повышение АД на 30-40 мм рт. ст. в сравнении с домашними измерениями. Поэтому длительное мониторирование АД (например, в течение суток через каждые 0,5 часа) позволяет выявить закономерности суточных колебаний и открывает дополнительные диагностические и лечебные возможности.