1. Синдромы:
нарушение ритма сердца; соединительнотканной дисплазии; кардиалгии;
поражения клапанного аппарата (относительная недостаточность митрального клапана); церебральной недостаточности (синкопа).
2. Ревматическая болезнь сердца с поражением митрального клапана, пароксизмальное нарушение ритма, пароксизм фибрилляции предсердий.
3. Синдром соединительнотканной дисплазии. Пролапс митрального клапана I степени без регургитации. Пароксизмальная AV тахикардия. ХСН0.
4. Холтеровское мониторирование-ЭКГ, чреспищеводная электрокардиостимуляция (ЧПЭС), инвазивное электрофизиологическое исследование.
5. Абляция дополнительного пути проведения в стационарных условиях. Купирование пароксизма - АТФ либо Верапамил. С целью профилактики пароксизмов - Пропафенон.
Ситуационная задача 234 [K002911]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ ОТВЕТЫНА ВОПРОСЫ
Основная часть
Больной А. 63 лет, преподаватель ВУЗа. Сегодня в покое около 3 часов назад без видимой причины появилась и стала нарастать одышка смешанного характера. Пациент госпитализирован.
Анамнез заболевания: около 5 лет страдает гипертонической болезнью. Антигипертензивные препараты принимает нерегулярно.
Объективно: при поступлении состояние средней степени тяжести, ортопноэ, кожа бледная, акроцианоз, число дыханий - 26 в минуту, при аускультации выслушиваются влажные мелкопузырчатые хрипы над всеми отделами лѐгких. Перкуторно границы сердца расширены влево, пульс на лучевой артерии 100 в минуту, ритмичный, тоны сердца приглушены, ритмичные, ЧСС - 100 в минуту, АД - 130/90 мм рт. ст. Живот мягкий, безболезненный, размеры печени по Курлову - 9×8×7 см.
Вскоре после поступления состояние больного резко ухудшилось: появился продуктивный кашель, усилилась одышка, увеличилось количество влажных хрипов над всеми лѐгочными полями.
ЭКГ
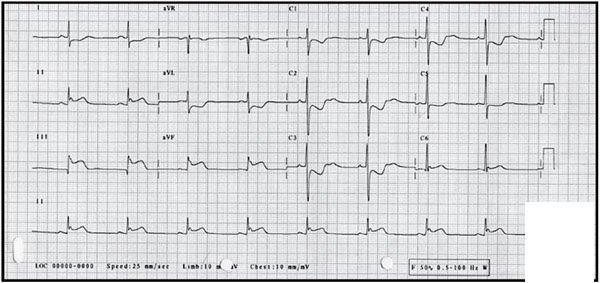
Вопросы:
1. Выделите синдромы, определите ведущий (объясните патофизиологический механизм его возникновения).
2. Сформулируйте диагноз.
3. Обоснуйте поставленный Вами диагноз.
4. Составьте план обследования для уточнения диагноза.
5. Определите план лечения.
СИТУАЦИОННАЯ ЗАДАЧА K002911
1. Синдромы: острой левожелудочковой недостаточности, артериальной гипертензии; электрокардиографический синдром острого субэпикардиального повреждения. Ведущий синдром - острой левожелудочковой недостаточности, основой которой является снижение систолической функции вследствие острого повреждения миокарда левого желудочка.
2. ИБС: инфаркт миокарда задненижний, атипичный (астматический) вариант начала, осложнѐнный отѐком лѐгких. Killip III. Гипертоническая болезнь III ст. Риск 4.
3. На основании остро возникшей левожелудочковой сердечной недостаточности (эквивалент ангинозного болевого синдрома в грудной клетке), признаков субэпикардиального повреждения задненижней стенки миокарда левого желудочка по ЭКГ, повышения концентрации маркера некроза миокарда - КФК-МВ.
4. Общий анализ крови, общий анализ мочи, определение электролитов (К, Na) в крови, гликемии, креатинина (с расчетом СКФ), рентгенография органов грудной клетки, эхокардиография, коронарография.
5. Наркотические анальгетики (Морфин в/в), оксигенотерапия, петлевые диуретики (Лазикс в/в), при переносимости горизонтального положения – по экстренным показаниям выполнить чрескожное коронарное вмешательство на инфаркт-связанной артерии, при невозможности проведения ЧКВ – провести тромболитическую терапию (Стрептокиназа или Альтеплаза или другим тромболитиком). Непрямые антикоагулянты, двойная антиагрегантная терапия (Аспирин + Клопидогрел / Тикагрелор), ингибитор АПФ, статин в высокой дозировке (Аторвастатин 80 мг/сут.).
Ситуационная задача 235 [K002912]
Инструкция: ОЗНАКОМЬТЕСЬ С СИТУАЦИЕЙ И ДАЙТЕ РАЗВЕРНУТЫЕ ОТВЕТЫНА ВОПРОСЫ
Основная часть
В приѐмный покой скорой помощью доставлен больной 52 лет, шофер, с жалобами на резкие давящие боли за грудиной с иррадиацией в обе руки и левую лопатку, длящиеся более 4 часов, боль не купируется приемом Нитроглицерина и инъекционными анальгетиками, сопровождается резкой слабостью, страхом смерти, выраженной потливостью.
Из анамнеза выяснено, что больного около 10 лет беспокоили приступообразные головные боли, шум в ушах, головокружение, «мелькание мушек» перед глазами, кратковременные колющие боли в области сердца, без иррадиации. Часто отмечалось повышение АД до 160/100 мм рт. ст., иногда – до 200/120 мм рт. ст. Обследован амбулаторно 3 года назад – установлен диагноз «гипертоническая болезнь», данных рекомендаций не придерживался, назначенную терапию не принимал.
Объективно: кожные покровы бледные, акроцианоз. ЧД - 26 в минуту, дыхание поверхностное. Перкуторно над всеми лѐгочными полями определяется ясный лѐгочный звук, при аускультации - дыхание жѐсткое, большое количество влажных хрипов в подлопаточных областях. Пульс одинаков на обеих руках, ритмичный, слабого наполнения и напряжения. ЧСС - 120 в минуту, АД - 80/60 мм рт. ст. Тоны сердца глухие, ритмичные; акцент II тона не определяется. Живот мягкий, безболезненный, печень не увеличена. Отѐков нет.
В анализах: КФК-МВ - 98 Е/л Записана ЭКГ

Вопросы:
1. Выделите синдромы, определите ведущий.
2. Сформулируйте диагноз.
3. Обоснуйте поставленный Вами диагноз.
4. Составьте план дополнительных обследований.
5. Назначьте лечение.