Опухоли легких. Рентгенологическая классификация.
1. Доброкачественные
А) Эндобронхиальные: папиллома, аденома
Б) Экзобронхиальные: гамартома, гамартохондрома, липома, фиброма, гемангиома и т.д.
В) Доброкачественные образования – эхинококковая киста.
2. Злокачественные:
А) Центральный рак (растет на слизистой бронхов первых трех порядков- в главном, долевом и сегментарном бронхах)
-эндобронхиальный (на рентгенограмме дает чаще всего ателектаз, различают три степени нарушения бронхиальной проходимости при эндобронхиальном расположении опухоли: 1) гиповентилляция (размеры эндобронхиальной опухоли 1/3- до ½ просвета бронха -на рентгенограмме –малоинтенсивное затемнение, ограниченное всем легким, долей или сегментом (зависит от калибра пораженного бронха), на фоне которого виден сгущенный, обогащенный и усиленный легочный рисунок; 2)клапанная эмфизема –размеры эндобронхиальной опухоли1/2 до 2/3 просвета бронха, при вдохе – бронх расширяется и воздух попадает в легочную паренхиму, при выдохе- бронх суживается и эндобронхиальная опухоль полностью перекрывает просвет бронха- воздух не выходит из легочной паренхимы, за счет чего последняя растягивается и переполняется воздухом- на рентгенограмме- повышение прозрачности легкого, доли или сегмента, в зависимости от калибра пораженного бронха, с обеднением легочного рисунка на этом фоне, расширением межреберных промежутков, горизонтальным ходом ребер, смещением диафрагмы вниз (при условии поражения нижнедолевого бронха), смещением органов средостения в противоположную сторону;3) собственно ателектаз-размер опухоли такой, что полностью перекрывает просвет бронха и на вдохе и на выдохе, а воздух, который имел место в легочной паренхиме до наступления полной окклюзии бронха, постепенно рассасывается- на рентгенограмме интенсивное гомогенное затемнение всего легкого, доли или сегмента (зависит от калибра пораженного бронха), высокой интенсивности, однородное, если задействована доля или сегмент – с четкой одной или двумя границами, по форме треугольника, вершиной направленного к корню, а основанием к верхней, нижней, латеральной стенкам грудной клетки.
- экзобронхиальный (растет из слизистой бронхов 1,2, 3 порядков –главного, долевого, сегментарного – имеет направление роста со слизистой из просвета бронха –наружу).
- перибронхиальный-(растет из слизистой бронхов 1,2, 3 порядков –главного, долевого, сегментарного – имеет направление роста со слизистой из просвета бронха –наружу вдоль бронхиальной стенки(перибронхиально), постепенно окружая и суживая бронх по типу «муфты») – на рентгенограмме выглядит в виде «симптома восходящего солнца» -тень в прикорневой зоне(медиальная зона чаще среднего, может быть нижнего или верхнего легочных полей), тень имеет среднюю интенсивность, как правило, гомогенная (однородная), с нечеткими, неровными контурами и лучистыми тенями, отходящими от медиальной тени во все отделы легкого по типу «лучей».
Б) Периферический рак легких – растет из слизистой бронхов от 4 порядка (суб- сегментарных) и ниже (меньшего размера) до 8 порядка и в бронхиолхах.
Различаю несколько рентгенологических форм периферического рака легкого:
- симптом «биполярности» (классический вариант) –на рентгенограмме в любом легочном поле или зоне определяется
1) неправильной формы округлая или овальная тень с неровными, нечеткими (могут быть четкие) контурами (часто от тени опухоли отходят лучистые тени в окружающую легочную паренхиму- «симптом раковой короны», свидетельствующий об инфильтративном росте опухоли с прорастанием в окружающую паренхиму); однородная (или не однородная - за счет наличия просветления внутри, обусловленного некрозом и распадом опухоли и скоплением воздуха в участке некротического расплавления опухоли);
2) линейные тени, тянущиеся от тени опухоли к корню легкого – симптом «раковой дорожки» или «раковый лимфангит»;
3) расширенный, повышенный в интенсивности корень легкого, с волнистыми, полициклическими контурами за счет увеличения бронхопульмональной группы лимфоузлов, имеющих круглую или овальную форму (пример регионарного метастазирования).
Различают три стадии развития периферического рака легкого (симптома биполярности):1 стадия. Тень неправильной округлой формы в легочной паренхиме с неровными нечеткими (четкими) контурами.
2 стадия. Симптом раковой дорожки, тянущейся от тени опухоли к корню легкого (раковый лимфангит).
3 стадия. Увеличение корня с полициклическими контурами или с ровными контурами, «симптом раковой дорожки» и тень опухоли в легком (все три компонента симптома биполярности).
- периферический рак легкого на верхушке или рак
«pen costa» -это периферический рак на верхушке легкого, дающий на рентгенограмме затемнение средней интенсивности однородное или неоднородное за счет распада опухоли, с нечеткими, неровными контурами. Характерным для данного вида рака является прорастание в костные структуры- тела верхнегрудных позвонков и ребер, а также в сосудисто-нервный пучок плечевого и шейного сплетения, в связи с чем пациенты в первую очередь обращаются к ортопедам и неврологам по поводу болей в позвоночнике, грудной клетке, с симптомами плексита- неврита плечевого нерва, а также с триадой Горнера – птоз, миоз, энофтальм.
- милиарный карциноз (карциноматоз)-периферический рак легкого, растущий из слизистой мельчайших бронхов и быстро распространяющийся (продолженный рост) на слизистую выстилку альвеол. На рентгенограмме мелкоочаговые тени в одном, может быть и обоих легких, с четкими (нечеткими), ровными(неровными) контурами по типу милиарного туберкулеза.
- медиастенальная форма периферического рака легкого-на рентгенограмме –расширение тени средостения по типу опухолей средостения за счет дополнительных тенеобразований, интимно прилежащих к тени средостения, высокой или средней интенсивности с четкими, но неровными, волнистыми контурами за счет увеличенных лимфоузлов. Опухоль растет из бронхов 4-5 порядка и очень быстро метастазирует (пример регионарного метастазирования) во внутригрудные лимфатические узлы (узлы средостения-паратрахеальные, трахеобронхиальные, бифуркационные бронхопульмональные).
Осложнения рака легкого:
1) Некроз и распад(тень становится не гомогенной за счет наличия просветления- воздуха);
2) Прорастание в соседние органы,лучше определяется на КТ;
3) Метастазирование (регионарное и отдаленное, например, в головной мозг);
4) Образование свищей в рядом расположенные бронхи, лимфоузлы;
5) Раковый плеврит.
Основные клинические симптомы рака легкого (триада):
1) Кашель с мокротой с кровью;
2) Постепенно нарастающая одышка;
3) Боль в грудной клетке, обусловленная ранним прорастанием опухоли в висцеральный плевральный листок, богатый нервными окончаниями.
На рентгенограмме органов грудной полости в передней прямой проекции определяется: справа в проекции верхней доли –тень, с нижней четкой
(недостаточно четкой) косой, несколько вогнутой границей, проходящей выше уровня переднего отрезка 4 ребра, высокой интенсивности, гомогенная. Органы средостения и трахея с воздухом смещены в больную сторону(трахея с воздухом может быть даже «выгнута» в больную сторону).
Заключение: Ателектаз верхней доли правого легкого. Центральный эндобронхиальный рак (в верхнедолевом бронхе).
Дифференцировать с верхнедолевой правосторонней крупозной пневмонией (2 или 3 стадией) - при пневмонии- нижняя граница горизонтальная,органы средостения и трахея с воздухом не смещены.
На рентгенограмме органов грудной полости в правой боковой проекции определяется: тень высокой (средней) интенсивности в проекции верхней доли правого легкого с нижней четкой косой границей, смещенной кверху горизонтальной междолевой щелью -в сторону уменьшения объема верхней доли. (Если нижняя граница верхней доли смещена от типичного положения – вверх, и направлена косо и меняет свое положение, поднимаясь кверху- в сторону уменьшенного объема- и направление –не перпендикулярно грудине, а под углом, (косое)–то горизонтальная щель сместилась вверх к уменьшенной по размерам верхней доле – это ателектаз. Заключение: Ателектаз верхней доли правого легкого. Центральный эндобронхиальный рак (в верхнедолевом бронхе). Дифференцировать с долевой пневмонией в средней доле (2 или 3 стадией)– при пневмонии –нижняя граница горизонтальная, имеет направление от середины проекции косой междолевой щели кпереди, четко перпендикулярно грудине.
На рентгенограмме органов грудной полости в правой боковой проекции определяется: тень высокой (средней) интенсивности в проекции средней доли правого легкого с верхней четкой косой границей, соответствующей границе горизонтальной м/долевой щели, смещенной книзу в сторону уменьшения объема от типичного горизонтального положения перпендикулярно грудине – это ателектаз в средней доле.
Заключение: Среднедолевой синдром – ателектаз средней доли. Центральный эндобронхиальный рак. Дифференцировать с долевой пневмонией в средней доле (2 или 3 стадией) - при пневмонии верхняя граница среднедолевой тени на рентгенограмме в правой боковой проекции проходит горизонтально-перпендикулярно грудине.
На рентгенограмме органов грудной полости в передней прямой проекции определяется: справа тотальное, распространенное затемнение правого легкого, высокой интенсивности, гомогенное, на фоне которого контур диафрагмы, латеральный синус и правый контур сердечной тени не дифференцируются. Органы средостения и трахея с воздухом смещены в больную сторону (трахея с воздухом «выгнута» в больную сторону). Слева- симптом оголения позвоночного столба (может иметь место или отсутствовать). В левом легком наблюдается повышение прозрачности, расширение межреберных промежутков, горизонтальное направление ребер, ниже, чем в норме, положение купола диафрагмы.
Заключение: Ателектаз правого легкого. Центральный эндобронхиальный рак. Компенсаторная (викарная) эмфизема слева.
Дифференцировать с правосторонней тотальной крупозной пневмонией (2 или 3 стадией)- при пневмонии-органы средостения и трахея с воздухом не смещены.
Дифференцировать с тотальным гидротораксом- при гидротораксе органы средостения и трахея с воздухом смещены в противоположную (здоровую) сторону.
На рентгенограмме органов грудной полости в передней прямой проекции определяется: слева- тотальное, распространенное затемнение левого легкого, высокой интенсивности, гомогенное, более интенсивное в верхнем и среднем легочных полях, менее интенсивное в нижнем легочном поле на фоне которого контур диафрагмы, латеральный синус и левый контур сердечной тени не дифференцируются. Органы средостения и трахея с воздухом смещены в больную сторону (трахея с воздухом «выгнута» в больную сторону). Диафрагма слева смещена вверх, о чем говорит смещение вверх газового пузыря желудка, расположенного под левым куполом диафрагмы. Справа- симптом оголения позвоночного столба (может иметь место или отсутствовать). В правом легком наблюдается повышение прозрачности, расширение межреберных промежутков, горизонтальное направление ребер, ниже, чем в норме, положение купола диафрагмы.
Заключение: Ателектаз левого легкого. Центральный эндобронхиальный рак. Компенсаторная (викарная) эмфизема справа.
Дифференцировать с левосторонней тотальной крупозной пневмонией (2 или 3 стадией) - при пневмонии-органы средостения и трахея с воздухом не смещены.
Дифференцировать с тотальным гидротораксом- при гидротораксе органы средостения и трахея с воздухом смещены в противоположную (здоровую) сторону.

 На рентгенограмме органов грудной полости в передней прямой проекции определяется: справа затемнение в проекции среднего легочного поля – 3 сегмента верхней доли с нижней четкой косой вогнутой границей, высокой интенсивности, гомогенное, малой (средней) интенсивности затемнение в верхнем легочном поле – в проекции 1 и 2 сегментов верхней доли. Органы средостения и трахея с воздухом смещены в больную сторону (трахея с воздухом «выгнута» в больную сторону). В левом легком наблюдается повышение прозрачности, расширение межреберных промежутков, горизонтальное направление ребер; ниже, чем в норме, положение купола диафрагмы.
Заключение: Ателектаз 3 сегмента верхней доли правого легкого, гиповентилляция 1 и 2 сегментов верхней доли правого легкого. Центральный эндобронхиальный рак (начало роста в 3 сегменте с распространением на 1 и2 сегменты. Компенсаторная (викарная) эмфизема слева.
Дифференцировать с правосторонней крупозной пневмонией (2 или 3 стадией) при пневмонии-органы средостения и трахея с воздухом не смещены.
На рентгенограмме органов грудной полости в передней прямой проекции определяется: справа затемнение в проекции среднего легочного поля – 3 сегмента верхней доли с нижней четкой косой вогнутой границей, высокой интенсивности, гомогенное, малой (средней) интенсивности затемнение в верхнем легочном поле – в проекции 1 и 2 сегментов верхней доли. Органы средостения и трахея с воздухом смещены в больную сторону (трахея с воздухом «выгнута» в больную сторону). В левом легком наблюдается повышение прозрачности, расширение межреберных промежутков, горизонтальное направление ребер; ниже, чем в норме, положение купола диафрагмы.
Заключение: Ателектаз 3 сегмента верхней доли правого легкого, гиповентилляция 1 и 2 сегментов верхней доли правого легкого. Центральный эндобронхиальный рак (начало роста в 3 сегменте с распространением на 1 и2 сегменты. Компенсаторная (викарная) эмфизема слева.
Дифференцировать с правосторонней крупозной пневмонией (2 или 3 стадией) при пневмонии-органы средостения и трахея с воздухом не смещены.
| |
На рентгенограмме органов грудной полости в передней прямой проекции определяется: справа (слева) в прикорневой зоне (во внутренней зоне) среднего легочного поля (верхнего или нижнего может быть) – симптом «восходящего солнца»- тень средней интенсивности в области корня легкого, однородная, с нечеткими, неровными контурами, с отходящими от нее лучистыми тенями в окружающую легочную паренхиму.
Заключение: Центральный перибронхиальный рак.

| |
На рентгенограмме органов грудной полости в передней прямой проекции определяется: справа (слева) – симптом биполярности: в верхнем легочном поле средней зоне справа определяется неправильной формы округлая тень с нечеткими, неровными контурами за счет симптома раковой короны, средгней интенсивности, гомогенная, симптом раковой дорожки к корню (раковый лимфангит), расширение и повышение интенсивности корня с полукруглыми контурами (за счет увеличения лимфатических узлов).
Заключение: Периферический рак правого легкого.
  Рак пен-коста
На рентгенограмме органов грудной полости в передней прямой проекции определяется: слева в среднем легочном поле, медиальной и средней зонах неправильной формы овальная тень с нечеткими, неровными контурами, средней интенсивности, неоднородная за счет наличия просветления в средней части тени. Симптом раковой дорожки (РАКОВЫЙ ЛИМФАНГИТ) к расширенному корню легкого.
Заключение: Периферический рак левого легкого, осложненный некрозом и распадом опухоли. Для более точной диагностики наличия распада опухоли, необходимо произвести линейную томографию и КТ.
На рентгенограмме органов грудной полости в передней прямой проекции определяется: множественные мелкоочаговые тени в нижнем и среднем легочном поле справа и нижнем легочном поле слева, с четкими и нечеткими контурами. Корни повышены в интенсивности, расширены, с наружным волнистым контуром за счет увеличения бронхопульмональной группы лимфоузлов. На фоне вышеописанных теней, контур диафрагмы и сердечной тени могут быть нечеткие.
Заключение:Периферический рак легких- альвеолярный карциноз
(карциноматоз).
Данную рентгенологическую картину необходимо дифференцировать с рядом диссеминированных процессов в легких.
1. Пневмокониоз во 2 стадии- симптом «снежной бури» (необходимо спросить у пациента профессию);
2. Диссеменированный туберкулез легких (выяснить у пациента – не было ли контакта с туберкулезным больным, бактероиоскопия, посев мокроты, внутрикожные пробы, серологические анализы крови, в общем анализе крови- лимфоцитоз);
3. Двусторонняя очаговая пневмония грибковой этиологии – микоз легких – выяснить у пациента, не принимал ли он большие дозы антибиотиков? по поводу бактериального процесса.
4. Гемосидероз- кардиогенный пневмосклероз- сердце митральной конфигурации (стеноз митрального отверстия)
5. Если тени среднеочаговые по размерам можно думать и о вторичном опухолевом процессе в легких – отдаленных метастазах – необходимо искать первичную опухоль других органов.
МЕТАСТАЗЫВ ЛЕГКИХ (ВТОРИЧНЫЕ ОПУХОЛИ ЛЕГКИХ)
Различают: одиночные и множественные метастазы, регионарное и отдаленное метастазирование.
На рентгенограмме органов грудной полости в передней прямой проекции определяется: множественные округлые тени, различных размеров, средней и высокой интенсивности в обоих легких, с четкими, ровными контурами.
Заключение: Множественные метастазы в легких. (Необходимо искать первичную опухоль). Если размеры метастазов 2-3 см и более, необходимо дифференцировать последние с эхинококкозом легких. Для дифференциальной диагностики надо провести дополнительные исследования – внутрикожную аллергическую пробу Кацони-Фишера, анализ крови серологический – латекс –агглютинации, провести пробу Неменова – под контролем рентгеноскопического экрана- при вдохе – эхинококковая киста удлиняется, при выдохе – укорачивается. Кроме этого в эхинококковой кисте возможно наличие воздуха в виде серповидного просветления между двумя слоями оболочки – хитиновой (внутренней) и фиброзной (наружной), возможно скопление извести в виде глыбок или тотальное обызвествление кисты, говорящее о том, что эхинококк погиб (наличие высокоинтенсивных теневых участков, больше по интенсивности чем кости в кисте или тень кисты имеет очень высокую интенсивность- ярко белая, интенсивнее чем кости и тень сердца. Рак пен-коста
На рентгенограмме органов грудной полости в передней прямой проекции определяется: слева в среднем легочном поле, медиальной и средней зонах неправильной формы овальная тень с нечеткими, неровными контурами, средней интенсивности, неоднородная за счет наличия просветления в средней части тени. Симптом раковой дорожки (РАКОВЫЙ ЛИМФАНГИТ) к расширенному корню легкого.
Заключение: Периферический рак левого легкого, осложненный некрозом и распадом опухоли. Для более точной диагностики наличия распада опухоли, необходимо произвести линейную томографию и КТ.
На рентгенограмме органов грудной полости в передней прямой проекции определяется: множественные мелкоочаговые тени в нижнем и среднем легочном поле справа и нижнем легочном поле слева, с четкими и нечеткими контурами. Корни повышены в интенсивности, расширены, с наружным волнистым контуром за счет увеличения бронхопульмональной группы лимфоузлов. На фоне вышеописанных теней, контур диафрагмы и сердечной тени могут быть нечеткие.
Заключение:Периферический рак легких- альвеолярный карциноз
(карциноматоз).
Данную рентгенологическую картину необходимо дифференцировать с рядом диссеминированных процессов в легких.
1. Пневмокониоз во 2 стадии- симптом «снежной бури» (необходимо спросить у пациента профессию);
2. Диссеменированный туберкулез легких (выяснить у пациента – не было ли контакта с туберкулезным больным, бактероиоскопия, посев мокроты, внутрикожные пробы, серологические анализы крови, в общем анализе крови- лимфоцитоз);
3. Двусторонняя очаговая пневмония грибковой этиологии – микоз легких – выяснить у пациента, не принимал ли он большие дозы антибиотиков? по поводу бактериального процесса.
4. Гемосидероз- кардиогенный пневмосклероз- сердце митральной конфигурации (стеноз митрального отверстия)
5. Если тени среднеочаговые по размерам можно думать и о вторичном опухолевом процессе в легких – отдаленных метастазах – необходимо искать первичную опухоль других органов.
МЕТАСТАЗЫВ ЛЕГКИХ (ВТОРИЧНЫЕ ОПУХОЛИ ЛЕГКИХ)
Различают: одиночные и множественные метастазы, регионарное и отдаленное метастазирование.
На рентгенограмме органов грудной полости в передней прямой проекции определяется: множественные округлые тени, различных размеров, средней и высокой интенсивности в обоих легких, с четкими, ровными контурами.
Заключение: Множественные метастазы в легких. (Необходимо искать первичную опухоль). Если размеры метастазов 2-3 см и более, необходимо дифференцировать последние с эхинококкозом легких. Для дифференциальной диагностики надо провести дополнительные исследования – внутрикожную аллергическую пробу Кацони-Фишера, анализ крови серологический – латекс –агглютинации, провести пробу Неменова – под контролем рентгеноскопического экрана- при вдохе – эхинококковая киста удлиняется, при выдохе – укорачивается. Кроме этого в эхинококковой кисте возможно наличие воздуха в виде серповидного просветления между двумя слоями оболочки – хитиновой (внутренней) и фиброзной (наружной), возможно скопление извести в виде глыбок или тотальное обызвествление кисты, говорящее о том, что эхинококк погиб (наличие высокоинтенсивных теневых участков, больше по интенсивности чем кости в кисте или тень кисты имеет очень высокую интенсивность- ярко белая, интенсивнее чем кости и тень сердца.

 ЭХИНОКОКК ЛЕГКОГО.
На рентгенограмме органов грудной полости в передней прямой проекции определяется: в правом легком овальная тень средней интенсивности, с четкими, ровными (слегка неровными) контурами, длинной осью направленная вдоль вертикальной оси легкого, неоднородная, за счет наличия серповидного просветления в верхней части тени – скопление воздуха между двумя оболочками.
Заключение: Эхинококковая киста правого легкого. Для доказательства наличия данного патологического проценсса необходимо провести вышеуказанные пробы- Кацони, латекс- агглютинации, Неменова.
На рентгенограмме органов грудной полости в правой боковой проекции, в проекции верхней доли (верхушечного заднего 6 сегмента нижней доли) определяется:округлая тень очень высокой интенсивности, с четкими, ровными контурами, диаметром примерно 5 см. Окружающая легочная паренхима не изменена.
Заключение: Эхинококковая обызвествленная киста правого легкого
(эхинококк мертв).
ЭХИНОКОКК ЛЕГКОГО.
На рентгенограмме органов грудной полости в передней прямой проекции определяется: в правом легком овальная тень средней интенсивности, с четкими, ровными (слегка неровными) контурами, длинной осью направленная вдоль вертикальной оси легкого, неоднородная, за счет наличия серповидного просветления в верхней части тени – скопление воздуха между двумя оболочками.
Заключение: Эхинококковая киста правого легкого. Для доказательства наличия данного патологического проценсса необходимо провести вышеуказанные пробы- Кацони, латекс- агглютинации, Неменова.
На рентгенограмме органов грудной полости в правой боковой проекции, в проекции верхней доли (верхушечного заднего 6 сегмента нижней доли) определяется:округлая тень очень высокой интенсивности, с четкими, ровными контурами, диаметром примерно 5 см. Окружающая легочная паренхима не изменена.
Заключение: Эхинококковая обызвествленная киста правого легкого
(эхинококк мертв).


| |
 ОПУХОЛИ СРЕДОСТЕНИЯ.
1. ДОБРОКАЧЕСТВЕННЫЕ– в верхнем этаже переднего средостения – увеличение вилочковой железы, загрудинный зоб, в заднем средостении верхнего этажа – бронхогенные кисты; в среднем этаже среднего средостения – аневризма аорты, в среднем этаже переднего средостения -тератодермоидные и дермоидные кисты, в нижнем этаже переднего средостения- целомическая киста перикарда, в нижнем этаже заднего средостения –невринома.
2. ЗЛОКАЧЕСТВЕННЫЕ – злокачественная тимома, в среднем средостении верхнего, среднего этажей – опухоли из лимфоидной ткани- лимфосаркома, лимфогранулематоз, метастазы во внутригрудные лимфатические узлы.
На рентгенограмме органов грудной полости в прямой проекции определяется:расширение тени средостения (срединной тени) вправо и влево за счет дополнительных тенеобразований, широким основанием прилежащих к средостению, с ровными четкими контурами – симптом «трубы».
Заключение: Опухоль средостения- доброкачественная или злокачественная тимома (опухоль вилочковой железы). (у детей до 1 года изображение вилочковой железы на рентгенограммах – норма или расценивается как тимомегалия в зависимости от размеров).
ОПУХОЛИ СРЕДОСТЕНИЯ.
1. ДОБРОКАЧЕСТВЕННЫЕ– в верхнем этаже переднего средостения – увеличение вилочковой железы, загрудинный зоб, в заднем средостении верхнего этажа – бронхогенные кисты; в среднем этаже среднего средостения – аневризма аорты, в среднем этаже переднего средостения -тератодермоидные и дермоидные кисты, в нижнем этаже переднего средостения- целомическая киста перикарда, в нижнем этаже заднего средостения –невринома.
2. ЗЛОКАЧЕСТВЕННЫЕ – злокачественная тимома, в среднем средостении верхнего, среднего этажей – опухоли из лимфоидной ткани- лимфосаркома, лимфогранулематоз, метастазы во внутригрудные лимфатические узлы.
На рентгенограмме органов грудной полости в прямой проекции определяется:расширение тени средостения (срединной тени) вправо и влево за счет дополнительных тенеобразований, широким основанием прилежащих к средостению, с ровными четкими контурами – симптом «трубы».
Заключение: Опухоль средостения- доброкачественная или злокачественная тимома (опухоль вилочковой железы). (у детей до 1 года изображение вилочковой железы на рентгенограммах – норма или расценивается как тимомегалия в зависимости от размеров).

 На рентгенограмме органов грудной полости в прямой проекции определяется:расширение тени средостения (срединной тени) вправо и влево за счет дополнительных тенеобразований, широким основанием прилежащих к средостению, с неровными, волнистыми, но четкими контурами – симптом «кулис» (этот симптом обусловлен формированием пакетов увеличенных лимфатических узлов, которые имеют округлую форму, поэтому и контур тени волнистый, полукруглый).
Заключение: Опухоль средостения:
1) Лимфосаркома –наиболее часто встречается у детей, высоко чувствительна к лучевой терапии;
2) Лимфогранулематоз (болезньХоджкина) – обладает средней радиочувствительностью к проводимой лучевой терапии. В пунктате периферических увеличенных лимфатических узлов определяются специфические клетки Березовского-Штенберга;
3)Метастазы в лимфоузлы средостения –наименее радиочувствительны к проводимой лучевой терапии. При подозрении на метастазы необходимо искать первичную опухоль.
Дифференцировать опухоль средостения, происходящую из лимфатических узлов при преимущественно левостороннемрасширении тени средостения, необходимо с аневризмой аорты. Для этого необходимо провести дополнительный инвазивный метод исследования – аортографию с введением контрастного вещества в аорту. На рентгенограмме при этом аорта будет контрастирована, а опухоль средостения нет. Так же нужно дифференцировать опухоль средостения с туберкулезом внутригрудных лимфатических узлов- нужно знать анамнез- контакты с туберкулезным больным, проведение внутрикожных проб (диаскин-тест, проба Манту), серологические анализы крови. Поражение лимфатических узлов при туберкулезе чаще одностороннее, чаще поражаются прикорневые (бронхопульмональная группа) лимфоузлы, можно найти отсевы в легочной паренхиме или первичный туберкулезный очаг в случае вторичного поражения лимфатических узлов.
На рентгенограмме органов грудной полости в прямой проекции определяется:расширение тени средостения (срединной тени) вправо и влево за счет дополнительных тенеобразований, широким основанием прилежащих к средостению, с неровными, волнистыми, но четкими контурами – симптом «кулис» (этот симптом обусловлен формированием пакетов увеличенных лимфатических узлов, которые имеют округлую форму, поэтому и контур тени волнистый, полукруглый).
Заключение: Опухоль средостения:
1) Лимфосаркома –наиболее часто встречается у детей, высоко чувствительна к лучевой терапии;
2) Лимфогранулематоз (болезньХоджкина) – обладает средней радиочувствительностью к проводимой лучевой терапии. В пунктате периферических увеличенных лимфатических узлов определяются специфические клетки Березовского-Штенберга;
3)Метастазы в лимфоузлы средостения –наименее радиочувствительны к проводимой лучевой терапии. При подозрении на метастазы необходимо искать первичную опухоль.
Дифференцировать опухоль средостения, происходящую из лимфатических узлов при преимущественно левостороннемрасширении тени средостения, необходимо с аневризмой аорты. Для этого необходимо провести дополнительный инвазивный метод исследования – аортографию с введением контрастного вещества в аорту. На рентгенограмме при этом аорта будет контрастирована, а опухоль средостения нет. Так же нужно дифференцировать опухоль средостения с туберкулезом внутригрудных лимфатических узлов- нужно знать анамнез- контакты с туберкулезным больным, проведение внутрикожных проб (диаскин-тест, проба Манту), серологические анализы крови. Поражение лимфатических узлов при туберкулезе чаще одностороннее, чаще поражаются прикорневые (бронхопульмональная группа) лимфоузлы, можно найти отсевы в легочной паренхиме или первичный туберкулезный очаг в случае вторичного поражения лимфатических узлов.


|
ТУБЕРКУЛЕЗ ЛЕГКИХ.
Различают первичный и вторичный туберкулез легких. К первичным формам относится только первичный туберкулезный комплекс. Остальные формы могут быть первичными или вторичными: к ним относятся: туберкулез внутригрудных лимфоузлов, очаговый, инфильтративный туберкулез, диссеменированный – острый и хронический, гематогенный и лимфогеный (острый гематогенный туберкулез- он же милиарный - характеризуется зеркальной рентгенологической картиной в легких- наличием множества мелкоочаговых теней в легких симметрично с обеих сторон («милиа» в переводе –просо), казеозная долевая пневмония (лобит), фиброзно-кавернозный туберкулез, циротический туберкулез, туберкулома.
 Туберкулезный бронхоаденит.
Туберкулезный бронхоаденит.
 Хронический диссеминированный туберкулез.
Хронический диссеминированный туберкулез.
 Очаговый туберкулез.
Очаговый туберкулез.
 Инфильтративный туберкулез.
Инфильтративный туберкулез.
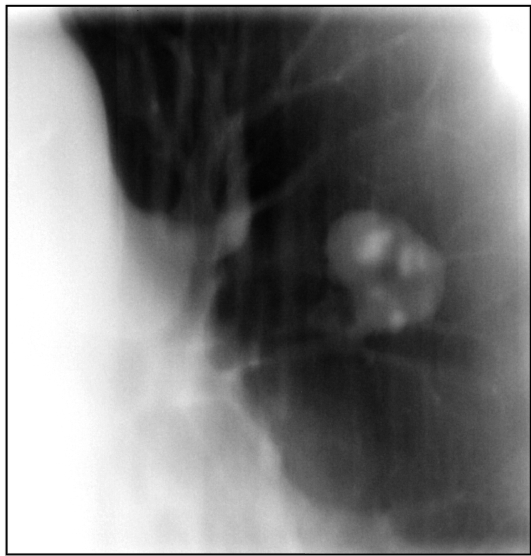 Туберкулома.
Туберкулома.
 Кавернозный туберкулез
Кавернозный туберкулез
 Фиброзно – каверонозный туберкулез.
Фиброзно – каверонозный туберкулез.
 Цирроотический туберкулез легких.
Цирроотический туберкулез легких.
 Туберкулезный плеврит.
На рентгенограмме органов грудной полости в прямой проекции определяется:мелкоочаговые множественные тени в обоих легких симметрично с обеих сторон.
Заключение: милиарный туберкулез(дифференцировать с другими диссеминированными процессами в легких- см. выше- с милиарным карцинозом (триада клинических симптомов), маркеры крови на наличие злокачественной опухоли, с пневмокониозом- с-м снежной бури- профессия пациента, с грибковой пневмонией-микозом легких- антибактериальная терапия большими дозами в анамнезе, митральный стеноз- гемосидероз- митральная конфигурация сердца.
Туберкулезный плеврит.
На рентгенограмме органов грудной полости в прямой проекции определяется:мелкоочаговые множественные тени в обоих легких симметрично с обеих сторон.
Заключение: милиарный туберкулез(дифференцировать с другими диссеминированными процессами в легких- см. выше- с милиарным карцинозом (триада клинических симптомов), маркеры крови на наличие злокачественной опухоли, с пневмокониозом- с-м снежной бури- профессия пациента, с грибковой пневмонией-микозом легких- антибактериальная терапия большими дозами в анамнезе, митральный стеноз- гемосидероз- митральная конфигурация сердца.
 На рентгенограмме органов грудной полости в прямой проекции определяется:мелкоочаговые и среднеочаговые множественные тени в обоих легких с четкими контурами, различных размеров и локализации.
Заключение: Диссеминированный туберкулез легких.
Необходимо дифференцировать с множественными метастазами (искать первичную опухоль).
На рентгенограмме органов грудной полости в прямой проекции определяется:в верхнем легочном поле справа округлая тень, до 3 см в диаметре, однородная, средней интенсивности, с четкими контурами, видна дорожка к корню легкого, корень расширен.
Заключение: Первичный туберкулезный комплекс.
На рентгенограмме органов грудной полости в прямой проекции определяется:в верхнем легочном поле средней зоне правого легкогоокруглая (овальная) тень с четкими неровными контурами, однородная, высокой интенсивности за счет признаков обызвествления по типу «тутовой ягоды».
Заключение: Туберкулома правого легкого.
На рентгенограмме органов грудной полости в прямой проекции определяется:мелкоочаговые и среднеочаговые множественные тени в обоих легких с четкими контурами, различных размеров и локализации.
Заключение: Диссеминированный туберкулез легких.
Необходимо дифференцировать с множественными метастазами (искать первичную опухоль).
На рентгенограмме органов грудной полости в прямой проекции определяется:в верхнем легочном поле справа округлая тень, до 3 см в диаметре, однородная, средней интенсивности, с четкими контурами, видна дорожка к корню легкого, корень расширен.
Заключение: Первичный туберкулезный комплекс.
На рентгенограмме органов грудной полости в прямой проекции определяется:в верхнем легочном поле средней зоне правого легкогоокруглая (овальная) тень с четкими неровными контурами, однородная, высокой интенсивности за счет признаков обызвествления по типу «тутовой ягоды».
Заключение: Туберкулома правого легкого.
| ||||
ПНЕВМОКОНИОЗ.
Различают три формы заболевания:
1) Интерстициальная
2) Узелковая
3) Смешанная.
Чаще встречаются смешанные формы и в них различают три стадии:
На рентгенограмме органов грудной полости в прямой проекции определяется:мелкоочаговые(узелковые) тени, преимущественно в средних и нижних легочных полях. Усиление, обогащении и тяжистая деформация легочного рисунка с обеих сторон за счет развития интерстициального пневмосклероза. Корни легких расширены, повышенной интенсивности, с волнистыми, полициклическими контурами за счет увеличения лимфатических узлов (реактивного, воспалительного характера).
Заключение: Пневмокониоз (профессиональный фиброз легких) 1 ст. Для дифференциальной диагностики с другими диссеминированными заболеваниями легких необходимо узнать профессию больного. (Диф. диагностику смотри выше).
На рентгенограмме органов грудной полости в прямой проекции определяется:множество мелкоочаговых (узелковых) теней в обоих легких, расположенных асимметрично во всех легочных полях и зонах – симптом «снежной бури».Корни легких расширены за счет увеличения лимфатических узлов реактивного характера и за счет формирования фиброза в них, «обрублены» в нижней трети. Легочный рисунок усилен, деформирован.
Заключение: Пневмокониоз (профессиональный фиброз легких) 2 ст. Для дифференциальной диагностики с другими диссеминированными заболеваниями легких необходимо узнать профессию больного. (Диф. диагностику смотри выше).
 На рентгенограмме органов грудной полости в прямой проекции определяется:мелкоочаговые (узелковые) тени, преимущественно в верхних и средних легочных полях, тени сливного характера- конгломераты теней. Усиление, обогащении и тяжистая деформация легочного рисунка с обеих сторон за счет развития интерстициального пневмосклероза. Корни легких расширены, повышенной интенсивности, с волнистыми, полициклическими контурами за счет увеличения лимфатических узлов (реактивного, воспалительного характера и развития фиброзных изменений в них). Сердце митральной конфигурации-с выполненной талией за счет увеличения 2 дуги –легочного ствола – «легочное сердце». Базальные отделы легких (нижние легочные поля) повышенной прозрачности, диафрагма опущена, уплощена за счет развития компенсаторной эмфиземы. Имеют место признаки «сухого» фибринозного плеврита в виде плевро- диафрагмальных спаек.
Заключение: Пневмокониоз (профессиональный фиброз легких) 3ст. Для дифференциальной диагностики с другими диссеминированными заболеваниями легких необходимо узнать профессию больного. (Диф. диагностику смотри выше).
На рентгенограмме органов грудной полости в прямой проекции определяется:мелкоочаговые (узелковые) тени, преимущественно в верхних и средних легочных полях, тени сливного характера- конгломераты теней. Усиление, обогащении и тяжистая деформация легочного рисунка с обеих сторон за счет развития интерстициального пневмосклероза. Корни легких расширены, повышенной интенсивности, с волнистыми, полициклическими контурами за счет увеличения лимфатических узлов (реактивного, воспалительного характера и развития фиброзных изменений в них). Сердце митральной конфигурации-с выполненной талией за счет увеличения 2 дуги –легочного ствола – «легочное сердце». Базальные отделы легких (нижние легочные поля) повышенной прозрачности, диафрагма опущена, уплощена за счет развития компенсаторной эмфиземы. Имеют место признаки «сухого» фибринозного плеврита в виде плевро- диафрагмальных спаек.
Заключение: Пневмокониоз (профессиональный фиброз легких) 3ст. Для дифференциальной диагностики с другими диссеминированными заболеваниями легких необходимо узнать профессию больного. (Диф. диагностику смотри выше).
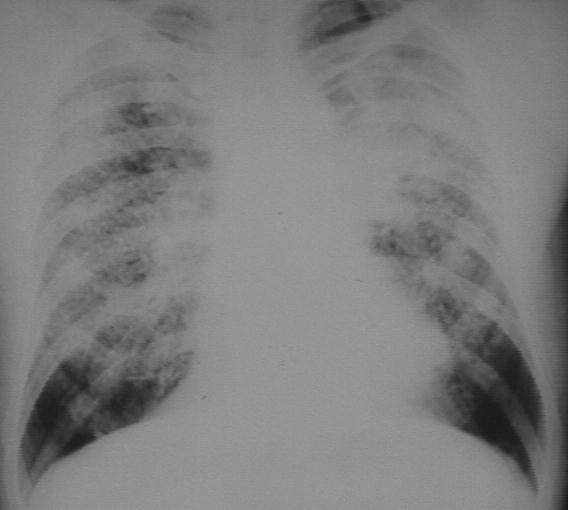 Для развития пневмокониоза необходимо наличие следующих факторов:
1. Физический и химический состав пыли (антракоз,силикоз);
2. Размеры вдыхаемых пылевых частичек – не более 5 микрон;
3. Пылевой стаж (стаж работы во вредных условиях);
4. Концентрация пыли во вдыхаемом воздухе;
5. Иммунологическое состояние организма;
6. Наличие хронических, особенно легочных заболеваний.
Механизм формирование фиброзного узелка в легких: вдыхаемая пыль попадает в альвеолы, в кровоток, в лимфоток, в лимфатические узлы корней- здесь как инородное тело, пылевые частички захватываются макрофагами (фагоцитом), вокруг которого формируется фиброзный ободок – отсюда в легких - мелкие очаговые узелковые фиброзные тени, распространяясь вдоль интерстициальной ткани, пылевые частицы способствуют формированию интерстициального фиброза, а попадая в корни легких- в лимфоузлы- способствуют сначала воспалительным изменениям последних, а затем, развитию фиброзной ткани в них. Конгломераты теней – это большие участки фиброза, сформированные за счет слияния мелких узелковых теней в один большой участок фиброзной ткани.
Для развития пневмокониоза необходимо наличие следующих факторов:
1. Физический и химический состав пыли (антракоз,силикоз);
2. Размеры вдыхаемых пылевых частичек – не более 5 микрон;
3. Пылевой стаж (стаж работы во вредных условиях);
4. Концентрация пыли во вдыхаемом воздухе;
5. Иммунологическое состояние организма;
6. Наличие хронических, особенно легочных заболеваний.
Механизм формирование фиброзного узелка в легких: вдыхаемая пыль попадает в альвеолы, в кровоток, в лимфоток, в лимфатические узлы корней- здесь как инородное тело, пылевые частички захватываются макрофагами (фагоцитом), вокруг которого формируется фиброзный ободок – отсюда в легких - мелкие очаговые узелковые фиброзные тени, распространяясь вдоль интерстициальной ткани, пылевые частицы способствуют формированию интерстициального фиброза, а попадая в корни легких- в лимфоузлы- способствуют сначала воспалительным изменениям последних, а затем, развитию фиброзной ткани в них. Конгломераты теней – это большие участки фиброза, сформированные за счет слияния мелких узелковых теней в один большой участок фиброзной ткани.
| ||||
| ПАТОЛОГИЯ СЕРДЦА На рентгенограмме органов грудной полости в прямой проекции сердце расположено таким образом, что 1/3 тени сердца расположена справа от срединной линии, проведенной по остистым отросткам грудных позвонков, а 2/3 слева от срединной линии. Справа различают две дуги сердца- первая снизу- дуга правого предсердия, вторая –восходящая аорта или верхняя полая вена (у детей и подростков). Слева краеобразующими являются четыре дуги- сверху вниз- 1-я дуга –дуга или клюв аорты, 2-я дуга – легочный ствол, 3-я дуга – ушко левого предсердия, 4-я дуга –левый желудочек. В норме- размеры сердца такие, что левый контур сердца (левый желудочек) не доходит до среднеключичной линии слева (линия, перпендикулярная диафрагме -начинается сверху от уровня пересечения ключицы с задним отрезком 2 ребра, идет вниз к диафрагме) на 1,5-2 см. Справа- размеры сердца в норме таковы, что правый контур сердца отстоит в правое легкое от правой паравертебральной (парастернальной) линии не более чем на 1,5 см. Положение сердца в грудной клетке зависит от конституциональных особенностей. Так у нормостеников, сердце имеет косое положение и угол наклона сердца, измеряемый между линиями, проведенными от уровня правого атриовазального (сердечнососудистого) угла к верхушке сердца (наиболее выступающая часть дуги левого желудочка) и линией горизонтали, проведенной на уровне правого купола диафрагмы, равен 42-48 град. у нормостеников (ось косая); больше 48 град. -у астеников (ось вертикальная) и меньше 42 град. –у гиперстеников - ось горизонтальная. Отношение поперечника сердечной тени, измеренного на уровне самых выступающих частей правого предсердия и левого желудочка и отнесенная к поперечнику грудной клетки на уровне правого купола диафрагмы и умноженная на 100% носит название кардиоторокального индекса, который в норме равен 50 %. Правый желудочек не является краеобразующим на рентгенограмме в прямой проекции, а проецируется на середину сердечной тени и расположен кпереди (на рентгенограмме в левой боковой проекции прилежит к грудине на расстоянии 4 см, тогда как левый желудочек в левой боковой проекции прилежит к диафрагме на таком же расстоянии). Левое предсердие только своим ушком выходит на левый край сердечной тени, образуя 3-ю дугу, тогда как все предсердие расположено кзади, и при своем увеличении, в первой правой косой проекции (пациент стоит лицом к кассете с пленкой, а его правая сторона отстоит от кассеты под углом между фронтальной плоскостью пациента и плоскостью кассеты на 45-55 град.), расположено кзади и при своем увеличении, смещает пищевод кзади по дуге, радиус которой измеряется при дифференциальной диагностике митральных пороков. Справана рентгенограмме в прямой проекции определяется угол, образованный первой дугой – правым предсердием и второй дугой -восходящей аортой, который называется – атриовазальным или сердечно -сосудистым углом, последний в норме расположен посредине, что означает, что хорда, проведенная к первой дуге, равна хорде, проведенной ко второй дуге. При смещении сердечно –сосудистого угла кверху от срединной линии, говорят об увеличении правого предсердия, при смещении угла книзу -об удлинении и расширении аорты. Талия сердца – пространство, расположенное под линией, соединяющей 1-ю и 4-ю дуги сердца слева (дугу аорты и дугу левого желудочка). Талия может быть нормальной, вышеописанной пространство представлено легочной паренхимой с корнем и легочным рисунком. Талия сердца может быть глубокой вследствие увеличения дуги аорты и «нависания последней над талией» и увеличения левого желудочка(уменьшение или отсутствие какого –либо расстояния до слреднеключичной линии слева)- наблюдается при аортальных пороках и гипертонической болезни. Талия сердца может отсутствовать, быть заполненной, выполненной, сглаженной (синонимы), что обусловлено увеличением 2-й и 3-й дуг сердца слева- дуги легочного ствола и ушка левого предсердия, наблюдается при митральных пороках. Талия сердца- это пространство, расположенной под линией, соединяющей 1 и 4 дуги слева (дугу аорты и дугу левого желудочка). В норме в этом пространстве наблюдается легочная паренхима с воздухом и корень легкого. | ||||
| На рентгенограмме органов грудной полости в прямой проекции определяется: сердце митральной конфигурации: талия выполнена, заполнена, сглажена за счет увеличения второй и третьей дуг слева- дуги легочного ствола и дуги ушка левого предсердия. Левый желудочек не увеличен или незначительно увеличен относительно среднеключичной линии слева. Правый атриовазальный угол смещен кверху, что свидетельствует об увеличении правого предсердия. Легочный рисунок усилен, обогащен, корни расширены. Заключение: Митральный порок сердца. Стеноз митрального отверстия. На рентгенограмме органов грудной полости в прямой проекции определяется: сердце митральной конфигурации: талия выполнена, заполнена, сглажена за счет увеличения второй и третьей дуг слева- дуги легочного ствола и дуги ушка левого предсердия. Левый желудочек значительно увеличен относительно левой среднеключичной линии слева. Правый атриовазальный угол расположен посредине –норма. Легочный рисунок,корни не изменены. Заключение: Митральный порок сердца. Недостаточность митрального клапана. Недостаточность митрального клапана необходимо дифференцировать со стенозом митрального отверстия - при стенозе левый желудочек увеличен незначительно или не увеличен совсем, легочный рисунок усилен, корни расширены, может быть осложнение в виде отека легких и гемосидероза, правый атриовазальный угол смещен кверху из-за увеличения правых отделов сердца-правого предсердия. При проведении рентгенографии в первой правой косой проекции с контрастированием пищевода, последний отклоняется кзади увеличенным левым предсердием по дуге малого радиуса -6-12 см (при стенозе) и по дуге большого радиуса 7-12 см. (при недостаточности). Гемодинамика недостаточности митрального клапана. Во время систолы левого предсердия, кровь через достаточное по размерам митральное отверстие свободно выходит в левый желудочек. Во время систолы левого желудочка и диастолы левого предсердия, кровь из левого желудочка истекает в аорту и, в связи с тем, что митральные клапаны несостоятельны по размерам и полностью не закрывают митральное отверстие, кровь частично, во время систолы левого желудочка обратным током проходит в левое предсердие (регургитация крови). В это же время, левое предсердие в состоянии диастолы, получает кровь из 4-х легочных вен. Таким образом, левое предсердие принимает большее количество крови, чем должно было принять в норме, вследствие чего, в первую очередь, наступает растяжение сте |
|
| Поделиться: |
Поиск по сайту
©2015-2026 poisk-ru.ru
Все права принадлежать их авторам. Данный сайт не претендует на авторства, а предоставляет бесплатное использование.
Дата создания страницы: 2020-05-08 Нарушение авторских прав и Нарушение персональных данных
Все права принадлежать их авторам. Данный сайт не претендует на авторства, а предоставляет бесплатное использование.
Дата создания страницы: 2020-05-08 Нарушение авторских прав и Нарушение персональных данных
Поиск по сайту:
Читайте также:
Деталирование сборочного чертежа
Когда производственнику особенно важно наличие гибких производственных мощностей?
Собственные движения и пространственные скорости звезд