Приложение
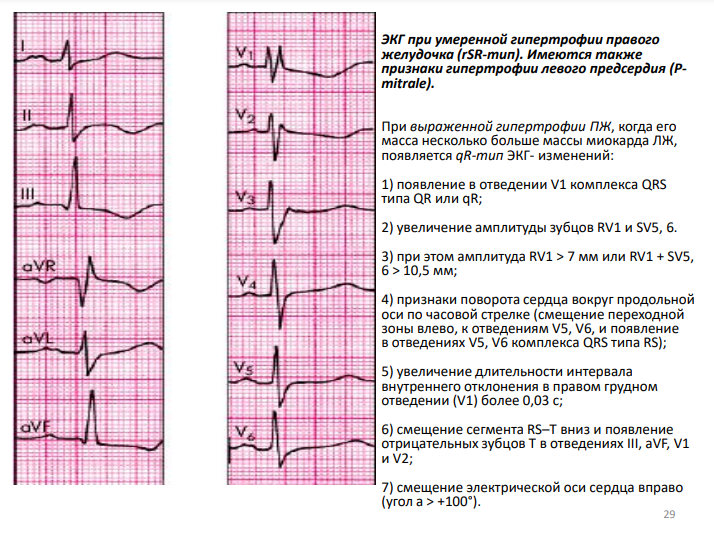
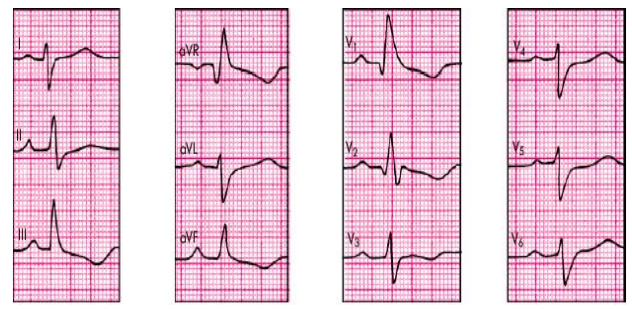
ТЕКСТ НА 1 КАРТИНКЕ ОТНОСИТСЯ КО 2 КАРТИНКЕ. ЭКГ НА 1 КАРТИНКЕ ПОДПИСАНО ЖИРНЫМ КУРСИВОМ.
Рентгенография при МС
Рентгенография при аортальных пороках
112. Хроническая сердечная недостаточность (ХСН). Определение, этиология.
ХСН – заболевание с комплексом характерных симптомов, которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме, характеризуется эпизодическим течением или постепенным усилением симптомов/признаков, вплоть до развития «декомпенсации»
Этиология: АГ, ИБС, пороки сердца, миокардиты, нарушения ритма и проводимости, СД, ХОБЛ, перенесённое острое нарушение мозгового кровообращения.
113. Хроническая сердечная недостаточность. Классификация (по стадии, функциональному классу и сократительной способности ЛЖ), патогенез.
Классификации:
I. По структурной патологии (ACC/AНА) или симптомам, связанным с ФК (NYHA):
A. Стадия – высокий риск развития СН, но неидентифицированна структурная или функциональная патология, нет признаков симптомов.
B. Стадия – развившиеся структурная сердечная патология, которая ассоциирована с развитием СН, но без появления признаков или симптомов.
C. Стадия – симптомозная СН, ассоциированная со структурой патологией сердца.
D. Стадия – выраженная структурная патология сердца и выраженные симптомы СН в покое, несмотря на максимальную медикаментозную терапию.
II. Стражеско-Василенко (1935):
| Стадия | Название | Гемодинамика | Ремоделирование |
| 1 стадия | Начальная | Скрытая СН, гемодинамика в N | Бессимптомная дисфункция ЛЖ |
| 2 А стадия | Клинически выраженная (манифестная) | Умеренно выраженные нарушения гемодинамики в одном из кругов кровообращения | Адаптивное ремоделирование сердца и сосудов |
| 2 Б стадия | Тяжёлая | Выраженные изменения в обоих кругах кровообращения | Дезадаптивнное ремоделирование сердца и сосудов |
| 3 стадия | Конечная | Необратимые изменения в органах мишенях | Финальная стадия ремоделирование сердца |
|
|
III. По сократимости сердца, по ФВ ЛЖ:
| Тип | ХСНнФВ | ХСНпФВ | ХСНсФВ |
| Расшифровка | с низкой | с промежуточной | с сохраненной |
| ФВ ЛЖ | Менее 40% | 40-49% | Более 50% |
ФР-фракция выброса
IV. Нью-Йорской ассоциации сердца (NYHA):
| ФК | Описание | ТШХ, м | ШОКС, баллы |
| I | Ограничение физической активности | 426-550 | <3 |
| II | Незначительное ограничение физической активности | 301-425 | 4-6 |
| III | Заметное ограничение физической активности | 151-300 | 7-9 |
| IV | Невозможность выполнять физическую нагрузку | <150 | >9 |
ТШХ – тест с 6 минутной ходьбой
Шкала оценки клинического состояния при ХСН (ШОКС):
1. Одышка: 0 – нет, 1 – при нагрузке, 2 – в покое
2. Изменился ли за последнюю неделю вес: 0 – нет, 1 – увеличен
3. Жалобы на перебои в работе: 0 – нет, 1 – есть
4. В каком положении находится в постели:
a. 0 – горизонтально
b. 1 – с приподнятым головным концом (2+ подушки)
c. 2 – плюс просыпается от удушья
d. 3 – сидя
5. Набухшие вены:0 – нет, 1 – лежа, 2 – стоя
6. Хрипы в лёгких: 0 – нет, 1 – нижние отделы (до 1/3), 2 – до лопаток (до 2/3), 3 – над всей поверхностью
7. Наличие ритма галопа: 0 – нет, 1 – есть
8. Печень: 0 – не увеличена, 1 – до 5 см, 2 – более 5 см
9. Отёки: 0 – нет, 1 – пастозность, 2 – отеки, 3 – анасарка
10. Уровень САД: 0 – >120, 1 – 100-200, 2 – <100 ммHg
|
|
Патогенез
(УО-ударный объем; КДО-конечное диастолическое давление, САС-симпатоадреналовая система)
· Этиологические факторы
· Снижение УО → увеличение преднагрузки (↑КДО), компенсаторное действие благодаря закону Франка-Старлинга, но в последующем сформируется дилатация и закон перестанет действовать. (+↑ ОПСС = ↑ постнагрузки)
· Из-за сниженного УО, компенсаторно возникает тахикардия (↑МОС)
· Периферические изменения: активация РААС и САС, что ведет к вазоконстрикции
· Из-за альдостерона повышенная реабсорбция Na – формируется гиперосмолярность
· Из-за гиперосмолярности (Na) секретируется АДГ, что ведет к задержке воды (↑ОЦК)
114. Хроническая сердечная недостаточность. Клиническая картина. Диагностика (натрий-уретический пептид, Доплер-ЭхоКГ, ЭКГ, R-графия).
Клиническая картина:
Симптомы:
· Типичные – одышка, ортопноэ, пароксизмальная ночная одышка, утомляемость, ограничение физической активности и увеличенное время для восстановления после физической нагрузки, отёки лодыжек
· Менее типичные – ночной кашель, свистящие дыхание, ощущение раздувания, увеличение веса > 2 кг/неделю, депрессия, конфузия, потеря аппетита, обмороки, головокружение, сердцебиение, появление одышки при наклонении вперед
Признаки:
· Специфичные – повышенное давление в ярёмных венах, гепато-югулярный рефлюкс, третий тон сердца (ритм галопа), смещение верхушечного толчка влево
· Менее специфичные – увеличение веса > 2 кг/неделю, потеря веса, шумы сердца, периферические отёки, хрипы в легких, притупление в нижних отделах легких, тахикардия, тахипноэ, нерегулярный пульс, дыхание Чейн-Стокса, увеличение печени, асцит, кахексия, олигоурия, похолодание конечностей, ослабление напряжения пульса
|
|
Диагностика:
1. Жалобы + анамнез – см. симптомы
2. Физикальное обследование – см. признаки, см. приложение
3. Биохимический анализ крови – натрий-уретический пептид (N = BNP>35 пг/мл), N-терминальный фрагмент BNP (N = NT-proBNP>125 пг/мл), насыщение трансферрина Fe, электролиты Na и K, креатинин, уровень глюкозы, гликозилированный Hb, ТАГ, ХС, ЛП, щелочная фосфатаза, активность гамма-глютамилтрансферазы, аланинаминотрансферазы, свободные трийодтиронин, тироксин и ТТГ
4. Маркеры СН – см. приложение
a. ST2 (стимулирующий фактор роста) – ответ тканей ка повреждение или механический стресс (N = 18 нг/мл), если более 35 нг/мл → повышенный риск
5. ОАК – эритроциты, тромбоциты, лейкоциты, Ht
6. ОАМ
7. Определение СКФ – по эндогенному креатинину
8. ЭКГ
9. Тест с шестиминутной ходьбой (ТШХ)
10. ЭхоКГ – оценка структуры и функции ЛЖ по ФВ
11. R-графия, коронаграфия, радионуклидная диагностика, МРТ, КТ
115. Хроническая сердечная недостаточность. Основная группа препаратов, дополнительные и вспомогательные препараты.
Лечение – см. приложение
# Немедикаментозное: ограничение соли, жидкости, коррекция факторов риска
# Консервативное
Зеленные – для любых клинических ситуаций с СН
Фиолетовые – низкая эффективность
· иАПФ: рамиприл (2,5 мг 1 р/д, позднее 10 мг 1 р/д), каптоприл, эналприл (2,5 мг 1-2 р/д, затем по 10-20 мг 2 р/д)
· Сакубитрил (инг. неприлизина) + вальсартан (49/51 мг 2 р/д, затем 97/103 мг 2 р/д)
Неприлизин – это вещество разрушающее BNP, который является кардиопротектором
· Бета - АБ: бисопролол (1,25 мг 1 р/д, затем по 10 мг 1 р/д ), метопролол (12,5-25 мг 1 р/д, затем по 200 мг 1 р/д)
· Антагонисты альдостерона: эплерон (25 мг 1 р/д, затем 50 мг 1 р/д)
· Диуретики: фуросемид (20-40 мг), торасемид (5-10 мг), спиронолактон
· Антагонисты R - АТ - II: валсартан (40 мг 2 р/д, затем 160 мг 2 р/д), лозартан (12,5 мг 1 р/д, затем 150 мг 1 р/д)
· Антагонист неприлизина: сакубитрил / валсартан (сначала 49/51 мг, затем по 97/103 мг)
Неприлизин ингибирует эндогенные вазоактивные пептиды, которые препятствуют прогрессированию ХСН
· Ингибиторы If - каналов: ивабрадин (5 мг 2 р/д, ч/з 2 недели 7,5 мг 2 р/д)
· Гипогликемические: ингибиторы натрий-глюкозного ко-транспортера 2-типа: дапаглифлозин (10 мг 1 р/д)
· Сердечные гликозиды: дигоксин (0,125-0,25 мг/сутки)
· Омега - 3 ТАГ (не увеличивают продолжительность жизни)
· Периферические вазодилататоры: изосорбид динитрат
# Хирургическое:
· Реваскуляризация: ЧКВ, коронарное шунтирование
· ЛЖ аневризмэктомия, реконструкция ЛЖ
# Сердечная ресинхронизирующая терапия:
· ЭКС
· Кардиовертер-дефибриллятор
· «Оптимайзер»
Острая сердечная недостаточность (ОСН). Определение. Этиология. Патогенез. Классификация. Диагностика. Лечение.
ОСН – клинический синдром, характеризующийся быстрым возникновением или утяжелением симптомов/признаков характерных для нарушенной функции сердца, что вызывает состояние, угрожающее жизни, требующее немедленного медицинского вмешательства и часто неотложной госпитализации
Этиология:
1) Декомпенсация ХСН
2) Обострение ИБС (ОКС)
3) Гипертонический криз
4) Тяжёлая аритмия
5) Острый миокардит
6) Тампонада сердца
7) Расслоение аорты
8) Несердечные причины: инсульт, феохроматоцитома, перегрузка объёмом, передозировка ЛС, бронхиальная астма
9) Синдромы высокого сердечного выброса (СВ)
a. Септицемия
b. Тиреотоксический криз
c. Анемия
d. Шунтирование крови
Патогенез – аналогичен ХСН, но с большей скоростью развития:
Классификации (см. приложение):
I. Клинические варианты (ESC):
· ESC-1: острая декомпенсированная СН (впервые возникшая/декомпенсированная ХСН) – мало выраженные симптомы ОСН, без признаков кардиогенного шока, отёка лёгких, гипертонического криза
· ESC-2: гипертензивная ОСН – симптомы ОСН у больных с относительно сохранной функцией ЛЖ в сочетании с высоким АД и рентгенологической картиной венозного застоя в лёгких
· ESC-3: отёк легких – подтверждён рентгенографией, тяжёлый респираторный дистресс синдром с влажными хрипами в лёгких, ортопноэ
· ESC-4: кардиогенный шок – клинический синдром, характеризующийся гипоперфузией тканей, которая сохраняется после коррекции преднагрузки
· ESC-5: СН с высоким СВ – симптомы ОСН у больных с высоким СН, в сочетании с тахикардией, теплыми кожными покровами, застоем в лёгких, иногда низким АД (септический шок)
· ESC-6: недостаточность ПЖ – синдром низкого СВ в сочетании с высоким давлением в ярёмных венах, гепатомегалией, артериальной гипотонией
II. Killip T. – для оценки тяжести и прогноза:
· Стадия I – нет признаков СН
· Стадия II – СН, влажные хрипы в нижней половине лёгочных полей, III тон, признаки венозной гипертензии в лёгких
· Стадия III – тяжёлая СН, явный отёк легких, влажные хрипы распространяются более чем на половину лёгочных полей
· Стадия IV – кардиогенный шок, с признаками периферической вазоконстрикции, олигоурия, цианоз, потливость
III. Forrester JS – по характеристикам – см. приложение:
- Снижения СИ (систолического объема) < 2,2 л/мин*м2
- ДЗЛА (давление заклинивания легочной артерии) > 18 ммHg
· Группа I - норма
· Группа II – отёк легких
· Группа III – гиповолемический шок
· Группа IV – кардиогенный шок
IV. По клинической тяжести для больных с острой декомпенсацией ХСН:
· Класс I – нет признаков периферической гипоперфузии и застоя в лёгких
(«кожные покровы/влажные хрипы – тёплые/сухие»).
· Класс II – нет признаков периферической гипоперфузии с застоем в лёгких
(«кожные покровы/влажные хрипы – тёплые/влажные»).
· Класс III – признаки периферической гипоперфузии без застоя в лёгких
(«кожные покровы/влажные хрипы – холодные/сухие»).
· Класс IV – признаки периферической гипоперфузии с застоем в лёгких
(«кожные покровы/влажные хрипы – холодные/влажные»).
V. Оценка вероятности ОСН – см. приложение
Клиника – признаки застоя в МКК и гипоперфузии:
Признаки застоя в:
· МКК: слабость, утомляемость, отёк лёгких, ортопноэ, пароксизмальная одышка по ночам, влажные не звонкие хрипы
· БКК: растяжение вен шеи, увеличение печени, гепато-югулярный рефлюкс, симптомы застоя в пищеварительной тракте, двусторонние периферические отёки, асцит
Проявление гипоперфузии:
· Слабость, утомляемость, развернутая картина шока, артериальная гипотония
Диагностика:
· Жалобы и анамнез – см. ESC
· Физикальное обследование – температура кожных покровов, влажные хрипы в лёгких
· ЭКГ
· Лабораторные исследования – см. приложение.
o Оценка газового состава артериальной крови
o BNP>100 пг/мл; NT-BNP>300 пг/мл
· Рентгенография – выявление венозного застоя
· ЭхоКГ – оценка СВ, определение структурных/функциональных изменений сердца
· КАГ при ОКС
· КТ, МРТ, УЗИ
Лечение – см. приложение.
Вместе с лечением начинают неинвазивное мониторирование АД, ЧСС, температуры, ЧДД и ЭКГ, определения степени насыщения гемоглобина кислородом
Инвазивное мониторирование, по отдельным показаниям, катетеризация артерии/центральной вены
· Диета – оптимальный баланс калорий и аминокислот, поддержание нормального содержания K и Mg
· Оксигенотерапия – 2,8 л/мин с разными режимами подачи CPAP, NIPPV, BiPAP, ИВЛ
· Наркотический анальгетик: морфин (в/в болюсно 3 мг, при необходимости повторить)
· Вазодилататоры:
o Нитраты: нитроглицерин (20 мкг/мин, затем 200 мкг/мин), нитропруссид (0,3-0,5 мкг/кг*мин), незиритид (в/в болюсно 2 мкг/кг + 0,015-0,03 мкг/кг*мин)
· Диуретики: фуросемид (в/в 20-100 мг или инфузия 5-40 мг/ч), торасемид, спиронолактон, гидрохлортиазид (25-50 мг 2 р/д)
· Инотропные ЛС:
o Добутамин (инфузия 2-20 мкг/кг*мин)
o Допамин (3-5 мкг/кг*мин)
o Левосимендан (в/в болюсно 12-24 мкг/кг = 10 мин)
o иФДЭ: милринон (в/в 25 мкг/кг = 10-20 мин + инфузия 0,375-0,75 мкг/кг*мин), эноксимон
o Сердечные гликозиды: дигоксин (в/в 0,25-0,5 мг)
Хирургическое: реваскуляризация миокарда, протезирование и реконструкция клапанов, механическая временная поддержка кровообращения, внутриаортальный контрпульсатор, трансплантация сердца.