Заболевания лимфатической системы
КЛАССИФИКАЦИЯ

Лимфостаз – патология лимфатической системы, сопровождающаяся нарушением лимфообращения и задержкой лимфатической жидкости в тканях. Может сопровождаться образованием белковых тромбов. Бывает:
-первичный, связан с врожденными аномалиями лимфатических путей.
-вторичный, имеет посттравматическую или воспалительную природу.
Лимфедема — отёк тканей, обусловленный лимфостазом. В 91% случаев локализуется на нижних конечностях, где условия для оттока лимфы наименее благоприятны.
Преобладающий пол — женский (5:1).
Патогенез
• Недостаточность функций лимфатической системы
• Нарушение оттока лимфы из тканей
• Нарушения белкового обмена в тканях.
Наиболее ярко выражена, если затруднение оттока лимфы сочетается с нарушением венозного оттока.
Лимфедемы любого генеза часто осложняются рожистым воспалением, которое может стать причиной флегмоны. Флегмона – гнойный процесс в жировой клетчатке, не имеющий четких границ и склонный к распространению на окружающие ткани.
Слоновость (хроническая лимфодема) - заболевание лимфатической системы, приводящее к стойкому прогрессивному увеличению пораженного органа, вследствие застоя лимфы и разрастания соединительной ткани. В 90—95% случаев локализуется на нижних конечностях, иногда мошонки.
В тканях скапливается жидкость и белок, ухудшается кровообращение, возникает гипоксия тканей. Кожа утолщается, становится воротами для инфекции.
Заболевания лимфосистемы
КЛАССИФИКАЦИЯ

Причины болезней лимфатической системы
Заболевания лимфатической системы могут возникать под воздействием различных факторов. Различают следующие причины заболеваний органов лимфатической системы:
|
|
- наследственная предрасположенность;
- вирусные инфекции. Некоторые вирусы (например, вирус гриппа) могут проникать в лимфатическую систему, способствуя в ней развитие патологического воспалительного процесса;
- нарушения деятельности иммунной системы. К таковым относятся, например, аутоиммунные процессы, на фоне которых может нарушаться деятельность лимфатической системы. Кроме того, болезни лимфатической системы возможны при аллергических реакциях;
- рожденные генетические болезни;
- вредные привычки и плохие экологические условия.
Основные симптомы при заболеваниях лимфосистемы:
1. Увеличение лимфатических узлов.
2. Болезненность, уплотнение лимфоузлов.
3. Лимфангиомы, лимфангиэктазии.
4. Отеки конечностей (лимфостаз и лимфедема)
5. Лимфорея (просачивание лимфы из незаживающей раны).
6. Трофические расстройства, изменение цвета кожи.
7. Увеличение селезенки.
8. Повышение температуры тела.
9. Слабость, утомляемость.
10. Снижение аппетита.
11. Потливость.
12. Зуд кожи.
Наиболее часто встречающиеся заболевания лимфатической системы:
I. Пороки развития
Механизм возникновения: Возникают в следствии нарушении внутриутробного развития.
| Аплазия лимфатического русла | – отсутствие лимфатических сосудов (ЛС) в какой-либо области, что приводит к отеку тканей, органа (лимфедема или слоновость); |
| Гипоплазия лимфатического русла | – количество ЛС или узлов резко уменьшено. При гипертрофии или повреждении органа это может привести к нарушению лимфооттока и отеку органа; Например, замещение части грудного протока сплетением мелких ЛС; |
| Лимфангиэктазия врожденная и приобретенная | – проявляется недоразвитием или полным отсутствием клапанного аппарата, расширением ЛС, соединительнотканным перерождением его стенки, застоем лимфы (лимфедема). |
| Лимфангиоматоз | редкий порок, разрастание неполноценной лимфоидной ткани. |
| Лимфангиома | – врожденное доброкачественное новообразование, которое образовано из соответствующих узлов (лимфатических).Основной причиной возникновения опухоли является аномалия расположения узла в следствии внутриутробного порока. В данном случае имеет место нарушение процесса строения ткани сосудов, накапливание в ней экссудата, что вызывает расширение таковой и перерождение в подобное новообразование. Несмотря на то, что лимфангиома у детей формируется на 2 месяце внутриутробного пребывания, первая симптоматика патологии возникает только к концу 1 года жизни малыша, и то не всегда. В некоторых случаях лимфангиоматоз начинает проявляться только к подростковому возрасту или даже позже. По области локализации таких опухолей, наиболее часто встречаются: · лимфангиома шеи; · лимфангиома лица (например, на щеке или губе, часто - языка); · лимфангиома брюшной полости; Менее редко опухоли образуются в подколенных ямках, в паху, в средостении. Практически не встречается лимфангиома селезенки, стопы, печени и почек, а также лимфангиомы конъюнктивы. |
Исход: Без лечения негативный. В зависимости от локализации и степени патологии. Возможны: отеки (если конечностей, то с исходом в слоновость), нарушение местного и общего иммунитета, метаболизма и других функций, как лимфосистемы, так и нарушение функционирования органов и развитие вторичных заболеваний.
|
|
|
|
. II. Травматические.
Обширные ранения или оперативные вмешательства могут сопровождаться повреждением лимфососудов, узлов, особенно при раневой инфекции, что проявляется лимфореей, а после рубцевания — нарушениями лимфооттока. Оперативное удаление паховых или подмышечных лимфатических узлов нередко приводит к развитию лимфостаза (нарушению оттока лимфы) и слоновости конечности.
1. Лимфорея (lymphorrhoea; лимфа + греч. rhoia течение, истечение; синоним лимфоррагия) — истечение лимфы на поверхность или в полости тела вследствие повреждения или разрыва лимфатических сосудов. Одно из тяжелых осложнений, при котором возникает ситуация истечения лимфы из ран на ногах, — это трофические язвы. Язвы появляются при таком распространенном сейчас заболевании, как варикозное расширение вен.
Исход:
а) Если лимфа вытекает из грудного протока - быстро нарастает истощение, а вследствие потери лимфоцитов — вторичный иммунодефицит.
б) Лимфорея в ране обычно прекращается в процессе ее заживления – благоприятный.
2. Лимфостаз (lymphostasis; лимфа + stasis стояние; синоним серозный стаз) — нарушение (остановка) оттока лимфы на различных уровнях — от лимфатических капилляров и периферических лимфатических сосудов конечностей и других органов до основных лимфатических коллекторов и грудного протока. Во всех случаях происходит накапливание лимфы и межклеточной жидкости, что в свою очередь, вызывает отек мягких тканей.
Может сопровождаться образованием белковых тромбов.
Механизм возникновения:
а) первичные причины: врожденные пороки развития лимфатических сосудов;
б) вторичные причины:
• хирургические операции, сопровождающиеся удалением лимфатических узлов (мастэктомия, паховая лимфаденэктомия и пр.).
• заболевания венозных и лимфатических сосудов (лимфангиты, лимфадениты, тромбофлебиты). Расширяются лимфатические сосуды, снижается их тонус, развивается недостаточность клапанов, т. е. возникает лимфовенозная недостаточность.
• сердечная, почечная патологии, гипопротеинемии, когда лимфатические капилляры и сосуды не обеспечивают отток избыточного количества тканевой жидкости.
• Опухоли мягких тканей.
Лимфедема – стойкий отек тканей, вызванный лимфостазом (нарушением оттока лимфы).
Слоновость (хронический лимфостаз) - заболевание лимфатической системы, приводящее к стойкому прогрессивному увеличению пораженного органа, вследствие застоя лимфы и разрастания соединительной ткани. В 90—95% случаев локализуется на нижних конечностях, иногда мошонки. Женщины болеют чаще.
Стадия болезни.
Мягкий безболезненный отек, проходит после сна. Под влиянием эластичной компрессии на первой стадии отек может пройти полностью.
2 стадия болезни. Отек уплотняется и не проходит после сна. Конечность деформируется - меняет свои очертания и начинает расплываться. Больной начинает набирать вес за счет задержки жидкости в тканях.
3 стадия болезни, неизлечима. Конечность начинает напоминать ногу слона. К этому времени кожа на пораженной ноге становится грубой, могут появиться болезненные язвы. Кроме того, слоновость ноги несет в себе и другие опасности – может развиться сепсис, а также полное омертвение тканей ног, что влечет за собой полную ампутацию. Разница в окружности больной и здоровой конечности может достигать 30 – 40 см и более.
Это происходит от того, что при нарушении оттока лимфы в тканях скапливается жидкость и белок, ухудшается кровообращение, возникает гипоксия тканей. Кожа утолщается, становится воротами для инфекции.
Исход: Возможен благоприятный при лечении на 1 и 2 стадиях: восстановление тока лимфы (компрессионное белье, ЛФК…). Неблагоприятный: гипоксия тканей, омертвение тканей ног, сепсис…
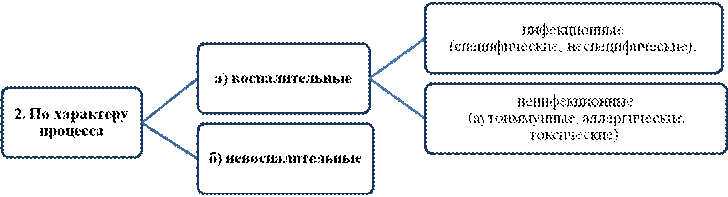
III. Воспалительные
Воспалительные заболевания Л.с. чаще бывают вторичными. Развиваются в ответ на инфекцию, травму, абсцесс.
Это лимфангиит и регионарный лимфаденит:
1. Лимфангиит (lymphangiitis; лимфа + греч. angeion сосуд + -itis) — воспаление лимфатических сосудов, осложняющее различные воспалительные заболевания.
2. Лимфаденит (lymphadenitis; лимфа + греч. aden железа + -itis) — воспаление лимфатических узлов.
1. Лимфангиит.
Механизм возникновения: При лимфангиите первичным очагом инфекции могут быть гнойно-воспалительные процессы, инфицированные раны и ссадины. Присоединение в диагнозе «острого Л.» указывает на прогрессирование основного заболевания и усугубляет тяжесть его течения. Как правило, температура тела повышается до 39—40°, отмечаются ознобы, головные боли, слабость, высокий лейкоцитоз. Кожа отечна, определяются участки уплотнения окружающих тканей по ходу лимфатических сосудов.
Исход: Довольно рано присоединяется регионарный лимфаденит. При гнойном Л. присоединяются признаки флегмоны (разлитое гнойное воспаление мягких тканей с тенденцией к быстрому распространению по клетчаточным пространствам и вовлечением в гнойный процесс мышц, сухожилий, клетчатки). При лечении прогноз благоприятный.
2. Лимфаденит
а) Механизм возникновения:
· Неспецифический. Чаще всего происходит в результате инфицирования различной гноеродной флорой стрептококками и стафилококками, так же токсинами, которые они выделяют. Источниками инфекции могут быть различные гнойные раны, фурункулы, карбункулы, рожистое воспаление и прочее. Любой инфекционный процесс в области, откуда идет лимфа к узлу может явиться причиной лимфаденита.
- Специфический. Вызывается возбудителями сифилиса, туберкулёза, туляремии, чумы, сибирской язвы, гонореи.
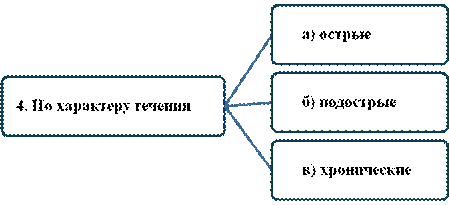
б) По характеру течения:
· Острый лимфаденит, то есть острое воспаление лимфатического узла, вызванное вирусами или бактериями. Как правило, сопровождается увеличением узла, покраснением кожи и болезненностью. Если организм не может справиться, возможно гнойное воспаление в узле – гнойный лимфаденит.
· Хронический лимфаденит — постоянное не гнойное воспаление лимфоузлов. Провоцируется инфекцией, травматическим поражением или абсцессом. Отмечается увеличение лимфатических узлов, которые плотны на ощупь, малоболезненны, не спаяны между собой и окружающими тканями.
Может быть первично-хроническим (в результате воздействия микробной флоры при вялотекущих, рецидивирующих воспалительных заболеваниях) или исходом острого Л.
У детей лимфаденит часто возникает при заболеваниях ЛОР-органов. Так, это может быть грипп, хронический тонзиллит, ангина, отит и другие инфекционные болезни (например, дифтерия, скарлатина, паротит и другие).
Исход: При начальных формах Л. и своевременно начатом лечении в большинстве случаев благоприятный. Запущенные формы Л. могут привести к нарушению лимфооттока и развитию лимфостаза, а в дальнейшем — слоновости.
Аденоиды и хронический тонзиллит. Заболевание вызванное частым поражением лимфатических узлов, вследствие чего может развиться функциональная несостоятельность, гиперплазия (увеличение в размерах). Обычно подлежат удалению.
IV. ОПУХОли
1) Лимфома - это болезнь лимфатической системы человека, относящаяся к разряду раковых заболеваний кровеносной системы
Среди онкологических заболеваний лимфы выделяют два вида лимфом: лимфогранулематоз Ходжкина и неходжкинская лимфома. Различие у них только в том, что в лимфомах Ходжкина под микроскопом можно увидеть клетки Березовского-Штернберга-Рида (гигантские клетки, характерные для опухолей).
Выделяют два вида лимфом: лимфогранулематоз Ходжкина и неходжкинская лимфома. Различие у них только в том, что в лимфомах Ходжкина под микроскопом можно увидеть клетки Березовского-Штернберга-Рида (гигантские клетки, характерные для опухолей
Лимфома Ходжкина возникает при изменении В-лимфоцитов. Сами лимфоциты злокачественно перерождаются и начинают бесконтрольно делиться. Может появляться везде, но чаще возникает в лимфатических узлах, реже под мишень попадают другие органы – селезенка, костный мозг, легкие, печень. Обычно это проявляется на последних стадиях рака.
Неходжкинская лимфома (НХЛ) – это группа заболевания, объединяющая в себе около 80 разных по клиническому течению, клеточному составу и прогнозу нозологических форм. Главная характеристикой этих заболеваний является злокачественное перерождение лимфоцитов с поражением лимфатический системы и внутренних органов, включающая в себя все виды лимфом, кроме лимфомы Ходжкина.
Неходжкинские лимфомы бывают двух видов: В-клеточные и Т-клеточные лимфомы.
Первая характеризуется злокачественным изменением и неконтролируемым ростом Т – лимфоцитов, вторая В-лимфоцитов.
Исход. Исход заболевания зависит от стадии, на которой оно было обнаружено и агрессивности течения заболевания.
- Выделяют 4 стадии: сначала идет увеличение единичного узла, потом нескольких, начинаются метастазы, и 4 стадия самая тяжелая, последняя, для которой характерно генерализованное распространение процесса с поражением костного мозга, ЦНС и скелета.
- Выделяют три степени агрессивности течения заболевания:
а) низкую агрессивность, развивается медленно, иногда годами никак себя не проявляя, прогноз для жизни обычно благоприятный.
б) агрессивную форму - характерны высокая скорость роста и распространения, прогноз зависит от стадии, на которой была обнаружена и чувствительности к химиотерапии
в) промежуточную форму – растет постепенно, постоянно увеличивая отрицательное влияние.
При начале лечения на ранних стадиях прогноз очень благоприятный, пятилетняя выживаемость превышает 80%. Однако если установлен диагноз неходжкинская лимфома 4 стадии, прогноз значительно хуже, и пятилетняя выживаемость даже при агрессивной терапии не превышает 20%.
2) Лимфолейкоцитоз – это злокачественное поражение лимфатических тканей. В ходе развития патологии в лимфоузлах продуцируются патологические лимфоциты, которые также поражают периферическую кровь и костный мозг. Острый лимфолейкоз до недавних пор считался болезнью детей, ведь по медицинской статистике недуг больше диагностировался у малышей до 4 лет. На сегодняшний день заболевание чаще встречается среди взрослого населения.
3) Лимфосаркома (синонимы: лимфобластома, лимфосаркома средостения) развивается на фоне размножения клеток крови опухолевого характера. Область локализации подобных злокачественных новообразований не ограничена. Наиболее часто возникает лимфосаркома брюшной полости, например, — лимфосаркома селезенки, а также саркома лимфы в грудном отделе.К сожалению, каждый человек подвержен развитию такого заболевания: ограничения по возрасту нет. Лимфосаркома – это обобщающее название заболевания, которое может возникать в любом из органов, имеющих лимфоидную ткань.
4) СПИД обусловлен тем, что вирус иммунодефицита человека (ВИЧ) инфицирует определенную группу Т-клеток. Гибель этих клеток приводит к нарушениям в иммунной системе, и организм постепенно утрачивает способность сопротивляться различным инфекциям.
Лимфатическая система ввиду многообразия её функций одна из важнейших в организме человека. Поэтому важно следить за её правильным функционированием и проводить профилактику заболеваний.
Рекомендуется много двигаться, так как это ускоряет ток лимфы.
В зависимости от локализации, увеличение лимфатических узлов может свидетельствовать о наличии различных заболеваний.
· Увеличения лимфоузлов шеи или лимфаденопатия может говорить о таких заболеваниях как, мононуклеоз саркоидоз, туберкулез (или вакцинация от него) либо об инфекции верхних дыхательных путей.
· Под нижней челюстью – заболевания ротовой полости, инфекционные и опухолевые, хронический тонзиллит.
· Околоушные лимфатические узлы увеличиваются при краснухе.
· Надключичные подключичные лимфоузлы — туберкулез, токсоплазмоз, опухолевые заболевания.
· Увеличение подмышечных лимфоузлов говорит об инфекционном поражении рук, раке молочной железы, саркоидозе.
· Увеличение паховых лимфоузлов свидетельствует об инфекции нижних конечностей, инфекциях мочеполовой системы, а также о заболеваниях передающихся половым путем (двустороннее увеличение), либо об опухолевом процессе малого таза (чаще при раке простаты поражение лимфоузла с одной стороны).
Лимфатическая система ввиду многообразия её функций одна из важнейших в организме человека. Поэтому важно следить за её правильным функционированием и проводить профилактику заболеваний.
Рекомендуется много двигаться, так как это ускоряет ток лимфы.