Рефлекторный – болевой, обусловлен отсутствием компенсаторного повышения общего периферического сосудистого сопротивления.
Аритмический – причиной могут быть желудочковая пароксизмальная тахикардия, дистальный вариант полной атриовентрикулярной блокады.
Истинный – вызван резким снижением насосной функции левого желудочка.
Жалобы:
- выраженная слабость
Клинические проявления:
- холодный липкий пот
- заторможенность
- бледно-цианотичные, холодные кожные покровы
- пульс нитевидный или не определяется
- артериальное давление резко снижено
- тахикардия
- тоны сердца глухие, иногда - аритмичные
Таблица 37
Критерии кардиогенного шока (по степени тяжести)
| I | II | III | |
| Степень снижения АД | АД сист. < 80 мм рт.ст. | 80 – 70 мм рт.ст. | 50 и меньше |
| Степень снижения пульсового АД | 20 – 25 мм рт.ст. | < 20 мм рт.ст. | Меньше 20 мм рт.ст. |
| Длительность артериальной гипотензии | До 2-х часов | 3 – 4 часа | Больше 6 часов |
| Диурез | олигoурия – менее 20 мл/час | 20 – 0 мл/час | |
| Частота сердечных сокращений | 100 – 110 уд./мин. | 120 уд./мин. | Больше 120 уд./мин. |
| Реакция на вазопрессоры | + | Сомнительная | Нет |
Лечение:
- поднять нижние конечности
- дать кислород
- начать введение препаратов
а) анальгетики (НПВС, наркотические анальгетики, нейролептанальгезия);
б) симпатомиметические амины (норадреналин, допамин, добутамин);
в) ингибиторы фосфодиэстеразы (амринон, милринон);
г) кортикостероиды;
д) восполнение ОЦК (реополиглюкин, плазма, изотонические растворы);
е) коррекция электролитных нарушений, КЩС;
ж) баллонная контрпульсация.
НАРУШЕНИЯ СЕРДЕЧНОГО РИТМА
Классификация желудочковой экстрасистолии (B. Lown,
M.Woeg)
0 – отсутствие желудочковых экстрасистол
1 – 30 или меньше за 1 час
2 – больше 30 экстрасистол в час
3А – полиморфные экстрасистолы
3В - бигемения
4А - парные желудочковые экстрасистолы
4В – три и более подряд экстрасистолы (неустойчивые пароксизмы желудочковой тахикардии)
5 – ранние желудочковые экстрасистолы типа “R на Т”.
Экстрасистолы высоких градаций, относящиеся к 3-5-му классам, являются угрожающими в отношении развития желудочковой тахикардии и фибрилляции желудочков.
Алгоритм диагностики нарушений ритма
 полная нерегулярность да мерцание предсердий
полная нерегулярность да мерцание предсердий
 нет
нет
АВ-блокада 2степени да предсердная тахиаритмия

 нет
нет
альтернация QRS да WPW

 нет
нет

 зубец Р не виден или узловая тахикардия
зубец Р не виден или узловая тахикардия
 ретроградный
ретроградный
нет
 на сегменте ST, T
на сегменте ST, T
WPW
Диагностика нарушений ритма сердца
1. Жалобы:
- сердцебиение
- боли в области сердца
- слабость, головокружение
- потеря сознания
2. Клинические признаки:
- изменение характеристик пульсовой волны
- изменение звучности сердечных тонов
- изменение частоты сердечных тонов
- преждевременные (нерегулярные) сердечные тоны
- потеря сознания
3. Инструментальные признаки:
- электрокардиография
4. Дифференциальная диагностика:
- ревмокардит
- миокардит
- ишемическая болезнь сердца
- гипертоническая болезнь
- тиреотоксикоз
- кардиомиопатия
Перечень лечебных мероприятий и препаратов при лечении
нарушений ритма сердца
1. Препараты, уменьшающие проницаемость мембран для ионов (хинидин, новокаинамид, этмозин, аймалин).
2. Препараты, снижающие проницаемость мембран для натрия и увеличивающие проницаемость калия (лидокаин, дифенин).
3. b-адреноблокаторы (анаприлин, окспренолол).
4. Препараты, ингибирующие медленный трансмембранный ток ионов кальция (верапамил).
5. Препараты, тормозящие реполяризацию (кордарон).
6. М-холинолитики, b-адреностимуляторы.
7. Вагусные приемы.
8. Электроимпульсная терапия.
9. Имплантация искусственного водителя ритма.
Дифференцированное лечение нарушений ритма сердца
1. Нарушение образования импульса:
а) автоматические механизмы:
- синусовая тахикардия.
- синусовая брадикардия
- синдром слабости синусового узла
б) неавтоматические механизмы:
- экстрасистолия
- предсердная
- желудочковая
- пароксизмальная тахикардия
- предсердная
- желудочковая
- мерцание (фибрилляция) и трепетание
- предсердий
- желудочков
2. Нарушение проведения импульса:
а) преждевременное возбуждение желудочков:
- синдром Вольфа-Паркинсона-Уайта
- синдром укороченного интервала PQ
б) блокады
- синоаурикулярная блокада
- атриовентрикулярные блокады
Диагностика острой сердечной недостаточности
1. Левожелудочковая:
а) сердечная астма:
- небольшой сухой кашель
- одышка
- сердцебиение
- приступ удушья
- положение ортопноэ, акроцианоз
- пульс слабого наполнения, альтернирующий.
- тоны сердца глухие, ритм галопа
- АД в норме, затем снижается
- ЭКГ - снижение зубца Т, сегмента ST
- рентгенография легких (снижение прозрачности, отечность междольковых перегородок)
б) отек легких:
- резко выраженное удушье, кашель с пенистой розовой мокротой
- положение ортопноэ, клокочущее дыхание
- цианоз лица, набухание шейных вен
- холодный пот
- пульс слабый, частый, аритмичный
- АД снижено, тоны сердца глухие
- в легких - разнокалиберные влажные хрипы
- ЭКГ - снижение зубца Т, смещение сегмента ST в отведениях V5, V6
- рентгенография легких - «крылья бабочки», диффузные тени
2. Правожелудочковая:
- одышка, боли в правом подреберье, отеки
- цианоз, набухание шейных вен, отеки
- пульс частый, слабого наполнения, аритмичный
- тахикардия, ритм галопа, систолический шум на мечевидном отростке
- печень увеличена, болезненна, «+» симптом Плеша, асцит
- ЭКГ- высокий зубец Р в отв. II, III,avF, V1 - V2; снижение сегмента SТ в отведениях V1 -V2, отклонение ЭОС вправо
- ЭХО-КГ -дилатация полостей правых отделов сердца.
Тактика лечения острой сердечной недостаточности
1. Снижение систолической нагрузки на миокард: вазодилятаторы (нитраты, ингибиторы АПФ, антагонисты кальция), ганглиоблокаторы, петлевые диуретики.
2. Пеногасители: силикон, антифомсилан (аэрозольно), спирт.
3. Угнетение дыхательного центра: морфин, омнопон, промедол.
4. Негликозидные кардиотоники.
5. Дофамин, при неэффективности – норадреналин.
Лечение отека легких. Отек на фоне высокого АД.
1. Полусидячее положение больного, нитроглицерин под язык.
2. Нейролептаналгезия или морфин + седуксен.
3. Лазикс 60-360 мг или урегит 50-1.00 мг/ в/в.
4. Увлажненный кислород, пеногасители. При отсутствии эффекта:
5. Нитропруссид натрия 30 мг или нитроглицерин в/в. Возможно также применение ганглиоблокаторов.
Отек легких на фоне нормального АД.
1. Полусидячее положение больного.
2. Нейролептаналгезия или морфин+седуксен, дроперидол, галоперидол в соответствующих дозировках.
3. Увлажненный кислород, пеногасители.
4. Нитроглицерин под язык.
5. Лазикс 60-120 мг или урегит 50-100 мг в/в. При отсутствии клинического эффекта:
6. Глюкоза 5% р-р 200 мл.
7. Нитроглицерин в/в.
Отек легких на фоне низкого АД.
1. Полусидячее положение больного.
2. Промедол, фентанил.
3. Увлажненный кислород, пеногасители.
4. Лазикс 60-120 мг или урегит 50-100 мг в/в. При отсутствии клинического эффекта:
5. Добутамин 250 мкг в 500 мл р-ра в/в кап, или допамин 200 мг в 400 мл
р-ра в/в кап.
6. Интубация трахеи, аспирация жидкости с предварительным в/в введением 10 мл 20% оксибутирата натрия.
Лечение кардиогенного шока.
Лечение рефлекторного кардиогенного шока.
1. Придание возвышенного положения нижним конечностям.
2. Мезатон 0,5-1 мл на изотоническом растворе NaCl в/в.
3. Промедол 1 мл 2% р-ра или фентанил, морфин + аспирин (при брадикардии) в соответствующих дозировках на изотоническом растворе NaCl в/в медленно.
4. Седуксен 2 мл.
При отсутствии эффекта через 10-15 мин.:
5. Реополиглюкин 400 мл+норадреналин 2 мл 0,2% р-ра в/в капельно.
6. Гепарин 10000 ед. в/в.
7. Стрептокиназа 250000-500000 ед. на изотоническом растворе NaCl в/в болюсом.
8. Активатор плазменного или альтеплаза: в вену одномоментно болюсом 6 мг., затем еще 54 мг. в течении первого часа, 20 мг. в течении второго часа и по 5 в час в течение последующих часов. Суммарная доза препарата – 100 мг.
Лечение истинного кардиогенного шока.
1. Допмин 200-430 мг+реополиглюкин 400 мл в/в кап. или добутамин 250 мкг в 500 мл р-ра в/в кап. - Через 20-30 мин. при отсутствии эффекта:
2. Норадреналин 1-2 мл 0,2% р-ра в 250 мл изотонического раствора NaCl в/в. Промедол 1-2 мл 2% р-ра, седуксен 2 мл в/м.
Патогенез кардиогенного шока при инфаркте миокарда.
Стойкое болевое раздражение несостоятельность сократительной
 способности миокарда
способности миокарда
 |
рефлекторное угнетение уменьшение ударного
деятельности сердца и минутного объема
 |
расширение сосудов повышение активности
на периферии симпатических сосудо-
 двигательных центров
двигательных центров
 усиленное выделение вазоконстрикция
усиленное выделение вазоконстрикция
 катехоламинов
катехоламинов
перераспределение тока крови
 |  | ||
нарушение микроциркуляции
 депонирование крови
депонирование крови
в капиллярном русле гипоксия и ацидоз
 |
 выпотевание жидкой части крови из капилляров в ткани
выпотевание жидкой части крови из капилляров в ткани
уменьшение венозного притока к сердцу
 |
 падение сердечного выброса
падение сердечного выброса
кардиогенный шо к
Внезапная смерть при инфаркте миокарда.
| Фибрилляция желудочков. |


 |  | ||


 | |||
 |

 | |||
 |
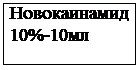
 | |||
 |
7.3. Демонстрация преподавателем методики практических приемов по данной теме.
7.4. Самостоятельная работа студентов под контролем преподавателя (курация больных в кардиореанимационном и кардиологическом отделениях, работа с монитором, дефибриллятором).
7.5. Контроль конечного уровня знаний:
Подготовка к выполнению практических навыков по данной теме
Выберите один правильный ответ.
1. ПОДБЕРИТЕ СООТВЕТСТВУЮЩИЕ КЛИНИЧЕСКИЕ СИМПТОМЫДЛЯ АНЕВРИЗМЫСЕРДЦА
1) "застывшая" ЭКГ
2) набухание шейных вен
3) влажные хрипы в легких
4) АД сист. < 90 мм рт.ст.
2. ПОДБЕРИТЕ СООТВЕТСТВУЮЩИЕ НЕОТЛОЖНЫЕ МЕРОПРИЯТИЯ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ ПРИ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
1) опустить нижние конечности
2) приподнять нижние конечности
3) удар по грудине
3. С КАКОЙ ЦЕЛЬЮ ИСПОЛЬЗУЮТ ПРИ ОИМ СТРОФАНТИН В/В
1) профилактика тромботических осложнений
2) профилактика фибрилляции желудочков
3) ограничение размеров некроза
4.АНЕВРИЗМА СЕРДЦА ПРИ ОИМ ОБУСЛОВЛЕНА
1) трансмуральным поражением передней стенки
2) аутоиммунными механизмами
3) разрывом МЖП
4) разрывом папиллярных мышц
5.РАЗРЫВ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ ПОЗВОЛЯЕТ ДИАГНОСТИРОВАТЬ
1) ЭхоКГ
2) ЭКГ, лабораторная диагностика
3) ЭКГ
6.СИНДРОМ ДРЕССЛЕРА РАЗВИВАЕТСЯ В ПЕРИОДЕ ИМ
1) в подостром периоде
2) 1-ые сутки
3) первая неделя
7.ОПИШИТЕ МЕХАНИЗМ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ ПРИ ИМ
1) электрическая нестабильность миокарда; асистолия 2) вследствие сердечной недостаточности
3) глубокие нарушения электрофизиологических свойств сердца
8. УКАЖИТЕ ПРЕПАРАТЫ, КОТОРЫЕ МОГУТ ВЫЗВАТЬ ПРИ ИМ ГЕМОРРАГИЧЕСКИЕ ОСЛОЖНЕНИЯ
1) бета-блокаторы
2) стрептокиназа
3) этацизин
9.ПРИ КАРДИОГЕННОМ ШОКЕ ПРОТИВОПОКАЗАНЫ
1) реополиглюкин;
2)добутамин
3)дофамин
4)антагонисты Са
10.ПРИ КАРДИОГЕННОМ ОТЕКЕ ЛЕГКИХ ПРОТИВОПОКАЗАНЫ
1) бета -блокаторы
2) лазикс
3) верапамил
4) гидрокарбонат натрия
11.ДЛЯ ОСТРОЙ АНЕВРИЗМЫСЕРДЦА ХАРАКТЕРНО
1) повышение КФК, ACT
2) набухание шейных вен
3) прекордиальная пульсация
4) рецидивирующие приступы брадиаритмии
12.СИНДРОМ ДРЕССЛЕРА ВКЛЮЧАЕТ В СЕБЯ
1) перикардит
2) плеврит
3) пневмонит
4) нефрит
13.К ПОЗДНИМ ОСЛОЖНЕНИЯМ ИМ ОТНОСИТСЯ
1) кардиогенный шок
2) синдром Дресслера
3) острая аневризма сердца
4) фибрилляция желудочков
14.ДЛЯ ФИБРИЛЯЦИИ ЖЕЛУДОЧКОВ ХАРАКТЕРНО
1) спастическое сокращение скелетной мускулатуры
2) эозинофилия, лейкоцитоз в крови
3) на ЭКГ - неправильные осцилляции с частотой 100-200 в минуту
4) узкие зрачки
15. НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ОТЕКЕ ЛЕГКИХ ВКЛЮЧАЕТ В СЕБЯ
1) в/в введение бета-блокаторов
2) в/в введение антагонистов Са
3) в/в введение лазикса
4) в/в введение гепарина
16. НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ КАРДИОГЕННОМ ШОКЕ ВКЛЮЧАЕТ
1) в/в введение антагонистов Са
2) бета-адреноблокаторы
3) допамин
4) лазикс
17. КАРДИОГЕННЫЙ ШОК ХАРАКТЕРИЗУЕТСЯ
1) ЧСС > 60 в минуту
2) АД диаст. < 90 мм рт.ст.; диурез > 20 мл/час.
3) АД сист. < 90 мм рт.ст.; диурез < 20 мл/час.
18.К РАЗВИТИЮ ОТЕКА ЛЕГКИХ ВЕДУТ СЛЕДУЮЩИЕ МЕХАНИЗМЫ
1) повышение гидростатического давления в легочных капиллярах
2) снижение осмотического давления в легочных капиллярах
3) повышение онкотического давления в легочных капиллярах
4) повышение давления в легочной артерии
Ситуационные задачи.
Задача I.
У больного К., 52 лет, на 8-е сутки острого крупноочагового инфаркта миокарда появилась субфебрильная Т°, слабость, потливость. При объективном исследовании выявлены стойкая тахикардия, систолический шум на верхушке. При лабораторном исследовании - лейкоцитоз со сдвигом влево, повышение СОЭ, в коагулограмме - повышение фибриногена до 6,5 г/л.
1. Ваш предположительный диагноз?
2. Какие дополнительные методы исследования необходимо провести?
3. Ваша лечебная тактика.
Задача 2.
Больная М., 64 лет, поступила в клинику с подозрением на острый ИМ. По результатам ЭКГ и лабораторных показателей диагноз подтвержден. Через 10 часов больная внезапно потеряла сознание, объективно отмечался резкий цианоз половины туловища, набухание шейных вен, агональное дыхание, пульс и АД не определялись.
1. Какое осложнение ИМ развилось у этой больной?
2. С чем необходимо дифференцировать?
3. Какие диагностические мероприятия необходимо провести?
Задача 3.
У больного Д., 60 лет, под утро возник ангинозный приступ, не купированный приемом 3 таблеток нитроглицерина. Был вынужден вызвать "скорую помощь". Внезапно состояние резко ухудшилось - появилась слабость, головокружение, затем - потеря сознания. Пульс и АД не определялись, сердечные тоны не.выслушивались. На ЭКГ вместо желудочковых комплексов регистрировались частые нерегулярные волны разной амплитуды и длительности.
1. Какое осложнение развилось у больного?
2. Нарисуйте ЭКГ
3. Неотложная помощь?
Зад ача 4.
У больного М., находившегося на стационарном лечении по поводу острого ИМ на 15-ые сутки повысилась Т°, появились: сухой кашель, боли в области сердца, не- связанные с физической нагрузкой, усиливающиеся при глубоком вдохе. На ЭКГ - отрицательной динамики не зафиксировано. В анализах крови отмечалось нарастание СОЭ.
1. Какое осложнение характеризуется вышеуказанными симптомами?
2. Какие дополнительные методы исследования необходимо провести?
3. Лечебная тактика?
Задача 5.
Больной К., 64 лет, находившийся на стационарном лечении с острым инфарктом миокарда, стал отмечать появление темного, почти черного стула. В анализах крови в динамике наблюдалось снижение Нв и эритроцитов?
1. Ваш предположительный диагноз?
2. Какие методы исследования необходимо пронести.
3. Как изменится лечебная тактика в введении этого больного.
Задача 6.
У больной М., 64 лет, на 10-ые сутки острого крупноочагового инфаркта миокарда появилось сердцебиение, давящие боли в области сердца. При аускультации - тоны аритмичны, различная громкость I тона. ЧСС - 96 в минуту. Пульс аритмичный, пульсовые волны разной амплитуды, 90 ударов в минуту. На ЭКГ - зафиксировано нарушение ритма, t. На развитие какого осложнения указывают эти симптомы?
2. Какие признаки характерны на ЭКГ для данного нарушения ритма? Зарисуйте ЭКГ.
3. Назначение каких антиаритмических препаратов показано в данном случае?
Задача 7.
Больной М., 45 лет, поступил в КРО с жалобами на загрудинные боли, резкую слабость, холодный пот, одышку в покое. Объективно: состояние тяжелое. Больной заторможен. Кожные покровы бледные, влажные, акроцианоз В легких аускультативно - влажные хрипы. ЧД-26 в мин. Тоны сердца глухие. ЧСС-106 в минуту. АД- 60/40 мм рт.ст. На ЭКГ - признаки трансмурального передне-перегородочного инфаркта миокарда.
1. Ваш предположительный диагноз?
2. Неотложная помощь?
3. Какие немедикаментозные методы существуют для оказания помощи в данной ситуации?
Задача 8.
Больной С, 64 лет, поступил в неврологическое отделение с явлениями ОНМК в бассейне вертебро-базилярной артерии. В анамнезе ГБ - 20 лет, дважды перенес инфаркт миокарда, со слов родственников ухудшение самочувствия около 2-х недель: стали беспокоить боли в области сердца, не купируемые нитроглицерином, слабость, субфебрильная Т°, сердцебиение. К врачам не обращался. На ЭКГ - синусовая тахикардия ЧСС - 100 в мин. Ухудшение кровоснабжения в рубцовой зоне. Уровень кардиоспецифических ферментов - в норме.
1. Ваш предположительный диагноз?
2. Какие дополнительные методы обследования необходимо провести.
3. Лечебная тактика.
Задача 9.
У больной Л., 68 лет, с острым трансмуральным ИМ передне-перегородочно-верхушечной области на 2-ые сутки наступило ухудшение состояния, резко усилились боли в области сердца, появилась выраженная одышка, при объективном исследовании наблюдалось быстрое нарастание симптомов правожелудочковой недостаточности; при аускультации - грубый систолический шум с эпицентром в 1У межреберье слева от грудины.
1. Какое осложнение развилось у больной?
2. С чем необходимо дифференцировать
3. Ваша тактика и прогноз.
Место проведения самоподготовки: читальный зал, учебная комната, палаты больных, отделение функциональной диагностики
Учебно-исследовательская работа студентов по данной теме:
1. Изучение течения инфаркта миокарда в зависимости от осложнений.
2. Течение и прогноз инфаркта миокарда в зависимости от возраста и наличии артериальной гипертензий.
работа с основной и дополнительной литературой, анализ историй болезни.
Литература
Основная:
1.Внутренние болезни: учебник с компакт-диском: в 2 т. / под ред. Н. А. Мухина, В. С. Моисеева, А. И. Мартынова. - М.: Гэотар Медиа, 2010 -. - Компакт-диск во 2 томе. Т. 1. - 2-е изд., испр. и доп. - 2011. - 649 с.
2.Внутренние болезни: учебник с компакт-диском: в 2 т. / под ред. Н. А. Мухина, В. С. Моисеева, А. И. Мартынова. - М.: Гэотар Медиа, 2012 -. Т. 2. - 2-е изд., испр. и доп. - 581 с. + 1 эл. опт. диск (CD-ROM).
3.Маколкин, Владимир Иванович. Внутренние болезни: учебник, рек. М-вом образ. и науки РФ / В. И. Маколкин, С. И. Овчаренко, В. А. Сулимов. - 6-е изд., перераб. и доп. - М.: Гэотар Медиа, 2013. - 764 с.
Дополнительная:
1.Критерии дифференциальной диагностики синдрома кардиалгии
Учеб. пособие Давлетшин Р.А., Сафина А.З., Сайфуллина Э.Ф. Уфа, БГМУ. – 2008
2. Вопросы диагностики в клинике внутренних болезней: Учеб. пособие 5-е издание, переработанное и дополненно
Под ред. Э.Г. Муталовой, Л. Н. Мингазетдиновой и др Уфа, БГМУ. – 2009.
3.Руководство по кардиологии [Текст]: в 3-х т.: учебное пособие для студ. мед. вузов и вузов постдипломного образования врачей, рек. УМОпод ред. Г. И. Сторожакова, А. А. ГорбаченковаМ.: Гэотар Медиа, 2008
4. Артериальная гипертония. Ключи к диагностике и лечению [Текст]: руководство Ж. Д. Кобалава, Ю. В. Котовская, В. С. Моисеев.
М.: Гэотар Медиа, 2009
Электронные рес
урсы:1.Внутренние болезни [Электронный ресурс]: в 2-х т. / ред.: В. С. Моисеев, А. И. Мартынов, Н. А. Мухин. - Электрон. текстовые дан. - М.: ГЭОТАР-Медиа, 2013. - Т.2. - 896 с. – Режим доступа: https://www.studmedlib.ru/book/ISBN9785970425800.html 900 доступов
2.Внутренние болезни: руководство к практическим занятиям по госпитальной терапии [Электронный ресурс]: учеб. пособие / В.Г. Ананченко [и др.]; под ред. Л. И. Дворецкого. - М.: ГЭОТАР-Медиа, 2010. - 456 с. - Режим доступа: https://www.studmedlib.ru/book/ISBN9785970413975.html 900 доступов
3.Внутренние болезни. Тесты и ситуационные задачи [Электронный ресурс]: учеб. пособие / В. И. Маколкин [и др.]. - Электрон. текстовые дан. - М.: Гэотар Медиа, 2012. - 304 с. - Режим доступа: https://www.studmedlib.ru/book/ISBN9785970423912.html 900 доступов
Подпись автора методической разработки