A. Потеря массы тела менее 10 %
- поверхностные грибковые, вирусные или бактериальные поражения кожи и слизистых оболочек
- опоясывающий лишай,
- повторные фарингиты, синуситы;
Б. Прогрессирующая потеря массы тела более 10 %
- необъяснимая диарея или лихорадка более 1 мес
- «волосистая» лейкоплакия языка
- туберкулез легких
- повторные или стойкие вирусные, бактериальные, грибковые и протозойные поражения кожи и слизистых оболочек
- повторный или диссеминированный опоясывающий лишай
- локализованная форма саркомы Капоши;
B. Генерализованные бактериальные, вирусные, грибковые, протозойные, паразитарные заболевания
- пневмоцистная пневмония
- кандидоз пищевода
- атипичный микобактериоз
- внелегочный туберкулез
- Кахексия
- диссеминированная саркома Капоши
- поражения нервной системы различной этиологии
IV. Терминальная стадия
Стадия первичных проявлений в указанной классификации (IIА, IIБ и IIB) соответствует клинической категории А по классификации CDC (1993)
Проявления стадии IIIA аналогичны симптомам клинической категории В по классификации CDC (1993)
Клинические признаки стадий IIIБ, IIIВ и IV совпадают с проявлениями клинической категории С по классификации CDC (1993).
Cаркома Капоши наблюдается на дистальных участках конечностей в виде багрово-синюшных пятен или узлов и представляет собой новообразование, формирующееся из веретенообразных клеток венозных капилляров. В случаях ВИЧ/СПИДа саркома Капоши наблюдается у лиц молодого и зрелого возраста (до 60 лет). В генезе саркомы Капоши, помимо HIV, большую роль играют герпесвирусы 8-го типа, передающиеся преимущественно при половых контактах. Продолжительность жизни нелеченых пациентов при развитии саркомы Капоши не превышает 1 года.
Прогрессирование ВИЧ-инфекции в развернутый СПИД происходит в различные сроки у разных контингентов больных, наиболее быстро СПИД развивается у детей первых лет жизни, гомосексуалистов и внутривенных потребителей наркотических препаратов, у которых часто реализуются разнообразная супер- и коинфекция и другие факторы, активизирующие репликацию HIV.
На фоне проведения современной антиретровирусной терапии, обеспечивающей супрессию HIV-репликации, улучшение показателей иммунного статуса отмечается замедление темпов прогрессирования болезни и уменьшение частоты различных СПИД-ассоциированных вторичных заболеваний, что заметно удлиняет продолжительность жизни пациентов.
Диагностика.
Распознавание ВИЧ-инфекции основано на результатах анализа комплекса эпидемиологических, клинических и лабораторных данных.
Принадлежность пациента к группе высокого риска заражения HIV или указание на половой контакт с представителями этих групп имеют важное диагностическое значение.
Клиническое диагностическое значение приобретают наличие у пациента
- нерасшифрованной лихорадки в течение 1 мес и более
- диареи более 1 мес
- необъяснимой потери массы тела на 10 % и более
- неподдающейся стандартной терапии затяжной и рецидивирующей пневмонии
- длительно протекающих и не поддающихся терапии инфекционных заболеваний кожи
- рецидивирующих вирусных, бактериальных, грибковых и паразитарных болезней
- в течение 1 мес и более увеличения лимфатических узлов в двух и более группах.
Специфическая диагностика ВИЧ-инфекции осуществляется с согласия пациента.
Серологическая диагностика.
Для подтверждения диагноза ВИЧ-инфекции используют вирусологический, молекулярно-генетический (ПЦР) и серологические методы (ИФА) и иммуноблоттинг.
Для уточнения диагноза ВИЧ-инфекции в центрах профилактики и борьбы со СПИДом проводят иммуноблоттинг.
Серологическая диагностика (ИФА)
Антитела к ВИЧ определяют по прошествии 2 нед с момента заражения.
При регистрации первого положительного результата с помощью ИФА анализ дублируют.
После получения второго положительного ответа данную сыворотку крови направляют на исследование в Центр профилактики и борьбы со СПИДом, где проводят иммуноблоттинг.
Результаты ИБ оценивают как положительные, сомнительные или отрицательные.
- При обнаружении в сыворотке крови пациента антител к любым двум или трём гликопротеинам оболочки ВИЧ (gp41, gp120 и gp160) одновременно пробы считают положительными.
- При отсутствии в сыворотке крови антител ко всем антигенам пробы оценивают как отрицательные.
- Если в крови обнаруживают антитела к одному гликопротеину ВИЧ или каким-либо его протеинам, то пробы считают сомнительными, требующими проведения повторного исследования.
Вирусологический метод
Выделение и идентификация культуры ВИЧ (вирусологический метод) — достоверный критерий оценки инфицирования.
В силу сложности проведения данное исследование используют лишь в исключительно трудных для диагностики случаях.
ПЦР
Количественный вариант ПЦР позволяет оценить репликативную активность вируса; определить «вирусную нагрузку».
В стадии первичных проявлений «вирусная нагрузка» составляет обычно несколько тысяч копий в 1 мл крови.
В стадии вторичных заболеваний уровень ВИЧ достигает сотен тысяч копий в 1 мл сыворотки крови и миллиона копий вируса при СПИДе.
Пример формулировки диагноза
При постановке диагноза указывают
- нозологическую единицу заболевания — ВИЧ-инфекция
- затем — стадию ВИЧ-инфекции
- фазу
- вторичные заболевания.
Если на фоне ВИЧ-инфекции хотя бы одно из вторичных заболеваний имеет степень проявления, соответствующую критериям синдрома приобретённого иммунодефицита, то после фазы заболевания указывают СПИД.
Например
ВИЧ-инфекция, стадия III (субклиническая).
Болезнь, вызванная ВИЧ, с проявлениями кандидоза. ВИЧ-инфекция, стадия IVА, фаза ремиссии. Орофарингеальный кандидоз (в анамнезе).
Болезнь, вызванная ВИЧ, с проявлениями пневмонии, вызванной Pneumocystis carinii. ВИЧ-инфекция, стадия IVВ, фаза прогрессирования (СПИД). Пневмоцистная пневмония, кандидоз полости рта и пищевода.
Болезнь, вызванная ВИЧ, с проявлениями цитомегаловирусного заболевания. ВИЧ-инфекция, стадия IVВ, фаза ремиссии (СПИД). Манифестная цитомегаловирусная инфекция с поражением сетчатки (в анамнезе).
Лечение.
Терапевтические мероприятия при ВИЧ/СПИДе направлены на
- супрессию HIV
- коррекцию иммунных нарушений
- лечение оппортунистических инфекционных, опухолевых, аутоиммунных заболеваний
В основе лечебной тактики лежит антиретровирусная терапия, направленная на супрессию вирусной репликации и осуществляемая одним (монотерапия) или несколькими (комбинированная би- или тритерапия) антиретровирусными препаратами.
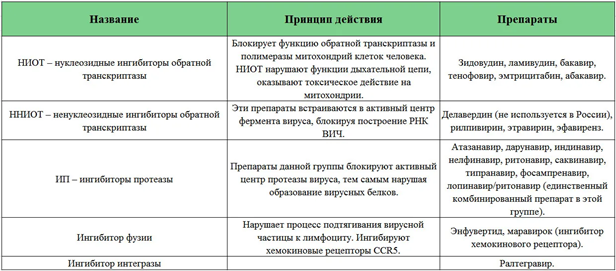 + еще антагонисты CCR5 - МАРАВИРОК
+ еще антагонисты CCR5 - МАРАВИРОК
Препараты применяют в различных комбинациях («тритерапия»), например 2 НИОТ в сочетании с 1 ИП, или 2 НИОТ в сочетании с 1 ННИОТ и др.
Имеются готовые комбинированные препараты —комбивир (ламивудина и зидовудина по 150 мг в 1 таблетке), тризивир (ретровира 300 мг, эпивира и абакавира по 150 мг в 1 таблетке) и др.
Продолжительность противовирусного лечения варьирует в зависимости от ее эффективности и переносимости препаратов пациентом.
Выбор варианта антиретровирусной терапии является сложной и ответственной задачей в связи с высокой токсичностью многих препаратов, их нежелательного взаимодействия с различными антимикробными и противоопухолевыми средствами, используемыми для лечения вторичных заболеваний, выработкой химиорезистентных штаммов HIV в процессе лечения, высокой стоимостью препаратов, в связи с чем нередко приходится ограничиваться моно- или битерапией.
Факторы, учитываемые при решении вопроса о назначении антиретровирусных ЛС.
- Степень иммунодефицита (оценивают на основании количества CD4+- лимфоцитов).
- Риск прогрессирования болезни (определяют при измерении вирусной нагрузки).
- Готовность и желание пациента начать лечение.
- Осведомлённость пациента о возможных побочных эффектах препаратов и об изменении качества жизни.
- Выбор стартовой терапии для достижения стойкого вирусологического ответа и сохранение максимального выбора комбинаций препаратов для последующего использования.
- Фармакоэкономическая целесообразность выбора различных схем ВААРТ.
Для начала лечения ВИЧ-инфекции существуют определённые показания. Разработаны различные схемы употребления препаратов (схемы первого, второго и третьего ряда), составленные с учётом проведённых клинических исследований эффективности антиретровирусных ЛС
ВААРТ считается показанной больным с манифестными проявлениями СПИДа независимо от уровня HIV-репликации и степени иммунодефицита.
Выбор препаратов для лечения вторичных заболеваний определяется их этиологической структурой и тяжестью проявлений; в большинстве случаев назначается политропная терапия.
- противотуберкулезная комбинированная терапия (изониазид + рифампицин + пиразинамид + этамбутол)
- лечение или профилактика пневмоцистоза (ко-тримоксазол)
- противовирусная терапия проявлений ЦМВ-инфекции (ганцикловир, фоскарнет)
- терапия микозов (азоловыми производными или амфотерицином В) и т. д.
Профилактика.
- максимально раннее выявление инфицированных лиц
- тестирование на HIV донорской крови и трансплантатов
- максимально возможное применение медицинского инструментария однократного использования
- использование механической защиты (резиновые перчатки) при проведении диагностических и лечебных парентеральных манипуляций и при работе с биологическим материалом от пациентов.
- борьба с употреблением наркотических веществ.
- ограничение числа половых партнеров
- использование средств контрацепции.
Медицинским работникам в случаях повреждения кожи в процессе работы с больными ВИЧ/ СПИДом и при попадании инфицированного материала на слизистые оболочки показана постэкспозиционная химиопрофилактика ВИЧ-инфекции.
Продолжительность приема антиретровирусных препаратов 4 нед.
Специфическая профилактика разрабатывается, однако создание вакцины затруднено в связи с высокой степенью изменчивости HIV.