Задача № 1
Больной К. (24), аспирант-физик. Жалуется на боли в эпигастрии через 40' после приёма острой, копчёной или консервированной пищи. Боль купирует приёмом стакана молока. Также отмечает изжогу, отрыжку кислым, склонность к запорам (стул 1 раз в 3 дня), повышенную утомляемость, эмоциональную лабильность. Болен в течение года (переезд в другой город для учёбы).
Объективно: питание достаточное, кожа влажная. АД 110/70 мм Hg, ЧСС 58 в 1'. Язык влажный, обложен белым налётом, живот мягкий, болезненный при пальпации в эпигастрии.
ОАК: эр.- 5,2 млн., Hb- 150 г/л, Leu- 5,0 тыс. СОЭ- 4 мм/час.
ФГС: пищевод свободно проходим, слизистая желудка отёчна, участки пятнистой гиперемии на её поверхности, больше в антральном отделе. Большое количество слизи.
1. Объясните механизм и значение каждого симптома.
2. Выделите основные синдромы.
3. Предварительный диагноз.
4. Дополнительное обследование и ожидаемые результаты.
5. Лечение.
Контрольные вопросы для самостоятельной:
1. Определение хронических гастритов, распространённость, этиология (ведущие экзогенные и эндогенные факторы, роль Helicobacter pylori (Нр)), патогенез;
2. Основные синдромы при патологии желудка (гастралгиии желудочная диспепсия), их патогенез; их соотношение с морфофункциональными изменениями в органе;
3. Значение эндоскопического и рентгенологического методов в исследовании желудка; показания и противопоказания к ЭФГДС, соотношение эндоскопических изменений и клинической картины; показания к рентгенологическому исследованию желудка и его диагностические возможности;
4. Показания для биопсии желудка, оценка морфологической и гистологической картины желудка;
5. Эрозии желудка и 12-ти перстной кишки, понятие об острых (не полных) и "полных" эрозиях, особенности течения эрозий, возможности лечения;
6. Возможности эндоскопического УЗИ в диагностике болезней желудка;
7. Методы оценки секреторной функции желудка, их интерпретация;
8. Методы идентификации инфицирования кампилобактериями (Helicobacter pylori - Нр) (прямые и не прямые);
9. Гастриты: классификация, клинические и морфологические проявления, алгоритм диагностики, включающий клиническую, эндоскопическую, рентгенологическую картину, функциональные пробы, рН-метрию, идентификацию Нр-инфекции, морфологическое исследование;
10. Лекарственная терапия гастритов (использование антисекреторных препаратов /блокаторы протоновой помпы, Н-2-гистаминоблокаторы/; антацидов; прокинетиков; цитопротекторов /вентер, де-нол/);
11. Прогноз для пациентов с различными вариантами гастритов, профилактика гастритов; группы риска по возникновению рака желудка.
Список рецептов к занятию: фамотидин, низатидин, маалокс.
Тема № 14: Язвенная болезнь
Задача № 1
Больной М., 32 лет, поступил в клинику с жалобами на интенсивные боли в правой половине живота, иррадиирующие по мечевидный отросток, внезапно нарастающие до нестерпимых, снимающих только наркотическими анальгетиками; больше через 1-1,5 часа после еды (но связь болей с приёмом пищи не всегда четкая), постоянную тошноту, заканчивающейся рвотой кислым содержимым, приносящей облегчение, похудание на 6 кг за 2 месяца. Болел несколько лет, но сезонности обострений нет.
Объективно: понижение питания, кожные покровы обычной окраски, язык обложен белым налетом, влажный. Живот мягкий, болезненный в пилоробульбарной зоне.
Фиброгастродуоденоскопия: обнаружен язвенный дефект
1. Объясните механизм и значение каждого симптома
2. Выделите основные синдромы, начиная с ведущего
3. Где располагается пилоробульбарная зона?
4. Предварительный диагноз с обоснованием (по критериям)
5. Лечение
Задача № 2.
Больной Л., 52 лет, шофёр, поступил с жалобами на боли в эпигастрии, иррадиирующие в правую половину клетки, возникающие через 30 мин. после еды, уменьшающиеся в положении лёжа на животе; срыгивание пищи, отрыжку воздухом, ухудшение аппетита, похудание на 2 кг за последний месяц.
Первые признаки заболевания (боли, отрыжка) появились 3 года назад, лечился амбулаторно. При обследовании выявлены нормальные цифры желудочной секреции. Боли возобновились весной. Отец страдал язвенной болезнь 12-перстной кишки.
Объективно: питание среднее, кожные покровы обычной окраски, пульс 68/мин, АД 140/80mmHg. Язык влажный, обложен у корня белым налетом. Живот мягкий, болезненный в эпигастрии, положительный симптом Менделя. По данным рентгеноскопии желудка и фиброгастроскопии – язвенный дефект.
1. Выделите основные синдромы, начиная с ведущего
2. Что такое симптом Менделя
3. Предварительный диагноз с обоснованием (по критериям)
4. Дополнительные обследования и ожидаемые результаты
5. Лечение
Контрольные вопросы для самостоятельной внеаудиторной работы
1. Современная этиология и патогенез ЯБЖ и ЯБ ДПК;
2. Клиническая картина в зависимости от локализации язвенного дефекта;
3.Диагностика ЯБЖ и ЯБ ДПК; абсолютные и относительные противопоказания к ЭФГДС; показания к рентгенологическому исследованию; показания для биопсии;
4.Значение определения уровня желудочной секреции (зондовый метод, интрагастральная рН-метрия), значение определения гастрина в диагностике синдрома Золлингера-Эллисона;
5.Методы идентификации Нр-инфицирования (прямые и не прямые);
6.Классификация язвенной болезни;
7.Осложнения язвенной болезни (кровотечение, перфорация, пенетрация, стеноз привратника);
8.Тактика ведения пациентов в зависимости от локализации язвенной болезни;
9.Показания, тактика использования антисекреторных препаратов /блокаторы протоновой помпы, Н2-блокаторы/; антацидов; прокинетиков /метоклопропамид, цизапирид, мотилиум/; цитопротекторов /вентер, де-нол/;
10.Эрадикация Нр-инфицирования, показания, способы и условия контроля терапии;
11.Показания к оперативному лечению язвенной болезни;
12.Принципы диспансерного наблюдения за больными язвенной болезнью; группы риска по возникновению рака желудка.
Список рецептов к занятию: омепразол капс., фамотидин табл., гастроцепин капс., амоксиклав капс., кларитромицин капс.
Тема № 15: Заболевания кишечника
Задача № 1
Больная Ч., 25 лет. Поступила с жалобами на жидкий стул до 10-15 раз в сутки с примесью крови и слизи схваткообразные боли левой половине живота, которые усиливаются через 20 минут после еды. Дефекация облегчает боли. Беспокоит резкая слабость, боли и припухлость коленных суставов, субфебрильная температура. Похудела на 12 кг. Больна около 3-х месяцев, заболела остро. При объективном осмотре: состояние тяжёлое. Кожные покровы бледные, индекс массы тела – 15 кг/м² (снижен). Температура тела – 37,3. В лёгких везикулярное дыхание. Тоны сердца приглушены, ритмичные. ЧСС 88 ударов в минуту. АД 100/60 мм.рт.ст. Язык обложен белым налётом, суховат. Живот мягкий, болезненный в левой подвздошной области. Печень пальпаторно увеличена, по Курлову 13-9-8 см. Селезёнка не пальпируется. Проведена субтотальная колоноскопия: кишечник осмотрен до селезёночного угла, слизистая прямой и сигмовидной кишок отёчная, рыхлая, резко гиперемирована, кровоточит при контакте с фиброскопом.
1. выделить синдромы, назвать возможные причины их возникновения;
2. интерпретировать данные инструментальных исследований, составить план дополнительных исследований;
3. поставить предварительный диагноз;
4. назначить лечение.
Задача № 2
Пациентка А., 33 года. Поступила с жалобами на боли в нижней части живота, связанные с метеоризмом и вздутием, неустойчивый стул (чаще полуоформленный 2-3 раза в сутки, эпизодически задержка стула 2-3 дня). Изредка в каловых массах отмечает появление слизи. Кровь в стуле никогда не отмечала. Аппетит сохранён, вес стабилен. Ухудшение состояния, появление перечисленных симптомов связывает с эмоциональными перегрузками, стрессами.
При объективном осмотре: индекс массы тела 22 кг/м2, патологии сердечно-сосудистой и дыхательной систем не выявлено. Живот при пальпации мягкий, лёгкая болезненность при пальпации в подвздошных областях. В анализах крови и мочи патологии не выявлено. Проведена тотальная колоноскопия: толстый кишечник осмотрен до купола слепой кишки, патологии не выявлено.
1. выделить синдромы, назвать возможные причины их возникновения;
2. интерпретировать данные инструментальных исследований, составить план дополнительных исследований;
3. поставить предварительный диагноз;
4. назначить лечение.
Контрольные вопросы
1. Синдром мальдигестии и мальабсорбции, основные патогенетические механизмы, степени тяжести; определение "диареи", разграничение острой и хронической диареи; патогенетические варианты диареи (осмотический, гиперсекреторный, дисмоторный, экссудативный); определение уровня поражения кишечника при диарее (тонкая или толстая кишка); определение и патогенез запоров.
2. Возможности инструментальной и лабораторной диагностики кишечника: показания, противопоказания к проведению, оценка результатов эндоскопических исследований толстой кишки (осмотр ректальным зеркалом, ректороманоскопия, колоноскопия), показания к биопсии, морфологические критерии НЯК, БК; показания и оценка результатов ирригоскопии; интерпретация копрограмм (выделение симптомов и определение уровня поражения пищеварительного тракта); показания к проведению и оценка данных бактериологического исследования кала.
3. Этапы диагностического поиска при хронических заболеваниях кишечника.
4. Понятие о неспецифических воспалительных заболеваниях кишечника (НЯК, БК), клинические, эндоскопические и морфологические критерии НЯК, БК; диагностика и определение степени тяжести, тактика ведения больных дисбактериозом кишечника; диагностика и лечение целиакии, парциальных энзимопатий (лактазная, дисахаридазная), синдрома раздражённой кишки (СРК);
5. Возможности этиологической и патогенетической терапии при заболеваниях кишечника.
6. Показания к оперативному лечению заболеваний кишечника; принципы диспансерного наблюдения пациентов с патологией кишечника; группы риска по возникновению рака кишечника.
Список рецептов к занятию: сульфасалазин, пентаса, месалазин, линекс, интетрикс, хилак, бактисубтил, мезим, креон.
Тема № 16: Болезни жёлчного пузыря и жёлчных путей
Задача № 1
Больная М., 42 лет,обратилась с жалобами на тянущие боли в правой половине живота, возникающие после употребления жирной, острой пищи, газированных напитков, сухого вина, периодически вздутие живота, подташнивание и ощущение “горечи” в ротовой полости в утренние часы, стул с чередованием запоров и поносов. Периодически отмечала подъём температуры до субфебрильных цифр.
Лечилась самостоятельно,используя но-шпу и аллохол.
Подобные симптомы беспокоят несколько лет, однако, ранее не обследовалась.
Ухудшение в течение нескольких дней после командировки (смена питания, длительный переезд на автотранспорте), отметила усиление болей, тошнота стала постоянной, поднялась температура.
При объективном осмотре: состояние средней тяжести. Кожные покровы обычной окраски. Температура тела при осмотре-37,7. Язык обложен коричневатым налётом. АД-130/80 мм.рт.ст. Тоны сердца ритмичные, ясные с ЧСС 78 ударов в минуту. В лёгких везикулярное дыхание. При пальпации живота определяется вздутие, болезненность в проекции жёлчного пузыря на высоте вдоха, положительные симптомы Лепене и правосторонний френикус-симптом.
В анализах: эритроциты 4,2 млн., гемоглобин 130 г/л., лейкоциты 14,0 тысяч, CОЭ 35 мм/ч. УЗИ: в теле жёлчного пузыря определяется перегиб, толщина стенки ЖП - 5,5 мм с диффузным уплотнением и неровным контуром.
ЭФГДС: признаки дуоденита.
1. выделить синдромы, назвать возможные причины их возникновения;
2. интерпретировать данные инструментальных исследований, составить план дополнительных исследований;
3. поставить предварительный диагноз;
4. назначить лечение.
Контрольные вопросы:
1. Факторы, способствующие развитию инфекции ЖВП, основные возбудители инфекции ЖВП.
2. Патогенез и клиника основных синдромов (билиарная диспепсия, билиарной дискинезии, билиарной боли).
3. Диагностика патологии жёлчного пузыря и ЖВП (возможные изменения в анализах крови, УЗИ, дуоденальное зондирование, холецисто- и холеграфия, ЭРХПГ).
4. Классификация заболеваний ЖВП и жёлчного пузыря;
5. Тактика ведения больных с патологией ЖВП; показания к хенотерапии, экстракорпоральной литотрипсии, холецистэктомии при ЖКБ; лечение больных с дискинезией ЖВП.
6. Прогноз заболеваний ЖВП; профилактика заболеваний ЖВП.
Список рецептов к занятию: холосас, одестон, аллохол, сорбит для тюбажей, циквалон, но-шпа.
Тема № 17: Хронический панкреатит
Задача № 1
Больной А., 48 лет, жалуется на постоянное чувство тяжести в эпигастрии, вздутие, урчание в животе. Стул 3-4 раза в день, обильный, полуоформленный, светло-серого цвета, жирный, с неприятным запахом. Болен 2 года. За последние 3 месяца перечисленные симптомы ухудшились, похудел на 8 кг. В анамнезе – злоупотребление алкоголем.
Объективно: пониженного питания, кожа бледно-серая, сухая, тургор снижен. Аппетит сохранён, но ограничивает себя в пище из-за боязни спровоцировать вздутие и понос. На коже груди и живота ярко-красные пятнышки размером 1-3 мм. Язык сухой, сосочки сглажены, обложен серым налётом, хейлит. Живот увеличен в объёме, мягкий, умеренно болезненный в эпигастрии. Определяется болезненность при пальпации в точке Мейо-Робсона, положительный левосторонний френикус-симптом.
ОАК: Нb 92г/л, эр 3млн., Л 6тыс., СОЭ 10мм/час.
ОАМ: светло-жёлтая, у. в. 1020, белок - отр., Л - 1-2 в п. зр., эр - нет.
Копрограмма: капли нейтрального жира, непереваренные мышечные волокна с сохранённой поперечной исчерченностью, зёрна внеклеточного крахмала.
Сахар крови: 7.3ммоль/л натощак.
УЗИ: размеры поджелудочной железы уменьшены. На фоне диффузно повышенной эхогенности (фиброз), чётко визуализируются участки более высокой эхогенности (кальцинаты).
1. Объяснить механизм и значение каждого симптома.
2. Выделить основные синдромы и ведущий.
3. Поставить предварительный диагноз.
4. План дополнительного обследования.
5. Назначить лечение.
Задача № 2
Больная Б., 62 лет, поступила в клинику с жалобами на интенсивные боли в эпигастрии, которые возникли вчера вечером после обильного застолья. Боли иррадиируют в спину и правое подреберье. Отмечает постоянную тошноту и 3-х кратную рвоту, не приносящую облегчения, жидкий стул без примеси слизи и крови. Рвота была съеденной пищей, затем жёлчью. Это 4-й приступ за последние 2 года.
Объективно: питание повышено, кожа обычной окраски, язык сухой, обложен белым налётом. Живот умеренно вздут, болезненный при пальпации в эпигастрии и зоне Шоффара. Печень и жёлчный пузырь не пальпируются. Слабоположительный симптом Щёткина-Блюмберга в точке Дежардена. АД 160/90ммHg, ЧСС 90/мин.
ОАК: Нb 132г/л, эр. 4.8млн., Л 10,8тыс., СОЭ 20мм/час.
Диастаза мочи по методу Вольгемута: 256Е.
1. Выделить основные синдромы и ведущий.
2. Поставить предварительный диагноз.
3. Каковы наиболее вероятные результаты УЗИ поджелудочной железы.
4. Назначить лечение
Контрольные вопросы:
1. Этиология, патогенез, клиника основных синдромов (воспалительно-деструктивного, внешне-секреторной недостаточности поджелудочной железы с развитием мальдигестии и мальабсорбции, инкреторной недостаточности);
2. Возможности инструментальной и лабораторной диагностики: показания, противопоказания к проведению, оценка результатов исследований поджелудочной железы (обзорная рентгенография брюшной полости, ФГДС с осмотром фатерова сосочка, УЗИ поджелудочной железы, компьютерная томография, ЭРХПГ, релаксационнная дуоденография; биохимические исследования крови); интерпретация функциональных исследований поджелудочной железы (секретин-панкреозиминовый тест, тест с Д-ксилозой, тест толерантности к углеводам, копрограмма);
3. Определение острых и хронических панкреатитов, характеристика основных клинико-морфологических вариантов хронических панкреатитов (кальцифицирующий, обструктивный, паренхиматозный), этапы течения панкреатитов;
4. Этапы диагностического поиска при патологии поджелудочной железы;
5. Осложнения хронических панкреатитов;
6. Возможности этиологической и патогенетической терапии в рамках основных синдромов (лечение обострения панкреатита, коррекция внешне-секреторной и инкреторной недостаточности поджелудочной железы); особенности диеты в зависимости от стадии заболевания;
7. Показания к оперативному лечению хронических панкреатитов; принципы диспансерного наблюдения; группы риска по возникновению рака поджелудочной железы.
Список рецептов к занятию: креон, октреотид, но-шпа, квамател.
Тема № 18: Хронический гепатит, доброкачественные гипербилирубинемии
Задача №1
Больной Г., 38 лет, 2 года назад перенес вирусный гепатит, через 9 месяцев после заболевания алкогольного эксцесса появились тянущие боли в правом подреберье, поташнивание, снижение работоспособности, быстрая утомляемость. На приёме в поликлинике у больного выявлено небольшое увеличение печени, минимальное изменение биохимических проб печени: билирубин – 22,5 мкмоль/л, АСТ – 1,2, АЛТ – 1,5 ммоль/л
Лечился амбулаторно. с тех пор периодически, чаще после употребления алкоголя или после простудных заболеваний, появляются вышеописанные жалобы, небольшое увеличение печени; периоды обострений, как правило, недлительны.
Объективно: состояние удовлетворительное, питание сохранено, кожные покровы обычной окраски, на коже верхней половины туловища единичные телеангиоэктазии, пульс 72 в минуту, АД – 110/70 мм. рт. ст., дыхание везикулярное; язык чистый, влажный. Живот мягкий, чувствительный при пальпации в правом подреберье. Размеры печени по Курлову 12х9х8 см., селезёнка не пальпируется.
Общий анализ крови и мочи без особенностей, билирубин крови – 28,5 мкмоль/л, связанный – 15, 3 мкмоль/л, свободный – 13,2 мкмоль/л.
Протеинограмма:
общий белок – 78,5 г/л
альбумины – 69%
глобулины – 40%
альфа1 – 7%, альфа2 – 7, бета – 9%, гамма – 17%.
1. Выделите основные синдромы, начиная с ведущего.
2. Предварительный диагноз с обоснование (по критериям) письменно.
3. Дополнительные обследования и ожидаемые результаты.
4. Лечение.
Задача №2
Больная Л., 26 лет, в 9 лет перенесла вирусный гепатит. поле лечения чувствовала себя хорошо, соблюдала диету. В 25 лет после психической травмы стала отмечать быструю утомляемость, слабость, плохой сон, похудание, желтушность склер, темный цвет мочи; лечилась стационарно, с положительным эффектом. но с тех пор периодически отмечается обострение заболевания, сопровождающееся повышением температуры тела до 37о – 37,5о С, пожелтением склер и кожи, болями в правом подреберье, тошнотой, горечью во рту, снижением аппетита, повышенной утомляемостью, сонливостью, иногда бывают носовые кровотечения.
Объективно: пониженного питания, желтушность кожных покровов, иктеричность склер, на коже плечевого пояса яркие телеангиоэктазии, язык чистый, влажный, живот мягкий, умеренно болезненный в правом подреберье. Размеры печени по Курлову 15х12х10 см, печень плотноэластической консистенции, умеренно болезненная, край закруглён, селезенка пальпируется в глубине левого подреберья.
Анализ крови: эрит. – 3,1х1012/л, гемоглобин – 106 г/л, ПЦ- 0,9,
тромбоциты – 10 000, Лейк. – 3,1х10 9/л, формула не изменена. СОЭ – 21 мм/час.
Анализ мочи: реакция на билирубин положительная, на уробилин положительная.
Билирубин сыворотки крови – 68,5 мкмоль/л, прямой – 40,5 мкмоль/л, непрямой – 28,0 мкмоль/л
Трансаминазы: АСТ – 4,1; АЛТ – 4,6 ммоль/л
Протеинограмма: общий белок – 58 г/л
альбумин – 40%
глобулин – 60%
альфа1-8%, альфа2-8%, бета – 14%, гамма – 30%.
Холестерин сыворотки крови – 3,8 мкмоль/л, выявлен австралийский антиген.
1. Объясните механизм и значение каждого симптома (устно)
2. Выделите основные синдромы, начиная с ведущего (письменно).
3. Предварительный диагноз с обоснованием (по критериям) (письменно).
4. Дополнительные обследования (письменно) и ожидаемые результаты.
5. Лечение (письменно).
Контрольные вопросы:
1. Структура гепатологии (очаговые, диффузные заболевания печени; понятие о гепатозах, гепатитах, циррозах, фиброзах). Этапы диагностического поиска в гепатологии.
2. Критерии клинической, лабораторной, иммунологической, морфологической активности хронических гепатитов. Возможности инструментальной диагностики в гепатологии.
3. Классификация хронических гепатитов, характеристика различных вариантов хронических гепатитов (аутоиммунный, вирусный В, вирусный С, медикаментозный, алкогольная болезнь печени).
4. Принципы лечения (диета, гепатопротекторы, показания к терапии интерфероном и ГКС).
5. Исходы и прогноз при различных вариантах хронических гепатитов. 6.Диспансерное наблюдение за больными с хроническими диффузными болезнями печени, возможности вакцинации.
Список рецептов к занятию: карсил, эссенциале, роферон, интрон, гептрал.
Тема № 19: Цирроз печени
Задача 1.
Больной К., 58 лет, злоупотребляет алкоголем. В течение 6 месяцев отмечает тупые боли в правом подреберье, усиливающиеся после еды, особенно жирной, обильного питания, физической работы; тяжесть в эпигастрии после еды, тошноту, вздутие живота, снижение аппетита, слабость, быструю утомляемость. За 2 недели до госпитализации начал увеличиваться в размерах живот, появились носовые кровотечения.
Объективно: питание понижено, легкая желтушность склер, телеангиоэктазии на коже верхней половине туловища, пальмарная эритема, пастозность стоп, язык малиновый, влажный. Живот увеличен в размерах, на боковых поверхностях живота – расширенные вены, в брюшной полости свободная жидкость (перкуторно). Печень увеличена (размер по Курлову 14-12-10 см), плотная, поверхность её гладкая, край острый, селезёнка выступает из-под края левой дуги на 4 см.
ОАК: эр.- 2,7х1012/л, Нb – 92 г/л, ЦП – 0,9 Leu - 2,6х109/л, тромбоциты – 90х106/л, СОЭ – 45 мм/час.
ОАМ: билирубин мочи слабоположительный, уробилин положительный.
Б/Х билирубин сыворотки крови 26 мкМ/л, связанный – 20,5 мкМ/л, свободный – 5,5 мкМ/л.
Протеинограмма: общий белок 5 г/л, альбумин 40%, глобулин-60%, альфа1-5%, альфа2-9%, бета-12%, гамма-28%.
Протромбин – 55%, ХС-2,9 мМ/л, АСТ –0,9 мМ/л, АЛТ – 1,5 мМ/л, ГГТП – 300 ед.
Фиброгастродуоскопия – варикозное расширение вен н/3 пищевода и кардиального отдела желудка.
Сканография – гепатомегалия с диффузным поражением печени, активация РЭС селезёнки.
Гистологические исследования: размеры узлов менее 3 мм.
1. Объясните механизм и значение каждого симптома (устно).
2. Выделите основные синдромы, начиная с ведущего (письменно).
3. Объясните природу синдрома портальной гипертензии.
4. Предварительный диагноз с обоснованием (по критериям) письменно.
5. Лечение (письменно).
Контрольные вопросы:
1. Сущность понятия цирроз печени; этиология; морфологические критерии. Критерии перехода хронического гепатита в цирроз печени.
2. Патогенез и клиника основных синдромов (портальная гипертензия (ПГ), ПКН). Особенности лабораторных синдромов при циррозах печени (гипербилирубинемия, цитолиз, холестаз).
3. Классификация циррозов печен.
4. Особенности клинических вариантов циррозов печени (алкогольный, первичного билиарного цирроза печени, вторичного билиарного цирроза печени, вирусный, аутоиммунный).
5. Осложнения циррозов печени.
6. Лечение циррозов печени.
7. Прогноз циррозов печени. Профилактика.
Список рецептов к занятию: верошпирон, фуросемид, альбумин, лактулоза.
Тема № 20: Ревматическая болезнь сердца. Митральные пороки сердца
Задача № 1
Больная О., 12 лет, поступила с жалобами на летучие боли и припухлость в коленных и голеностопных суставах, общую слабость, сердцебиение, повышение температуры тела.
Считает себя больной около 10 дней, когда через 2 недели после ангины, на фоне сохраняющейся слабости, недомогания появились боли и припухлость в коленных, а затем в голеностопных суставах, которые сопровождались повышением температуры тела до 380С.
Объективно: состояние средней степени тяжести, температура тела 37,60С.
При перкуссии лёгких над всей поверхностью ясный лёгочный тон. При аускультации дыхание везикулярное, хрипов нет.
При перкуссии сердца левая граница по левой СКЛ в V межреберье, остальные границы сердца в пределах нормы. При аускультации тоны сердца приглушены, ритм правильный. ЧСС=PS=105/мин., первый тон на верхушке ослаблен, там же мягкий систолический шум на 1/3 систолы, немного отстающий от I тона. АД=100/70 мм.рт.ст.
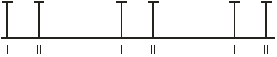
Аускультация сердца:
верхушка 3- створчатый клапан
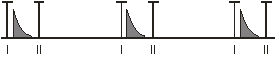
II м/р справа, т. Боткина-Эрба II м/р слева


Отмечается гиперемия кожных покровов и местное повышение температуры над правым голеностопным суставом, сустав болезненный при пальпации и движениях.
Печень по Курлову: 9-8-7см. Отёков нет.
Общий анализ крови: Эритроциты = 4,5 × 1012/л, Нb = 130г/л, Лейкоциты = 10,2 × 109/л, СОЭ = 35 мм/час.
Титр АСЛ-О 550 Ед/мл (N=<200 Ед/мл), С-реактивный белок (N=5,5 мг/100 мл)
1. Выделите синдромы с определением ведущего, объясните генез симптомов.
2. Сформулируйте предварительный диагноз с обоснованием.
3. Назначьте дополнительные методы обследования и ожидаемые результаты.
4. Назначьте лечение данному пациенту.
Задача № 2
Больная Д., 29 лет. В возрасте 14 лет, через 3 недели после перенесённой ангины отмечала боли и припухлость локтевых, коленных и голеностопных суставов. Лечилась пенициллином и аспирином с хорошим эффектом. После этого на медосмотрах стал выслушиваться шум в сердце. В течение последних 4-х лет беспокоит одышка при физической нагрузке, последний месяц одышка усилилась, стала возникать при незначительной физической нагрузке. В течение недели по ночам приступы одышки, усиливающейся в горизонтальном положении и уменьшающейся в положении сидя, сухой кашель.
Объективно: акроцианоз, на лице румянец по типу «митральной бабочки», ЧДД = 25 в мин. Над всей поверхностью лёгких при перкуссии определяется ясный лёгочный тон. При аускультации лёгких дыхание жёсткое везикулярное, в нижних отделах с обеих сторон крепитация.
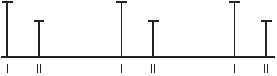
При перкуссии сердца: правая граница на 2 см вправо от правого края грудины в IV межреберье, верхняя граница во II межреберье слева по парастернальной линии, левая граница на 1,5 см кнутри от левой СКЛ в V межреберье, «талия» сердца сглажена. АД=115/70 мм.рт.ст. При аускультации сердца: тоны сердца приглушены, ритм правильный, ЧСС=PS=90/мин., выслушивается следующая картина:
верхушка 3-х створчатый клапан

II м/р справа, т. Боткина-Эрба II м/р слева

Печень по Курлову: 11-9-8 см, край не пальпируется. Отёков нет.
ЭКГ: ритм синусный, электрическая ось отклонена вправо, в отведениях I, II, aVL широкий двугорбый зубец P, в отведении V1 высокий зубец R, в отведении V6 глубокий зубец S.
Общий анализ крови: Эритроциты=4,2 × 1012/л, Нb=136 г/л, Лейкоциты=6,0 × 109/л, СОЭ=8 мм/час.
Биохимический анализ крови: титр АСЛ-О 50 Ед/мл (N<200 Ед/мл), С-реактивный белок 0,2 мг/100 мл (N<0,5 мг/100 мл).
1. Выделите синдромы с определением ведущего, объясните генез симптомов.
2. Объясните нарушение гемодинамики при данном пороке.
3. Сформулируйте предварительный диагноз с обоснованием.
4. Назначьте дополнительные методы обследования и ожидаемые результаты.
5. Назначьте лечение данному пациенту.
Контрольные вопросы:
1. Определение ревматической болезни сердца.
2. Современная классификация ревматической болезни сердца.
3. Диагностические критерии ревматической болезни сердца.
4. Современные принципы лечения ревматической болезни сердца.
5. Аускультативные и инструментальные признаки стеноза митрального клапана, митральной недостаточности.
6. Показания к оперативному лечению митральных пороков сердца.
Список рецептов к занятию: бензилпенициллина натриевая соль флак., вольтарен табл., индометацин табл., экстенциллин флак.
Тема № 21: Инфекционный эндокардит. Аортальные пороки сердца
Задача № 1
Больной К., 24 лет. Поступил с жалобами на одышку при незначительной физической нагрузке, головокружение, сердцебиение, боли и припухлость плечевых и коленных суставов, потливость, лихорадку до 39,20С, общую слабость. Из анамнеза: с 18 лет состоит на учёте по поводу ревматизма, комбинированного митрально-аортального порока сердца: стеноз аортального, недостаточность митрального клапана. В течение последних 2-х недель после вскрытия абсцесса голени беспокоит повышение температуры тела до 38-390С, ознобы, общая слабость, потливость.
В течение последних 3-х дней появилась одышка при незначительной физической нагрузке, головокружение.
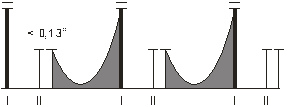
Объективно: состояние тяжёлое, тахипноэ при незначительной физической нагрузке, температура тела 38,50С, выраженная слабость. Кожные покровы повышенной влажности, бледные. Положительный симптом Мюссе, «пляска каротид». На конъюнктивах мелкоточечные кровоизлияния. При перкуссии лёгких над всей поверхностью лёгких ясный лёгочный тон. При аускультации дыхание везикулярное, хрипов нет. Со стороны сердечно-сосудистой системы: при пальпации верхушечный толчок усилен, разлитой в V межреберье на 2 см влево от СКЛ. Пульс высокий (большой), скорый. Ps=110/мин. АД = 130/30 мм.рт.ст. При перкуссии сердца границы сердца: правая и верхняя в норме, левая совпадает с верхушечным толчком. При аускультации сердца тоны сердца глухие, ритм правильный. ЧСС=110/мин.
Аускультация сердца:
Верхушка 3-х створчатый клапан
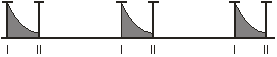

II м/р справа, т. Боткина-Эрба II м/р слева

Печень по Курлову: 10-9-8см. Отёков нет.
Общий анализ крови: Нb=88 г/л, Эритроциты=4,4 × 1012 /л, Лейкоциты=11,2 × 109 /л, Палочкоядерные=12%, СОЭ=49 мм/час.
Биохимический анализ крови: фибриноген = 1500 мг/100 мл (N 200-400 мг/100 мл); СРБ 2,5 мг/100 мл (N <0,5 мг/100 мл)
Протеинограмма крови: общий белок=75 г/л (N=66-87 г/л), альбумины=42% (N=55-69%), глобулины=58% (N=31-45%), ą1=2,9% (N=1,6-5,8%), ą2=17% (N=5,9-11%), β=8,4% (N=7,9-14%), γ=30,1% (N=11-18%).
Титр АСЛ-О 100 Ед/мл (N=<200 Ед/мл)
В посевах крови – культура золотистого стафилококка.
1. Выделите синдромы с определением ведущего, объясните генез симптомов.
2. Сформулируйте предварительный диагноз с обоснованием.
3. Назначьте дополнительные методы обследования и ожидаемые результаты.
4. Назначьте лечение данному пациенту.
Задача № 2
Больная О., 72 лет. Поступила с жалобами на субфебрильную температуру, слабость, недомогание, одышку при подъёме на 1 этаж, отёки ног. Из анамнеза: в течение многих лет страдает гипертонической болезнью, сахарным диабетом 2 типа. 3 года назад на эхокардиоскопии был выявлен склероз и кальциноз аортального и митрального клапанов, склеротический порок аортального клапана по типу недостаточности. Месяц назад перенесла обострение хронического бронхита (беспокоил кашель с мокротой, повышение температуры до 37,2-37,50С), по поводу чего получала ампициллин внутримышечно (амбулаторно). На фоне лечения отмечала улучшение: кашель уменьшился, температура нормализовалась. Но в течение последних 2-х недель вновь появилась субфебрильная температура, усилилась слабость, потливость, недомогание, усилилась одышка.
Объективно: состояние относительно удовлетворительное, температура 37,50С. Кожные покровы бледные, нормальной влажности. В левом верхнем квадранте левой ягодицы постинъекционный абсцесс.
При перкуссии лёгких над всей поверхностью ясный лёгочный тон, в нижних отделах с коробочным оттенком. При аускультации дыхание жёсткое, в нижних отделах ослаблено, хрипов нет.
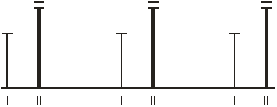
При перкуссии сердца левая граница на 1,5 см влево от СКЛ в V межреберье, совпадает с верхушечным толчком. Остальные границы сердца в пределах нормы. При аускультации тоны сердца приглушены, ритм правильный. ЧСС = Ps = 95/мин. АД = 150/50 мм.рт.ст.
Аускультация сердца:
Верхушка 3-х створчатый клапан

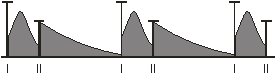
II м/р справа, т. Боткина-Эрба II м/р слева


Печень по Курлову: 13-11-9 см, край ровный, безболезненный. Отёки нижней 1/3 голеней.
Общий анализ крови: Нb = 90 г/л, Эритроциты = 4,0 × 1012 /л, Лейкоциты = 6,2 ×109 /л, СОЭ = 25 мм/час.
Биохимический анализ крови: С-реактивный белок – 5 мг/100 мл (N=<0,5 мг/100 мл), общий белок = 66 г/л (N=66-87 г/л), γ-глобулины=22% (N=11-18%), фибриноген = 700 мг/100 мл (N=200-400 мг/100 мл)
Проведено вскрытие ягодичного абсцесса, рана дренирована. Назначена антибактериальная терапия: цефотаксим + аминогликозид.
У больной в течение последующих 2-х дней продолжала сохраняться лихорадка до 380С, но затем температура тела нормализовалась. На 6 день пребывания в стационаре у больной произошло острое нарушение мозгового кровообращения.
При проведении эхокардиоскопии обнаружены подвижные лентовидные вегетации на створках аортального клапана, пролабирующие в левый желудочек при движении створок.
1. Выделите синдромы с определением ведущего, объясните генез симптомов.
2. Сформулируйте предварительный диагноз с обоснованием.
3. Назначьте дополнительные методы обследования и ожидаемые результаты.
4. Назначьте лечение данному пациенту.
Контрольные вопросы:
1. Определение инфекционного эндокардита. Почему ранее принятый термин "бактериальный эндокардит" в настоящее время не употребляется?
2. Современная классификация инфекционного эндокардита.
3. Диагностические критерии инфекционного эндокардита.
4. Современные принципы лечения инфекционного эндокардита.
5. Аускультативные и инструментальные признаки стеноза аортального клапана, аортальной недостаточности.
6. Показания к оперативному лечению аортальных пороков сердца.
Список рецептов к занятию: ванкомицин флак., тиенам флак., таваник флак., рифампицин флак., цефтриаксон флак.
Тема № 22: Подагра. Остеоартроз.
Задача № 1.
Больная М., 58 лет. Жалуется на боли ноющего характера в коленных и голеностопных суставах, которые усиливаются к вечеру. Иногда по ночам, отмечается “жжение” в этих суставах. Боли появились 4 года назад. Ощущение дискомфорта и хруст в правом коленном суставе впервые отметила 10 лет назад. Работает продавцом.
Объективно: состояние относительно удовлетворительное. Вес 100 кг. Рост 154 см. Со стороны сердечно-сосудистой, лёгочной и желудочно-кишечной систем без особе