БОЛЕЗНЬ ШЕГРЕНА
Болезнь Шегрена - иммуновоспалительное ревматическое заболевание неизвестной этиологии, характерной чертой которого является хронический аутоиммунный и лимфопролиферативный процес с в секретирующих эпителиальных железах с развитием паренхиматозного сиаладенита (чаще паротита) с ксеростомией и сухого кератоконъюнктивита с гиполакримией
Болезнь Шегрена (сухой синдром) - аутоиммунное системное ревматическое заболевание, характеризующееся вовлечением в патологический процесс желез внешней секреции, главным образом слюнных и слезных желез, и хроническим прогрессирующим течением.
Синдром Шегрена – аналогичное болезни Шегрена поражение слюнных и слёзных желёз, развивающееся у 5-25% больных с системными заболеваниями соединительной ткани, чаще ревматоидным артритом, у 50-75% больных с хроническими аутоиммунными поражениями печени (хронический аутоиммунный гепатит, первичный билиарный цирроз печени) и реже при других аутоиммунных заболеваниях.
Т.Е. Болезнь Шегрена - первичное заболевание, синдром Шегрена - вторичное!
Вторичная болезнь (СИНДРОМ) Шегрена - ксеростомия с ксерофтальмией + проявления какого-либо заболевания, обусловленного аутоиммунным процессом - РА, СКВ, ССД и др.
Триада признаков:
- Сухой кератоконъюнктивит (ксерофтальмия - сухость глаз, конъюнктивы, роговой оболочки)
- Ксеростомия (сухость во рту)
- Хронический полиартрит (неэрозивный, преимущественно мелких суставов кистей)
Исследование слезопродукции проводится с использованием теста Ширмера
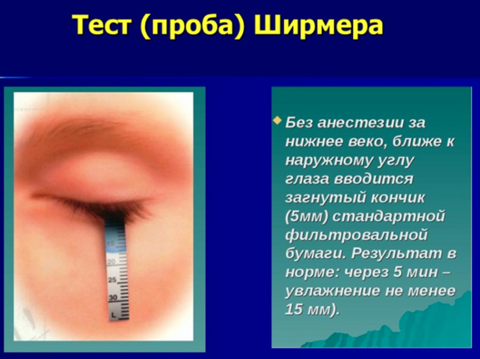
- Норма - более 15 мм (у людей старше 60 лет более 10 мм)
- Легкая степень угнетения слезообразования 9-14 мм
- Средняя степень угнетения слезообразования 4-8 мм
- Тяжелая степень угнетения слезообразования менее 4 мм
Диагноз БШ устанавливается на основании жалоб, анамнестических данных, клинико-лабораторного и инструментального обследования пациента, при исключении других заболеваний.
Клинические признаки.
| Поражение секретирующих эпителиальных желёз | Внежелезистые системные проявления |
| · Слюнные железы - сиаладенит (чаще паротит), реже субмаксиллит или постепенное увеличение околоушных/поднижнечелюстных слюнных желёз, редко малых слюнных желёз слизистой полости рта. · Сухой коньюнктивит/кератоконъюнктивит (снижение слёзовыделения по стимулированному тесту Ширмера < 10мм/ за 5 минут, дистрофия эпителия конъюнктивы и роговицы I-III cтепени, нитчатый кератит, ксероз роговицы) · Хейлит, рецидивирующий афтозный/грибковый стоматит · Поражение эпителия желчевыводящих путей и канальцевого аппарата почек с формированием билиарных поражений печени и канальцевого ацидоза. | · Артралгии. Рецидивирующий неэрозивный артрит, преимущественно мелких суставов кистей. · Кожная пурпура как проявление васкулита. · Интерстициальный нефрит, гломерулонефрит с развитием в некоторых случаях нефротического синдрома. · Поражение периферической нервной системы (сенсорная, сенсорномоторная полинейропатия, множественная мононевропатия, мононеврит, радикулоневропатия, туннельная невропатия (редко)). |
Жалобы:
· сухость в глазах - ощущения «песка» в глазах;
· покраснения глаза, зуд век;
· сухость во рту, в носу и горле;
· сухость и трещины на губах;
· сухой язык;
· изменение овала лица, за счет увеличения околоушных желез;
· боли в суставах;
· высыпания на коже голени, бедер, ягодиц, живота;
· мышечные боли;
· повышение температуры;
· снижение массы тела;
· снижение аппетита;
· слабость.
Физикальное обследование:
- Слюнные железы - увеличение околоушных/поднижнечелюстных слюнных желёз. Пальпация желёз бывает безболезненной или малоболезненной. Выраженную болезненность во время пальпации выявляют при обострении паротита, протекающего с нарушением оттока слюны и присоединением бактериальной инфекции;
- Слезные железы, глаза - клинические признаки сухого конъюнктивита (утолщение и гиперемия краёв век, инъекция и отёчность конъюнктивы, скопление отделяемого в виде комочков в углах глаз или слизистых нитей в полости конъюнктивы, нарушение целостности роговицы) и увеличение слёзных желёз;
- Слизистые оболочки - у больных с выраженной ксеростомией слизистая оболочка полости рта ярко розового цвета, подвержена травматизации, свободной слюны мало, она пенистая или вязкая, язык сухой, сосочки языка атрофичны, губы сухие, в трещинах, покрыты корочками; отмечают явления ангулярного стоматита, можно наблюдать картину грибкового, герпетического и афтозного стоматита. Характерен множественный пришеечный кариес;
- Кожа - сухость кожи, возможны высыпания, фотодерматоз;
- Костно-суставная система - артралгии отмечают у 70% больных. У трети пациентов – картина рецидивирующего артрита, преимущественно мелких суставов кистей.
- Мышцы – миалгии, реже умеренные проявления миозита;
- Сосуды – синдром Рейно, рецидивирующая пурпура, сетчатое ливедо, язвы на коже нижних конечностей.
- ЖКТ - возможна гепатомегалия;
- Нервная система – поражение периферической нервной системы в виде сенсорной, сенсорно-моторной полиневропатии, множественной мононевропатии, радикулоневропатии.
Методы диагностики.
Диагностика паренхиматозного сиаладенита
- сиалография околоушной слюнной железы (обнаружение полостей >1 мм в диаметре)
- сиалометрия (снижение стимулированной секреции слюны <2,5 мл/5 мин используют для обьективизации степени ксеростомии)
- биопсия малых слюнных желёз нижней губы (обнаружение 100 и более клеток в поле зрения в среднем при просмотре не менее 4-х малых слюнных желёз является диагностичным).
- биопсия увеличенных околоушных/поднижнечелюстных слюнных желез (с целью диагностики MALT-лимфомы)
- УЗИ и МРТ слюнных желез (для оценки структуры, размеров и локализации внутрижелезистых лимфоузлов и паренхимы желез)
Диагностика сухого кератоконъюнктивита
- тест Ширмера (снижение слёзовыделения после стимуляции нашатырным спиртом менее 10 мм за 5 мин)
- окрашивание эпителия конъюнктивы и роговицы флюоресцеином и лиссаминовым зеленым (позволяет диагностировать повреждение эпителия коньюнктивы и роговицы)
- определение стабильности слезной пленки по времени образования «сухих пятен» на роговице (в норме составляет более 10 сек). Время разрыва слезной пленки – это временной интервал между последним морганием и появлением первого «сухого пятна» разрыва в слёзной плёнке, окрашенной 0,1% раствором флюоресцеина
Лабораторные исследования
- Лейкопения
- Повышение СОЭ
- Повышение общего белка и гипергаммаглобулинемия.
- Увеличение СРБ НЕ характерно для БШ. Высокие цифры наблюдаются только при выпотном серозите, гломерулонефрите, деструктивном васкулите с развитием язвенно-некротических поражений, демиелинизирующей невропатии и агрессивных лимфом.
- Ревматоидный и антинуклеарный фактор (у 95-100% больных БШ).
- Антитела к Ro/SS-A и La/SS-B ядерным антигенам (у 85-100% больных). Одновременное обнаружение Ro и La антител наиболее специфично для БШ, но наблюдается у 40-50% больных, в остальных случаях обнаруживаются только Ro и крайне редко только La антитела. Ro антитела часто выявляются у больных с различными вариантами СШ (РА, СКВ, ССД, ПБЦ, ХАГ), что затрудняет дифференциальную диагностику и требует дополнительных методов исследования. La антитела более специфичны для заболевания.
- Криоглобулинемия. В отличие от больных с криоглобулинемическим васкулитом, ассоциированным с HCV инфекцией, у больных БШ отсутствует связь с вирусами гепатита В и С.
- Снижение С4 компонента комплемента является прогностически неблагоприятным признаком, влияющим на выживаемость больных при этом заболевании, и отражает активное течение криоглобулинемического васкулита, также как и является предиктором возможного развития лимфопролиферативного заболевания.
- Поликлональная гипергаммаглобулинемия, преимущественно за счёт увеличения IgG и IgA, реже IgM.
Критерии ACR/EULAR 2016
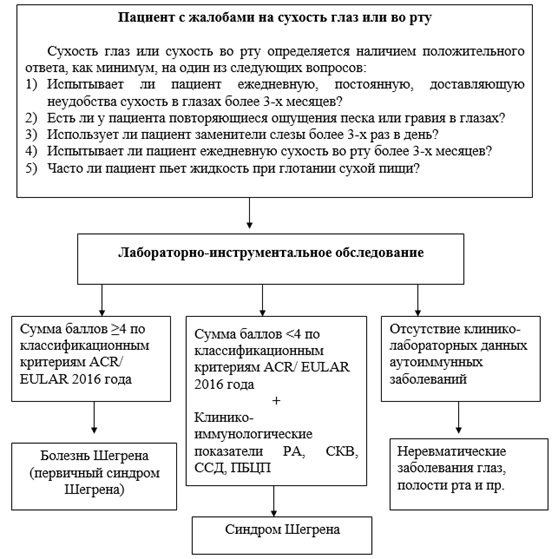
Согласно рекомендациям ACR/ EULAR 2016 года, классификационные критерии болезни Шегрена используются у больных, имеющих, как минимум, один симптом сухости глаз или сухости во рту или при подозрении на заболевание по опроснику European League Against Rheumatism SS Disease Activity Index questionnaire (как минимум с одним положительным ответом).
Критерии включения:
- Ощущение сухости в глазах ежедневно более 3 мес
- Ощущение песка или пыли в глазах
- Использование слезозаменителей более 3 раз в сутки
- Сухость во рту ежедневно более 3 мес
- Невозможность проглотить сухую пищу без запивания
Критерии исключения:
- Лучевая терапия головы и шеи в анамнезе
- Активная инфекция HCV подтвержденная методом ПЦР
- СПИД
- Амилоидоз
- РТПХ
- IgG4-связанное заболевание
Основные критерии СШ
Диагноз болезни Шегрена может быть выставлен при сумме баллов ≥4 нижеуказанных 5-ти критериев:
| Критерии | Балл |
| Очаговый лимфоцитарный сиалоденит в малых слюнных железах с количеством фокусов не менее 1 в 4 мм² (фокус содержит 50 и более лимфоцитов в 4 мм² ткани железы). | |
| Наличие Anti-SSA/Ro | |
| Результат офтальмологического окрашивания ≥5 (или балл Van Bijsterveld ≥4) как минимум одного глаза | |
| Тест Ширмера ≤5 мм/5 мин, как минимум одного глаза | |
| Нестимулированная общая саливация ≤0,1 мл/мин |
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| РА | Сухой синдром суставной синдром | РФ АЦЦП СРБ рентгенография суставов кистей | Сухой синдром, нестойкий. Поражение суставов носит стойкий, прогрессирующий характер, развитие эрозивного артрита. АЦЦП позитивный. |
| СКВ | Сухой синдром поражение кожи синдром Рейно полиорганная патология суставной синдром | Антитела к двуспиральной ДНК Анти-Sm Антифосфолипидные антитела АНФ РФ | Выраженная системность поражения. Наличие АФС, быстрый регресс сухого синдрома на фоне лечения ГКС Дискоидная эритемы на лице, груди и конечностях, энантема на твердом небе Неэрозивный артрит. Позитивность по антителам к двуспиральной ДНК, Анти-Sm, антифосфолипидным антителам |
| Системная склеродермия | Сухой синдром синдром Рейно Полисерозит Суставной синдром | Антицентромерные антитела (АЦА) Антитела к Scl-70 АНФ Биопсия кожно-мышечного лоскута | Типичные изменения кожи и ПЖК (уплотнение, атрофия, нарушение пигментации), суставов (преобладание фиброзных изменений), ЖКТ. Рентгенологические признаки (остеолиз, резорбция концевых фаланг), кальциноз мягких тканей, позитивность по АЦА, анти- Scl-70, результат биопсии кожно-мышечного лоскута характерен для ССД |
| Первичный билиарный цирроз печени, аутоиммунный гепатит | Сухой синдром Поражение печени Суставной синдром | Антимитохондриальные антитела Иммунологические маркеры аутоиммунных гепатитов Биопсия печени | Клиника печеночной недостаточности. Сухой синдром нестойкий. Позитивность по антимитохондриальным антителам, иммунологическим маркерам аутоиммунных гепатитов; результат биопсии печени характерен для ПБЦП, аутоиммунного гепатита |
| Лимфопролиферативные заболевания (лимфомы) | Сухой синдром Увеличение слезных, слюнных желез Генерализованная лимфаденопатия Инфильтраты в легких | Моноклональные иммуноглобулины Белок Бенс-Джонса в моче Пункционная биопсия слюнных/слезных желез, лимфоузлов | Признаки избыточной пролиферации: лимфаденопатия, гепатоспленомегалия, инфльтраты в легких, почечная недостаточность, пурпура, лейкопения. Псевдотумар орбит. Позитивность по моноклональным иммуноглобулинам, белку Бенс-Джонса в моче; пункционная биопсия слюнных/слезных желез, лимфоузлов характерна для лимфом |
| Мультифокальный фиброз, гранулематозные заболевания, поражения слюнных желез при сахарном диабете, алкогольный цирроз печени, амилоидоз, саркоидоз, хронический рецидивирующий паренхиматозный и интерстициальный сиалоденит, бактериальные и вирусные паротиты, опухоли слюнных, слезных желез, ВИЧ, туберкулез | Сухой синдром Увеличение слёзных, слюнных желез Образование инфильтратов в легких | Маркеры аутоиммунного заболевания, биохимические показатели (глюкоза, трансаминазы, билирубин, креатинин), биопсия околоушных, слезных, слюнных желез, серологические анализы вирусной инфекции, кровь на ВИЧ, кожные и лабораторные тесты на туберкулез, осмотры узких специалистов | Отсутствие содружественного поражения экзокринных желез, характерных сиалографических изменений, результатов биопсии, нетипичные внежелезистые проявления, особенности изменений лабораторных показателей, отрицательные иммунологические маркеры аутоиммунного заболевания. |
Лечение
Немедикаментозное лечение:
- избегать ситуаций, усиливающих сухость слизистых оболочек: сухой или кондиционированный воздух, сигаретный дым, сильный ветер, длительная зрительная (особенно компьютерная), речевая или психоэмоциональная нагрузка;
- ограничить применение препаратов, усугубляющих сухость (диуретики, трициклические антидепрессанты, бета-блокаторы, антигистаминные), и определенных раздражающих веществ (кофе, алкоголь, никотин);
- частое употребление небольших количеств воды или не содержащей сахара жидкости облегчает симптомы сухости рта. Полезна вкусовая и механическая стимуляция саливации с использованием жевательной резинки и леденцов без сахара;
- гигиена полости рта, использование зубной пасты и ополаскивателей с фторидами, регулярное посещение стоматолога;
- терапевтические контактные линзы могут служить дополнительной протекцией эпителия роговицы, однако, их ношение должно сопровождаться адекватным увлажнением и профилактической инстилляцией антибиотиков. Ношение очков с затемненными стеклами для уменьшения светобоязни.
- необходимо исключать инсоляцию вследствие плохой переносимости и частого развития фотодерматозов. Нежелательно длительное пребывание в районах с сухим, жарким климатом;
- в рацион включают продукты, обладающие слюногонным эффектом (лимон, фрукты, пряности, хрен, горчицу).
Медикаментозное лечение:
Основу медикаментозной терапии составляют кортикостероидные гормоны и цитостатики (или аминохинолиновые препараты).
Лечение железистых проявлений БШ.
1. Локальная терапия сухого синдрома (увлажняющие заместители), стимуляторы эндогенной секреции слюнных и слезных желез.
Для улучшения саливации и терапии сухого кератоконъюнктивита возможно применение препаратов системного действия (малые дозы ГК и хорамбуцил, ритуксимаб).
2. Для замещения объема слезы пациентам следует 3-4 и более раз в день использовать искусственные слезы, содержащие 0,1-0,4% гиалуронат натрия, 0,5-1% гидроксипропилметилцеллюлозу, 0,5-1% карбоксиметилцеллюлозу, 0,1-3% декстран 70.
3. Офтальмологическая эмульсия Циклоспорина А рекомендуется для лечения сухого кератоконъюнктивита. Считается оптимальным назначение 0,05% глазных капель два раза в день в течение 6-12 мес.
4. Локальное применение НПВП (0,1% индометацин, 0,1% диклофенак натрия) уменьшает дискомфортные ощущения в глазах, однако, может провоцировать повреждения роговицы.
5. Локальное применение ГК короткими курсами (до двух недель) при обострении сухого кератоконъюнктивита. Потенциальные побочные эффекты, повышение внутриглазного давления, развитие катаракты, ограничивают длительность применения ГК.
6. Использование препаратов-заменителей слюны на основе муцина и карбоксиметилцеллюлозы восполняет её смазывающие и увлажняющие функции.
7. Для стимуляции остаточной секреции слюнных и слезных желез системно применяются агонисты М1 и М3 мускариновых рецепторов: пилокарпин 5 мг 4 раза в день.
8. Облегчение сухости верхних дыхательных путей (ринит, синусит, ларингит, бронхит) достигается при приеме ацетилцистеина.
9. При поражении ЖКТ используют ингибиторы Н+-К+-АТФ-азы, ферментативные препараты, урсодезоксихолевую кислоту.
Лечение внежелезистых системных проявлений БШ.
1. Для лечения системных внежелезистых проявления БШ используются ГК, алкилирующие цитостатические (хлорамбуцил, циклофосфамид), биологические (ритуксимаб) препараты.
2. Больным с рецидивирующими сиаладенитами и минимальными системными проявлениями, такими как суставной синдром, назначают ГК в малых дозах либо НПВП.
3. Больным с мышечно-суставными симптомами могут назначаться гидроксихлорохин, метотрексат, азатиоприн, лефлунамид, сульфасалазин, циклоспорин.
4. При значительном увеличении больших слюнных желёз (после исключения лимфомы), диффузной инфильтрации малых слюнных желёз, отсутствии признаков тяжёлых системных проявлений, умеренных и значительных сдвигах показателей лабораторной активности необходимо назначение малых доз ГК в сочетании с хлорамбуцил.
5. При лечении васкулита (криоглобулинемический гломерулонефрит, поражение периферической и центральной нервной системы, рецидивирующая пурпура и язвенно-некротическое поражение кожи) назначается циклофосфамид.
Перечень основных лекарственных средств
| Фармакологическая группа | Международное непатентованное наименование ЛС | Способ применения |
| ГКС | Метилпреднизалон | 4-12 мг внутрь, ежедневно, длительно Пульс терапия: 250-1000 мг в/в капельно в сутки, курсами по 3 дня |
| Преднизалон | 5-15 мг внутрь, ежедневно, длительно | |
| Цитостатические препараты | Циклофосфамид | 200мг в/м 1 раз в неделю, в течение 3 месяцев с последующим переходом на 400 мг/месяц Пульс терапия: 1000мг/месяц в/в капельно, в течение 6-12 месяцев |
| Хлорамбуцил | 2-4 мг внутрь, ежедневно, длительно в течение года, затем 6-14 мг/неделю в течение нескольких лет. | |
| Иммунодепрессанты | Гидроксихлорохин | 200 мг внутрь, ежедневно, длительно |
| Циклоспорин | Глазные капли, 0,05-0,1%, по 1 капле 2 раза в сутки, длительно | |
| Моноклональные антитела | Ритуксимаб | Концентрат для приготовления раствора для инфузий 500мг/50мл курсами: по 500мг/неделю в течение 4х недель |
| Искусственная слеза | Искусственная слеза (0,1-0,4% гиалуронат натрия, 0,5-1% гидроксипропилметилцеллюлозу, 0,5-1% карбоксиметилцеллюлозу, 0,1-3% декстран 70) | Глазные капли, 3-4 и более раза в день, длительно |
| НПВП | Диклофенак | Глазные капли 0,1%, 3-5 раза в день, 7-10 дней |
| м-Холиномиметик | Пилокарпин | 5 мг 4 раза в день, длительно |
| Отхаркивающее муколитическое средство | Ацетилцистеин | 200 мг внутрь, 3 раза в сутки, до 6 месяцев |
При тяжелом состоянии пациента/наличии внежелезистых поражений назначается пульс-терапия ГКС или комбинированная пульс-терапия ГКС+циклофосфамид
- 1000 мг метилпреднизолона в/в курсами по 3 дня
Интенсивная терапия (пульс-терапия ГК, комбинированная пульс-терапия ГК и циклофосфамидом, эфферентные методы терапии - криоаферез, плазмаферез, двойная фильтрация плазмы в сочетании с комбинированной пульс-терапией) должна использоваться при тяжелых и угрожающих жизни проявлениях БШ с целью купирования высокой иммуновоспалительной активности, изменения характера течения и улучшения прогноза заболевания.
Показания к проведению пульс-терапии:
· выпотной серозит
· тяжёлые лекарственные аллергические реакции
· аутоиммунная гемолитическая анемия и тромбоцитопения
· при наличии противопоказаний для проведения комбинированной пульс-терапии.
Показания к комбинированной пульс-терапии:
· острый криоглобулинемический гломерулонефрит, гломерулонефрит с быстро прогрессирующей почечной недостаточностью
· язвенно-некротический васкулит
· аутоиммунная панцитопения
· интерстициальный пневмонит
· мононеврит, полиневрит, энцефаломиелополирадикулоневрит, поперечный и восходящий миелит, цереброваскулит
После достижения клинического эффекта и нормализации иммуновоспалительной активности заболевания больные переводятся на поддерживающие дозы ГК и алкилирующих цитостатических препаратов.
Показания к проведению экстракорпоральной терапии:
· язвенно-некротический васкулит
· криоглобулинемический гломерулонефрит
· энцефаломиелополирадикулоневрит, демиелинизирующая миелопатия, полиневрит
· ишемия верхних и нижних конечностей вследствие криоглобулинемического васкулита.
Применение генно-инженерных биологических препаратов
Применение анти-В клеточной терапии ритуксимабом (РТМ) позволяет контролировать системные внежелезистые проявления БШ и уменьшать функциональную железистую недостаточность. РТМ улучшает клиническое течение БШ без увеличения частоты побочных эффектов.
РТМ назначается больным БШ с тяжелыми системными проявлениями (криоглобулинемический васкулит, гломерулонефрит, энцефаломиелополирадикулоневрит, интерстициальный пневмонит, аутоиммунная панцитопения), а также в случаях резистентности или недостаточной эффективности традиционного лечения ГК и цитостатическими препаратами.
Источники:
1) https://diseases.medelement.com/disease/%D0%B1%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D1%8C-%D1%88%D0%B5%D0%B3%D1%80%D0%B5%D0%BD%D0%B0-2017/15442
2) https://rheumatolog.su/media/media/2018/07/18/clinrec_b_shyogrena.pdf