| Классические | Дневные Медазепам Тофизопам Мебикар | |
| Диазепам Феназепам Хлордиазепоксид | Оксазепам Алпразолам Хлоразепат | |
Название «транквилизаторы» происходит от лат.tranquillo – делать спокойным, безмятежным. Основным для этих ЛС является транквилизирующий эффект, который проявляется в уменьшении внутреннего напряжения, страха, тревоги, беспокойства. Они подавляют только отрицательные эмоции, при этом положительные даже активизируются. Для транквилизаторов характерны также седативный, снотворный, миорелаксирующий и противосудорожный эффекты. Действуют они через специфические «бензодиазепиновые» рецепторы в коре и других отделах мозга. При их стимуляции обеспечивается стимуляция ГАМК-ергических процессов и эффектов торможения. В отличие от нейролептиков большинство транквилизаторов не оказывает выраженного антипсихотического эффекта и не вызывают экстрапирамидных нарушений.
Транквилизаторы применяют при неврозах и невротических состояниях, бессоннице, беспокойстве, эпилептическом статусе, для премедикации перед операцией, при гипертонической болезни, гипертонусе скелетных мышц, стрессовых ситуациях и др.
При применении транквилизаторов могут наблюдаться нежелательные эффекты: сонливость, вялость, раздражительность, нарушение движения и реакции, тошнота, нарушение менструального цикла, аллергические реакции в виде сыпи на коже. При длительном применении возникает привыкание, лекарственная зависимость (психическая и физическая). Отменять их необходимо постепенно во избежание «абстинентного синдрома». Часто тревога, депрессия, бессонница, тошнота, расстройство восприятия могут отмечаться на протяжении нескольких недель и даже месяцев после отмены бензодиазепинов.
Транквилизаторы нельзя назначать амбулаторно лицам, профессия которых требует особого внимания и быстрой реакции (водителям, летчикам и др.). Они противопоказаны при острых заболеваниях печени и почек, беременности. Во время приема этих ЛС необходимо воздерживаться от употребления спиртных напитков, т.к. они усиливают их действие.
Диазепам (реланиум, седуксен, сибазон, валиум, релиум) обладает всеми вышеперечисленными эффектами транквилизаторов. Уменьшает чувство страха, тревоги, напряженности, способствует нормализации сна. Применяется при нервном возбуждении, беспокойстве, бессоннице, психоневрозах, для лечения синдрома абстиненции при алкоголизме и др. Ослабленным и пожилым людям ЛС назначают в уменьшенных дозах.
Феназепам является высокоактивным транквилизатором. По силе анксиолитического действия превосходит другие транквилизаторы.
Хлордиазепоксид (хлозепид, элениум) – первый транквилизатор из группы бензодиазепинов. Фармакологические эффекты и показания к применению характерны для этой группы.
Оксазепам (нозепам, тазепам) по строению и фармакологическим эффектам сходен с хлордиазепоксидом и диазепамом, однако оказывает менее резкое действие, менее токсичен.
Хлоразепат (транксен) – ЛС длительного действия с выраженным анксиолитическим эффектом.
Алпразолам (ксанакс, кассадан, неурол) обладает всеми свойствами транквилизаторов, а также отмечена антидепрессивная активность ЛС.
Сравнительная характеристика транквилизаторов
| Основные эффекты | Лекарственные средства | |||||
| Феназе- пам | Диазе- пам | Хлозе- пид | Оксазе- пам | Алпразолам | Медазе-пам | |
| Транквилизи рующий | ++++ | +++ | +++ | ++ | +++ | ++ |
| Седативный | ++++ | ++ | +++ | + | + | -+ |
| Снотворный | +++ | ++ | ++ | + | + | - |
| Противосудо рожный | +++ | +++ | ++ | + | + | - |
| Потенцирующий | +++ | ++ | ++ | + | + | + |
| «Растормажи вающий» | - | -+ | - | + | + | ++ |
Среди транквилизаторов имеются вещества, не обладающие снотворным, миорелаксирующим и противосудорожным эффектами, не притупляющие внимания и не нарушающие работоспособности. Эти ЛС получили название «дневные » или «малые » транквилизаторы (анксиолитики – от лат. anxius – тревожный, охваченный страхом, греч. lysis – растворение). Их называют также психоседативными средствами. При приеме малых доз этих ЛС анксиолитическое действие сопровождается некоторой активацией поведения. Это результат «растормаживания» мозга в стрессовых ситуациях.
К ним относятся Тофизопам (грандаксин), Медазепам (мезапам, рудотель), Мебикар (адаптол). Они оказывают умеренное транквилизирующее действие. Назначают больным с неврозами и неврозоподобными состояниями. Применение ЛС способствует уменьшению беспокойства, раздражительности, улучшению сна при бессоннице невротического происхождения.
Седативные средства
| Растительные Н-ка валерианы Н-ка пустырника Н-ка пиона Седавит Ново-Пассит Фитосед Персен | Бромиды Калия бромид Натрия бромид Бромкамфора | Комбинированные Корвалол Валокордин Валосердин Валоседан Кардолол Барбовал Адонис-бром |
Седативные или успокаивающие средства (от лат. sedatio – успокоение) – вещества, устраняющие повышенную возбудимость, раздражительность. Они усиливают процессы торможения в коре головного мозга. В отличие от транквилизаторов они не устраняют чувство страха, тревоги, не обладает миорелаксирующим действием, не вызывают лекарственной зависимости. Снотворного действия они не оказывают, но облегчают наступление естественного сна, нормализуют и углубляют его и способы потенцировать действие типичных снотворных средств.
Седативные средства широко применяются для лечения легкой степени неврозов, неврастений, повышенной раздражительности, бессоннице и др.
Представителями седативных средств являются бромиды – Натрия бромид и Калия бромид. Они могут восстанавливать равновесие между процессами торможения и возбуждения, особенно при повышенной возбудимости ЦНС.
Из пищеварительного тракта соли брома всасываются хорошо. Выделяются в основном почками, а также потовыми и молочными железами. При длительном применении способны кумулировать и вызывать явление хронического отравления – «бромизма»: ослабление памяти, апатию, общую заторможенность, воспаление слизистых оболочек (кашель, насморк, конъюнктивит), кожную сыпь. В этих случаях ЛС брома немедленно отменяют и назначают обильное питье, солевую диету (большие количества натрия хлорида), диуретики.
При серьезных неврозах применяют ЛС, содержащие бром: «Бромкамфора», «Адонис-бром».
Широко используют в качестве успокаивающих средств ЛС лекарственных растений и комбинированные ЛС. Они хорошо переносятся, редко вызывают серьезные побочные эффекты, что позволяет использовать их в повседневной амбулаторной практике.
Настойку и экстракт валерианы, Настойку пустырника, Настойку пиона назначают при нервном возбуждении, неврозах сердечно-сосудистой системы, часто с другими успокаивающими и сердечными средствами.
«Корвалол», «Валокордин», «Валосердин», «Корвалдин», «Валоседан», «Кардолол» - комплексные ЛС, содержащие фенобарбитал, а «Ново-пассит»,«Фитосед»,«Седавит », «Персен », «Санасон» – комбинированные ЛС растительного происхождения, обладающие седативным, спазмолитическим эффектами.
* Противосудорожные средства *
| Противоэпилептические средства | Противопаркинсонические средства | |
| Активаторы дофаминергических процессов | Блокаторы холинергических процессов | |
| Фенобарбитал Примидон Карбамазепин Клоназепам Вальпроевая кислота и ее соли Ламотриджин Этосуксимид Триметадион Диазепам | Леводопа+карбидопа Леводопа+бенсеразид Селегилин Бромокриптин Амантадин | Тригексифенидил Бипериден |
Это ЛС, которые способны предупредить или купировать судороги различной этиологии.
Наиболее распространенной судорожной патологией является эпилепсия. Судорожный синдром наблюдается и при болезни Паркинсона, а также при передозировке нейролептиков фенотиазинового ряда (лекарственный паркинсонизм).
* Противоэпилептические средства
Эпилепсия – хроническое нервно-психическое заболевание ЦНС, проявляющееся периодически возникающими приступами судорог (припадками) различного характера.
Различают следующие типы эпилептических припадков:
1 - генерализованные припадки, протекающие с выключением у больного сознания. К ним относятся:
а) большие судорожные припадки (grand mal) с различными судорожными проявлениями (тонико-клоническими, тоническими, клоническими); после такого припадка больной обычно впадает в глубокий и продолжительный сон.
б) малые припадки (petit mal), или абсансы, проявляются периодическим нарушением сознания (несколько секунд) с последующим быстрым сокращением отдельных мышц (например, частое мигание).
2 - парциальные (локальные, очаговые) припадки:
а) у больного, на фоне ясного сознания, внезапно возникают различнве двигательные, зрительные, слуховые, обонятельные, вегетативные нарушения;
б) иногда припадки протекают с нарушением психических функций (с немотивированным беспокойством или агрессивностью), расстройств памяти и мышления, нарушений поведения и т.п. Больной может совершать действия, о которых по окончании приступа не помнит.
Если большие судорожные припадки следуют один за другим и больной долгое время не приходит в сознание, то это состояние называют эпилептическим статусом.
Причины развития эпилепсии разные и не всегда ясны: нарушение обмена веществ в мозге, опухоли мозга, травмы головы и др. В основе патогенеза лежит формирование в ЦНС эпилептического очага. Импульсы, исходящие от него, и обуславливают клинические проявления эпилепсии.
В основе противоэпилептического действия веществ лежат реакции, происходящие на уровне нейрональных мембран. Одни противоэпилептические средства блокируют натриевые каналы (дифенин, карбамазепин), другие активируют ГАМК-систему (фенобарбитал, бензодиазепины, вальпроаты), третьи угнетают активность глутаматергической системы (ламотриджин). Результатом этих механизмов действия является усиление тормозного влияния и угнетение процесса возбуждения нейронов.
Лечение эпилепсии проводится длительно и регулярно на протяжении многих лет. ЛС и дозы подбираются индивидуально. Прекращение или замена одного ЛС другим должны производиться постепенно, так как в противном случае возможно резкое обострение заболевания. Часто используют комбинированную терапию
Первым эффективным средством для лечения эпилепсии был Фенобарбитал. ЛС обладает выраженным снотворным действием. Для лечения эпилепсии его назначают в больших дозах.
Более избирательным противоэпилептическим действием обладают следующие лекарственные средства:
Фенитоин (дифенин) – близок по структуре к барбитуровой кислоте. Оказывает противосудорожное действие без выраженного снотворного эффекта. Эффективен также при некоторых формах сердечных аритмий. Назначают внутрь во время или после еды, т.к. он раздражает слизистую оболочку желудка. Нежелательные эффекты: головокружение, вожбуждение повышение температуры тела, тремор, сыпь, тошнота, рвота, гиперплазия десен.
Примидон (гексамидин) близок по строению к фенобарбиталу, но снотворным действием не обладает. Эффективен главным образом при больших припадках. Нежелательные эффекты: головокружение, тошнота, нарушение кроветворения, нервно-психические расстройства.
Карбамазепин (тегретол, финлепсин, стазепин) – эффективное противосудорожное средство. Применяют при больших припадках, смешанных формах (при комбинации больших припадков с психомоторными проявлениями. Переносится обычно хорошо, иногда могут возникнуть головная боль, тошнота, рвота, сонливость.
Клоназепам (антелепсин) является производным бензодиазепина. Оказывает транквилизирующее, миорелаксирующее, противосудорожное действие. Последнее выражено сильнее, чем у других ЛС этой группы. Нежелательные эффекты: нарушение координации движений, раздражительность, депрессивные явления.
Применение противоэпилептических средств
| Типы судорог при эпилепсии | Лекарственные средства |
| П а р ц и а л ь н ы е с у д о р о г и Психомоторные припадки | Карбамазепин, дифенин, вальпроаты, фенобарбитал, клоназепам |
| Г е н е р а л и з о в а н н ы е с у д о р о г и Большие судорожные припадки Эпилептический статус Малые приступы эпилепсии | Карбамазепин, дифенин, вальпроаты, фенобарбитал, ламотриджин Диазепам, дифенин Этосуксимид, клоназепам, вальпроаты |
Производные вальпроевой кислоты – Натрия вальпроат (депакин, конвулекс, вальнат), Магния вальпроат (дипромал), Кальция вальпроат (конвульсофин) – оказывают специфическое действие на метаболизм ГАМК, повышают ее содержание в ЦНС и понижают тем самым возбудимость эпилептического очага (ГАМК – тормозной медиатор ЦНС). Применяют при разных формах эпилепсии. Нежелательные эффекты: тяжесть в области желудка, тошнота, рвота, нарушение свертывания крови.
Ламотриджин (ламиктал) применяется при эпилептических припадках, не поддающихся лечению другими противосудорожными средствами. Возможны аллергические реакции.
Триметадион (триметин) применяют преимущественно при малых припадках, может кумулировать. Нежелательные эффекты: светобоязнь, кожная сыпь, изменения со стороны крови. При лечении необходимо проводить повторные анализы крови.
Этосуксимид (суксилеп) по действию и показаниям к применению близок к триметину, однако обладает меньшей токсичностью.
Для купирования эпилептического статуса используют: диазепам, который вводят внутривенно. Кроме того, натриевые соли дифенина и фенобарбитала парентерально, а также средства для ингаляционного и неингаляционного наркоза.
* Противопаркинсонические средства
Болезнь Паркинсона (дрожательный паралич) и сходные с ней состояния, обозначаемые термином «паркинсонизм», проявляются нарушением двигательных функций. Характеризуются такими симптомами, как дрожание (тремор) конечностей, головы, повышение тонуса (ригидность) скелетных мышц и затруднение движений, семенящая походка, маскообразное лицо и др.
Патогенез заболевания заключается в повреждении подкоркового образования – черной субстанции, где снижается содержание дофамина и нарушается тормозная дофаминергическая передача импульсов. На этом фоне становятся преобладающими активирующие холинергические процессы в этих подкорковых структурах.
Лечение заболевания направлено либо на усиление дофаминергических процессов, либо на блокирование холинергической ипульсации.
Активаторы дофаминергических процессов
Леводопа является предшественником дофамина. Проникает через гематоэнцефалический барьер и под действием декарбоксилазы превращается в дофамин, восполняя его недостаток в ЦНС. Однако значительная часть ЛС превращается в дофамин в периферических тканях (печень, почки, кишечник). Это снижает специфическое действие ЛС и является причиной возникновения нежелательных побочных эффектов: нарушение аппетита, тошнота, рвота, аритмии, психические расстройства и др. Для предупреждения этих явлений леводопу комбинируют с ингибиторами периферической декарбоксилазы – карбидопой и бенсеразидом. Комбинации «леводопа + карбидопа» выпускаются в виде таблеток «Наком», «Синемет», «Синдопа», «Мадопар » и др. (Рис.14).
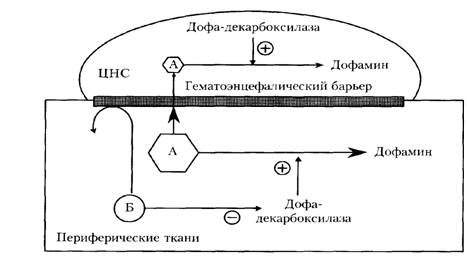
А - леводопа Б – карбидопа
Рис. 14 Действие леводопы и карбидопы
Селегилин (юмекс) ингибирует моноаминооксидазу (МАО), инактивирующую дофамин и способствует повышению уровня дофамина в головном мозге за счет уменьшения его биотрансформации.
Бромокриптин (парлодел) – дофаминомиметик. Стимулируя центральные дофаминовые рецепторы, уменьшает симптомы паркинсонизма.
Амантадин (мидантан) ускоряет высвобождение дофамина из нейрональных депо и тормозит его обратный захват. (Рис. 15).
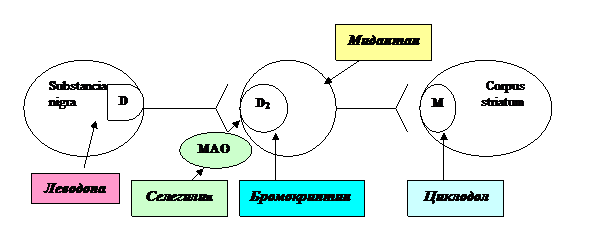
Рис. 15 Основная направленность действия
противопаркинсонических средств
ЛС этой группы противопоказаны при выраженном атеросклерозе, гипертонической болезни острых и хронических заболеваниях печени и почек, при психозах и психоневрозах, беременности.
Блокаторы холинергических процессов
Тригексифенидил (циклодол, паркопан) оказывает центральное и периферическое холиноблокирующее действие, относится к М, Н- холиноблокаторам. Центральное действие способствует устранению двигательных нарушений, связанных с изменениями в экстрапирамидной системе.
Нежелательные эффекты: сухость во рту, нарушение зрения, тахикардия, возбуждение ЦНС.