Кормление пациента (активное, пассивное)
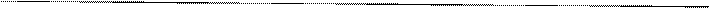
| 1. Алгоритм кормления тяжелобольного | I Подготовка к процедуре: 1) Идентифицировать пациента, представиться (если пациенте сознании), проинформировать о предстоящем кормлении, составе и объеме пищи, методе кормления. 2) Обработать руки гигиеническим способом, осушить 3) Подготовить питательный раствор; подогреть его до температуры 30°С-35°С. |
| II Выполнение процедуры: | |
| а) Активное 1) При необходимости использовать вспомогательные приспособления для предплечья, облегчающие подъем руки до уровня рта (например, подвижные подставки для предплечья; поддерживающие ремни, одеваемые через голову); протезные или ортопедические приспособления. 2) Наблюдать за процессом питания; эффективностью пережевывания и глотания. 3) По мере необходимости заменять тарелки. 4) По окончании процедуры помочь пациенту прополоскать рот и занять удобное положение в постели. | |

|
б) Пассивное
1) Приподнять головной конец кровати. 2) Убедиться, что пища, приготовленная для пациента, имеет гомогенную консистенцию. 3) Придвинуть прикроватный столик к кровати пациента, сервировать стол. 4) Одной рукой приподнять голову пациента; другой поднести ложку ко рту пациента (при гемипарезе пища подносится со здоровой стороны). 5) Поддерживать голову пациента в процессе жевания и глотания. 6) Поить пациента по требованию или через каждые три-пять ложек пищи. Жидкость дают с помощью ложки или поильника. 7) По окончании кормления помочь пациенту прополоскать рот или обработать ротовую полость по протоколу 14.07.002 "Уход за полостью рта тяжелобольного". 8) Придать пациенту полусидячее положение на 30  мин после окончания еды. мин после окончания еды.
|
Кормление пациента через назогастральный зонд
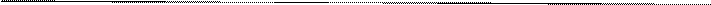 1 Алгоритм кормления тяжелобольного через назогастральный зонд 1 Алгоритм кормления тяжелобольного через назогастральный зонд
| I Подготовка к процедуре: 1) Идентифицировать пациента, представиться (если пациенте сознании), проинформировать о предстоящем кормлении, составе и объеме пищи, методе кормления. 2) Обработать руки гигиеническим способом, осушить, надеть перчатки (если кормление будет осуществляться через назогастральный зонд). 3) Подготовить питательный раствор; подогреть его до температуры 30°С-35°С. |
| II Выполнение процедуры: | |
1) Определить предписанный пациенту режим кормления - непрерывный или перемежающийся (фракционный). 2) Вымыть и осушить руки (с использованием мыла или антисептика) 3) Поднять головной конец кровати на 30°-45°. 4) Проверить правильность положения зонда. 5) Присоединить шприц объемом 20 см  к дистальному участку зонда и аспирировать содержимое желудка. - Оценить характер содержимого - при появлении признаков кровотечения прекратить процедуру. - При выявлении признаков нарушения эвакуации желудочного содержимого - прекратить кормление. 6) Присоединить к дистальному участку зонда шприц, заполненный 20 см воздуха и ввести воздух внутрь, одновременно аускультируя область эпигастрия. 7) Осмотреть кожу и слизистые оболочки носовых ходов, исключить признаки инфицирования и трофических нарушений, связанных с постановкой назогастрального зонда. 8) Проверить качество фиксации зонда, при к дистальному участку зонда и аспирировать содержимое желудка. - Оценить характер содержимого - при появлении признаков кровотечения прекратить процедуру. - При выявлении признаков нарушения эвакуации желудочного содержимого - прекратить кормление. 6) Присоединить к дистальному участку зонда шприц, заполненный 20 см воздуха и ввести воздух внутрь, одновременно аускультируя область эпигастрия. 7) Осмотреть кожу и слизистые оболочки носовых ходов, исключить признаки инфицирования и трофических нарушений, связанных с постановкой назогастрального зонда. 8) Проверить качество фиксации зонда, при  необходимости заменить пластырную повязку. необходимости заменить пластырную повязку.
|
Задача№1
Проблемы пациентки:
испытывает тревогу, напряжение и беспокойство в связи с изменением внешнего облика (пучеглазие, увеличение шеи);
испытывает дефицит семейной поддержки;
плохо спит.
Приоритетная проблема: испытывает тревогу, напряжение и беспокойство в связи с изменением внешнего облика (пучеглазие, увеличение шеи).
Цель: пациентка менее тревожна и подтверждает это к концу недели.
План Мотивация
1. М/с обеспечит физический и психический покой Для комфортного состояния пациентки
2. М/с проведет беседу с пациенткой о заболевании, характерных изменениях поведения больных ДТЗ. Для психологической поддержки
3. М/с познакомит пациентку с другим больным, имеющим
аналогичное заболевание, но адаптированным к своему
заболеванию Для психологической поддержки
4. М/с проведет беседу с мужем о заболевании и
необходимости поддержать пациентку Для психологической поддержки пациентки
5. М/с обеспечит популярной литературой по данному
заболеванию Для улучшения общего самочувствия
Оценка: пациентка активно обсуждает проблемы, связанные с качеством жизни, выражает уверенность в здоровом будущем. Цель достигнута.
Подготовка к УЗИ щитовидной железы
Для этого анализа – УЗИ щитовидной железы – подготовка не требуется особенной подготовки. Нет и ограничений по продуктам, которые можно употреблять в пищу накануне исследования.
Но существует ряд рекомендаций:
· Пожилым людям не стоит есть перед процедурой, так как может возникнуть ощущение тошноты. Это связано с возрастными изменениями организма
· Подготовка к УЗИ щитовидной железы у женщин связана с тем, что им рекомендуется проходить это обследование на 7-9 дне менструального цикла, чтобы избежать возможного искажения результата
· Перед процедурой необходимо освободить шею от различных мешающих элементов: воротников, украшений и т.п.
Задача 2.
1.Проблемы пациента:
существующие:
- не удерживает мочу при напряжении и кашле, императивных позывах;
- плохо спит из-за частых позывов на мочеиспускание;
- частое болезненное мочеиспускание;
- тупые боли в поясничной области;
- снижение аппетита;
- слабость;
- тахикардия;
- плохой сон;
- субфебрильная лихорадка.
потенциальные:
- социальная изоляция;
- риск развития опрелостей в области промежности;
- высокая степень риска развития мочекаменной болезни;
- высокая степень риска развития гипертонической болезни;
- высокая степень риска развития нефросклероза;
- высокая степень риска развития почечной недостаточности.
приоритетная: не удерживает мочу при напряжении и кашле, императивных позывах.
2. План сестринского вмешательства
1. сестра обеспечит выполнение врачебных назначений;
2. сестра обеспечит физический и психический покой пациентке;
3. сестра обеспечит комфортную для пациента среду, включая комнатную температуру, влажность воздуха, частые проветривания без сквозняков и уборку палаты;
4. сестра обеспечит постельный режим;
5. сестра позаботится о способах экстренной связи;
6. сестра обеспечит соблюдение диеты, в соответствии с заболеванием;
7. сестра даст совет уменьшить потребление жидкости во второй половине дня;
8. сестра обеспечит гигиеническое содержание паховой области пациентки (подмывание, смена белья);
9. сестра обеспечит пациентку мочеприемником, поставит ширму в палате;
10. сестра даст совет опорожнять мочевой пузырь каждые два часа;
11. сестра рекомендует пациентке и с ее согласия родственникам приобрести подгузники для взрослых, впитывающие одноразовые пелёнки, впитывающие прокладки, а также лечебные косметические средства для защиты кожи от появления опрелостей;
12. сестра проведет беседы с пациенткой и её родственниками о необходимости соблюдения диеты, личной гигиены, необходимости избегать переохлаждения
3. «Технология сбора мочи по методу Нечипоренко»
Цель: исследование количества форменных элементов в моче (лейкоцитов, эритроцитов и цилиндров); обеспечить качественную подготовку для получения достоверного результата исследования;
Показания: – определяет врач;
Противопоказания: – определяет врач;
Оснащение:
1 емкость чистая, сухая с крышкой, объемом 100-200мл.; направление для диагностического исследования; лоток для отработанного материала; накрытый стерильный лоток с инструментарием (пинцет); емкость с ватными шариками в 70% спирте; контейнер для транспортировки биологического материала; перчатки; емкости с дез. растворами.
Алгоритм действия медсестры.
1. Объяснить пациенту цель, ход предстоящей манипуляции, получить добровольное согласие пациента на выполнение манипуляции;
2. Обучить пациента технике туалета промежности;
3. Предупредить пациентку, что во время кровянистых выделений влагалище необходимо закрыть тампоном;
4. Обучить пациента технике сбора мочи на исследование:
· После туалета промежности, выделить первую струю мочи в унитаз на счет «1», «2» и задержать мочеиспускание;
· Выделить мочу в емкость в количестве не менее 10 мл. и задержать мочеиспускание;
· Завершить мочеиспускание в унитаз;
· Закрыть емкость крышкой;
5. Убедиться, что пациент понял полученную информацию, отдать пациенту емкость для сбора мочи;
6. После сбора мочи, обработать руки на гигиеническом уровне надеть перчатки;
7. Поместить емкость с мочой в контейнер для транспортировки биологической жидкости, доставить вместе с заполненным направлением на диагностическое исследование в лабораторию;
8. Снять перчатки, маску, обработать руки на гигиеническом уровне;
5. Инфекционная безопасность:
· замочить перчатки в 3% р-р хлорамина-60 мин.
· замочить маску в 3% р-р хлорамина - 120 мин;
· замочить лоток для отраб. материала в 3% р-р хлорамина – 60 мин;
10. Обработать руки на гигиеническом уровне.
4. Последовательность действий м/с с обеспечением безопасности окружающей среды:
1. Информация пациенту о предстоящей манипуляции.
2. Отгородите его ширмой от окружающих.
3. Наденьте перчатки.
4. Подложить клеенку под область таза пациента.
5. Мочеприемник ополоснуть теплой водой.
6. Подать пациенту, накрыть одеялом, на некоторое время оставить одного.
7. После мочеиспускания содержимое мочеприемника выливают и вновь ополаскивают теплой водой.
8. При необходимости проводится подмывание пациента.
9. По окончании процедуры клеенку из-под пациента нужно убрать.
10. Мочеприемник продезинфицировать.
11. Снять перчатки, вымыть руки.
5. Оснащение. Стерильные мягкий катетер - 2 шт. разного диаметра, ватные шарики - 2 шт., марлевые салфетки - 2 шт., глицерин, шприц Жане, лоток, пеленка; емкость для мочи (если моча берется для исследования на стерильность, то посуду для сбора получают в бактериологической лаборатории (стерильную)); раствор фурациллина 1:5 000 - 700- I 500 мл; 0,5% спиртовой раствор хлоргексидина; резиновые перчатки (стерильные); набор для подмывания; водяная баня для подогрева фурацилина; емкость с маркировкой «Для катетеров» с 3 % раствором хлорамина.
Катетеризация мочевого пузыря у женщин, алгоритм выполнения.
1. Обрабатывают руки 0,5 % раствором хлоргексидина, готовят стерильный лоток. Достают из бикса и кладут на лоток стерильные катетеры. Закругленный конец катетера поливают стерильным глицерином. Два стерильных ватных шарика смачивают раствором фурацилина, кладут на лоток. Также на лоток кладут две стерильные салфетки и пинцет. В шприц Жане набирают 100 - 150 мл подогретого на водяной бане до 37 - 38 °С раствора фурацилина, кладут его на лоток. 2. Подмывают пациентку, убирают судно. 3. Между разведенными и согнутыми в коленях ногами пациентки ставят чистое сухое судно или другую емкость для мочи. 4. Надевают перчатки. 5. Встав справа от пациентки, кладут ей на лобок развернутую стерильную марлевую салфетку. Пальцами левой руки разводят половые губы и ватным шариком, взятым правой рукой пинцетом и смоченным фурацилином, обрабатывают наружное отверстие уретры. Затем пинцетом, взяв его как писчее перо, берут катетер на расстоянии 4 - 5 см от его тупого конца, а свободный конец поддерживают между IV и V пальцами. Тупой конец катетера вращательными движениями медленно вводят в уретру на глубину 4 - 5 см, а свободный конец опускают в емкость для мочи. Выделение мочи свидетельствует о том, что катетер находится в мочевом пузыре.
6. После прекращения выделения мочи катетер соединяют со шприцем Жане, наполненным фурацилином, подогретым на водяной бане до +38 "С. 7. Медленно вводят раствор в мочевой пузырь, а затем, направив катетер в судно, выводят его из мочевого пузыря. 8. Повторяют промывание до тех пор, пока промывная жидкость не будет чистой. 9. Закончив промывание, вращательными движениями осторожно извлекают.катетер из уретры. 10. Еще раз обрабатывают наружное отверстие уретры шариком, смоченным раствором фурацилина, салфеткой убирают остатки влаги с промежности. 11. Катетер сразу же после использования замачивают в 3 % растворе хлорамина на 1 ч, затем обрабатывают по ОСТ 42-21-2-85.
Задача 3
Проблемы пациентки:
· Не представляет, как правильно питаться при артериальной гипертензии
· Не понимает необходимости ограничения соли и жидкости, пьёт много кофе
· Не умеет измерять себе артериальное давление
· Не понимает, что важно регулярно принимать предписанные врачом лекарства
· Плохо спит
· Не понимает, что необходимо изменить образ жизни при гипертонической болезни
Приоритетная проблема пациентки:
· не понимает, что необходимо изменить образ жизни при гипертонической болезни
Цель: пациентка продемонстрирует знания о правильном образе жизни при гипертонической болезни к концу недели
План Мотивация
1. М/с объяснит необходимость соблюдения
диеты № 10 С целью ограничения соли и жидкости для снижения АД
2. М/с обеспечит возвышенное положение в С целью уменьшения притока крови к
постели головному мозгу и сердцу
3. М/с проведет беседу с пациенткой и
родственниками об устранении факторов
риска (излишний вес, несоблюдение
диеты) С целью снижения АД
4. М/с проведет беседу с пациенткой и
родственниками о необходимости
постоянно-го приема лекарственных
препаратов С целью поддержания АД на нормальных цифрах и профилактики осложнений
5. М/с обучит пациентку измерять
артериальное давление С целью дать возможность пациентке постоянно самой контролировать уровень АД
6. М/с обеспечит взвешивание пациентки и
контроль суточного диуреза С целью выявления задержки жидкости и контроля за весом
Оценка: пациентка демонстрирует знания о диете, борьбе с факторами риска, необходимости постоянного приема лекарственных препаратов. Цель достигнута.
3.
I. Подготовка к процедуре
Сказать пациенту, что вы обучите его измерять артериальное давление.
Определить мотивацию и способность пациента к обучению.
Уточнить у пациента, согласен ли он обучаться измерению артериального давления.
II. Обучение пациента
Ознакомить пациента с устройством тонометра и фонендоскопа.
Предупредить его, что измерять артериальное давление можно не ранее, чем через 15 мин после физической нагрузки.
Демонстрация техники наложения манжеты. Наложить манжету на свое левое обнаженное плечо (натянуть ее, как рукав) на 1—2 см выше локтевого сгиба, предварительно свернув трубочкой по диаметру руки: одежда не должна сдавливать плечо выше манжеты; между манжетой и плечом должен проходить один палец.
Продемонстрировать технику соединения манжеты и манометра, проверить положение стрелки манометра относительно нулевой отметки шкалы.
Продемонстрировать технику пальпации пульса плечевой артерии в области локтевого сгиба.
Вставить фонендоскоп в уши и поставить мембрану фонендоскопа на место обнаружения пульса, но так, чтобы головка фонендоскопа оказалась под манжетой.
Продемонстрировать технику пользования грушей:
взять в руку, на которой наложена манжета, манометр, в другую — «грушу» так, чтобы 1 и 2-м пальцами можно было открывать и закрывать вентиль;
закрыть вентиль на «груше», повернув его вправо, нагнетать воздух в манжету после исчезновения тонов еще на 30 мм рт. ст.
медленно открыть вентиль, повернув его влево, выпустить воздух со скоростью 2—3 мм рт. ст. в 1 с. Одновременно с помощью фонендоскопа выслушивать тоны Короткова на плечевой артерии и следить за показателями по шкале манометра. Акцентировать внимание пациента на том, что:
появление первых звуков соответствует величине систолического давления;
переход громких звуков в глухие или их полное исчезновение соответствует величине диастолического давления.
Записать результат в виде дроби.
Убедиться в том, что пациент обучился технике измерения артериального давления, попросив продемонстрировать процедуру. При необходимости дать письменную инструкцию.
Обучить ведению дневника наблюдения.
Предупредить пациента, что он должен измерить АД 2—3 раза с интервалом 2—3 мин.
После обучения протереть мембрану и ушные концы фонендоскопа шариком со спиртом.
Вымыть руки.
4.
Правила сбора мочи на анализ по методу Зимницкого, Моча собирается в течение суток с 6 часов утра до 6 часов утра следующего дня в 8 стеклянных емкостей для сбора мочи. К каждой из них прикрепляются этикетки с указанием времени сбора мочи.
1. За сутки до сбора прекращается прием мочегонных средств (после предварительной консультации с лечащим врачом).
2. В 6 часов утра необходимо помочиться в унитаз, далее вся моча собирается в отдельные емкости за каждые 3 часа: с 6 до 9 часов; с 9 до 12 часов; с 12 до 15 часов; с 15 до 18 часов; с 18 до 21 часов; с 21 до 24 часов; с 24 до 3 часов; с 3 до 6 часов.
3. Если объем основной емкости не достаточен, то необходимо взять дополнительную посуду у постовой медсестры и на этой дополнительной емкости указывается соответствующий временной промежуток.
4. Если за 3 – х часовой промежуток мочи не было, то соответствующая емкость остается пустой, но доставляется в лабораторию.
5. Во время сбора соблюдается обычный водно-питьевой режим. Учитывается количество принятой жидкости: вода, чай, кофе, первые блюда, а также внутривенные вливания. Это количество необходимо сообщить постовой медсестре и записать его в бланк анализа.
6. Полученная моча хранится в темном прохладном месте.
7. Утром в день окончания собранная моча передается постовой медсестре (в лабораторию).
5.
Цель: лечебная, противовоспалительное, рассасывающее и болеутоляющее *-+действие.
Показания: мигрень коллапс, спастические боли в кишечнике, желчных протоках, бронхиальная астма, боли в мышцах и суставах.
Противопоказания: воспаление брюшины.
Приготовьте: емкость с горячей водой (50°-600С), водный термометр, салфетку. клеенку, вазу, полотенце.
Алгоритм действия:
1. Объясните пациенту цель и ход процедуры, получите его согласие.
2. Осмотрите кожные покровы на месте постановки компресса.
3. Проведите деконтаминацию рук на гигиеническом уровне.
4. Смочите салфетку, сложенную в 8 слоев в горячей воде, отожмите ее.
5. Приложите влажную салфетку плотно к соответствующему участку тела на 5-10 минут.
6. Прикройте салфетку клеенкой и положите сверху толстую шерстяную ткань.
7. Придерживайте компресс рукой без наложения бинта в течение нескольких минут и при охлаждении меняйте его.
8. Протрите насухо влажную поверхность кожи полотенцем.
9. Укройте пациента.
10. Вымойте и осушите руки.