Петренко Галина Анатольевна
Клинический диагноз:
· Основной: К 08.1. (дефект зубного ряда нижней челюсти I класс по Кеннеди); потеря жевательной ценности по И. М. Оксману – 48%. Частичная вторичная адентия нижней челюсти. Хронический генерализованный пародонтит средней степени тяжести K05.3, симптоматический катаральный гингивит.
· Сопутствующий: Гипертоническая болезнь 2ст. риск 3, гастрит в стадии ремиссии.
Преподаватель: Рябцева П.Ю.
Пациент: Петренко Г.А.
Куратор: студентка 406 группы
Иванюшина Т.А.
Хабаровск
2020 г
Паспортная часть
· ФИО: Петренко Галина Анатольевна
· Пол: Женский
· Возраст: 53 года, 3 марта 1966 г.
· Образование: Высшее (Хабаровская академия экономики и права)
· Профессия: Экономист
· Семейное положение: Замужем, двое детей
· Домашний адрес: Хабаровск, ул. Серышева 40, кв 5
· Дата обращения в поликлинику: 11 февраля 2020 г.
Жалобы на момент поступления в клинику: отсутствие зубов на нижней челюсти справа и слева, затрудненное пережевывание пищи, подвижность зубов, кровоточивость десен во время чистки зубов, при откусывании пищи, неприятный запах изо рта, привкус крови во рту.
Anamnes morbi: пациентка считает себя больной с 2013 года, когда появилась кровоточивость десен во время чистки зубов и приема твердой пищи. Был поставлен диагноз: хронический катаральный гингивит. После проведенного комплексного пародонтологического лечения (терапевтическое, хирургическое лечение; вакуум-терапия) наблюдался положительный эффект. После чего длительное время к стоматологу не обращалась.
Около полугода назад снова появилась кровоточивость, привкус крови во рту. Обратилась за помощью в стоматологическую клинику.
Anamnes vitae:
1. Общебиографические сведения: Родилась 3 марта 1966г. в полной семье, есть младшая сестра, двое детей. Материальная обеспеченность и условия питания семьи - удовлетворительные. Росла и развивалась нормально, в физическом и умственном развитии от сверстников не отставала.
2. Трудовая биография: с 24 лет работает экономистом.
3. Семейно-половой: Проживает в городе Хабаровске в благоустроенной двухкомнатной квартире вместе с мужем и детьми. Питание регулярное, режим соблюдается.
4. Перенесенные заболевания: Вирусный гепатит, туберкулез, ВИЧ, венерические заболевания отрицает, контакт с инфекционными больными и высоко лихорадящими отрицает. Травмы, гемотрансфузии отрицает.
5. Аллергический анамнез: аллергические реакции на лекарственные препараты (в т.ч на анестетики) и пищевые продукты отрицает.
6. Вредные привычки: алкоголь редко, наркотики не употребляет, не курит.
7. Хронические заболевания: гастрит в стадии ремиссии, гипертоническая болезнь более 5 лет, с максимальным подъемом давления 170/100 мм. рт. ст.
Протезный статус:
У врача стоматолога – ортопеда не наблюдалась, протезами не пользовалась.
Данные объективного осмотра:
ОБЩЕЕ СОСТОЯНИЕ БОЛЬНОГО
· Общее состояние больного удовлетворительное
· Положение активное
· Сознание ясное
· Выражение лица спокойное
· Телосложение нормостеничное
· Температура тела 36.7
Внешний осмотр:
| · Лицо пропорциональное · Носогубные и подбородочные складки выражены умеренно. · Западание губ и щек, резкое выстояние подбородка отсутствует. · Опускание углов рта, заеды отсутствует · Дряблость кожи лица отсутствует · Кожные покровы физиологической окраски, чистые, без патоморфологических изменений. · Смыкание губ свободное, губы смыкаются без напряжения · Открывание рта полное, свободное, безболезненное. · Нарушение дикции и фонетики отсутствует · Глаза: склеры чистые, без патоморфологических изменений, ширина зрачка 3мм, круглый, одинакового размера на обоих глазах. |
Пальпация
· Жевательных мышц - безболезненная.
· Лимфатических узлов - безболезненная (затылочные, околоушные, поднижнечелюстные, подподбородочные, передние, задние шейные); узлы мягкоэластической консистенции; подвижны, не спаяны с кожей и окружающей клетчаткой, менее 1 см в диаметре.
· Мест выхода ветвей тройничного нерва безболезненная.
Исследование височно-нижнечелюстного сустава (ВНЧС)
1. Степень открывания рта - свободное
2. Характер движении нижней челюсти - плавные, толчкообразные.
3. Наличие смешения нижней челюсти - отсутствует.
4. Данные пальпации головок нижней челюсти - движения головок плавные
5. Данные аускультации - хруст и щёлканье в суставе при открывании рта отсутствует.
6. Характер движения: плавное, амплитуда в норме, синхронное в обоих суставах.
Осмотр полости рта
· Красная кайма губ без патоморфологических изменений, губы умеренно увлажнены, трещин, эрозий, изъязвлений нет
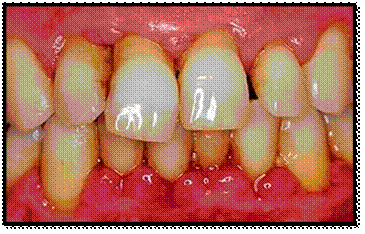 Осмотр преддверия полости рта
Осмотр преддверия полости рта
· Глубина преддверия средняя 7 мм.
· Слизистая оболочка щек бледно-розового цвета, хорошо увлажнена. Отечности, нарушения целостности не выявлено, без патоморфологических изменений.
· Уздечки верхней и нижней губы, языка достаточно выражены, размеры 8 мм.
· Межзубные сосочки и свободный край десны гиперемированы, отечны. Прикрепленная часть десны рыхлая, синюшного цвета.
· Тонус жевательных и мимических мышц соответствует полу и возрасту.
· Состояние выводных протоков околоушных слюнных желез без патологических изменений, выделяется прозрачный секрет жидкой консистенции.
Осмотр собственно полости рта
· Слизистая оболочка губ, щек, твердого и мягкого неба бледно-розового цвета, умеренно увлажнена, без патоморфологических изменений, отечности не наблюдается.
· Состояние выводных протоков поднижнечелюстных и подъязычных слюнных желез без патологических изменений.
· Язык розового цвета, чистый, сосочки без патологических изменений, язык умеренно увлажнен, целостность не нарушена, десквамаций, трещин, язв не обнаружено, отпечатков зубов на поверхности языка не выявлено. Уздечка языка достаточно выражена, размеры 8 мм. Запах изо рта.
· Зев бледно-розового цвета, умеренно увлажнен, без отеков.
· Нёбо: куполооброзной формы
· Миндалины не увеличены, гнойных пробок в лакунах не выявлено.
· Прикус - ортогнатический.
· Патологические зубодесневые карманы в области 34, 33, 32, 31, 41, 42, 43, 44, 11, 12, 13, 14, 15, 17, 21, 22, 23, 24, 25, 26, 27 – глубиной 2 мм, подвижность I степени, отсутствие зубов 35, 36, 37, 38, 45, 46, 47, 48, 16, 18, 28.
Зубная формула
| О | П | О | П | П | П | П | О | ||||||||
| О | О | О | О | О | О | О | О |
КПУ = 16
На основании:
· Жалоб пациентки на отсутствие зубов на нижней челюсти справа и слева, затрудненное пережевывание пищи, подвижность зубов, кровоточивость десен во время чистки зубов, при откусывании пищи, неприятный запах изо рта, привкус крови во рту.
· Анамнеза заболевания: считает себя больной с 2013 года, когда появилась кровоточивость десен во время чистки зубов и приема твердой пищи. Было проведено комплексное пародонтологическое лечение (терапевтическое, хирургическое лечение; вакуум-терапия) наблюдался положительный эффект. После чего длительное время к стоматологу не обращалась. Около полугода назад снова появились перечисленные симптомы.
· Протезный статуса: У врача стоматолога – ортопеда не наблюдалась, протезами не пользовалась.
· Осмотра: Межзубные сосочки и свободный край десны гиперемированы, отечны. Прикрепленная часть десны рыхлая, синюшного цвета. Патологические зубодесневые карманы в области 34, 33, 32, 31, 41, 42, 43, 44, 11, 12, 13, 14, 15, 17, 21, 22, 23, 24, 25, 26, 27 – глубиной 2 мм, подвижность I степени, отсутствие зубов 35, 36, 37, 38, 45, 46, 47, 48, 16, 18, 28.
Предварительный диагноз: Частичная вторичная адентия нижней челюсти. К 08.1. (дефект зубного ряда нижней челюсти I класс по Кеннеди); потеря жевательной ценности по И. М. Оксману – 48%. Хронический генерализованный пародонтит средней степени тяжести K05.3, симптоматический катаральный гингивит.
Для постановки окончательного диагноза необходимо проведение дополнительных методов исследования.
1.  Ортопантомография – контроль состояния костной ткани челюстей – наблюдается вертикальная и горизонтальная резорбция. Атрофия костной ткани лунок в области 34, 33, 32, 31, 41, 42, 43, 44, 11, 12, 13, 14, 15, 17, 21, 22, 23, 24, 25, 26, 27 – на 1/3 длины корня. В области отсутствующих 35, 36, 37, 38, 45, 46, 47, 48, 16, 18, 28 зубов костная ткань имеет губчатую структуру, Экзостозы и корни зубов не обнаружены.
Ортопантомография – контроль состояния костной ткани челюстей – наблюдается вертикальная и горизонтальная резорбция. Атрофия костной ткани лунок в области 34, 33, 32, 31, 41, 42, 43, 44, 11, 12, 13, 14, 15, 17, 21, 22, 23, 24, 25, 26, 27 – на 1/3 длины корня. В области отсутствующих 35, 36, 37, 38, 45, 46, 47, 48, 16, 18, 28 зубов костная ткань имеет губчатую структуру, Экзостозы и корни зубов не обнаружены.
2. Определение жевательной ценности по Оксману - 52%
жев. ценность: 0 5 0 3 3 2 1 2 2 1 2 3 3 6 5 0 38 %
подвижность: I I I I I I I I I I I I I
0 п 0 п п п п 0
18 17 16 15 14 13 12 11 21 22 23 24 25 26 27 28
48 47 46 45 44 43 42 41 31 32 33 34 35 36 37 38
0 0 0 0 0 0 0 0
подвижность: I I I I I I I I
жев. ценность: 0 0 0 0 3 2 1 1 1 1 2 3 0 0 0 0 14 %
3. Одонтопародонтограмма по Курляндскому В. Ю.

|


























|
|
|


















Силовое соотношение между верхней и нижней челюстями равно 17,45: 7,8 (силовое превалирование резервных сил пародонта верхнего зубного ряда над нижним).
Силовое преимущество группы фронтальных зубов верхней челюсти на одноименной группой зубов нижней челюсти незначительно (5,5:5,2).
Силовые соотношения между жевательными зубами справа составляет: 4,85: 1,3, а слева – 7,1: 1,3, следовательно, имеется большое силовое преимущество жевательных зубов верхней челюсти как справа, так и слева.
4. Электроодонтометрия: 2-6 мкА
5. Пародонтальный индекс 2,4.
Окончательный диагноз
· Основной: К 08.1. (дефект зубного ряда нижней челюсти I класс по Кеннеди); потеря жевательной ценности по И. М. Оксману – 48%. Частичная вторичная адентия нижней челюсти. Хронический генерализованный пародонтит средней степени тяжести K05.3, симптоматический катаральный гингивит.
· Сопутствующий: Гипертоническая болезнь 2ст. риск 3, гастрит в стадии ремиссии.
Лечение:
Пациент не нуждается в терапевтической подготовке, т.к. отсутствуют острые воспалительные заболевания инфекционной природы, травмы.
План ортопедического лечения:
ЗАДАЧИ ПРОТЕЗИРОВАНИЯ:
1. Восстановить отсутствующие зубы на нижней челюсти путем изготовления бюгельного протеза.
2. Восстановить окклюзионную высоту.
3. Восстановить функцию жевания, речи, эстетику.
Пациенту планируется изготовить бюгельный протез на нижнюю челюсть, с целью восстановления функции жевания и речи, нормализации деятельности мыщц лицевой области и ВНЧС, профилактики заболеваний ВНЧС, ЖКТ, редукции лицевого скелета; восстановления внешнего вида лица пациентки, улучшения психологического состояния. Данный протез будет обладать и шинирующим свойством. Выносливость пародонта зубов верхней челюсти очень мала, отсутствуют резервные силы.
Лечение планируется в несколько посещений:
Первое посещение:
· Клинический этап: снятие диагностических оттисков с верхней и нижней;
· Лабораторный этап: получение гипсовых рабочих моделей челюстей, изучение диагностических моделей в параллелометре.
Второе посещение:
· Клинический этап: снятие рабочего оттиска с нижней челюсти.
· Лабораторный этап: отливка рабочей и вспомогательной моделей, подготовка рабочей модели к дублированию, изготовление огнеупорной модели, моделирование каркаса бюгельного протеза.
Третье посещение:
· Клинический этап: припасовка каркаса в полости рта, определение и фиксация центрального положения челюстей. Подбор цвета зубов (А2).
· Лабораторный этап: изготовление базиса, постановка зубов
Четвертое посещение:
· Клинический этап: наложение протеза на нижнюю челюсть, сдача протеза пациентке
Пятое посещение:
· Клинический этап: контроль пользования протезом, коррекции протеза.
Дневник лечения:
Г. (Первое посещение)
Клинический этап: снятие диагностических оттисков с верхней и нижней челюстей альгинатной слепочной массой.
 Данный этап включает в себя:
Данный этап включает в себя:
· выбор оттискной массы; («Кромопан»)
· подбор стандартной ложки (ложки № 2);
· приготовление оттискной массы (2 полные мерные ложки порошка (14 г)+ 30 мл воды). Энергично замешать порошок с водой. Время смешивания: 30 секунд при 23оС. Время обработки: 1 минута 5 секунд при 23 оС. Время схватывания: 1минута 50 секунд при 23 оС.
· наложение ее на ложку;
· введение ложки в полость рта;
· оформление краев будущего оттиска;
· выведение ложки с оттиском из полости рта;
· оценку качества сделанного оттиска.
Для получения полного анатомического слепка подбираем стандартную металлическую ложку по номеру, соответствующему величине челюсти. Верхняя челюсть № 2; нижнюю челюсть - № 2. Применяем слепочный альгинатный материал «Кромопан».
Ложку со слепочным материалом устанавливаем на верхней челюсти по центру альвеолярного отростка, прижимая на верхней челюсти ложку вначале в боковых участках, а затем во фронтальных, для избежания аспирации слепочного материала. Формирование периферических вестибулярных краев слепка осуществляют пассивным или активным движением верхней губы и щек.
На нижней челюсти введенную в рот ложку погружают вначале в переднем отделе челюсти так, чтобы излишки массы стекали кзади, что обеспечивает получение хорошего отпечатка области жевательных зубов и дна полости рта. Внутренний край слепка формируют активными движениями языка, для чего просят больного высунуть язык и положить на ложку.
После затвердевания слепочной массы ложку с материалом осторожно выводим из полости рта и производим оценку слепка, обращая внимание на то, как проснялось пространство за буграми верхней челюсти, хорошо ли отпечатались небные поперечные складки и рельеф переходной складки, четко ли отобразились уздечки, нет ли пор и размытых слюной участков. Оттиски передаем в лабораторию.
Пациенту назначаем повторную явку через 3 дня.
Лабораторный этап: получение гипсовых рабочих моделей челюстей
· Отливка моделей из гипса.
 Гипс для получения рабочей модели замешиваем в воде в соотношении: к 1 части воды – 2 части гипса. Хорошо размешав гипс, накладываем небольшую порцию на выступающую часть оттиска. Легким постукиванием оттиска о край резиновой чашки, обеспечиваем хорошее затекание гипса в углубленные места и предотвращаем образование в них пор. Затем добавляем новые порции гипса, заполнив с излишком весь слепок. Накладываем горкой оставшийся гипс на стеклянную плитку, переворачиваем ложку и прижимаем ее к столу так, чтобы поверхность ложки была параллельна поверхности стола. После затвердевания гипса освобождаем модель от слепка, аккуратно обрезаем по краям, не нарушая целостности переходной складки, и оцениваем ее (наличие воздушных пор, посторонних включений, повреждений поверхностей шпателем, недостаточную толщину модели, отлом в области альвеолярного отростка или в другом месте).
Гипс для получения рабочей модели замешиваем в воде в соотношении: к 1 части воды – 2 части гипса. Хорошо размешав гипс, накладываем небольшую порцию на выступающую часть оттиска. Легким постукиванием оттиска о край резиновой чашки, обеспечиваем хорошее затекание гипса в углубленные места и предотвращаем образование в них пор. Затем добавляем новые порции гипса, заполнив с излишком весь слепок. Накладываем горкой оставшийся гипс на стеклянную плитку, переворачиваем ложку и прижимаем ее к столу так, чтобы поверхность ложки была параллельна поверхности стола. После затвердевания гипса освобождаем модель от слепка, аккуратно обрезаем по краям, не нарушая целостности переходной складки, и оцениваем ее (наличие воздушных пор, посторонних включений, повреждений поверхностей шпателем, недостаточную толщину модели, отлом в области альвеолярного отростка или в другом месте).
· Изучение диагностических моделей в параллелометре.
Определение путей введения и выведения протеза, нанесение на опорные зубы рисунка межевой линии, выбор конструкции опорно-удерживающих кламмеров, определение места расположения дуги протеза, выбор конструкции крепления пластмассового базиса, определение границ пластмассового базиса, нанесение на гипсовую модель рисунка каркаса дугового протеза.
Г. (Второе посещение)
Клинический этап: снятие рабочего оттиска с нижней челюсти
Снятие рабочего оттиска с нижней челюсти с помощью силиконовой массой «Аквасил» и вспомогательного оттиска с верхней челюсти - альгинатной слепочной массой "Кромопан" (ложка №2), оценка качества оттисков. Обсуждение с пациентом конструкции будущего протеза. Оттиски переданы в лабораторию.
Лабораторный этап: отливка рабочей и вспомогательной моделей
· Отливка рабочей модели из супергипса и вспомогательной – из обычного гипса.
· Подготовка рабочей модели к дублированию:
Для этого в первую очередь создают на гипсовой модели специальные ориентиры, обеспечивающие точность моделирования каркаса дугового протеза на ее копии. Изолируем из бюгельного воска (0,5 мм) место каркаса дуги будущего бюгельного протеза, во избежание плотного прилегания дуги к слизистой оболочки. Зоны поднутрения, в которых будут размещаться удерживающие плечи кламмеров, ниже межевой линии заливают расплавленным воском. Гипсовую модель вновь укрепляют в параллелометре и специальным ножом прибора срезают лишний воск ниже межевой линии. Таким образом, все боковые поверхности опорных зубов ниже межевой линии будут параллельными. Это необходимо для предупреждения попадания жестких деталей каркаса в зону поднутрений. Из-за наличия концевого дефекта зубных рядов на верхней челюсти необходимо создать упор, который будет фиксировать каркас на гипсовой модели и сохранять необходимый зазор при формовке пластмассы в кювету. Для этого в подкладке из воска над гребнем беззубого альвеолярного отростка в его дистальных отделах вырезают небольшие отверстия, которые сохраняются на огнеупорной модели в виде каналов и заполняются металлом при отливке каркаса.
· Изготовление огнеупорной модели:
 с целью получения точной копии гипсовой модели из огнеупорной массы проводят ее дублирование. Для этого применяют специальную кювету, состоящую из двух частей - основания и крышки с тремя отверстиями для заливки жидкой огнеупорной смеси. Гипсовую модель устанавливают на крышку, сверху помещают кювету. Затем в кювету заливается гидроколлоидная масса, охлаждается. Крышку кюветы снимают и осторожно выталкивают гипсовую модель. В образовавшуюся форму вносят огнеупорную массу ("Кристосил-2"). Общее время отвердения огнеупорной керамической модели 55-60 минут.
с целью получения точной копии гипсовой модели из огнеупорной массы проводят ее дублирование. Для этого применяют специальную кювету, состоящую из двух частей - основания и крышки с тремя отверстиями для заливки жидкой огнеупорной смеси. Гипсовую модель устанавливают на крышку, сверху помещают кювету. Затем в кювету заливается гидроколлоидная масса, охлаждается. Крышку кюветы снимают и осторожно выталкивают гипсовую модель. В образовавшуюся форму вносят огнеупорную массу ("Кристосил-2"). Общее время отвердения огнеупорной керамической модели 55-60 минут.
· Моделирование каркаса бюгельного протеза.
Моделирование каркаса бюгельного протеза из воска. Установка литникобразующих штифтов и создание литниковой системы: литниковая система создается путем подвода к восковой детали литникобразующих штифтов. Покрытие модели огнеупорным облицовочным слоем. Установка облицовочных моделей на подопочный конус; подбор литейной кюветы (опока); укрепление кюветы на конусе; заливка формовочными смесями. Выплавление модельного воска: кювету освобождают от подопочного конуса легким вращательным движением, удаляют литникобразующие штифты, выплавляют воск. Сушка и обжиг формы. Плавка сплава (кобальтохромовый сплав) и его литье. Освобождение деталей от огнеупорной массы и литниковой системы. Обработка отлитых металлических деталей.
Пациента просим явиться повторно через 4 дня.
Г. (Третье посещение)
Клинический этап:
· Припасовка каркаса в полости рта.
Уточняется плотность прилегания кламмеров к зубу, смыкание зубных рядов, равномерность и плавность контактов. Проверяют степень ретенции кламмеров. Уточняют расположение дуг, седел, их прилегание к слизистой оболочке.
· Определение и фиксация центрального положения челюстей.
· Подбор цвета зубов (А2).
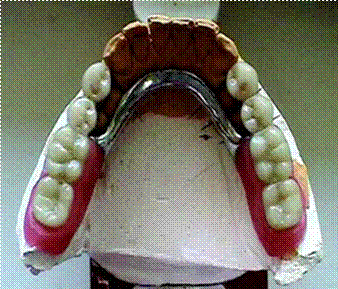 Лабораторный этап:
Лабораторный этап:
· изготовление базиса:
с рабочей гипсовой модели снимают нанесенную ранее изоляцию, составляют модели в центральной окклюзии и загипсовывают их в окклюдатор. Устанавливают каркас на модель и проверяют равномерность просвета между ним и моделью. После этого по границам седловидной части укладывают размягченную пластинку воска и, пока воск не затвердел, на модель устанавливают слегка разогретый металлический каркас.
· постановка зубов.
· замена воска на пластмассу:
получение пресс-формы; приготовление формовочной массы; прессование; полимеризация пластмассы.
Пациента просим явиться повторно через 3 дня.
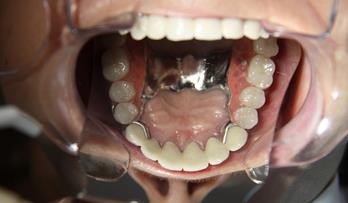
г. (Четвертое посещение)
Клинический этап: Наложение протеза на нижнюю челюсть. Сдача протеза пациентке. Рекомендации по уходу за протезом, советы о необходимости обращении к врачу при появлении жалоб во время использования протеза.
На коррекцию протезов назначаем на следующий день.
Г. (Пятое посещение)
Контрольное посещение, осмотр конструкции и оценка ее состояния, осмотр состояния протезного ложа.
Рекомендации пациенту по уходу за протезами: первые сутки рекомендуется снимать только для гигиенической обработки, во время еды жевать пищу медленно, маленькими кусочками. В первые дни читать вслух и больше разговаривать.
Предупреждение пациента об этапах привыкания к протезу:
1) Фаза раздражения. Наблюдается в день сдачи протеза и характеризуется фиксированным вниманием на протез как инородное тело. Клинические проявления: повышение саливации; резко изменяется дикция, фонация; появление шепелявости; потеря или уменьшение жевательной мощности; напряжение губ, щек; появление рвотного рефлекса. (1 - 2 дня)
2) Фаза частичного торможения. Наступает в первые пять дней после получения протеза. Характерные признаки: нормализация слюноотделения, восстановление фонации и дикции, нормализация тонуса мимических и жевательных мышц, угасание рвотного рефлекса. (1 – 5 дней)
3) Фаза полного торможения. Наступает с 5 по 33 день. Характерные особенности: пациент уже не ощущает протез, как инородное тело, а наоборот, не может оставаться без него; отмечается полное приспособление мышечного и связочного аппарата к восстановлению окклюзии, мощность жевательных мышц максимально восстановлена. (5 – 33 день)
4) Фаза полной адаптации. Пациент без протеза ощущает себя хуже,чем без него.
Выписной эпикриз:
Пациентка, Петренко Галина Анатольевна, 53 года, 3 марта 1966 г.р., обратилась с жалобами на отсутствие зубов на нижней челюсти справа и слева, затрудненное пережевывание пищи, подвижность зубов, кровоточивость десен во время чистки зубов, при откусывании пищи, неприятный запах изо рта, привкус крови во рту, На основании жалоб, объективных и дополнительных методов обследования был поставлен диагноз: К 08.1. (дефект зубного ряда нижней челюсти I класс по Кеннеди); потеря жевательной ценности по И. М. Оксману – 48%. Частичная вторичная адентия нижней челюсти. Хронический генерализованный пародонтит средней степени тяжести K05.3, симптоматический катаральный гингивит.
Было проведено ортопедическое лечение с изготовлением бюгельных протезов на нижнюю челюсть с целью восстановления жевательной эффективности, восстановления речи и устранения эстетического недостатка.
Рекомендации пациенту после завершения ортопедического лечения:
1. После каждого приема пищи протез следует снимать, полоскать рот и протез под проточной водой комнатной температуры.
2. Каждый день (утром и вечером) тщательно очищать протез зубной или специальной щеткой мыльным раствором, после чего прополоскать его водой.
3. Запрещено чистить протез зубной пастой, порошком или др. абразивными средствами, не применять горячую воду для промывания протеза во избежание его деформации.
4. Один раз в неделю следует промывать протез в растворе с использованием таблетки с биоформулой.
5. Впервые дни употреблять только мягкую пищу, небольшими порциями.
6. Запрещено грызть орехи, сухари, сахар во избежание поломки искусственных зубов и протеза.
7. Запрещено чинить протез самостоятельно.
8. Если появилась болезненность, припухлость слизистой при пользовании протезом необходимо обратиться к врачу за консультацией.
9. Через 3-4 года протезы желательно переделать.
Прогноз: При использовании бюгельного протеза прогноз для жизни – благоприятный; для выздоровления – благоприятный, без потери трудоспособности. Исход заболевания – полное выздоровление.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
1. Лебеденко И.Ю. «Ортопедическая стоматология» – Москва, 2014.
2. Аболмасов Н.Г.«Ортопедическая стоматология»- Москва, 2000.
3. Жулев Е.Н. «Клиника, диагностика, ортопедическое лечение заболеваний пародонта» - Н.Новгород, 2003
4. Гаврилов Е.И. «Ортопедическая стоматология»- Москва, 1984
5. Копейкин В.Н. «Ортопедическая стоматология» - Москва, 2001