Аритмии
Аритмии сердца представляют собой нарушения частоты, ритмичности и (или) последовательности сердечных сокращений: учащение (тахикардия) либо урежение (брадикардия) ритма, преждевременные сокращения (экстрасистолия), дезорганизацию ритмической деятельности (мерцательная аритмия) и т.д.
Тахикардия – три последовательных сердечных цикла или более с частотой 100 в 1 мин и более.
Пароксизм – тахикардия с четко определяемыми началом и концом.
Устойчивая тахикардия – тахикардия с продолжительностью более 30 с.
Брадикардия – три последовательных сердечных цикла или более с частотой менее 60 в 1 мин.
Острые нарушения ритма и проводимости возникают при нарушении основных функций сердца (автоматизм, проводимость). Они могут осложнять течение заболеваний сердечно-сосудистой системы – ишемической болезни сердца – ИБС (включая инфаркт миокарда, постинфарктный кардиосклероз), ревматических пороков сердца, первичных и вторичных кардиомиопатий; иногда развиваются вследствие врожденных аномалий проводящей системы (синдромы Вольфа–Паркинсона–Уайта – WPW, Лауна–Генонга–Левайна – LGL) или процессов реполяризации (синдромы Романо–Уорда, Джервела–Ланге–Нильсена, Бругада).
Аритмии нередко возникают на фоне артериальной гипертензии, застойной сердечной недостаточности, электролитных расстройств (например, гипокалиемия, гипокальциемия, гипомагниемия). Их появление может провоцироваться приемом лекарственных средств – сердечных гликозидов, теофиллина; препаратов, удлиняющих интервал Q–T (антиаритмики – хинидин, кордарон, соталол; некоторые антигистаминные средства, в частности терфенадин), а также приемом алкоголя, психоактивных препаратов или избыточным употреблением кофеинсодержащих напитков.

На догоспитальном этапе целесообразно разделить все нарушения ритма и проводимости на требующие проведения неотложной терапии и не требующие
(см. таблицу).
Утилитарная классификация нарушений ритма
| Нарушения ритма и проводимости, требующие неотложной терапии | Нарушения ритма и проводимости, не требующие неотложной терапии |
| Пароксизмальная суправентрикулярная тахикардия | Синусовые тахикардия, брадикардия и аритмия при их удовлетворительной переносимости |
| Пароксизмальное мерцание предсердий, трепетание предсердий с проведением 1–2:1 | Постоянная форма мерцания или трепетания предсердий, не сопровождающаяся выраженной желудочковой тахисистолией и/или признаками декомпенсации сердечной недостаточности |
| Желудочковая тахикардия (в том числе “пируэтная”) | Экстрасистолия при ее удовлетворительной переносимости |
| Политопная или парная желудочковая экстрасистолия в острейшей стадии инфаркта миокарда | Замещающие ритмы (ускоренный идиовентрикулярный ритм, ритм из AВ-соединения), не сопровождающиеся серьезными нарушениями гемодинамики |
| Брадиаритмии с развитием приступов Морганьи–Адамса–Стокса | AВ-блокада I и II степени у лиц без инфаркта миокарда в анамнезе и приступов Морганьи–Адамса–Стокса |
| Полная AВ-блокада | Блокады ножек пучка Гиса |
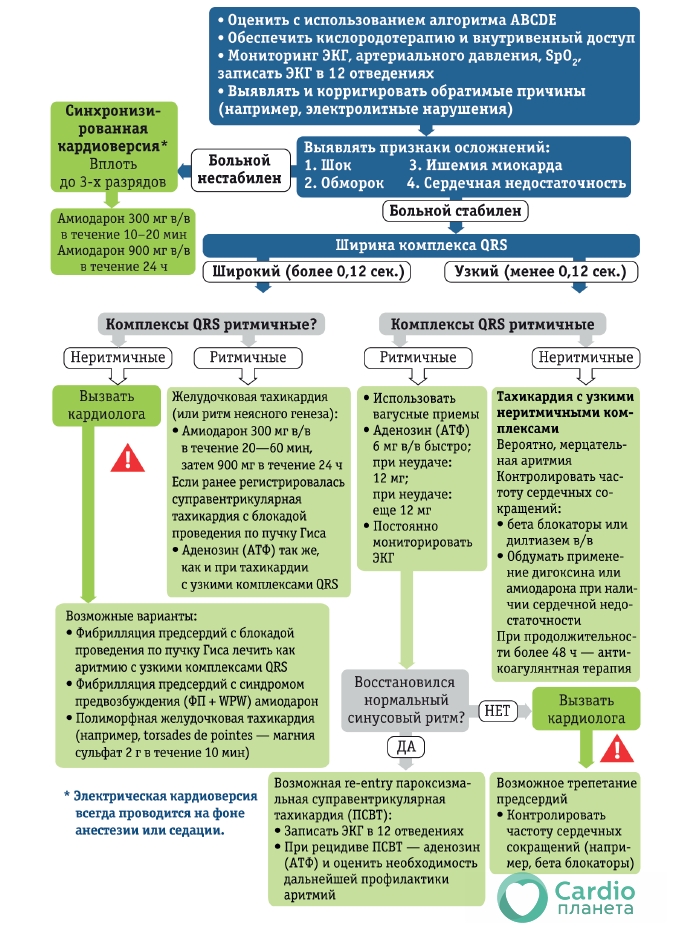
Первичная оценка и лечение пациента с аритмиями должны следовать принципу ABCDE.Наличие или отсутствие неблагоприятных признаков и симптомов будет определять алгоритм лечения для большинства аритмий.
Признаки/симптомы, характерные для нестабильных пациентов, вследствие развития аритмии:
Бледные кожные покровы, холодный липкий пот, нарушения сознания, гипотензия (систолическое АД менее 90 мм рт. ст.).
Обморок – потеря сознания вследствие снижения мозгового кровотока.
Сердечная недостаточность – аритмии снижают коронарный кровоток и, как следствие, производительность миокарда. В острых ситуациях она может манифестировать отёком лёгких и/или повышением давления в яремных венах, увеличением печени.
Ишемия миокарда – развивается из-за того, что потребность миокарда в кислороде начинает превышать его доставку. Ишемия миокарда может проявляться болью за грудиной или может протекать без боли, обнаруживаясь как случайная находка на ЭКГ (безболевая ишемия миокарда).
Алгоритм лечения жизнеугрожающей брадикардии
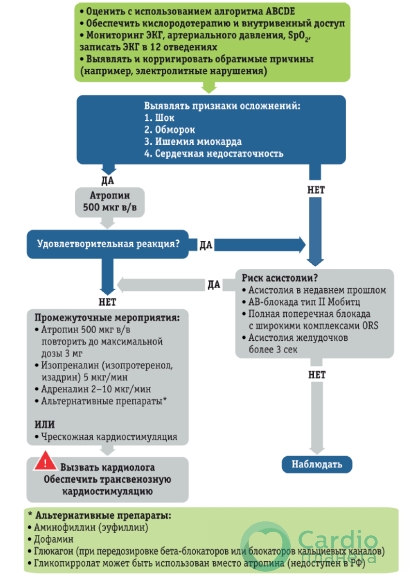
Оценка и лечение всех аритмий сводится к двум факторам: состояние пациента (стабильное/нестабильное) и природу аритмии.
Действие антиаритмических препаратов развивается медленнее, и они менее надёжны, чем электрическая кардиоверсия, конвертирующая тахикардию в синусовый ритм.
Таким образом, лекарства следует оставить для лечения стабильных пациентов без жизнеугрожающих симптомов, а электрическая кардиоверсия обычно бывает предпочтительной методикой лечения нестабильных пациентов с тревожными симптомами.
Алгоритм лечения жизнеугрожающей тахикардии