Доклад на тему: «Этиология, патогенез, клинические проявления и принципы лечения острых средних отитов».
Куратор: студентка 4 курса ПФ,
группы № 2502
Щеглова К.А.
Преподаватель: Проскурня А.А.
Томск 2018
Средний отит — это воспаление среднего уха.
Одно из наиболее распространенных заболеваний ЛОР-органов. Каждый четвертый пациент отоларинголога – больной острым или хроническим средним отитом. Болеть могут люди любого возраста, однако средний отит гораздо чаще встречается у детей в возрасте до 5 лет.
Причины среднего отита
- бактерии: стрептококк, стафилококк, пневмококк, гемофильная палочка, дифтерийная палочка, протей
- вирусы гриппа и ОРВИ
- грибы (отомикоз): кандида, аспергилл
Инфекция проникает в среднее ухо тубарно (через евстахиеву трубу), трансметаально (через барабанную перепонку при ее травматическом повреждении), гематогенным путем (с током крови при скарлатине, кори, гриппе или тифе) или ретроградно (из полости черепа или сосцевидного отростка височной кости).
Факторами, способствующими распространению инфекции являются неправильное сморкание (через обе ноздри, а не каждой поочередно), чихание, кашель, повышающие давление в носоглотке, вследствие чего инфицированная слизь форсированно преодолевает барьер, которым и является слуховая труба. У грудных детей к развитию отита предрасполагает анатомически короткая и широкая слуховая труба, пребывание в горизонтальном положении, частое срыгивание. Патологические процессы слизистой оболочки носа и носоглотки и прежде всего аденоидные разрастания, закрывающие устья слуховых труб, поддерживают воспаление среднего уха, содействуют частым рецидивам и переходу в хроническую форму, особенно у детей.
Патогенез.
- Острый средний отит начинается с воспаления слизистой оболочки слуховой трубы и барабанной полости. При этом наблюдается отек слизистой оболочки и ее лейкоцитарная инфильтрация.
- В результате резкого нарушения функции слуховой трубы среднее ухо заполняется экссудатом, который вначале может быть серозным, а затем приобретает гнойный характер (жидкий, густой, тягучий).
- Слизистая оболочка становится значительно утолщенной (в десятки раз), на поверхности ее возникают эрозии, изъязвления.
При нарушенной дренажной функции слуховой трубы это приводит к выбуханию наружу барабанной перепонки. В результате сильного давления гнойного экссудата и расстройства кровообращения часто наступает расплавление какого-то участка и прободение барабанной перепонки с последующей отореей.
Обильные вначале слизисто-гнойные выделения постепенно становятся густыми, гнойными, а по мере стихания воспаления количество их уменьшается и гноетечение полностью прекращается. После этого перфорация барабанной перепонки может зарубцеваться, но заложенность уха еще некоторое время сохраняется. Критерием выздоровления является нормализация отоскопической картины и полное восстановление слуха.
Классификация:
По скорости развития и длительности течения средние отиты разделяют на:
· Острые
· Хронические
В зависимости от характера образующегося воспалительного экссудата отиты разделяют на:
1) Экссудативные
2) Гнойные
Острый экссудативный средний отит
Острый экссудативный средний отит представляет собой стойкое серозное воспаление слизистой оболочки слуховой трубы и барабанной полости. Это заболевание развивается на фоне евстахеита, и характеризующееся наличием в барабанной полости серозно-слизистого выпота.
Клиническая картина. Выделяют четыре стадии экссудативного среднего отита:
I стадией является евстахеит (катаральная стадия), при котором нарушается вентиляционная функция. Всасывание воздуха слизистой оболочкой ведет к нарастанию вакуума в барабанной полости, что является причиной появления транссудата. Клинически при этом выявляется втянутость барабанной перепонки с инъецированием сосудов по ходу рукоятки молоточка, изменение ее цвета от мутного до розового. Вначале наблюдается легкая аутофония, незначительное снижение слуха. Продолжительность катаральной стадии может быть до 1 мес.
II стадия - секреторная - характеризуется преобладанием секреции и накоплением слизи в барабанной полости. Наблюдается метаплазия слизистой оболочки среднего уха с увеличением числа секреторных желез и бокаловидных клеток. Субъективно это проявляется ощущением полноты и давления в ухе, иногда шумом в ухе и более выраженной кондуктивной тугоухостью. Нередко бывает ощущение переливания жидкости (плеск) при изменении положения головы и улучшение слуха в это время. При отоскопии барабанная перепонка втянута, контуры ее резкие, цвет зависит от содержимого барабанной полости (бледно-серый, синюшный, с коричневатым оттенком). Иногда через перепонку виден уровень жидкости (мениск) в виде слегка изогнутой линии, которая перемещается при перемене положения головы. Длительность секреторной стадии может составлять от 1 до 12 мес.
III стадия - мукозная - отличается тем, что содержимое барабанной полости становится густым и вязким. При этом нарастает тугоухость, обычно повышаются и пороги костного звукопроведения.. В ряде случаев выделившееся через перфорацию содержимое густое и клейкое. Световой рефлекс может отсутствовать, а барабанная перепонка утолщается и может быть цианотична, а в нижних квадрантах выбухает. Мукозная стадия развивается по длительности от 12 до 24 мес.
IV стадия - фиброзная - характеризуется преобладанием дегенеративных процессов в слизистой оболочке барабанной полости. При этом продукция слизи снижается, а затем полностью прекращается, наступает фиброзная трансформация слизистой оболочки с вовлечением в процесс слуховых косточек. Прогрессирует смешанная тугоухость. Развитие рубцового процесса в барабанной полости приводит к формированию адгезивного среднего отита.
Лечение.
Консервативно:
· Санация заболеваний носа, околоносовых пазух, глотки.
· Для улучшения тубарной функции проводят продувание ушей по Политцеру или через ушной катетер (что более эффективно) с одновременным массажем барабанной перепонки с помощью воронки Зигля.
· В зависимости от стадии заболевания через катетер в просвет слуховой трубы вводят гидрокортизон, антибиотики, диоксидин, трипсин, химотрипсин. Достаточно эффективно введение протеолитических ферментов и лидазы посредством эндаурального электрофореза. В нос в виде капель применяют сосудосуживающие препараты. Назначение антигистаминных препаратов рекомендуется в тех случаях, когда серозный средний отит развивается на фоне аллергии.
Хирургически: если в течение 1-2 нед функция слуховой трубы не восстанавливается в достаточной мере, экссудат не рассасывается ислух не улучшается
- Шунтирование барабанной полости. С этой целью выполняют парацентез барабанной перепонки в задненижнем ее квадранте и через разрез вводят шунт из биоинертного материала - тефлона, силикона, полиэтилена, керамики. Через шунт в барабанную полость вводят лекарственные вещества и аспирируют из нее содержимое. Обычно дренаж оставляют до тех пор, пока не наступит выздоровление.
- У ряда больных дренирование барабанной полости не приводит к выздоровлению. Производится ревизия звукопроводящей системы и по показаниям тимпанопластика.
2. Острый гнойный средний отит
Острый гнойный средний отит - представляет собой острое гнойное воспаление слизистой оболочки барабанной полости, при котором в той или иной мере в катаральное воспаление вовлекаются все отделы среднего уха.
Клиническая картина.
Различают три стадии острого гнойного среднего отита:
• доперфоративная (2-3 сут):
Местные симптомы:
- Сильная боль в ухе (нарастающая, иррадиирует в висок и темя, иногда становится мучительной, нестерпимой (раздражение рецепторных окончаний ветвей тройничного и языкоглоточного нервов)
- Болезненность при надавливании на сосцевидный отросток
- Шум в ухе
- Заложенность уха
- Снижение слуха.
Общие симптомы:
- Плохое самочувствие, слабость, повышается температура тела до 38-39 °С
- Иногда – головокружение и рвота- появляются признаки интоксикации, в периферической крови выявляются характерные для воспалительного процесса сдвиги (лейкоцитозом без выраженного сдвига формулы влево, нерезким увеличением СОЭ. При тяжело протекающем заболевании наблюдается выраженный лейкоцитоз до 20,0х109/л и выше)
- Дети грудничкового возраста отказываются от еды (так как сосательные движения усиливают боль в ухе).
При отоскопии сначала видна инъекция сосудов по ходу рукоятки молоточка и радиальных сосудов перепонки, сопровождающаяся укорочением светового конуса. Затем гиперемия барабанной перепонки становится разлитой, исчезают ее опознавательные пункты, перепонка выпячивается, становится иногда покрывается беловатым налетом.
!главный признак - гиперемия барабанной перепонки (всей или ее отдельной части) - присутствует всегда.
• перфоративная (прорыв гноя через барабанную перепонку, до 7 дней):
Признаки:
· Истечение гноя из уха: выделения из уха сначала обильные, слизисто-гнойные, иногда с примесью крови. Через несколько дней количество выделений уменьшается, они становятся густыми и приобретают гнойный характер
· Снижение температуры тела
· Боль в ухе незначительная или отсутствует
· Общее состояние удовлетворительное
При отоскопии может наблюдаться так называемый пульсирующий рефлекс, когда гной обозреваем через перфорацию и пульсирует синхронно пульсу. Перфорация при остром среднем отите обычно небольшая, круглая с дефектом перепонки. Щелевидные перфорации без дефекта ткани встречаются реже. Более обширные перфорации бывают при скарлатинозном, коревом, туберкулезном поражении.
• репаративная:
Признаки:
· Прекращение гноетечения (заживление барабанной перепонки)
· Исчезновение всех патологических симптомов
· Восстановление слуха.
Наряду с постепенным уменьшением, а затем и прекращением выделений исчезают гиперемия и инфильтрация барабанной перепонки, появляется ее блеск, становятся различимыми опознавательные контуры.
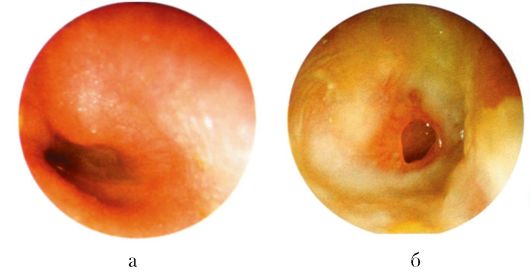
(а) доперфоративная стадия (б) перфоративная стадия
Типичное течение острого гнойного среднего отита может быть нарушено в любой из стадий процесса. В некоторых случаях заболевание сразу принимает вялый, затяжной характер со слабовыраженными общими симптомами. Причиной бурной реакции часто является длительно не наступающая перфорация барабанной перепонки при наличии экссудата в среднем ухе. В ряде случаев инфекция еще до прободения может молниеносно распространиться из среднего уха в полость черепа и привести к тяжелым внутричерепным осложнениям и даже к летальному исходу.
Лечение.
В острой стадии заболевания рекомендуется амбулаторный режим, а при выраженном повышении температуры, общем недомогании - постельный. Если есть подозрение на начинающееся осложнение - мастоидит, особенно внутричерепной, больной должен быть экстренно госпитализирован.
· На всех стадиях сосудосуживающие или вяжущие капли (р-ры отривина, нафтизина, санорина, 3% р-р протаргола), которые вливают по 5 капель в нос 3 раза в день, лучше в положении больного лежа на спине с поворотом головы в сторону больного уха.
Консервативно:
· Для купирования боли применяют топические осмотически активные препараты. К таким препаратам относится спиртовый 3% р-р борной кислоты или левомицетина пополам с глицерином. С целью добиться аналгезирующего эффекта при остром среднем отите используют также ушные капли отипакс; в их состав входят неопиоидный анальгетик-антипиретик феназон и лидокаин, анауран сожержит лидокаин и антибиотики полимиксин и неомицин. Указанные капли, предварительно подогрев до 38-40 °С, следует вливать в ухо, герметично закрывая затем наружный слуховой проход ватой с вазелином на несколько часов. Подобное введение препаратов рекомендуется повторять 2-3 раза в течение суток.
· Антибиотики: амоксициллин. При отсутствии эффекта после трех дней терапии
амоксициллином следует произвести смену антибиотика на аугментин или цефуроксим. При аллергии на них назначают макролиды (спирамицин). Даже при наступлении резкого улучшения общего состояния больного и смягчении местных симптомов не следует раньше времени прекращать курс антибиотикотерапии, его продолжительность - не менее 8-10 дней. Преждевременная отмена препаратов способствует рецидиву заболевания и образованию спаек в барабанной полости, что ведет к стойкой тугоухости.
· Местно применяют также согревающий полуспиртовой компресс на ухо, ускоряющий разрешение воспалительного процесса. Однако в том случае, если после наложения компресса больной отмечает усиление боли в ухе, компресс следует незамедлительно снять, чтобы не спровоцировать развитие осложнений.
· Катетеризация слуховой трубыс целью дренировать среднее ухо, а также ввести в нее лекарственные препараты. Чаще всего через катетер после продувания вводят в барабанную полость 2-3 капли 0,1% р-ра адреналина, а после этого смесь суспензии гидрокортизона и пенициллина (либо другого антибиотика), растворенного в изотоническом растворе хлорида натрия.
· Физиотерапевтические процедуры (УФО, УВЧили СВЧ-терапия, лазеротерапия).
· Обеспечение благоприятных условий для оттока гнойного отделяемого из барабанной полости путем постановки сухих турунд. При густом гное предварительно в слуховой проход вливается теплый р-р 3% перекиси водорода, после чего ухо следует тщательно просушить.
· После удаления гнойного секрета в ухо вливают прописанный врачом лекарственный раствор, подогретый до 37 °С. Это может быть 0,5-1% р-р диоксидина, 20% р-р сульфацила натрия, капли «отофа», содержащие активное вещество рифамицин, нормакс, ципромед и др.
Спиртовые капли во второй стадии отита назначать нельзя, так как спирт нередко вызывает раздражение слизистой оболочки барабанной полости и выраженный болевой синдром.
Хирургически: После стихания воспаления замкнутая в барабанной полости жидкость организуется в соединительную ткань, что формирует адгезивный средний отит с выраженной тугоухостью.
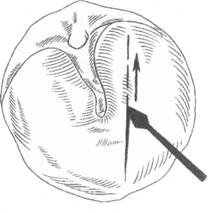
- парацентез - разрез барабанной перепонки, если появляются признаки раздражения внутреннего уха или мозговых оболочек (головокружение, рвота, сильная головная боль и т.д.). У детей, особенно в грудном возрасте, барабанная перепонка толще и больше сопротивляется прорыву гнойного экссудата, чем у взрослых. В то же время общие симптомы острого гнойного среднего отита (боль, повышение температуры, интоксикация) в раннем детском возрасте бывают выражены более резко. Поэтому необходимость парацентеза у детей возникает чаще. Операция выполняется под местным обезболиванием (введение на 10 мин в наружный слуховой проход до соприкосновения с барабанной перепонкой ватного фитилька, пропитанного лекарственной смесью. Однако более надежная анестезия наступает при инфильтрационной анестезии подкожно в заднюю стенку слухового прохода на границе перехода перепончато-хрящевого отдела в костный.
Разрез выполняется обычно в задненижнем квадранте барабанной перепонки (чаще это место наибольшего выбухания) и делается снизу вверх через всю ее толщину. Глубина вкола парацентезной иглы 1-1,5 мм. После парацентеза в наружный слуховой проход вкладывают стерильную марлевую турунду или ватку.
При наличии перфорации барабанной перепонки лекарственные препараты в среднее ухо можно вводить с помощью транстимпанального нагнетания. Указанную выше смесь антибиотика и гидрокортизона и ферменты - трипсин, химопсин, лидаза, вливают в наружный слуховой проход в количестве 1 мл и нагнетают мягким вдавливанием козелка в наружное отверстие слухового прохода.
Прогноз.
- Переход заболевания в хроническую форму.
- Развитие одного из осложнений острого гнойного среднего отита: мастоидита (антрита у детей), петрозита, лабиринтита, пареза лицевого нерва, одного из внутричерепных осложнений (менингит, абсцесс мозга или мозжечка, тромбоз сигмовидного синуса, сепсис и др.).
- Формирование спаек и сращений в барабанной полости, между слуховыми косточками вызывает их тугоподвижность и прогрессирующую тугоухость - развивается адгезивный средний отит.
- Выздоровление.
Диагностика средних отитов:
1. Выяснение характерных жалоб и анамнеза (предшествующие заболевания носа, травмы и т.д.).
2. Наружный осмотр (отек заушной складки, истечение гноя из уха и т.д.).
3. Исследование подвижности барабанной перепонки (при воздействии сжатым воздухом). Проводится параллельно с отоскопией (специальным аппаратом).
4. Специальные пробы с глотанием, сморканием, произношением различных звуков с одновременным продуванием слуховых труб по Политцеру.
5. Игровая аудиометрия (для оценки слуха у детей).
6. Компьютерная (или магнитно-резонансная) томография (по показаниям, при развитии осложнений).
7. Прокол барабанной перепонки с целью взятия жидкости из среднего уха на исследование.
8. Иисследование функции слуховой трубы с помощью общедоступных проб; наиболее информативным диагностическим исследованием является импедансометрия (тимпанометрия и акустическая рефлексометрия), выявляется уплощенная кривая.
9. Речевое исследование слуха, а также с помощью камертонов и аудиометрии дополняет картину заболевания.
10. Стойкое течение среднего отита может сопровождаться вялотекущим мастоидитом, поэтому рекомендуется рентгенография височных костей.
Острый средний отит у детей, особенности:
· У новорожденных гнойный средний отит вызывают грамотрицательные палочки семейства Enterobacteriaceae (E. coli, K. pneumoniae и др.), а также S. aureus. У детей старше 1 мес, как и у взрослых, основными возбудителями среднего отита являются S. pneumoniae и H. Influenzae.
· в детском возрасте относительно короткая и широкая слуховая труба, через которую в барабанную полость может проникать не только инфекция из носа и носоглотки, но и пищевые массы при срыгивании;
· у новорожденных воспаление в среднем ухе нередко развивается из-за попадания в барабанную полость через слуховую трубу околоплодной жидкости во время родов;
· имеет значение также тот факт, что в барабанной полости ребенка первого года жизни сохраняются остатки эмбриональной миксоидной ткани, являющейся питательной средой для развития инфекции.
· В возникновении отита важную роль играет развитие стаза в задних отделах полости носа, чему благоприятствует преимущественно горизонтальное положение грудных детей.
· У детей первых лет жизни причиной рецидивирующего отита нередко являются аденоиды, обтурирующие глоточное устье слуховой трубы и являющиеся источником инфицирования, так как в них нередко вегетируют вирусы. Воспаление глоточной миндалины (аденоидит) часто переходит на слуховую трубу и далее на другие отделы среднего уха. Этому способствует функциональная однотипность слизистой оболочки, выстилающей полость носа, носоглотку и среднее ухо.
· Следует отметить также, что у ребенка первых лет жизни еще не сформировались факторы местной иммунной защиты слизистой оболочки слуховой трубы, определяемые, в частности, функцией расположенных здесь слизистых желез и мукоцилиарным транспортом.
· Несомненную роль в возникновении среднего отита у детей раннего возраста играют недоношенность, патологическое течение беременности и родов, акушерская травма, искусственное вскармливание.
Клиническая картина. Ребенок часто вскрикивает, отказывается брать грудь из-за болезненного глотания, трется больным ухом о руку матери. В первые дни ребенок возбужден, плохо спит, иногда наблюдаются маятникообразные движения головой; в последующем он, напротив, угнетен, много спит, присоединяются нарушения функций желудочно-кишечного тракта, появляются понос, рвота, сильно худеет. Температура вначале субфебрильная, может подняться до 39,5-40 °С. Важным симптомом является болезненность при надавливании на козелок, обусловленная отсутствием костной части слухового прохода и передачей давления на воспаленную барабанную перепонку. Сосудистые связи между средним ухом и полостью черепа, а также незаращенная у детей первых лет жизни каменисто-чешуйчатая щель обусловливают появление симптомов раздражения мозговых оболочек, определяемых как менингизм: судороги, рвота, запрокидывание головы, иногда затемнение сознания.
Острый средний отит при инфекционных заболеваниях
- Гриппозный отит (буллезный):
Отит, вызванный вирусом гриппа, проявляется очень типично: образованием геморрагических пузырьков на барабанной перепонке, коже костного отдела наружного слухового прохода и на слизистой оболочке барабанной полости. Морфологическим субстратом воспаления является резкое расширение кровеносных сосудов, повышение проницаемости их стенок вследствие токсического воздействия вируса, стаз, геморрагия и образование обширных экстравазатов под эпидермальным или эпителиальным слоем. При разрыве пузырьков и прободении барабанной перепонки появляется геморрагическое отделяемое, которое вследствие присоединения банальной флоры превращается в гнойное. Течение гриппозных отитов тяжелое: высокая температура тела, иногда озноб, резкая боль в ухе, головная боль обычно на стороне воспаления, общая интоксикация.
2. Отит средний при кори:
Возникает как следствие воспаления слизистых оболочек верхних дыхательных путей и слуховых труб. Для кори специфичны отиты, начинающиеся в стадии высыпания. Развиваются они быстро, протекают тяжелее обычного отита, с выраженными разрушениями барабанной перепонки и слуховых косточек (чаще всего наступает некроз длинного отростка наковальни), что вызывает стойкое снижение слуха кондуктивного типа в среднем до уровня 50 дБ (кондуктивная тугоухость)
3. Отит острый при скарлатине:
Возникает вследствие попадания в среднее ухо гемолитического стрептококка гематогенным путем. Присоединение инфицирования стафилококками или протеем при проникновении их через слуховую трубу или отверстие в барабанной перепонке усугубляет течение отита и затрудняет его лечение из-за трудности подбора антибактериальных препаратов при полиморфной флоре. Морфологические изменения при среднем отите, возникшем в ранний период скарлатины, характеризуются выраженными деструктивно-некротическими изменениями в слизистой оболочке, барабанной перепонке и слуховых косточках, вплоть до секвестрации последних. Нередко воспаление распространяется и на внутреннее ухо.