НЕКАРИОЗНЫЕ ПОРАЖЕНИЯ
Клиновидные дефекты – дефекты тв тканей зуба, распол-ные на вестибулярной пов-сти зуба. Формир-ся в обл-ти шейки зуба.
Причина: трофическое поражение орган-кого в-тва эмали в рез-те заболевания ЖКТ, эндокринной системы.
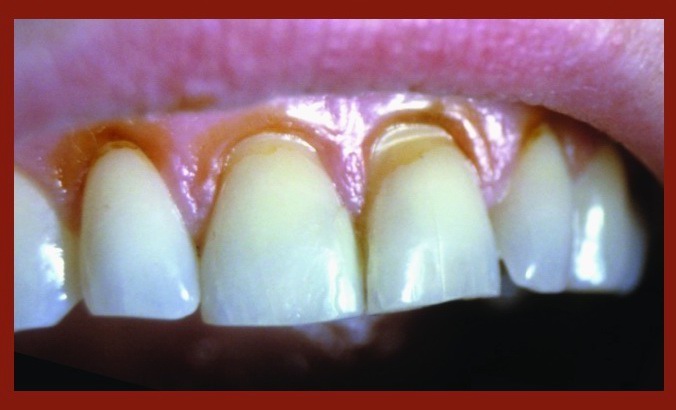
Пульпа закрыта вторичным (репаративным) дентином, подвергается атрофии, склерозу.
Флюороз (гиперфтороз) – заболевание, развивающееся при длительном и избыточном поступлении в организм фтора, сопровождающееся поражением зубов и др органов. Нарушается формир-ние и обызвествление эмали. Зубы становятся ломкими, хрупкими, легко стираются и разруш-тся.
Формы флюороза: 1) пятнистая – обнаруживаются единичные мелкие фарфороподобныемеловидные пятна, расположенные на вестибулярной/язычной поверхностях
2) штриховая – меловидные пятна и полоски, занимающие около ½ поверхности коронки зуба; поражение не затрагивает дентин
3) меловидно-крапчатая –сливные меловидные пятна, полоски, занимающие более ½ поверхности коронки; затрагивается эмаль и дентин
4) эрозивная – образуются единичные и множественные эрозии эмали разной формы.
(Очень лёгкая форма флюороза - цвет эмали не изменён.
Лёгкая форма флюороза - появление молочно-белых полос или таких же мелких пятен на единичных зубах (область поражения не превышает 25 % общей площади коронки зуба).
Умеренная форма флюороза - поражение меловидными пятнами и полосками достигает 50 %.
Средняя форма флюороза - появляются пятна коричневого или желтоватого цвета. Для этой степени характерна подверженность кариесу.
Тяжёлая форма флюороза - поражение большей части коронки зуба с нарушением структуры твёрдых тканей, деформацией коронки, стирание и скалывание эмали. При этой степени флюороз может поражать костные ткани скелета)
Эрозия зубов – прогрессирующая убыль эмали и дентина чашеобразной формы на вестибул-ой пов-сти резцов, клыков и премоляров верхней челюсти. Хроническое течение с вовлечением новых зубов.
Кислотный некроз тв тканей зубов – профессиональное заболевание людей, работающих на производстве неорг-ких к-от. Пары снижают рН слюны, нарушают свойства буферных систем жидкости, реминерал-щей способности слюны.
Болезни пульпы и периапикальных тканей. Пульпит
Реактивные изменения пульпы:
1) расстройство крово- и лимфообращения: тромбоз, отек, мало- и полнокровие, кровоизлияния
2) атрофия пульпы – уменьшается кол-во ОБЛ, затем пульпоцитов; склерозированиесоед/тк-ой основы (сетчатая атрофия)
3) дистрофия (гидропическая (реже, жировая)) ОБЛ
4) некроз пульпы (при гнойном пульпите) (возможна гангрена пульпы)
5) гиалиноз сосудов и коллаг-ых волокон пульпы
6) кальциноз пульпы
7) дентикли. Округлые образования, располаг-ся свободно или прилегают к дентину. Высокоразвитые – схожи с замест-ным дентином, формир-сяОБЛами; низкоразвитые – участки кальцинозасоед ткани
8) внутрипульпарные кисты – исход пат процессов
ПУЛЬПИТ – воспаление пульпы.
Причины: инфекция (обычно при среднем и глубоком кариесе) (реже – ч/з апикальное отверстие при периодонтите, пародонтите; очень редко – гематогенным способом), травма, воздействие физич-их и хим-их факторов.
Особенности воспаления:возникают венозный застой, стазы ->выс вероятность развития некроза.
Виды: по локализации
1) коронковый, 2) корневой, 3) тотальный
По течению
1) острый, 2) хронический, 3) хронический с обострением
Острый пульпит
Развивается в несколько стадий
1) серозный пульпит (несколько часов). Очаговый (вблизи кариозной полости), в виде серозного воспаления. Выраженное расширение сосудов, серозный отек с небольшим скоплением лейкоцитов. Возник-ние мелкоочаговых кровоизл-ий.
2) гнойный пульпит (3-5 суток). Выраженная миграция нейтрофилов, дистрофия нерв волокон пульпы. Развитие очаговой или диффузной формы. Пульпа серого цвета.
Очаговый – имеет ограниченный характер. Формирование в пульпе полости в рез-те гнойного расплавления – абсцесс (заполнен гнойным экссудатом).
Диффузный – гнойный экссудат заполняет коронковую и корневую часть пульпы – образование флегмоны.
При сообщении полости пульпы с кар полостью и проникн-ии анаэробной микрофлоры возникает гангрена пульпы. Пульпа в виде серо-черной массы с гнилостным запахом.
Осложнение: апикальный периодонтит.
Хронический пульпит
Может развиться как самост-ая форма или как исход острого пульпита.
Виды:
1) гангренозный –развив-ся из острого пульпита после частичной гибели пульпы. В сохр-ейся части пульпы образуется грануляционная ткань, отгранич-щая мертвые массы.
2) гранулирующий (гипертрофический) пульпит. Протекает продуктивное хроническое восп-ние. Полость зуба замещ-тся грануляционной тканью, которая заполняет полость зуба и кар полость -> образуется полип пульпы (мягкий, красный, легко кровоточит). Набл-ся рассасывание дентина макрофагами с замещением его остеодентином. Созревание грануляц-ой тк -> склероз, образ-ниепетрификатов, дентиклей.
3) фиброзный пульпит. Большая часть полости зуба заполнена соедтк, инфильтр-ной ЛЦ, ПлЦ.
Осложнения: серозный пульпит -> рассасывание; гнойный пульпит -> гибель пульпы; хронизация пульпита; хронический пульпит -> атрофия, склероз; периодонтит.
ПЕРИОДОНТИТ – воспаление периодонта.
Причины: инфекция, травма, химическое возд-твие.
Виды: по локализации восп-ия: апикальный, маргинальный
по течению – острый, хронический, хронический с обострением.
Острый апикальный периодонтит. 1) серозный, 2) гнойный.
1) серозный. Воспалительная гиперемия тканей в области верхушки зуба, отек тканей с инфильт-ей лейкоцитами.
2) гнойный. Гнойное распл-ние тканей -> образ-ие абсцесса/диффузной гнойной инфильтрации околоверхушечной ткани. В окружающих мягких тканях может развиться серозное воспаление с отеком – флюс.
Исход: выздоровление, хронизация.
Хронический апикальный периодонтит. 1) гранулирующий, 2) гранулематозный, 3) фиброзный
1) гранулирующий –в обл верхушки зуба – образование грануляц-ой ткани с инфильтр-ей нейтрофилами. Рассасывание костной пластинки альвеолы, цемента, иногда дентина. В десне – свищевой ход для выделения гноя.
2) гранулематозный – по периферии образ-вшейсягрануляц-ой ткани образуется фиброзная капсула, спаянная с окруж тканями (- простая гранулема). Костная ткань в обл гранулемы рассасывается.
Сложная (эпителиальная) – в толщу грануляц ткани простой гранулемы прорастают тяжи многослойного плоского эпителия
Кистогранулема – полость с эпителиальной выстилкой. Причины: нагноение, дистрофия, некробиоз грануляц ткани. Исход: при развитии – радикулярная киста челюсти.
3) Фиброзный – исход гранулирующего периодонтита. Созревание грануляц ткани без обострения.
Исходы: гнойное воспаление распр-тся на надкостницу, костный мозг альвеол отростка (периостит, остеомиелит), гнойный гайморит.
БОЛЕЗНИ ДЕСЕН И ПАРОДОНТА
Гингивит – воспаление слизистой оболочки десны без нарушения целостности зубодесневого соединения.
Виды: 1) локальный, 2) генерализованный; 1) острый, 2) хронический.
1) катаральный
2) язвенный
3) гипертрофический + (4) атрофический, 5) десквамативный)
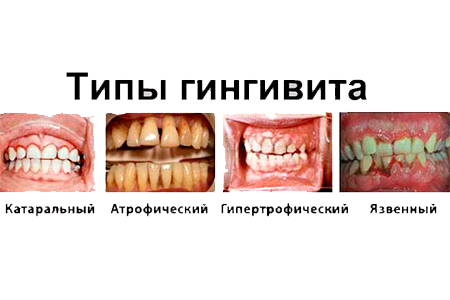
Причины: деятельность микроорганизмов, травма десны (мех, хим, физ), заболевания (инфекц-ные, эндокринные).
Пат анатомия: выделяют легкую (поражена межзубная десна – сосочек), тяжелую (поражение сосочка, альвеол-ой и маргин-ой десны).
Катаральная и язвенная формы – острого/хронического течения; гипертрофическая форма – хронического течения.
Гипертроф-ий гингивит – массивная инфильтр-ция десны ЛЦ, ПлЦ, разрастание коллаг-ых волокон, покровного эпителия (гиперкератоз).
Исходы: выздоровление, предстадия пародонтита.
Зубные отложения. В виде мягкого белого зубного налета, плотных известковых масс (зубной каммень). Зубной камень – отложения на зубах фосфата кальция (обызвест-ый зубной налет). Камни распр-тся вдоль корня, способств-ют воспалению десен, парадонтиту и периодон-ту.
ПАРОДОНТИТ
Пародонтит – воспаление пародонта с послед-щей деструкцией периодонта, костной ткани и формированием десневого и пародонтального карманов.
Виды: по распр-сти:
1) локальный – острый или хронический, у людей любого возраста
2) генерализованный – хронический с обострением, у людей старше 30 лет.
По глубине пародонт-го кармана: 1) легкая, 2) средняя, 3) тяжелая степень.
Причины: 1) местные факторы – аномалии прикуса, развития зубов, развития мягких тканей полости рта.
2) общие факторы – фоновые заболевания эндокринной, нервной, пищеварительной, сердечно-сосудистой систем, авитаминозы, болезни обмена веществ.
При местных и общих факторах также нарушается количество и качество слюны.
Деструкция костной ткани при развитом пародонтите связана с воспалением (много лизосом-ых ферментов, медиаторов клеток иммсист).
Патологическая анатомия: воспаление десны (хронический катаральный или гипертрофический гингивит),
накопление в десневой борозде базофильных масс (микроорг-мы, слущэпит клетки, лейкоциты, детрит);
наличие зубного налета и зуб камня; эпителий маргин-ой десны замещается ротовым эпителием;
в соед ткани десны – мукоидное и фибриноидное набухание.
Воспаление десны приводит к нарушениюзубодеснсоед-ия, циркул связки зуба, формируется десневой карман ->микроорг-мы проникают в периодонтальную щель, развив-сяпериодонтит(маргинальный?), резорбция костной ткани (пазушная, лакунарная, гладкая) (горизонтальное рассасывание гребня зубной альвеолы, иногда – вертикальное рассасывание). Резобция костных балок в теле челюстных костей ->расшир-иекостно-мозговых пространств. Формирование пародонтального кармана.
Пародонтальный карман заполнен бесстукт-ой массой из микроорг, остатков пищи, лейкоцитов. Наружная стенка и дно кармана образованы грануляционной тканью, пронизанной тяжами многослплоск эпителия (он также покрывает соед ткань и достигает верхушки зуба). Из кармана выделяется гной (альвеолярная пиорея).
В альвеолярных отростках развив-ся остеопороз.
4 степени резорбции костной ткани:
- I степень – уменьшение краев альвеолы не более 1/3 (?) длины корня
- II степень – уменьшение костных краев достигает ½ длины корня
- III степень – уменьш-ие краев достигает 2/3 длины корня
- IV степень – полное рассасывание костной ткани альвеолы, верхушка корня в мягких тканях пародонта.
Пульпа подвергается дистрофии и атрофии.
БОЛЕЗНИ ЧЕЛЮСТЕЙ
Остит, периостит, остеомиелит (воспалительной природы), кисты
Остит – воспаление костной ткани челюсти за пределами периодонта одного зуба. Воспаление переходит по контакту или ч/з сосудисто-нервный пучок. Развивается вместе с периоститом.
Периостит – воспаление надкостницы.
Виды: 1) острый (серозный, гнойный), 2) хронический (фиброзный)
По характеру воспаления
1) серозный. Гиперемия, воспалительный отек, инфильтрация надкостницы нейтрофилами. Причина: травма. Часто переходит в гнойный периостит
2) гнойный. Возникает также в качестве осложнения гнойного периодонтита. Очаг гнойного воспаления обычно расположен с одной стороны челюсти в альвеолярном отростке. Плотная ткань надкостницы препятствует распространению гнойного восп-ия, под надкостницей образуется абсцесс (гной между надк и костью); сопровождается обр-ием флюса. Наблюдается резорбция пов-стного слоя костной ткани.
Происходит расплавление надк-цы и прилежащих мягких тканей с обр-ием свища (открывается в полость рта, реже на лицо).
3) хронический фиброзный. Протекает с выраженным остеогенезом (гиперпластический периодонтит) -> уплотнение повер-тного слоя кости, бугристость пов-сти.
Остеомиелит – воспаление костного мозга челюстной кости (часто в ниж чел).
Частая причина: гнойный периостит.
Патогенез: развитие гнойного воспаления костно-мозговых прост-тв альвеол отростка, тела челюсти. Резорбция костных балок, тромбоз сосудов -> некроз костной ткани, отторжение -> образование секвестра.
Секвестр окружен гнойным экссудатом, расположен в секвестральной полости. При хроническом течении – с внутр стороны, в полости на сохранившейся костн ткани разраст-ся грануляционная ткань -> форм-ниепиогенной мембраны, выделяющей нейтрофилы в полость. Образуется капсула из волок-ой соедтк. Может произойти распл-ие капсулы, костн ткани, надк с обр-ием свища. После удаления гноя, секвестра происходит реген-ция костных балок.
Одонтогенная инфекция – заболевания гнойно-воспалительного характера. Развитие связано с гнойным пульпитом, гнойным периодонтитом.
Исходы воспалзабол челюсти: выздоровление, одонтогенный сепсис, медиастинит, перикардит, одонтогенный гайморит, перелом, амилоидоз.
КИСТЫЧЕЛЮСТЕЙ
Истинная киста – полость, внутр-яяпов-сть которой выстлана эпителием, стенка предст-на фиброзной тканью. Полость часто заполнена жидкостью.
Имеют одонтогенные и неодонтогенные причины возн-ния. (смотрим одонтогенные)
1) Примордиальная киста (кератокиста).Часто образ-ся в области угла ниж челюсти. Стенка фиброзная, выстлана многосл плоским эпителием. Одно- и многокамерная. После удаления часто рецидивирует.
2) Фолликулярная. Развивается из эмалевого органа непрорез-гося зуба.Формир-ся в альвеол-ом крае челюсти. Стенка фиброзная, выстлана многослплоск эпителием. Кератинизация эпителия. В полости – зуб (сформир-ый или рудиментарный).
3) Радикулярная. 80-90% всех кист челюстей. Причина: хронический периодонтит, сложная гранулема. Стенка выстлана многослпл эпителием без признаков кератинизации, инфильтрация ЛЦ, ПлЦ. Часто нагнаивается, при расплав-нии эпителия -> заполнение полости грануляц-ой тканью.
Исходы: одонтогенный гайморит, деструкция кости, опухоль.
СИАЛОАДЕНИТЫ
Сиалоаденит – воспаление слюнной железы. Приобретенное заболевание.
Виды: 1) первичный (самостоятельный), 2) вторичный (чаще) (как осложнение).
Причины: инфекция (пути проникновения – стоматогенный (через протоки), гематогенный, лимфогенный, контактный), отравление солями тяж Ме.
Патогенез: острый сиалоаденит – 1) серозный, 2) гнойный, редко 3) гангренозный
хронический – межуточный продуктивный.
Исходы: острый – выздоровление, хронизация; хронический – склероз (цирроз) с атрофией ацинарных отделов, липоматоз стромы.
Слюннокаменная болезнь (сиалолитиаз) – заболевание, связанное с образованием в железе конкрементов (камней). Частое поражение – поднижнечелюстной железы.
Причины: дискинезия протоков, воспаление, застой и ощелачивание слюны, увеличение вязкости слюны, инородные тела в протоках. В результате раств-ные соли слюны кристалл-тсяна орган-кой основе (муцин, слущ эпителий).
Патогенез: при обтурации протока -> воспаление (сиалодохит), гнойный сиалоаденит (может перейти в хронич-ую форму).
Исходы: склероз железы (цирроз).
Кисты желез. Часто возникают в малых слюн железах. Причина: травма, воспаление протоков (-> склероз, облитерация).