| - болезненность, локальное уплотнение, покраснение, местный жар, отечность, усиление рисунка подкожных вен; |
| - болезненность и уплотнение икроножных мышц, асимметричный отек стопы, голени; |
| - асимметрия окружности голени (на 1 см и более) и бедра на уровне 15 см над наколенником (на 1,5 см и более); |
| - положительный тест Ловенберга – появление болезненности икроножных мышц при давлении манжетой сфигмоманометра в диапазоне 150-160 мм рт.ст. (в норме болезненность появляется при давлении выше 180 мм рт.ст.); |
| появление боли в икроножных мышцах при тыльном сгибании стопы (симптом Хоманса); |
| - проба Мозеса (болезненность при сдавление голени в переднезаднем направлении, сдавление голени с боков безболезненно); |
| - признак Лувеля (появление боли в ноге при кашле и чихании). |
Синдром острого лёгочного сердца:
· Патологическая пульсация вен шеи
· Акцент 2 тона и систолический шум в проекции a.pulmonalis
· Протодиастолический, пресистолический (галоп) у левого края грудины
· Набухание шейных вен
· Симптом Плеша (печёночно-ярёмный рефлюкс)
Диагностика:
Обязательные исследования
• Газы артериальной крови
• ЭКГ
• R-грамма органов грудной клетки
• Эхо-КГ
• Перфузионная сцинтиграфия легких
• Ультразвуковая доплерография магистральных вен н/конечностей
Лабораторная диагностика
1. Определение в крови D-димера
В норме содержание D-димера < 0,25 мг/л. Негативный результат высокочувствительного определения D-димера надежно исключает ТЭЛА у больных с низкой и промежуточной вероятностью ТЭЛА
рО2 < 80 мм рт ст (при массивной ТЭЛА)
рСО2 норма или снижено
Повышение активности ЛДГ (ЛДГ 3)
Норма АСТ
Лейкоцитоз и увеличение СОЭ при инфаркте легкого
Электрокардиографические признаки ТЭЛА
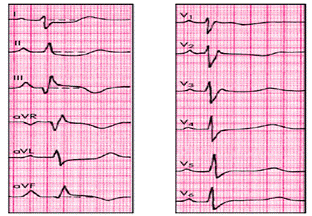
1. внезапное углубление зубцов QIII и SI (признак QIIISI);
2. подъем сегмента ST в отведениях III, aVF, V1 и V2 и дискордантное снижение сегмента ST в отведениях I, aVL, V5 и V6;
3. появление отрицательных зубцов Т в отведениях III, aVF, V1 и V2;
4. полная или неполная блокада правой ножки пучка Гиса.
Рентгенологические признаки ТЭЛА
I-Высокое и малоподвижное стояние купола диафрагмы на стороне поражения
II-Обеднение легочного рисунка (симптом Вестермарка)
III-Дисковидные ателектазы
IV-Инфильтраты легочной ткани
V-Расширение тени верхней полой вены вследствие повышения давления в правом желудочке
VI – Выбухание конуса легочной артерии по левому контуру сердечной тени
Вентиляционно-перфузионная сцинтиграфия легких при ТЭЛА
сочетание радионуклидного исследования региональных нарушений легочной вентиляции и перфузии. Выполняется с помощью внутривенного введения макросфер альбумина, меченных технецием-99т. Для ТЭЛА типично выявление дефектов перфузии на фоне нормальной вентиляции.
Селективная ангиопульмонография является « золотым» стандартом диагностики ТЭЛА. Дает возможность получить максимальную информацию об анатомическом и функциональном состоянии сосудов легких. Информативность приближается к 100%
Наиболее характерными ангиографическими признаками ТЭЛА являются:
1. полная обтурация одной из ветвей легочной артерии и формирование “культи”
2. резкое локальное обеднение сосудистого рисунка, соответствующее бассейну эмболизированной артерии
3. внутриартериальные дефекты наполнения
4. расширение обтурированной ветви легочной артерии проксимальнее места обструкции
Диагностический индекс риска «Geneva» (ЕКО, 2008)
| Фактор | Баллы |
| Предшествующие факторы | |
| Возраст > 65 лет | +1 |
| ТЭЛА или ТГВ в анамнезе | +3 |
| Операция или перелом в течение 1 мес. | +2 |
| Активное онкологическое заболевание | +2 |
| Симптомы | |
| Односторонняя боль в ноге | +3 |
| Кровохарканье | +2 |
| Клинические признаки | |
| ЧСС 75-95/мин | +3 |
| ЧСС > 95/мин | +5 |
| Болезненность или односторонний отек ноги | +4 |
| Вероятность ТЭЛА | |
| Низкая | 0-3 |
| Промежуточная | 4-10 |
| Высокая | ≥ 11 |
Лечение ТЭЛА
Строгий постельный режим (предупреждение рецидива)
Клиническая смерть – реанимационные мероприятия (непрямой массаж сердца, искусственная вентиляция легких, дефибрилляция)
При развитии шока – в/в капельно 0,2% - 2,0норадреналин в 200 мл 5% глюкозы
Олигурия – в/в капельно дофамин + 400 мл реополиглюкина
1. Кислород при гипоксемии
2. Тромболитическая терапия при наличии кардиогенного шока и/или артериальной гипотонии - Стрептокиназа 1 500 000 ЕД за 2 ч в периферическую вену
3. Антикоагулянты Нефракционированный гепарин Na 5000-10 000ЕД/ч в/в болюсно потом1000-1500ЕД/ч 5-10дней (↑АЧТВ в 1,5-2 раза) или по 5000 ед 4 раза в сутки или
ž Низкомолекулярные гепарины (эноксипарин, фраксипарин) 0,5-0,8мл подкожно 2 раза в сут. 5-10дней
ž Со 2 дня Варфарин 5мг- 3-6 мес. (под контролем МНО)
4. При гипотонии рекомендуются вазопрессоры (адреналин, добутамин, допамин)
5. Хирургическое лечение:
• эмболэктомия;
o Чрезкожная эмболоэктомия
o Катеторная фрагментация тромбоэмбола
• Профилактика: установление кавальных фильтров.
Легочное сердце
Легочное сердце - это гипертрофия и дилятация или только дилятация правого желудочка возникающая в результате гипертензии малого круга кровообращения, развившейся вследствие заболеваний бронхов и легких, деформации грудной клетки, или первичного поражения легочных артерий.
Этиология. Основными причинами развития острого легочного сердцаявляются: массивная тромбоэмболия в системе лёгочной артерии; клапанный пневмоторакс; тяжёлый затяжной приступ бронхиальной астмы; распространённая острая пневмония. К развитию хронического легочного сердца приводят: болезни, поражающие воздухоносные пути и альвеолы, болезни, поражающие грудную клетку с ограничением ее подвижности, поражения легочных сосудов.
Патогенез. Гиперфункция правого желудочка, приводящая к его гипертрофии, во всех случаях легочного сердца обусловлена легочной артериальной гипертензией. Причиной развития легочной гипертензии является 1) рефлекс Савицкого-Эйлера — Лильестранда - рефлекторное сужение легочных артерий в ответ на снижение рО2 в альвеолярном газе,
2) облитерация сосудов малого круга кровообращения и
3) перегрузка сосудов малого круга давлением и объемом.