Недостаточность липидного слоя СП или изменения липидной составляющей СП - это, прежде всего, патология мейбомиевых желез. В клинике глазных болезней 2 болезни ассоциируются с расстройствами функции мейбомиевых желез, а именно: розовые угри и себорейный дерматит. Хронический воспалительный процесс в мейбомиевых железах часто сопровождается бактериальным инфицированием этих желез, которое приводит к гидролизу липидов липазами бактерий, следствием чего является повышенная секреция свободных жирных кислот, излишек которых пагубно влияет на стабильность СП [31]. Следствием таких изменений является повышение поверхностного натяжения СП, в результате чего она быстро "рвется", способствуя повышенному испарению водной составляющей СП и развитию симптомов ССГ.
Не менее существенным фактором, влияющим на состояние липидного слоя СП, является прием медикаментов для лечения acne rosacea. Доказано пагубное влияние препаратов, содержащих в своем составе изотретиноин. Эффективность этого препарата при лечении acne rosacea связана с уменьшением секреции кожного сала и уменьшением размеров сальных желез. При этом как показали результаты исследования RW Lambert и RE Smith (1988) препарат оказывает влияние и на мейбомиевые железы, вызывает уменьшение их размеров и снижение их секреции [32].
Диагностика ССГ
Диагностика синдрома "сухого глаза" состоит из оценки жалоб больного (таблица 4), тщательного сбора анамнеза болезни (в том числе и медикаментозного), биомикроскопии глаза и постановки, прежде всего, 3 функциональных проб: определение стабильности СП по M.S. Norn (1969) [20], измерения суммарной слезопродукции по O. Schirmer (1903) [22] и базовой секреции по L.T.Jones (1961) [13].
|
|
На основании данных литературы [1,33] и собственных наблюдений приводим наиболее характерные жалобы пациентов с ССГ
Таблица 4
Жалобы больных с синдромом "сухого глаза"
- Ощущение инородного тела
- Ощущение сухости
- Чувство жжения в глазах
- Светобоязнь
- Зуд
- Повышенная чувствительность к табачному дыму, кондиционированному воздуху
- Вязкое отделяемое из глаз в виде нитей
- Отсутствие или малое количество слез при плаче
Знакомясь с историей развития заболевания, следует поинтересоваться у пациента условиями его работы и быта (работа с видеомониторами, пребывание в помещении с кондиционированном воздухом), условиями отдыха (курение, плавание в хлорированной воде), приемом как местных, так и общих медикаментов (таблица 3), наличием общих заболеваний организма (таблица 2), наличием гормонального дисбаланса (беременность, менопауза), пользуется ли пациент контактной коррекцией?

| 
|
| Рис. 3 Складки конъюнктивы при ССГ | Рис. 5 Разрыв слезной пленки (стрелка) |

| 
|
| Рис. 4 Слизь на поверхности роговицы у пациента с ССГ | Рис. 6 Тест Ширмера |
При биомикроскопии глаза, которая выполняется с помощью щелевой лампы, обращается внимание на положение глазного яблока (наличие экзофтальма), состояние век (таблица 2), конгруэнтность передней поверхности глаза и задней поверхности век, состояние слезных менисков, роговицы и конъюнктивы глаза. В свете щелевой лампы в больных с ССГ имеет место утончение или отсутствие слезных менисков. На этом месте по обыкновению находят отекшую и тусклую конъюнктиву, которая "наползает" на край века (рис.3). При дефиците водной компоненты СП в последней увеличивается доля слизи и липидов в связи с чем они хорошо заметны на поверхности глаза (рис.4). Слизь и слущенные эпителиальные клетки часто формируют тонкие слизистые нити, которые вызывают в больных значительный дискомфорт. Дисфункция мейбомиевых желез вызывает утолщение век, их гиперемию, расширение выводных протоков желез, явления секреторного застоя.
|
|
Определение времени разрыва СП является наиболее чувствительным тестом определения стабильности СП при ССГ. Исследование проводится с помощью щелевой лампы. После закапывания 0,1% раствора флюоресцеина-натрия, врач в кобальтовом свете щелевой лампы не прикасаясь к векам наблюдает окрашенную поверхность роговицы. Благодаря способности красителя растворяться в воде, СП в кобальтовом свете щелевой лампы выглядит как полоска зеленого цвета. Так как СП является нестабильной структурой, то спустя некоторое время на фоне зеленого свечения в СП появляются темные пятна - места где СП рвется (рис.5). Интервал между предыдущим миганием и появлением первого темного пятна в СП и является тестом M.S. Norn, или временем разрыва СП. В норме это время составляет 10 секунд и больше [1,5,33]. В дополнение к сказанному следует отметить, что как свидетельствует клиническая практика, места разрыва слезной пленки при проведении этого теста (особенно в случае отрицательной флюоресцеиновой пробы) указывают на зоны скрытой эпителиопатии.
Для определения общей слезопродукции (продукция основной и дополнительных слезных желез) используют полоску фильтровальной бумаги (Ватман №41) длиной 35 мм и шириной 5 мм. Полоску фильтровальной бумаги сгибают на маркированном конце и помещают в нижний конъюнктивальный свод ближе к наружной трети века. Через 5 минут полоску извлекают и измеряют длину ее смоченной части от линии сгиба в миллиметрах (тест O. Schirmer) (рис. 6). В норме этот показатель составляет 15 мм и больше. Оценка базовой секреции т.е. секреции дополнительных слезных желез проводится аналогичным образом, но после предварительной анестезии поверхности глаза (тест L.T.Jones). В норме этот показатель составляет 10 мм и больше [10,13].
|
|
По данным функциональных тестов принято выделять 3 степени тяжести ССГ. При ССГ легкой степени тяжести результаты теста Ширмера равны 10-14 мм/5 мин, теста Джонса - 6-9 мм/5 мин, теста Норна 8-10 с; при ССГ средней степени результаты теста Ширмера равны 6-9 мм/5 мин, теста Джонса - 2-5 мм/5 мин, теста Норна - 4-7 с; при ССГ тяжелой степени аналогичные тесты равны соответственно < 5 мм/5 мин, 0-1 мм/5 мин и 0-3 с.
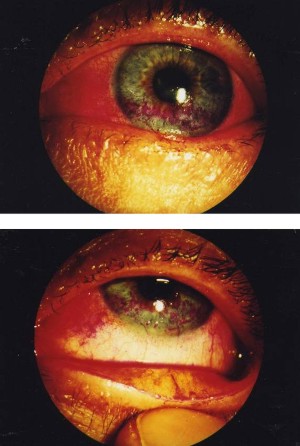
|
| Рис. 7 Объяснение в тексте |
Существенным подспорьем в выявлении зон эпителаопатии при ССГ является окрашивание поверхности глаза с помощью 1% раствора флюоресцеина-натрия или 1% раствором бенгальского-розового. Сравнивая эти два красителя следует отдать предпочтение бенгальскому-розовому, так как в отличие от флюоресцеина, он не только выявляет места отсутствия эпителиальных клеток, но и места их скрытой эпителиопатии. Оценивая результаты окрашивания поверхности глаза, следует обратить внимание на расположение зон окрашивания. В отличие от дегенеративных или воспалительных изменений поверхности глаза, зоны окрашивания при ССГ расположены в пределах открытой глазной щели (рис.7).
Среди дополнительных тестов, которые используются в клинике глазных болезней для диагностики ССГ следует упомянуть о цитологических исследованиях конъюнктивы глаза на предмет оценки состояния конъюнктивального эпителия и бокаловидных клеток, тесты на содержимое лизоцима и лактоферрина в слезной жидкости. Подобные тесты являются важным подспорьем при установлении ССГ, вызванного болезнью или синдромом Шегрена [30,31].
Лечение ССГ
Лечение синдрома "сухого глаза" на сегодняшний день является сложной и довольно далекой от окончательного решения проблемой. Все лечебные мероприятия при этом можно поделить на две большие группы: терапевтические и хирургические. Понятно, что тактика лечебных мер при ССГ полностью увязывается с первичной причиной возникновения этого страдания.
Несмотря на то, что ССГ у каждого пациента имеет свои причины и свою индивидуальную патофизиологию, в терапии этого заболевания для всех пациентов преследуются, прежде всего, 3 главные цели:
1. Терапия причины, вызвавшей синдром "сухого глаза"
2. Предотвращение повреждения роговицы
3. Устранение или уменьшение дискомфорта
Решение первой цели предполагает:
- терапию основного заболевания
- отмену или замену лекарственного препарата(ов), приведшего к ССГ или усугубившего его течение
Для предотвращения повреждения роговицы и уменьшения дискомфорта рекомендуется:
- Увеличение слезопродукции
- Сохранение имеющейся слезы
- Искусственное увеличение количества слезы
- Уменьшение негативного влияния факторов внешней среды, способствующих или отягощающих течение ССГ
Ставя перед собой задачу по увеличению слезопродукции, нужно прежде всего ориентироваться на показатели тестов Ширмера и Джонса. При крайних степенях гиполакримии эта задача не решается, а назначение стимуляторов служит не благу, а только усилению дискомфорта в глазах. Из имеющихся на сегодняшний день препаратов можно назвать лишь раствор пилокарпина. К сожалению, как свидетельствует практика, этот парасимпатомиметик не приводит к желательному эффекту [1].
В последние годы в комплексной терапии больных с ССГ все большее значение приобретает иммунокорригирующая терапия, способствующая нормализации иммунного статуса, как всего организма, так и непосредственно тканей слезных жэелез, роговицы и конъюнктивы. Из большого перечня иммуномодуляторов наиболее доступными в нашей стране являются левамизол (декарис), тималин и тимоген. Их целесообразно применять при снижении функциональной активности Т-лимфоцитов (супрессоров).
- Левамизол назначают по 0,5 мг/кг 1 раз в сутки в течение 3-х дней
- Тималин или тимоген - по 5 с/к инъекций по 2 мг и 0,02 мг соответственно
За рубежом для этих целей рекомендуют инстилляции в конъюнктивальную полость 0,05% р-ра циклоспорина А и?-интерферона (2 млн ЕД/мл) [1].
Довольно существенной проблемой в терапии ССГ является наличие вязкого, слизистого отделяемого, удаление которого вызывает усиление дискомфорта в глазу. К сожалению, в настоящее время эта проблема еще далека от своего окончательного решения. Появившиеся в 80-90 годах сообщения в мировой литературе об успешном использовании для этих целей 0,1% раствора бромгексидина, не нашли подтверждения в клинике глазных болезней [1]. В последние годы с этой целью, обратно таки, в зарубежных клиниках, используют 10-20% раствор ацетилцистеина. Следует подчеркнукть, что препаратам свойственен раздражающий эффект, что вызывает необходимость их использования под "прикрытием" "искусственных слез".
Наибольшее распространение в настоящее время в лечении ССГ приобрели препараты, которые в мировой литературе получили название "искусственные слезы" (ИС). ИС - это целая группа препаратов которая объединяет растворы (с консервантом или без последнего), гели (с консервантом или без последнего) и смазки (известные глазные формы солкосерила и актовегина). Главной составляющей этих препаратов являются гидрофильные полимеры, которые благодаря своей структуре и молекулярному весу удерживаются на поверхности глаза, смазывая последнюю и способствуют улучшению питания роговицы и конъюнктивы, что в конечном результате уменьшает или нивелирует дискомфорт в глазу.
Выбор препарата определяется:
- Выраженностью симптомов ССГ (показатели функциональных тестов)
- Длительностью заболевания
- Аллергологическим статусом пациента
- Ношением контактных линз
- Использованием других капель
- Составом ИС (наличие консервантов, ионный состав)
- Временем приема ИС
- Субъективными ощущениями пациента на фоне 4-кратных инстилляций сравниваемых препаратов
- Ценой препарата
Исходя из собственного опыта и данных литературы [1,2,35] приводим показания к назначению разных типов ИС. Эти данные обобщенны в таблице №5.
Таблица 5
Показания к назначению разных типов ИС
| Растворы с консервантом | Растворы безконсерванта | Гели безконсерванта | Гели сконсервантом | Гели сконсервантом | Смазки |
| Симптомы ССГ выражены умеренно Симптомы ССГ имеют временный характер Нечастые закапывания препарата дают положительный результат Нет симптомов раздраженияНет аллергии Устраивает цена Удобство флакона для многократных закапываний | Симптомы ССГ средней тяжести и тяжелые Симптомы ССГ имеют постоянный характер Закапывание препарата должна быть постоянной Наличие аллергии или раздражения глаза консервантом Устраивает цена Согласие пациента пользоваться одноразовой упаковкой | Симптомы ССГ имеют временный характер Нет аллергии Пациент не носит контактные линзы Устраивает цена | Симптомы ССГ имеют временный характер Нет аллергии Пациент не носит контактные линзы Устраивает цена | Симптомы ССГ имеют постоянный характер Наличие аллергии или раздражения глаза консервантом Пациент носит контактные линзы Устраивает цена | Показаны в случае ССГ тяжелой степени тяжести Показаны в ночное время (при открытой глазной щели смазки снижают стабильность слезной пленки) Используются в качестве протектора поражения роговицы при общей анестезии Устраивает цена |
Несколько слов нужно сказать о консервантах, которые применяются в медикаментах для поддержания стабильности действенного вещества препарата, его рН, предотвращения развития микрофлоры при продолжительном употреблении лекарственного препарата. Из препаратов широко употребления в этой группе нужно назвать растворы бензалкония хлорида (0, 01-0,004%), хлорбутамола (0,5%), тимеросала (0,001%), хлоргексидина (0, 01-0,005%), цетримида (0,01%) и поликвада (0,001%). Как показали исследования [16] консервантам присуще токсичное действие. В этом отношении наиболее токсичными являются растворы бензалкония хлорида и хлорбутамола. Токсичный эффект последних связан с разрушением СП, изменениями структуры эпителия роговицы, а в случае его отсутствия губительным действием на строму и эндотелий роговицы [36]. В случае ССГ такое токсическое действие может усугубить тяжесть клинического течения ССГ. Все вышесказанное определяет необходимость тщательного выбора препарата группы ИС для лечения ССГ.
Консерванты в "искусственных слезах", представленных на рынке Украины
| Название препарата | Консервант | Производитель |
| Лакрисин | Бензалконий хлорид | Galena, Чехия |
| Офтагель | Бензалконий хлорид | Santen, Финляндия |
| Видисик | Цетримид | Bausch&Lomb, ФРГ |
| Штучні сльози Tears Naturale II | POLYQUAD | Alcon, Бельгия |
Анализируя литературные источники, обращают на себя внимание данные о безопасных с точки зрения воздействия, как на СП, так и эпителиальную поверхность глаза свойствах консерванта Поликвад, входящего в состав препарата фирмы Alcon "Штучні сльози (Tears Naturale II)" [36]. Поликвад представляет собой высокомолекулярный полимерный компонент с высокой антибактериальной и противогрибковой активностью. По данным производителя Поликвад очень хорошо переноситься пациентами (толерантность > 99%). При этом препарат совместим с любыми типами контактных линз (молекула Поликвада имеет большой размер (225 А) и поэтому не абсорбируется на материале мягких контактных линз, размер пор которых составляет < 50 А).
Каковы же основные характеристики идеальной искусственной слезы?
- Физиологическое значение рН
- Физиологическая осмолярность
- Сбалансированность по ионному составу
- Безопасный консервант
- Наличие мукомиметического действия
На сегодняшний день среди препаратов, которые разрешены к использованию на рынке Украины, наибольшего употребления приобрели препараты "Штучні сльози II" (Alcon), Офтагель (Santen), Лакрисин (Galena), Видисик-Гель (Bausch@Lomb). Обобщенные данные об этих препаратах отражены в таблице №6.
Таблица 6
| Характеристика | Lakrisyn | Oftagel | Vidisic | Tears Naturale II |
| Объем | 10 мл | 10 г | 10 г | 15 мл |
| Форма выпуска | Раствор | Гель | Гель | Раствор |
| Флакон | Стандартный | Стандартный | Дроптейнер | |
| Хранение | Без особенностей | В перевернутом виде | Без особенностей | Без особенностей |
| Полимер | HMPC | Carbomer 974 P | Carbomer 980 NF | Duosorb |
| Ионы | Нет | Нет | Нет | Na,K,Ca,Mg,Zn,Cl,HCO? |
| Вязкость | Высокая | Высокая | Высокая | Низкая |
| Консервант | Бензалконий хлорид | Бензалконий хлорид | Цетримид + ЭДТА | Поликвад |
| Мукомиметическое действие | Нет | - | - | Да |
| Взаимодействие с другими препаратами | Соли металлов | Потенцирует всасывание | - | Нет |
| Аллергические реакции | Да | Да | Да | Нет |
| Контактные линзы | Нельзя | Нельзя | Нельзя | Можно |
| Беременность, лактация | С осторожностью | С осторожностью | С осторожностью | Нет ограничений |
Выбор "искусственной слезы", как было указано выше, определяется степенью тяжести ССО.
"Искусственные слезы" в терапии ССГ легкой степени тяжести
- Диагностические признаки
- Тест Ширмера - 10-14 мм/5 мин
- Тест Джонса - 6-9 мм/5 мин
- ВРСП - 8-10 сек
- Можно рекомендовать ИС всех типов, что определяется появлением комфорта после 4-го закапывания ИС
- Частота инстилляций - до 4 раз в день
"Искусственные слезы" в терапии ССГ средней степени тяжести
- Диагностические признаки
- Тест Ширмера - 6-9 мм/5 мин
- Тест Джонса - 2-5 мм/5 мин
- ВРСП - 4-7 сек
- Используются вязкие ИС + ~ окклюзия слезных точек
- Использование ИС с консервантом определяется
- Отсутствием роговичных повреждений
- Отсутствием аллергии на консервант
- Субъективным комфортом после 4 закапывания препарата
- Частота инстилляций - каждые 4-6 часов в день
+ защитные, увлажняющие очки
+ использование увлажнителей, озонаторов воздуха
"Искусственные слезы" в терапии ССГ тяжелой степени
- Диагностические признаки
- Тест Ширмера - < 5 мм/5 мин
- Тест Джонса - 0-1 мм/5 мин
- ВРСП - 0-3 сек
- Используются ИС низкой вязкости лучше без консервантов или с безопасным консервантом
+ окклюзия слезных точек, тарзоррафия - Частота инстилляций - через каждые 2-4 часа + увлажняющий гель или смазка на ночь
+ защитные, увлажняющие очки
+ использование увлажнителей, озонаторов воздуха
Довольно существенным фактором стабилизации явлений ССГ является создание внешних условий, которые содействуют улучшению течения болезни, прежде всего путем предотвращения чрезмерного испарения СП, вызванного условиями окружающей среды. Пациенту нужно порекомендовать увлажнение и озонирование воздуха, а также воспользоваться защитными, увлажняющими очками (рис. 8)