Введение
Сахарный диабет у детей – нарушение углеводного и других видов обмена, в основе которого лежит инсулиновая недостаточность или/и инсулинорезистентность, приводящая к хронической гипергликемии. По данным ВОЗ, сахарным диабетом страдает каждый 500-й ребенок и каждый 200-й подросток. При этом в ближайшие годы прогнозируется увеличение заболеваемости сахарным диабетом среди детей и подростков на 70%. Учитывая широкое распространение, тенденцию к «омоложению» патологии, прогредиентное течение и тяжесть осложнений, проблема сахарного диабета у детей требует междисциплинарного подхода с участием специалистов в области педиатрии, детской эндокринологии, кардиологии, неврологии, офтальмологии и др.
Определение, этиология, патогенез
Сахарный диабет (СД) - этиологически неоднородная группа метаболических заболеваний, которые характеризуются хронической гипергликемией, обусловленной нарушениями секреции или действия инсулина или сочетанием этих нарушений. При СД отмечаются нарушения углеводного, жирового и белкового обмена, которые обусловлены нарушением действия инсулина на тканях-мишенях.
СД1 - аутоиммунное заболевание у генетически предрасположенных лиц, при котором хронически протекающий лимфоцитарный инсульт, приводит к опосредованной Т-клетками деструкции в-клеток с последующим развитием абсолютной инсулиновой недостаточности, со склонностью к развитию кетоацидоза.
Классификация:
1) Сахарный диабет 1 типа (СД 1) аутоиммунный и идиопатический - деструкция β-клеток поджелудочной железы, обычно приводящая к абсолютной инсулиновой недостаточности;
2) Сахарный диабет 2 типа (СД 2) - прогрессирующее нарушение секреции инсулина на фоне инсулинорезистентности;
3) Специфические типы сахарного диабета:
-генетические дефекты функции β-клеток;
- генетические дефекты действия инсулина;
- заболевания экзокринной части поджелудочной железы;
- индуцированный лекарственными препаратами или химическими веществами (при лечении ВИЧ/СПИД или после трансплантации органов);
- эндокринопатии;
- инфекции;
- другие генетические синдромы, сочетающиеся с СД;
4) Гестационный сахарный диабет - возникает во время беременности.
Патогенез
Развитие аутоиммунного инсулита (то есть выработка антител к бета-клеткам островков Лангерганса). По-видимому, существует база, фон для развития этого процесса - это генетически детерминированное заболевание. В 11-60% случаев диабета удается проследить наследственность. Может иметь место моногенный вариант наследования, передающийся аутосомно-рецесивным путем. Но чаще это полигенный тип наследования (имеется некая аномалия конституции на молекулярном клеточном уровне, которая реализуется под влиянием внешних факторов и приводит к развития аутоиммунного инсулита).
Факторы риска:
Ожирение (экзогенно-конституциональное, избыточное поступление легкоусвояемых углеводов приводит к увеличению объема островков Лангерганса и гиперплазии.
Психическая травма (жизни ребенка в состоянии хронического стресса, при этом повышается активность симпатического отдела нервной системы сопровождающееся повышение уровня катехоламинов и вторично негативно отражается на синтезе инсулина).
Инфекции (вирусные: краснуха, энтеровирусная инфекция, ветряная оспа, цитомегаловирусная инфекция, паротит, вирусный гепатит).
Сочетание наследственных факторов с факторами риска, каким-то образом сказывается на гомеостазе с развитием аутоиммунного инсулита. Существует латентный период развития инсулита до появления клинических и лабораторных проявлений заболевания (признаков инсулиновой недостаточности). Клиника появляется только тогда, когда поражению подвергнуто 80-90% бета-клеток.
Патогенез аутоиммунного инсулина.
Развивается аутоиммунное воспаление в области островков Лангерганса с мононуклеарной клеточной инфильтрацией. Клетки, участвующие в воспалении приобретают цитотоксические свойства и повреждают ткань островков. Также цитотоксическим эффектов обладают ЦИК, которые оказываются киллерное действие. В результате мы видим поражение 80-90% бета клеток. На этом уровне появляются первые признаки заболевания, когда еще возможно контролировать гликемию (“медовый период” сахарного диабета). Далее в результате непрерывного процесса, поражаются все бета-клетки и развивается абсолютная инсулиновая недостаточность. Следующим этапом в развитии поражения является повреждение других эндокринных клеток поджелудочной железы: альфа (вырабатывают глюкагон), Д-клеток (соматостатин), то есть нарушение синтеза, выработки контринсулярных гормонов, что приводит к развитию трудно управляемой гипогликемии.
Клиника
Клиника обусловлена симптомами дефицита инсулина: сухость кожи и слизистых, снижение тургора кожи, «диабетический» румянец, увеличение размеров печени, запах ацетона (или фруктового запаха) в выдыхаемом воздухе, одышка, шумное дыхание. До 20% больных СД 1 типа в дебюте заболевания имеют кетоацидоз или кетоацидотическую кому.
Триада симптомов на первом месте.
- Полидипсия (жажда). Причина ее это гипергликемия и полиурия имеет компенсаторный характер для разведения сахара в крови. До 6 литров жидкости в сутки.
- Полиурия (компенсаторно приспособительная реакция).
- Потеря массы тела. За счет обезвоживания, метаболических нарушений - усиление процесса гликолиза, нарушение белкового и жирового обмена - белки и жиры активно расщепляются, снижение аппетита.
- Сухая бледная кожа с красноватыми пятнами на щеках, скулах (проявление дистрофических изменений, связанных с изменением микроциркуляторного русла) - диабетический рубеоз
- На коже ладоней, стоп появляются желтоватые элементы - ксантоматоз, в его основе отложение каротина в поверхностных слоях кожи, так как он плохо усваивается
- Рецидивирующие пиодермии (так как снижается местная резистентность кожных покровов).
- Липоидный некробиоз (бляшки выступают над поверхностью кожи с точечным некрозом в центре) в основе нарушение липидного обмена.
- У девочек - симптомы вульвовагинитов
- Изменения мышечного аппарата: симптомы гипотонии, снижение физической силы, в последующем развитие мышечной атрофии; постепенное отставание в росте. Однако на ранних этапах развития диабета отличается опережение в росте (так как происходит компенсаторное повышение секреции антагонистов - инсулин, в том числе соматостатина).
- Микроангиопатии лежат в основе кардиоваскулярного синдрома, поэтому отмечается приглушенность тонов сердца, систолический шум, нарушение ритма, иногда расширение границ влево, иногда снижение АД. В тяжелых случаях сахарного диабета наблюдается развитие симптомов сердечной недостаточности. Микроангиопатии также лежат в основе поражения глаз при сахарном диабете приводя к нейроретинопатии (изменение микроциркуляторного русла сетчатки приводит к развитию катаркты).
- Интракапиллярный гломерулосклероз. Почечный порог проницаемости для глюкозы: глюкозурия развивается в том случае, когда уровень сахара в крови более 5.6 -11.1 ммоль/л. Интересно что при сахарном диабете нет корреляции глюкозурии и гипергликемии и, по-видимому, это обусловлено интеркапиллярными гломерулосклерозом. Проявляется симптомами гломерулонефрита: отеки, протеинурия, гиперхолестеринемия, гиперазотемия - вплоть до развития уремии, тяжелой почечной недостаточности. В основе этой симптоматики нарушения микроциркуляторного русла почек и трофические изменения в силу которых нарушается функция нефрона
- Диабетическая энцефалопатия проявляется симптомами нарушения центральной и вегетативной нервной системы, периферических нервных структур (развитие парезов, параличей, полирадикулитов).
- Симптомы вовлечения в патологический процесс пищеварительной системы (поражение околощитовидных и слюнных желез, развитие пародонтоза, эрозивно-язвенных состояний, воспалительных изменений, вовлечение печени вплоть до развития цирроза.
Проявления сахарного диабета у грудных детей.
- жажда
- остановка прибавок массы или потеря веса, уплощение весовых кривых
- необычное беспокойство, которое проходит после питья
- феномен накрахмаленных пеленок (обусловлен глюкозурией)
- сухость кожи, пиодермии, упорные опрелости
- дебют сахарного диабета может быть различным: постепенным либо острым, с развитием симптомов интоксикации и обезвоживания.
В тяжелых случаях может отсутствовать гипергликемия натощак.
Гипогликемические состояния.
Клиническая картина гипогликемических состояний связана с энергетическим голодом центральной нервной системы.
Нейрогликопенические симптомы: слабость, головокружение; снижение концентрации и внимания; головная боль; сонливость; спутанность сознания; нечеткая речь; неустойчивая походка; судороги; тремор; холодный пот; бледность кожных покровов; тахикардия; повышение АД; чувство тревоги и страха.
Степени тяжести гипогликемических состояний:
Легкая: потливость, дрожь, сердцебиение, беспокойство, нечеткость зрения, чувство голода, утомляемость, головная боль, нарушение координации, неразборчивая речь, сонливость, заторможенность, агрессия.
Тяжелая: судороги, кома. Гипогликемическая кома возникает, если вовремя не принимаются меры к купированию тяжелого гипогликемического состояния.
Диагностика
1. Основные диагностические мероприятия на амбулаторном уровне:
• определение гликемии натощак и через 2 часа после еды (глюкометром);
• определение кетоновых тел в моче
• СМГ или НМГ (в соответствии с приложением 1);
• определение гликозилированного гемоглобина (HbAlc).
2. Дополнительные диагностические мероприятия на амбулаторном этапе:
• ИФА–определение ICA – антитела к островковым клеткам, GAD65 – антитела к декарбоксилазе глутаминовой кислоты, IA-2, IA-2 β – антитела к тирозин-фосфатазе, IAA – антитела к инсулину; ИФА – определение ТТГ, свободный Т4, антитела к ТПО и ТГ;
• Определение C-пептида в сыворотке крови методом иммунохемилюминесценции;
• УЗИ органов брюшной полости, щитовидной железы;
• Флюорография органов грудной клетки (по показаниям – R-графия).
3. Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:
• определение гликемии натощак и через 2 часа после еды (глюкометром);
• определение кетоновых тел в моче;
• ОАК; ОАМ;
• ЭКГ;
4. Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне):
• Гликемический профиль: натощак и через 2 часа после завтрака, перед обедом и через 2 часа после обеда, перед ужином и через 2 часа после ужина, в 22 –00 часа и в 3 часа ночи
• Биохимический анализ крови: определение общего белка, билирубина, АСТ, АЛТ, креатинина, мочевины, общего ХС и его фракций, триглицеридов, калия, натрия, кальция), расчет СКФ;
• ОАК с лейкоформулой;
• ОАМ; Определение белка в моче; Определение кетоновых тел в моче; Определение МАУ в моче; Определение креатинина в моче, расчет альбумин-креатининового коэффициента;
• Определение гликозилированного гемоглобина (HbAlc)
• СМГ (НМГ);
5. Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне):
• УЗИ органов брюшной полости;
• Определение АЧТВ, МНОПК, РКФ, ТВ, фибриногена в плазме крови;
• Определение чувствительности к противомикробным препаратам выделенных культур;
• Бактериологическое исследование биологического материала на анаэробы;
• Определение газов крови и электролитов крови с добавочными тестами (лактат, глюкоза, карбоксигемоглобин);
• ЭНГ;
• Определение инсулина и антител к инсулину;
• УЗДГ сосудов нижних конечностей;
• ЭхоКГ; Холтеровское мониторирование ЭКГ (24 часа); ЭКГ (в 12 отведениях);
• СМАД (24 часа);
• Рентгенграфия стоп;
• Консультация узких специалистов (гастроэнтеролог, сосудистый хирург, терапевт, кардиолог, нефролог, офтальмолог, невропатолог, анестезиолог-реаниматолог);
6. Мероприятия, проводимые на этапе скорой неотложной помощи:
• Определение уровня гликемии;
• Определение кетоновых тел в моче.
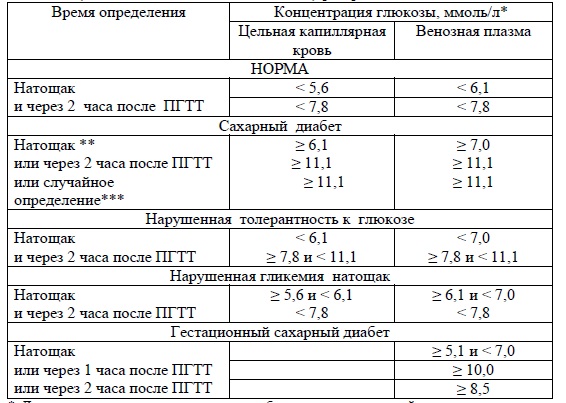
Индивидуализированные по возрасту целевые уровни показателей углеводного обмена у детей и подростков:
| Возрастные группы | Уровень глюкозы плазмы крови, ммоль/л, препрандиальный | Уровень глюкозы плазмы крови, ммоль/л, перед сном/ночью | Уровень HbA1c, % | Рациональные предпосылки |
| Дошкольники (0-6 лет) | 5,5-10,0 | 6,1-11,1 | <8,5, но >7,5 | Высокий риск и подверженность к гипогликемиям |
| Школьники (6-12 лет) | 5,0-10,0 | 5,6-10,0 | <8,5 | Риск гипогликемий и относительно низкий риск развития осложнений до пубертата |
| Подростки и молодые взрослые (13-19 лет) | 5,0-7,2 | 5,0-8,3 | <7,5 | - риск тяжелых гипогликемий -взросление и психологические аспекты -более низкие целевые значения (HbA1c <7,0%) приемлемы, если достигаются без большого риска гипогликемий |
Диабетический кетоацидоз (ДКА) и кетоацидотическая кома ДКА – острая диабетическая декомпенсация обмена веществ, проявляющаяся резким повышением уровня глюкозы и концентрации кетоновых тел в крови, появлением их в моче и развитием метаболического ацидоза, при различной степени нарушения сознания или без нее, требующая экстренной госпитализации больного.
Стадии кетоацидоза:
I стадия кетоацидоза характеризуется появлением общей слабости, нарастанием жажды и полиурии, повышением аппетита и, несмотря на это, потерей веса,
появлением запаха ацетона в выдыхаемом воздухе. Сознание сохранено. Свойственны гипергликемия, гиперкетонемия, кетонурия +, рН 7,25-7,3.
При II стадии (прекома): нарастание указанных симптомов, появляется одышка, аппетит снижается, возможны тошнота, рвота, боли в животе. Появляется сонливость с развитием в последующем сомнолентно-сопорозного состояния. Характерны: гипергликемия, гиперкетонемия, кетонурия + / ++, рН 7,0-7,3.
При III стади и (собственно кома): отмечается утрата сознания, со снижением или выпадением рефлексов, коллапс, олигоанурия, выраженные симптомы дегидратации: (сухость кожи и слизистых (язык «сухой как терка», сухость губ, заеды в углах рта), куссмаулевское дыхание, признаки ДВС-синдрома (холодные и синюшные конечности, кончик носа, ушные раковины). Лабораторные показатели ухудшаются: гипергликемия, гиперкетонемия, кетонурия +++, рН ˂ 7,0.