Врожденные аномалии развития сердца составляют 1-2% от всех органических заболеваний сердца. Врожденные пороки делят на три группы: пороки сердца с уменьшенным легочным кровотоком (тетрада и триада Фалло, изолированный стеноз легочной артерии), пороки сердца с увеличенным легочным кровотоком (дефект межпредсердной перегородки, дефект межжелудочковой перегородки, открытый артериальный проток), пороки сердца с неизмененным легочным кровотоком (коарктация аорты, изолированный стеноз отверстия аорты).
Тетрада Фалло встречается в 2/3 случаев всех пороков («синих») с уменьшенным легочным кровотоком. Характеризуется наличием стеноза отверстия легочного ствола, высоким дефектом межжелудочковой перегородки, смещением вправо (декстропозиция) отверстия аорты, отходящей от обоих желудочков, и вторично развивающейся гипертрофией правого желудочка. Из-за стеноза легочного ствола и декстропозиции аорты часть венозной крови попадает из правого желудочка в систему большого круга кровообращения, что обуславливает недостаточную оксигенацию крови и цианоз.
На рентгенограмме в прямой передней проекции определяется обеднение легочного рисунка, повышение прозрачности легких, уменьшение корней легких. Сердце аортальной конфигурации с несколько приподнятой вверх и закругленной верхушкой вследствие гипертрофии правого желудочка (рис. 24). Восходящая часть аорты расширена и смещена вправо. При рентгеноскопии определяется глубокая пульсация восходящей части аорты и глубокая пульсация правого желудочка, которая преобладает над пульсацией левого желудочка.

Рис..24. Тетрада Фалло.
На ангиокардиограммах контрастное вещество одновременно заполняет легочный ствол и аорту. При УЗИ визуализируется дефект межжелудочковой перегородки, расширенная аорта, утолщение стенки правого желудочка, сужение артериального конуса правого желудочка. Допплерография и магнитно-резонансная ангиокардиография позволяют определить направление и скорость движения крови в камерах сердца и крупных сосудах.
Для исключения лучевой нагрузки на ребенка с врожденным пороком сердца используют УЗИ и МРТ.
Триада Фалло характеризуется стенозом отверстия легочного ствола, дефектом межпредсердной перегородки и вторично развивающейся гипертрофией правого желудочка. При рентгенологическом исследовании определяется увеличение сердца за счет левого предсердия и правых отделов, особенно желудочка, который может выходить на правый контур. Верхушка тени сердца закруглена и приподнята кверху, отмечается постстенотическое расширение легочной артерии и пульсация ее дуги. Легочный рисунок обеднен, корни легких небольшие, пульсация сосудов корня ослаблена. При ангиографии отмечается сброс крови справа налево на уровне предсердий и одновременное их контрастирование, а затем контрастное вещество поступает в оба желудочка.
Нарушение гемодинамики при изолированном стенозе легочного ствола приводит к гипертрофии стенки правого желудочка с последующей дилатацией его полости, затем развивается гипертрофия и дилятация правого предсердия. Больные жалуются на слабость, обмороки, одышку в состоянии покоя. Пульс частый, во II-III межреберьях вдоль левого края грудины выслушивается систолический шум. На рентгенограммах отмечается обедненный легочный рисунок, увеличение правых отделов сердца. С целью верифицикации диагноза УЗИ, МРТ, ангиокардиографию.
Открытый артериальный ( Б оталов) проток встречается чаще других пороков развития. Во внутриутробном периоде развития этот проток соединяет дугу аорты с легочным стволом. После рождения проток облитерируется в течение первых двух лет жизни ребенка, а в 0,1-0,2% случаев он остается открытым. Сбрасывание части крови из большого круга кровообращения в малый через открытый артериальный проток приводит к нарушению кровообращения и недостаточной оксигенации крови в большом круге кровообращения, что проявляется слабостью, быстрой утомляемостью, одышкой, тахикардией, отставанием в физическом развитии. Слева во ІІ-III межреберьях выслушивается типичный систоло-диастолический шум, диастолическое давление снижено.
На рентгенограмме сердце митральной формы, выбухает дуга легочной артерии, корни легких расширены, легочный рисунок усилен (см. рис..25.).



Рис..25. Открытый аортальный проток на рентгенограммах и доплерограмме.
При ангиокардиографии возникает повторное заполнение контрастованой кровью легочной артерии из аорты через 5-6 с после введения контрастного вещества, продолжительная задержка контрастного вещества в малом круге кровообращения, сбрасывание крови из легочного ствола в аорту при развитии высокой легочной гипертензии. Контрастная аортография или контрастная эхокардиография позволяют обнаружить сбрасывание контрастованной крови из аорты в легочной ствол.
Дефект межпредсердной перегородки. При наличии дефекта межпредсердной перегородки кровь сбрасывается из левого предсердия в правое, вследствие чего происходит переполнение кровью правых камер сердца.
При рентгенологическом исследовании отмечаются расширенные, тяжистые корни легких, легочный рисунок усилен. В прямой проекции сердце митральной конфигурации вследствие резкого выпячивания дуги легочного ствола. Верхушка сердца смещена влево расширенным правым желудочком. Дуга правого предсердия увеличена и смещает кверху правый сердечно-сосудистый угол.
При УЗИ определяется увеличение полостей правого предсердия и желудочка, уменьшение левого желудочка, глубокая пульсация обоих желудочков и легочного ствола. С помощью двухмерной эхокардиографии определяют расположение и размеры дефекта межпредсердной перегородки, с помощью доплерографии определяют степень сброса крови из левого предсердия в правое.
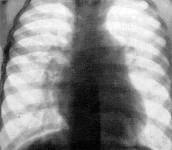


Рис..26. ДМПП на рентгенограмме, ультрасонограмме и доплерограмме.
Возможность проведения катетера из правого предсердия в левое во время катетеризации сердца подтверждает наличие дефекта межпредсердной перегородки.
Дефект межжелудочковой перегородки. Небольшой дефект в мышечной части перегородки не сопровождается нарушением гемодинамики, так как сокращение желудочков во время систолы закрывает дефект. Гемодинамические нарушения при значительном дефекте межжелудочковой перегородки состоят в сбрасывании крови из левого желудочка в правый, вследствие чего происходит переполнение малого круга кровообращения и недостаточное наполнение кровью большого круга кровообращения. Клинически - отставание ребенка в физическом развитии, жалобы на одышку при нагрузке. Объективно определяется бледность кожных покровов, расширение границ сердца вправо, грубый систолический шум на верхушке.
На рентгенограмме корни легких расширенны, усилен легочный рисунок. Сердце митральной формы, увеличены дуги легочного ствола и левого желудочка, который оттесняется правым желудочком; верхушка сердца несколько поднята и закруглена, правая граница тени сердца увеличена за счет увеличенного правого желудочка.
При ангиокардиографии наблюдается поступление контрастного вещества из правого желудочка в левый, а при вентрикулографии - перемещение контрастного вещества из левого желудочка в правый.
При зондировании сердца часто удается провести зонд из правого желудочка в левый.
При УЗИ определяется локализация и размеры дефекта, увеличение полости и толщины стенки правого желудочка, уменьшение размеров левого желудочка.



Рис..27. ДМЖП на рентгенограмме, ультрасонограмме и доплерограмме.
Коарктация аорты - это врожденное сужение (чаще перешейка) аорты от 1 см до 1-2 мм. В левом желудочке и в артериальных ветвях отходящих от аорты до места сужения, питающих верхние отделы туловища, давление повышено, что вызывает компенсаторное развитие коллатералей, расширяются передние и задние межреберные артерии, подкожные артериальные ветви на передней грудной стенке. В артериях, отходящих ниже сужения и питающих нижние отделы туловища, давление снижено, что является причиной гипотрофии нижних отделов тела больного.
На рентгенограммах грудной клетки больных в возрасте после 12 лет определяются узуры нижних краев симметричных III-VI ребер. Сердце аортальной формы, левый желудочек гипертрофирован, его верхушка закруглена и приподнята над диафрагмой.
При рентгеноскопии амплитуда пульсации левого желудочка и восходящей части аорты углублена, нисходящей части аорты - уменьшена.
На аортограмме определяется расширение восходящей аорты, участок стеноза и расширенные межреберные артерии.
На ангиокардиограмме определяется увеличение полостей левых предсердия и желудочка, а также расширение восходящей части аорты и сужение в области стеноза аорты. При УЗИ определяется сужение аорты, усиленная пульсацию аорты и турбулентный поток крови дистальнее сужения. Для диагностики коарктации аорты можно использовать МРТ.
Декстрокардия. Сердце занимает зеркально противоположное положение по отношению к нормальному, располагаясь в правой половине грудной полости. Декстрокардия легко определяется всеми методами лучевого исследования (рис. 28).

Рис..28. Декстрокардия.
Заболевания миокарда
Миокардит - воспалительное заболевание сердечной мышцы, которое возникает вследствие ревматизма, дифтерии, брюшного тифа, другой бактериальной и вирусной инфекций.
Рентгенологически сердце треугольной формы, поперечный размер увеличен. Мышечный тонус сердца снижен, краеобразующие дуги сглажены, плохо дифференцируются. Сократительная способность снижена, пульсация ослаблена, поверхностная, часто аритмичная. При вдохе поперечник сердца уменьшается, при выдохе - увеличивается. С помощью УЗИ, КТ, МРТ можно измерить размеры всех отделов сердца.
Кардиомиопатия - это заболевание сердечной мышцы невоспалительного характера. Причиной развития кардиомиопатии могут быть системные заболевания (системная красная волчанка, хронический алкоголизм, наркомания и т.п.). При кардиомиопатии (см. рис.. 29.) происходит нарушение обмена веществ в миокарде, что приводит к снижению тонической и сократительной функции миокарда, увеличению размеров сердца вследствие утолщения стенки, или расширения полостей, которое сопровождается развитием сердечной недостаточности. Увеличенные размеры сердца могут быть стабильными на протяжении нескольких лет, или могут прогрессировать, вследствие чего развивается относительная недостаточность клапанов сердца.

Рис..29. Кардиомиопатия.
Ишемическая болезнь сердца развивается вследствие нарушения коронарного кровообращения и развития ишемии участка миокарда, который клинически проявляется болью в сердце (стенокардией). Просвет венечных артерий уменьшается из-за атеросклероза или спазма. Проходимость венечных артерий изучают с помощью коронарографии. На коронарограмах определяют локализацию, протяжность, характер стенозов или окклюзий пораженных сосудов (см. рис 12). Перфузионная сцинтиграфия определяет снижение фиксации 210Тl-хлорида в месте поражения сердечной мышцы (см рис.6, а). КТ с контрастированием позволяет локализовать участок ишемизированного миокарда.
Продолжительный спазм склеротически суженных венечных артерий вызывает инфаркт миокарда. Диагноз инфаркта миокарда устанавливается на основе клинической картины, ЭКГ, результатов биохимических исследований и др. Локализацию и распространенность поражения миокарда определяют с помощью УЗИ, МРТ и сцинтиграфии.
Осложнением инфаркта миокарда может быть аневризма сердца, образующаяся в связи с замещением некротизированного участка тонким слоем соединительной ткани. Вследствие внутрисердечного давления тонкий слой образованной соединительной ткани на рентгенограмме выпячивается в виде дополнительной тени в области аневризмы. Характерным рентгеноскопическим признаком аневризмы сердца является парадоксальная пульсация тени выпячивания по отношению к пульсации желудочков, т.е. во время сокращения желудочка происходит расширение тени аневризмы (рис.30).

Рис..30. УЗИ, аневризма левого желудочка.
Внутрижелудочковый тромб, как осложнение инфаркта миокарда, может быть диагностирован УЗИ или МРТ.
Легочное сердце. Затруднение кровообращения в малом круге при заболеваниях легких вызывает гипертрофию и последующую дилятацию сердца, которое называется "легочным". Причиной легочного сердца может быть тромбоэмболия легочной артерии, острая пневмония, вентильный пневмоторакс, туберкулез, эмфизема, пневмосклероз и др.
Рентгенологически острое легочное сердце проявляется расширением корней легких, увеличением размеров правых отделов сердца, расширением верхней полой вены, высоким положением правой половины диафрагмы. На рентгенограмме в прямой проекции для хронического легочного сердца характерно вертикальное положение, митральна форма, малые поперечные размеры, относительно большой размер высоты сердца, выпячивание дуги легочного ствола, увеличение нижней дуги, создаваемое правым желудочком. Относительно малые размеры легочного сердца связаны с недостаточным заполнением его полостей кровью вследствие затрудненного легочного кровообращения.
Уточнению характера изменений полостей и крупных сосудов может способствовать ангиокардиография, УЗИ, КТ и МРТ с контрастированием.
Сердце при гипертонической болезни. При гипертонической болезни увеличивается нагрузка на левый желудочек, в связи с чем развивается гипертрофия желудочка и последующая дилятация его полости.
При рентгенологическом исследовании сердце аортальной формы, талия подчеркнута, дуга левого желудочка выступает влево, верхушка сердца погружена в диафрагму. Тень аорты расширена на всем протяжении. Пульсация контура левого желудочка усилена, глубокая. УЗД, КТ и МРТ позволяют уточнить характер изменений полостей сердца.
Перикардит. Причиной возникновения перикардита может быть ревматизм, туберкулез, пневмония, уремия, инфаркт миокарда, злокачественные опухоли легких и средостения. Различают сухие (фибринозные) и выпотные (экссудативные) перикардиты.
Клиника: одышка, тахикардия, боль в сердце, снижение артериального давления, глухие тоны сердца. При сухом перикардите во ІП-ІУ межреберьях слева от тела грудины выслушивается шум трения перикарда, при выпотном – расширение границ тупости сердца и исчезновение верхушечного толчка.
Сухие перикардиты рентгенологически не определяются. Иногда можно выявить тень утолщенного перикарда в виде полоски вдоль контура сердца толщиной около 2 мм или его обызвествление в виде отдельных комочков кальция, или сплошного обызвествления ("панцирное сердце"). УЗИ, КТ и МРТ позволяют уточнить характер изменений миокарда и перикарда.
Экссудативный перикардит рентгенологически визуализируется при накоплении в полости перикарда не менее 100-150 мл жидкости. Сердце приобретает трапециевидную или шаровидную форму, поперечный размер увеличен, высота сосудистого пучка снижена, краеобразующие дуги не дифференцируются при большом количестве экссудата (рис. 31). Пульсаторные движения сердца ослаблены или отсутствуют, пульсация аорты сохранена.

Рис..31. Перикардит.
С помощью ультразвукового исследования, КТ, МРТ можно выявить небольшое количество жидкости (50 мл) и ее распределение в полости перикарда.
Заболевание сосудов
Из крупных сосудов чаще всего поражается аорта, реже верхняя полая вена и легочный ствол.
При атеросклерозе происходит отложение липидов в стенке сосуда, образование атероматозных бляшек, разрастание соединительной ткани с откложением солей кальция. Склеротические изменения сосудов рентгенологически характеризуются расширением просвета и уплотнением стенки сосуда. На ангиогрммах могут быть обнаружены неровность контуров и краевые дефекты наполнения за счет атероматозных бляшек.
Атеросклероз аорты встречается в пожилом возрасте, поражает чаще брюшную часть, реже - дугу и грудную часть аорты. Рентгенологическими признаками атеросклероза аорты является смещение аорты влево, высокое положение верхнего края дуги, возможно смещение вправо грудной частью аорты трахеи и пищевода. В левой косой проекции определяется увеличение диаметра тени аорты до 5-6 см, расширение аортального окна, иногда признаки обызвествления стенки аорты.
Склероз верхней полой вены сопровождается увеличением ее длины и ширины. При рентгенологическом исследовании в прямой проекции вдоль правого контура сердечно-сосудистой тени определяется интенсивная тень с выпуклым латеральным краем.
Аневризма — локальное расширение сосуда. Аневризмы аорты разделяют на: 1) истинные, когда выпячиваются все три слоя артериальной стенки; 2) ложные, когда разрывается интима и средний слой, а выпячивается только адвентиция; 3) расслаивающиеся, когда формируется пространство между слоями артериальной стенки. Наиболее трудно диагностируются расслаивающиеся аневризмы. Они характеризуются неблагоприятным прогнозом из-за возможности разрыва их стенки. По форме расширений различают цилиндрические, веретенообразные и мешковидные аневризмы (рис. 32.).


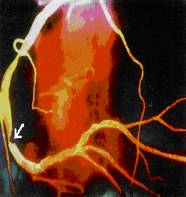
Рис..32. Расширение и сужение сосудов (аневризмы и окклюзия).
Большинство аневризм вызваны атеросклерозом или травмой. Атеросклеротические аневризмы аорты преимущественно бывают в нисходящей части, травматические - в области дуги. Рентгенологически определяется дополнительная тень, широким основанием прилегающая к аорте с четкими ровными контурами. В грудной части может наблюдаться смещение трахеи и контрастированого пищевода вправо, в брюшной - узуры тел позвонков. Рентгенологически определяется выраженная пульсация при отсутствии тромбов в полости аневризмы.
Диагностику аневризм осуществляют УЗИ, КТ, МРТ и аортографией.
При облитерирующем эндартериите происходит сужение преимущественно периферических сосудов. Продолжительный спазм артерий приводит к хронической ишемии тканей, вследствие чего наступает гиперплазия интимы, фиброз адвентиции, дегенеративные изменения нервного аппарата сосудистой стенки. Морфологические изменения создают условия для тромбообразования и облитерации просвета артерии. Характер и распространенность поражения сосудов облитерирующим эндартериитом диагностируют артериографией.