Дифференциальная диагностика туберкулем у детей и подростков нередко встречает затруднение в связи с их рентгенологическим сходством с различными шаровидными образованиями легких.
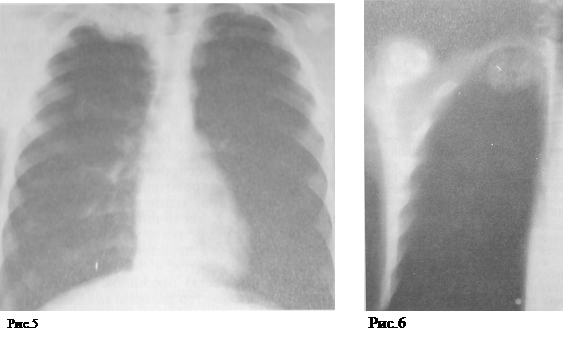
Из большой группы заболеваний легких, рентгенологически имеющих шаровидную форму, у детей и подростков прежде всего следует иметь в виду доброкачественные опухоли, чаще всего это гамартохондрома (доброкачественная опухоль из хрящевой ткани). В анамнезе у больных гамартохондромой отсутствуют указания на туб контакт и перенесенный в прошлом туберкулез; в 2/3 случаев гамартохондрома находится в правом легком, преимущественно в III—VIII сегментах легкого; почти у 1/3больных отмечается нижнедолевая локализация. Туберкулемы же чаще локализуются в I, II, VI, реже IX, X сегментах легких. Гамартохондрома (рис. 5, 6), как правило, представлена одиночным шаровидным или овальной формы образованием, вокруг которого отсутствуют очаговые и интерстициальные изменения. Она имеет резко очерченные и ровные, гладкие или полициклические контуры и содержит единичные или множественные мелкие или крупные известковые, реже костные включения, расположенные в центре опухоли, а порой полностью ее заполняющие. Иногда эти включения напоминают жареные кукурузные зерна. В части случаев в гамартохондроме отсутствуют элементы обызвествления. Крайне редко в гамартохондроме могут образовываться полости распада. При рентгеноконтрастном исследовании при крупных гамартохондромах отмечается раздвигание неизменных бронхов и сосудов. Несмотря на имеющиеся различия в рентгенологической картине, при небольших размерах опухоли иногда приходится прибегать к цитологическому исследованию или оперативному вмешательству. Поводом для этого служит увеличение размеров гемартохондромы или невозможность исключить рак легкого, хотя озлокачествление гемартохондромы происходит крайне редко.
 |
Туберкулему дифференцируют и от других доброкачественных опухолей (аденомы, невриномы и др.). Эти опухоли чаще обнаруживаются у лиц молодого возраста. Это округло-овальные, диаметром от I до 5 см, гомогенные, с четкими и ровными краями образования. Они не содержат включения и полостей распада. Окружающая легочная ткань не изменена. Частая локализация — в средней и нижней долях. При периферической аденоме прилегающие мелкие бронхи оттеснены и как бы огибают ее, иногда при этом определяется несколько расширенная культя сегментарного или субсегментарного бронха (симптом раструба) с четким вогнутым контуром. При ангиопульмонографии отмечается раздвигание мелких сосудов, которые как бы охватывают темь опухоли. При прорастании аденомы в просвет бронха могут возникать кашель, кровохарканье, одышка, температура, признаки сегментарного или долевого ателектаза, так как в 10—15 % случаев аденомы становятся злокачественными.
Периферический рак, как и туберкулема, особенно в начальной фазе, может протекать бессимптомно или с незначительными функциональными расстройствами и местными симптомами. По мере прогрессирования болезни выявляются общие признаки: кашель, кровохарканье, одышка, лихорадка, утомляемость, похудание, одинаковые физические изменения, повышенная СОЭ, увеличение уровня α2- и γ-глобулинов в сыворотке крови. Больные туберкулезом нередко указывают на перенесенный в прошлом плеврит, на более частый контакт с бактериовыделителем. Мокрота у них обычно слизистая, иногда с примесью прожилок или комочков крови. Различны частота и характер болевого синдрома при этих заболеваниях. При раке боли в груди встречаются в 2,5 раза чаще, чем при туберкулеме; они упорные, постепенно нарастают, не связаны с фазой дыхания, не поддаются анальгетикам. Нередко эти боли сочетаются с болями в костях и суставах, по ходу нервных стволов. У 20 % больных уже в начальных фазах рака отмечается гипертрофическая остеоартропатия в виде утолщения и склероза трубчатых костей и колбовидного утолщения ногтевых фаланг по типу «барабанных палочек». У мужчин может появиться гинекомастия. Эти феномены связывают с повышенным образованием эстрогенов у больных раком легкого. Характерно, что оба симптома исчезают после оперативного удаления раковой опухоли.
В отличие от туберкулеза при раке легкого может быть обнаружен синдром повышенной секреции АКТГ, что клинически проявляется не только выраженной мышечной слабостью, но и отеками, а также признаками, характерными для болезни Иценко—Кушинга. Возникновение этого состояния обусловлено увеличенной секрецией опухолью легких АКТГ или АКТГ-подобного вещества. Раковая опухоль может выделять антидиуретический гормон и вещество, близкое паращитовидному гормону. Такие нарушения метаболизма не отмечаются при туберкулеме легких.
Физические изменения в легких в начальной фазе рака и туберкулеме выражены незначительно или отсутствуют. Они появляются по мере прогрессирования болезни, причем при раке притупление перкуторного звука над областью поражения носит более выраженный характер. При прогрессировании опухоли нередко возникают симптомы сдавления крупных сосудов, ателектаз, параканкрозная пневмония, что не характерно для туберкулемы. При рентгенологическом исследовании можно установить частую локализацию рака не только в верхних, но и в нижних долях легких. В верхней доле он нередко находится в I, II, VI сегментах. Маленькие периферические раковые опухоли обычно имеют неправильную полигональную форму, а узлы 1,5—2 см в диаметре — неправильную округлую, бугристую или правильную овально-шаровидную форму. Структура ракового узла чаще однородная, и в отличие от туберкулемы вкрапления извести в нем встречаются крайне редко. Контуры опухоли обычно бывают ясными, но нечеткими, тяжистыми и волнистыми. Иногда по контуру опухолевого узла определяется «вырезка» — симптом Риглера. При росте опухоли на томограммах удается обнаружить, что тень как бы состоит из нескольких слившихся узлов _ симптом многоузловатости; встречается у 50—60 % больных. Легочная ткань, окружающая опухоль, не изменена, но у части больных есть признаки эмфиземы, гиповентиляции или ателектаза отдельных субсегментов легкого. Нередко от опухоли в легочную ткань отходят линейные тени (В-линии Керли), обусловленные лимфогенным распространением опухолевого процесса. Часто определяется «дорожка» к корню легкого за счет перибронхиального и периваскулярного лимфангита. У 10—13 % больных образуются крупные полости — кавернозная форма рака. Мелкие полости постепенно объединяются и превращаются в единую полость, которая имеет неправильные очертания и обычно содержит большое количество жидкости. Наружные контуры распавшегося периферического рака сохраняют характерные для него признаки, а стенка остается довольно толстой (более5 см). При этом в окружающей легочной ткани нет очагов обсеменения. К важным диагностическим признакам прогрессирования раковой опухоли относятся появление метастазов в лимфатических узлах корня (увеличение корня), развитие плеврита, прорастание тканей грудной стенки.
При бронхоскопии у большинства больных периферическим раком не удается обнаружить патологических изменений из-за недоступности осмотру субсегментарных и средних бронхов. У больных туберкулезом нередко выявляется специфический эндобронхит. При бронхографии у больных раком удается обнаружить признаки культи (ампутации) бронха в зоне опухоли, деструкцию и неравномерное сужение мелких бронхов. При опухолях больших размеров Могут наблюдаться оттеснение и смешение соседних бронхов. При ангионульмонографии характерно обеднение сосудов вокруг опухали или симптом культи на границе с нею. У половины больных раком легких в мокроте (промывных водах бронхов) при цитологическом исследовании находит опухолевидные клетки, а у 1/3 больных — эритроциты (микрогемопноэ) в нативном мазке. Процент находок увеличивается после раздражающих содово-солевых аэрозолей. Обращают на себя внимание некоторые различия в гемограмме — тенденция к лейкоцитозу, лимфопении и анемии при раке и к лимфоцитозу при туберкулеме. У 1/3больных раком отмечается отрицательная туберкулиновая "проба с 2 ТЕ. У больных туберкулезом реакция Манту с 2 ТЕ, как правило, положительная. Однако даже с помощью всех указанных методов исследования не всегда удается дифференцировать периферический рак и туберкулему легких. При расположении шаровидной тени в кортикальных отделах легкого эффективным диагностическим способом является игловая биопсия легкого. При отрицательных результатах всех этих методов исследования или невозможности применить их по каким-либо причинам следует прибегать к торакотомии с экспресс-биопсией резецированного участка.
Необходимо отметить, что весь объем диагностических приемов должен выполняться в ограниченные сроки. В связи с этим применение туберкулостатических средств как метода дифференциальной диагностики ex juvantibus не оправдано. При такой тактике могут быть упущены возможности для эффективного хирургического вмешательства при периферическом раке легкого.
У детей и подростков нередко синдром округлой тени в легких требует проведения дифференциальной диагностики между туберкулемой и заполненными кистами легких, которые могут быть врожденными, приобретенными и паразитарными.
Лечение туберкулем
Лечение больных туберкулемами у детей и подростков строится на общих принципах комплексной терапии. Химиотерапия проводится сочетанием препаратов и средств, повышающих проницаемость тканей. В период химиотерапии следует определить необходимость хирургического лечения. Операция показана больным:
▲ с крупными туберкулемами (4 см и более);
▲ при сохранении распада и бактериовыделения через 4— 6 мес. терапии;
▲ при затруднении дифференциации туберкулемы и опухоли легкого.
У подростков хирургическое лечение проводится не ранее 1 года от начала лечения специфическими препаратами.
Всё изложенное выше иллюстрирует следующее клиническое наблюдение.
Подросток 15 лет. Заболевание выявлено при плановой флюорографии. Жалоб нет. БЦЖ в роддоме, рубчик 5 мм. Инфицирован с 7 лет, получил 3-месячный курс превентивного лечения, в дальнейшем фтизиатром не наблюдался. При осмотре: степень питания удовлетворительная, лимфатические узлы не увеличены, со стороны внутренних органов - без особенностей. Общие анализы крови и мочи в пределах возрастных норм. Проба Манту с 2 ТЕ — папула 18 мм. Проба с АТР – 10 мм. На рентгенотомограммах (см. рис. 1, 2): слева в VI сегменте определяется участок затемнения средней интенсивности, округлой формы размерами 2x2,5 см, с четкими контурами, негомогенной структуры с просветлением у медиального края. Корни легких не увеличены, структурны. Диагноз: туберкулема SV1 левого легкого в фазе распада. Получил комплексное лечение: после консервативной терапии проведено хирургическое лечение (резекция SV1) с последующим выздоровлением.