Варикозная болезнь - наиболее распространенная венозная патология, клинические проявления которой хорошо известны и достаточно специфичны. Одним из условий успешной ультразвуковой диагностики этого заболевания, помимо знания анатомии и симптоматики, служит понимание механизмов патологической трансформации вен. В основе этого процесса лежит наследственный дефект фибриллярных компонентов сосудистой стенки, приводящий к снижению ее упруго-эластических свойств. На этом фоне объемная перегрузка подкожного венозного русла, перманентное или кратковременное повышение внутрисосудистого давления, обусловленное физическими или статическими нагрузками, приводят к появлению пластической (необратимой) деформации венозной стенки. Эта деформация, прогрессирующая с течением времени, возникает в первую очередь на участках вен, стенка которых испытывает наибольшее внутреннее напряжение. Как известно из курса нормальной физиологии, чем больше диаметр сосуда и тоньше его стенка, тем большее напряжение в ней вызывает внутрисосудистое давление. Таким образом, наиболее подвержены деформации участки вены, окружающие клапанный аппарат, поскольку именно в этом месте вена имеет относительно наибольший диаметр. Более того, наибольшим колебаниям внутри-сосудистого давления подвержены участки подкожных вен, непосредственно сообщающиеся с глубокими венами, где и формируются эти колебания, - приустьевые отделы и остиальные клапаны. Однако деформация венозной стенки может произойти в любом другом удаленном от соустья с глубокими венами месте, где внутрисосудистое давление вызвало запредельное ее напряжение.
Необратимое изменение строения вены в проекции клапана ведет к нарушению его функции и появлению патологических вено-венозных рефлюксов. Их обнаружение в процессе клинического и ультразвукового обследования пациентов во многом определяет хирургическую тактику. Отсутствие клинически значимых рефлюксов при варикозной болезни нижних конечностей позволяет ограничиться малоинвазивными манипуляциями. Обнаружение патологического сброса крови через перфорантные вены, сафено-феморальное или сафено-поплитеальное соустья, как правило, диктует необходимость хирургического вмешательства. Кроме того, для выбора способа оперативного лечения большое значение имеют диаметр пораженных венозных стволов и анатомические особенности венозного русла. Так, например, умеренное равномерное расширение ствола большой подкожной вены позволяет провести эндовазальную лазерную коагуляцию, диаметр пораженного венозного ствола свыше 1,5 см заставляет отказаться от этого малотравматичного вмешательства в пользу традиционного удаления с помощью зонда. Вся указанная диагностическая информация может и должна быть предоставлена хирургу специалистом лучевой диагностики.
|
|
Обследование пациента с варикозной болезнью нижних конечностей проводится в определенной последовательности, которая позволяет оценить состояние сафено-феморального и сафено-поплитеального соустья, стволов подкожных вен, зон перфорантного сброса и глубоких вен. Этот базисный, обязательный объем сканирования должен быть дополнен исследованием интересующих хирурга участков конечности при нетипичной локализации варикозно расширенных вен и участков измененной трофики кожи при несоответствии клинических проявлений и результатов диагностического поиска.
|
|
ОБСЛЕДОВАНИЕ СИСТЕМЫБОЛЬШОЙ ПОДКОЖНОЙ ВЕНЫ
Обследуя любое соустье подкожных и глубоких вен, в первую очередь оценивают состоятельность его клапанного аппарата, для чего проводят функциональные пробы с натуживанием (Вальсальвы) либо мануальную компрессию мышечных массивов конечности. Несостоятельность клапанов определяют с помощью допплеровских методов исследования, в основном путем цветового картирования кровотока. Рефлюкс крови проявляется сменой цветовой гаммы потока крови, говорящей о его обратном направлении. Следует помнить, что параметры цветового допплеровского исследования должны быть максимально адаптированы к условиям кровотока в венозной системе - значения скоростной шкалы 6-8 см/с. В случае импульсного допплеров-ского исследования о рефлюксе говорит смена направления тока крови на противоположный, длящийся более 2 с. При использовании этой методики контрольный объем на экране прибора должен быть выставлен несколько дистальнее створок закрытого клапана или места его предполагаемого расположения. Обычно рефлюкс может быть выявлен в положении пациента лежа, при сомнительных результатах исследование с проведением функциональных проб должно быть повторено в вертикальной позиции больного.
Ультразвуковое обследование больных с подозрением на варикозную болезнь начинают со сканирования сафено-феморального соустья. Это наиболее проксимальный и гемодинамически значимый участок подкожного венного русла нижней конечности. Несостоятельность остиального клапана в устье v. saphena magna (рис. 6.1) чаще всего встречается при варикозной трансформации поверхностных вен. После выявления его недостаточности на следующем этапе обследования необходимо определить структурные особенности данного венозного сегмента как места потенциального проведения хирургического вмешательства.
|
|
В типичных случаях проксимальный отдел большой подкожной вены проецируется по биссектрисе угла, образованного бедренной артерией и паховой складкой (см. рис. 2.18), и при ультразвуковом исследовании этот венозный сегмент имеет характерный вид. Изредка встречаются случаи аномального впадения большой подкожной вены в общую бедренную вену. К ним можно отнести расположение сафено-феморального соустья на латеральной стенке общей бедренной вены, перед впадением в которую большая подкожная вена спереди огибает общую бедренную артерию (рис. 6.2, 6.3).
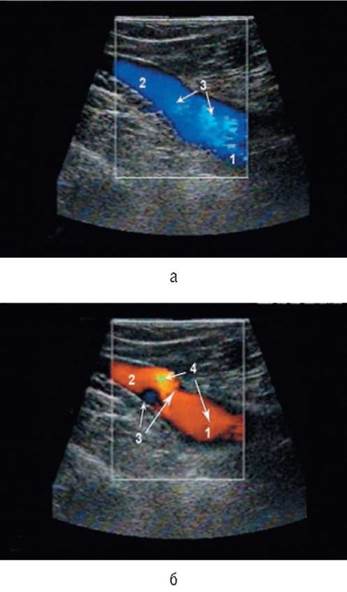
Рис 6.1. Выявление несостоятельности остиального клапана большой подкожной вены при проведении пробы Вальсальвы (сканирование в режиме цветового картирования кровотока): а - исходное состояние: 1 - общая бедренная вена; 2 - большая подкожная вена; 3 - антеградный кровоток; б - при проведении пробы Вальсальвы: 1 - общая бедренная вена; 2 - большая подкожная вена; 3 - зона остиального клапана большой подкожной вены; 4 - ретроградный кровоток
Другим, еще более редким вариантом представляется расположение приустьевого отдела большой подкожной вены между поверхностной и глубокой артериями бедра (см. рис. 2.26, 6.4). Встречаются также случаи формирования соустья большой подкожной вены с поверхностной бедренной или наружной подвздошной веной.
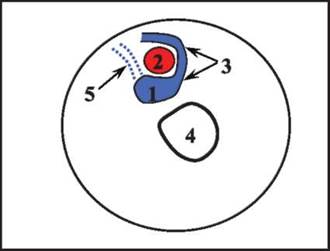
Рис. 6.2. Вариант формирования сафено-феморального соустья (схема): 1 - общая бедренная вена; 2 - общая бедренная артерия; 3 - проксимальный отдел большой подкожной вены и сафено-феморальное соустье; 4 - бедренная кость; 5 - наиболее часто встречающееся расположение сафено-феморального соустья
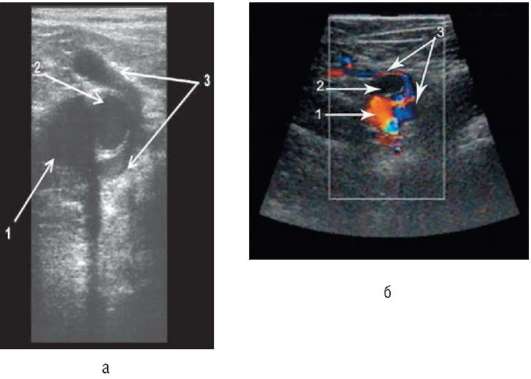
Рис. 6.3. Вариант формирования сафено-феморального соустья (а - сканирование в В-режиме, б - сканирование в режиме цветового картирования кровотока): 1 - общая бедренная вена; 2 - общая бедренная артерия; 3 - проксимальный отдел большой подкожной вены и сафено-феморальное соустье
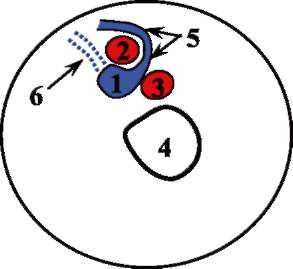
Рис. 6.4. Вариант формирования сафено-феморального соустья (схема): 1 - общая бедренная вена; 2 - общая бедренная артерия; 3 - глубокая артерия бедра; 4 - бедренная кость; 5 - проксимальный отдел большой подкожной вены и сафено-феморальное соустье; 6 - наиболее часто встречающееся расположение сафено-феморального соустья
В условиях выраженной несостоятельности остиального клапана в приустьевом отделе большой подкожной вены возможно формирование крупных вариксов, которые иногда можно с полным правом назвать «венозной аневризмой» (рис. 6.5). Как видно из приведенных сведений, в строении сафено-феморального соустья существует множество вариантов, недооценка которых может крайне усложнить ход оперативного вмешательства и иметь негативные последствия для пациента. Точная информация об особенностях строения этого отдела венозного русла позволяет хирургу предвидеть технические трудности во время проведения оперативного вмешательства и избегать неправильных действий, предотвращая тем самым развитие рецидива варикозной болезни в дальнейшем.
При обследовании сафено-феморального соустья необходимо обращать внимание на особенности развития приустьевых притоков большой подкожной вены. Одним из частых вариантов служит впадение верхнего притока большой подкожной вены - наружной надчревной вены (v. epigastrica superfacialis) либо отдельным стволом в общую бедренную вену тотчас выше основного соустья, либо непосредственно в соустье дистальнее остиального клапана.
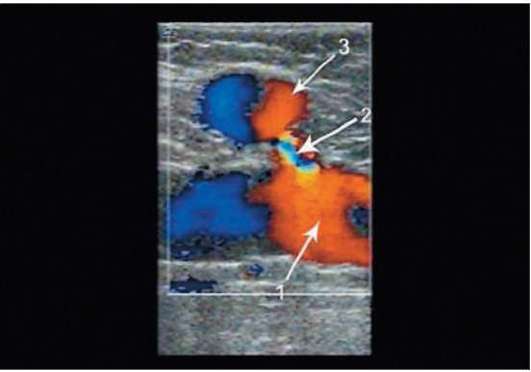
Рис. 6.5. Приустьевой варикс большой подкожной вены (сканирование в режиме цветового картирования кровотока): 1 - общая бедренная вена; 2 - сафено-феморальное соустье; 3 - приустьевой варикс большой подкожной вены
Изучая проксимальный отдел большой подкожной вены, возможно выявление распространения рефлюкса крови через клапан не на ствол большой подкожной вены, а на передний ее приток. В этом случае диаметр притока в несколько раз может превышать просвет главного подкожного венозного ствола (рис. 6.6, 6.7). Во время оперативного вмешательства хирург, зная об этом, не остановится на выделении и перевязке лишь резко дилатированного переднего притока, приняв его за ствол, а методично выделит и перевяжет все подкожные вены, формирующие сафено-феморальное соустье. В противном случае рецидив варикозной болезни неизбежен.
После обследования приустьевого отдела необходимо определить особенности строения большой подкожной вены и ее притоков на бедре. Ствол подкожной вены, в отличие от притоков, всегда залегает в расщеплении поверхностной фасции бедра и голени, т. е. в собственном фасциальном футляре (рис. 6.8). В режиме поперечного сканирования изображение этих структур описывается как симптом «глаз фараона».
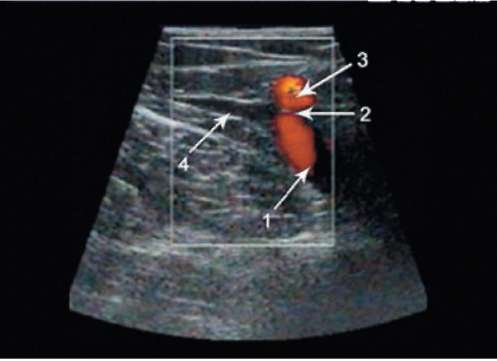
Рис. 6.6. Рефлюкс крови через несостоятельный остиальный клапан по ходу переднего притока большой подкожной вены при проведении пробы Валь-сальвы (сканирование в режиме цветового картирования кровотока): 1 - общая бедренная вена; 2 - сафено-феморальное соустье; 3 - ретроградный кровоток по переднему притоку большой подкожной вены; 4 - ствол большой подкожной вены
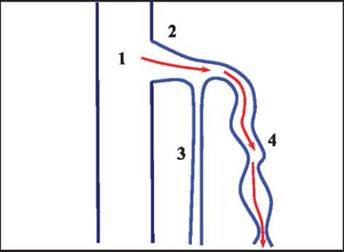
Рис. 6.7. Рефлюкс крови через несостоятельный остиальный клапан по ходу переднего притока большой подкожной вены (схема): 1 - общая бедренная вена; 2 - сафено-феморальное соустье; 3 - ствол большой подкожной вены; 4 - ретроградный кровоток по переднему притоку большой подкожной вены (красные стрелки)
Иногда, как правило, в верхних отделах бедра возможно наличие двух рядом расположенных стволов большой подкожной вены (рис. 6.9), один из которых обычно является продолжением переднего или медиального ее притока. Изредка встречается варикозная трансформация ствола на бедре при наличии состоятельного остиального клапана. Это может быть следствием объемной перегрузки подкожных вен бедра при несостоятельности перфорантных вен Додда и Гюнтера (см.ниже), при формировании сообщения с венами промежности, венами половой губы и круглой связки матки, когда на фоне гипертензии в бассейне внутренней подвздошной вены появляется их несостоятельность, при несостоятельности сафено-поплитеального соустья и распространении патологического кровотока на большую подкожную вену через вену Джиакомини (см. ниже).

Рис. 6.8. Расположение ствола большой подкожной вены между листками поверхностной фасции бедра (поперечное сканирование в В-режиме): 1 - ствол большой подкожной вены; 2 - листки поверхностной фасции бедра, образующие фасциальный футляр
Важными характеристиками v. saphena magna являются ее диаметр на протяжении конечности и состояние клапанного аппарата. В подавляющем большинстве случаев (не менее чем в 85% наблюдений) ствол большой подкожной вены расширен только на бедре и верхней трети голени до места впадения крупного притока (вены Леонардо), в которую дренируются перфорантные вены. Ниже этого места на голени он обычно имеет крайне незначительный диаметр (рис. 6.10), и клапаны его достаточны.
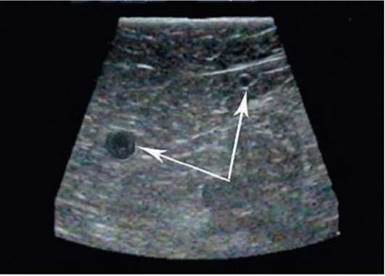
Рис. 6.9. Удвоение ствола большой подкожной вены в верхней трети бедра (поперечное сканирование в В-режиме). Стрелками указаны стволы большой подкожной вены, расположенные в расщеплении поверхностной фасции
Имея подобную информацию, хирург во время оперативного вмешательства может определить оптимальный объем флебэктомии, сохраняя неизмененный участок подкожной венозной магистрали.

Рис. 6.10. Разница в диаметрах ствола большой подкожной вены и одного из ее притоков (поперечное сканирование в В-режиме): 1 - ствол большой подкожной вены; 2 - приток большой подкожной вены
ВЫЯВЛЕНИЕ НЕСОСТОЯТЕЛЬНЫХ ПЕРФОРАНТНЫХ ВЕН
Большая подкожная вена, помимо сафено-феморального соустья, может сообщаться на бедре с другими глубокими венами - поверхностной бедренной или с мышечными венами посредством перфорантных вен Додда и Гюнтера, расположенных соответственно в средней и нижней трети медиальной поверхности бедра (см. рис. 2.16, 6.11). Крайне редко мы наблюдали перфорантные вены в верхней трети бедра, сообщающие притоки или ствол большой подкожной вены с проксимальным отделом поверхностной бедренной либо общей бедренной веной.
Необходимое условие успешного проведения оперативного вмешательства - выявление всех гемодинамически значимых соустий подкожных и глубоких вен. Перфоранты Додда и Гюнтера в ряде случаев служат основными источниками вено-венозного рефлюкса на бедре при состоятельном остиальном клапане (рис. 6.12). В таких ситуациях удаление ствола большой подкожной вены практически всегда ликвидирует патологический рефлюкс, но перфорантные вены, которые «отрываются» во время операции, могут послужить причиной образования значительных гематом. Вот почему перед флебэктомией перфоранты должны быть лигированы, для чего необходимо их дооперационное обнаружение.
Кроме того, иногда притоки большой подкожной вены помимо сообщения со стволом непосредственно анасто-мозируют с глубокими венами бедра (рис. 6.13). Подобные особенности анатомического строения чреваты сохранением патологического рефлюкса после удаления большой подкожной вены и ее измененных притоков на бедре, что неизбежно приводит к развитию рецидива варикозной болезни в отдаленном периоде.
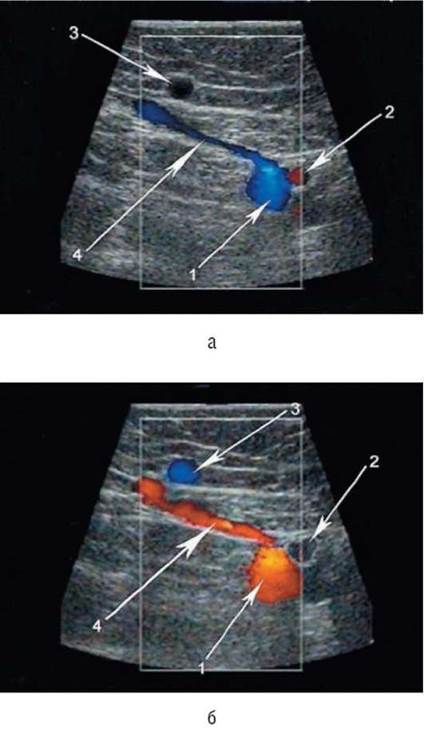
Рис. 6.11. Выявление несостоятельности клапанов перфорантной вены Додда (сканирование в цветовом допплеровском режиме): а - исходное состояние: 1 - поверхностная бедренная вена; 2 - поверхностная бедренная артерия; 3 - ствол большой подкожной вены; 4 - антеградный кровоток по пер-форанту Додда; б - при проведении пробы Вальсальвы: 1 - поверхностная бедренная вена; 2 - поверхностная бедренная артерия; 3 - ствол большой подкожной вены; 4 - ретроградный кровоток по перфоранту Додда
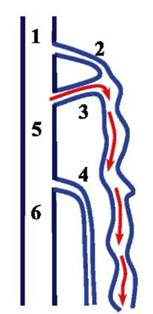
Рис. 6.12. Вено-венозный рефлюкс по перфорантной вене Додда (схема): 1 - общая бедренная вена; 2 - большая подкожная вена и сафено-феморальное соустье; 3 - перфорантная вена Додда (красными стрелками обозначено распространение вено-венозного рефлюкса); 4 - малая подкожная вена; 5 - поверхностная бедренная вена; 6 - подколенная вена
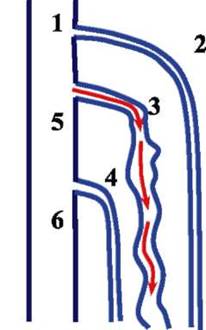
Рис. 6.13. Вариант формирования вено-венозного рефлюкса по перфорантной вене Додда (схема): 1 - общая бедренная вена; 2 - большая подкожная вена и сафено-феморальное соустье; 3 - перфорантная вена Додда (красными стрелками обозначено распространение вено-венозного рефлюкса); 4 - малая подкожная вена; 5 - поверхностная бедренная вена; 6 - подколенная вена
На голени перфоранты соединяют с глубокими венами, как правило, не ствол подкожной вены, а его задний приток - вену Леонардо (см. рис. 2.15). Выявление перфо-рантного сброса на голени - непростой и очень ответственный этап исследования. Периодическая компрессия мышц голени, стимулирующая кровоток в глубоких и подкожных венах, позволяет локализовать перфорантную вену и выявить ретроградный кровоток в ней на высоте проведения этой пробы (рис. 6.14). Следует, однако, оговориться, что нечасто при этом удается достоверно выявить рефлюкс по перфо-рантной вене как в горизонтальном, так и в вертикальном положении. Мы при проведении исследований отмечаем для хирургической коррекции префорантные вены, которые сообщают глубокую систему с варикозно трансформированными подкожными притоками, особенно если наибольшая деформация этого притока приходится на надфасциальную часть перфоранта.
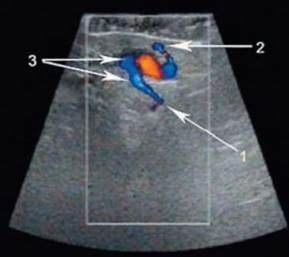
Рис. 6.14. Выявление несостоятельности перфорантной вены Коккетта при проведении компрессионной пробы (сканирование в цветовом допплеровском режиме): 1 - задние большеберцовые вены; 2 - приток большой подкожной вены; 3 - ретроградный кровоток по перфорантной вене
Наиболее детально обследуют медиальную и переднемедиальную поверхности голени как места наиболее частой локализации несостоятельных перфорантных вен (см. рис. 2.16)
Коккетта (в нижней трети голени), Шермана (в средней трети) и Бойда (в верхней). Также необходимо обнаружить перфорантный сброс в других отделах голени - на заднела-теральной ее поверхности в нижней части достаточно часто локализуются перфорантные вены Басси при несостоятельности которых (наряду с недостаточностью перфорантных вен Коккетта) формируются циркулярные трофические изменения тканей. Интересно, что все эти перфорантные вены расположены вдоль линий, соответствующих проекции на медиальную и латеральную поверхность голени переднего края икроножной мышцы.
Наиболее информативно исследование перфорантного сброса в вертикальном положении больного. Это объясняется существенным повышением венозного давления за счет гидростатического компонента. Сканирование в такой позиции по ходу варикозно трансформированных вен, нередко расположенных в местах их нетипичной локализации, т.е. относительно на большом расстоянии от места расположения систем большой и малой подкожных вен, практически всегда приводит к обнаружению несостоятельных перфорантов. Не представляются казуистикой подобные находки на задней поверхности бедра и латеральной поверхности голени. Еще раз напомним, что максимально полное обнаружение несостоятельных перфорантных вен - одно из основных условий предотвращения рецидива варикозной болезни после хирургического вмешательства.
ИССЛЕДОВАНИЕ МАЛОЙ ПОДКОЖНОЙ ВЕНЫ
Особое внимание следует уделять исследованию малой подкожной вены. Оно должно быть рутинным при проведении каждого ангиосканирования, тем более при варикозной болезни. Локализация сафено-поплитеального соустья гораздо более вариабельна по сравнению с сафено-феморальным (рис. 6.15, см. также рис. 2.17).
Поэтому первым этапом обследования служит выявление соустья с глубокими венами, уровня его расположения по отношению к подколенной ямке, положения соустья
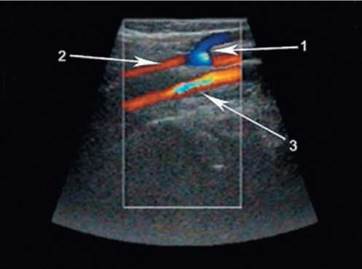
Рис. 6.15. Слияние малой подкожной вены с одной из суральных вен (сканирование в цветовом допплеровском режиме): 1 - малая подкожная вена; 2 - суральная вена; 3 - подколенная вена
относительно стенок глубокой венозной магистрали. Несомненно, чаще всего малая подкожная вена впадает в подколенную вену, но почти в трети случаев она дренируется в бедренную вену на высоте от 8 до 20 см от щели коленного сустава. Иногда v. saphena parva не имеет прямого сообщения с глубокими венами, а впадает в приток большой подкожной вены - вену Джиакомини или в систему ягодичных вен. Точная локализация сафено-поплитеального соустья впоследствии позволяет избежать неожиданных неприятностей во время оперативного вмешательства. Слияние малой подкожной вены с одной из суральных вен может повлечь нежелательную перевязку последней во время операции. Формирование соустья малой подкожной вены с поверхностной бедренной или мышечными венами бедра требует выбора совершенно иного, нетипичного оперативного доступа.
Выявление рефлюкса крови через остиальный клапан малой подкожной вены проводится обычно в положении больного на животе путем мануальной компрессии мышц задней части бедра в нижней его трети. Иногда можно использовать пробу Вальсальвы, когда имеет место клапанная недостаточность поверхностной бедренной вены на всем протяжении. Регургитирующая струя крови видна в стволе малой подкожной вены чуть дистальнее сафено-поплитеального соустья (см. рис. 6.16). Но следует помнить, что в ряде случаев за проявление клапанной несостоятельности ошибочно принимают обратный ток крови по вене Джиакомини в ствол v. saphena parva при проведении мануальной компрессии.
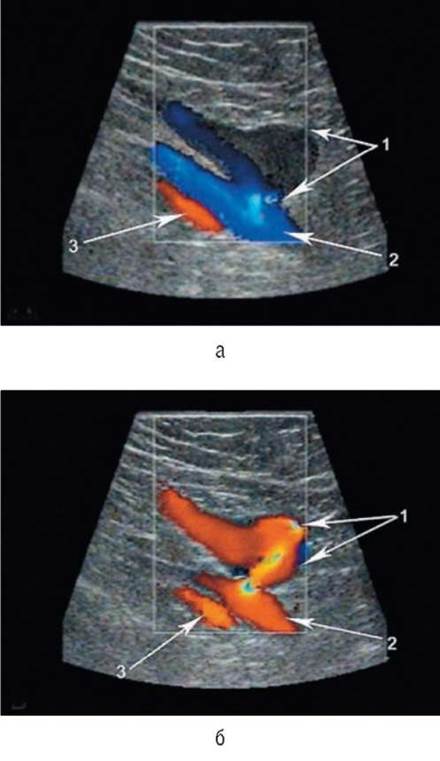
Рис. 6.16. Выявление несостоятельности остиального клапана малой подкожной вены (сканирование вдоль оси сосуда в режиме цветового картирования кровотока): а - исходное состояние: 1 - малая подкожная вена с приустьевым вариксом и антеградным кровотоком в ней; 2 - подколенная вена; 3 - подколенная артерия; б - во время проведения мануальной компрессии мышц голени: 1 - малая подкожная вена с ретроградным кровотоком в ней; 2 - подколенная вена; 3 - подколенная артерия
Всегда необходимо обследовать ствол малой подкожной вены на всем ее протяжении. Он, как и ствол большой подкожной вены, лежит в расщеплении поверхностной фасции голени в углублении между головками икроножной мышцы. Определение диаметра v. saphena parva и состояния ее клапанного аппарата имеет значение в планировании объема и способа ее удаления. Большое значение имеет поиск несостоятельных перфорантных вен, соединяющих ствол или притоки малой подкожной вены с мышечными венами голени, которые могут тоже быть причиной патологического ее расширения при состоятельном приустьевом клапане.
Следует отметить особенности некоторых ветвей малой подкожной вены. Так, ее верхний приток - вена Джиако-мини, по существу, представляет собой анастомоз с большой подкожной веной и часто при клапанной несостоятельности последней способствует распространению рефлюкса крови на ствол малой подкожной вены и ее расширению при состоятельном остиальном клапане (рис. 6.17).
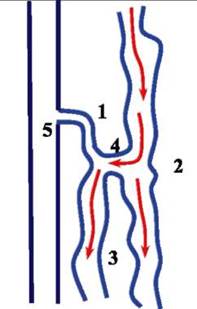
Рис. 6.17. Схема развития варикозной трансформации ствола малой подкожной вены при состоятельном остиальном клапане (красными стрелками показано направление ретроградного кровотока): 1 - неизмененный ствол малой подкожной вены до слияния с притоком, соединяющим ее с большой подкожной веной; 2 - варикозно трансформированная большая подкожная вена; 3 - варикозно трансформированный участок ствола большой подкожной вены; 4 - анастомоз большой и малой подкожных вен; 5 - подколенная вена
В редких случаях рефлюкс через несостоятельный приустьевой клапан малой подкожной вены распространяется не на ее ствол, а через вену Джиакомини (рис. 6.18) на ствол большой подкожной вены на бедре, что вызывает его расширение при состоятельном остиальном клапане в сафе-но-феморальном соустье (рис. 6.19).
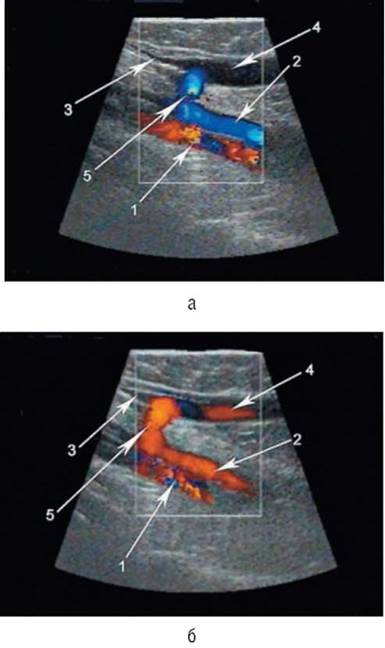
Рис. 6.18. Выявление несостоятельности остиального клапана малой подкожной вены с рефлюксом крови по вене Джиакомини (сканирование вдоль оси сосуда в режиме цветового картирования кровотока): а - до проведения мануальной компрессии бедра: 1 - подколенная артерия; 2 - подколенная вена; 3 - ствол малой подкожной вены; 4 - вена Джиакомини; 5 - ости-альный клапан малой подкожной вены; б - при проведении мануальной компрессии бедра: 1 - подколенная артерия; 2 - подколенная вена; 3 - ствол малой подкожной вены; 4 - вена Джиакомини и ретроградный кровоток по ней; 5 - остиальный клапан малой подкожной вены
Аналогичные ситуации отмечаются при наличии перетоков между подкожными венами на голени. Выяснение всех подобных анатомических вариантов помогает в каждом конкретном случае определить необходимый объем оперативного вмешательства с тем, чтобы полностью устранить источники патологических вено-венозных рефлюксов.
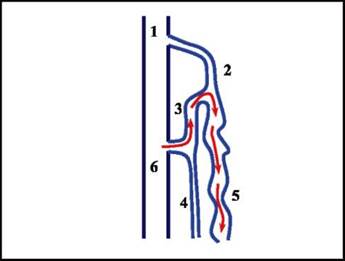
Рис. 6.19. Схема развития варикозной трансформации ствола большой подкожной вены при состоятельном остиальном клапане (красными стрелками показано направление ретроградного кровотока): 1 - общая бедренная вена; 2 - неизмененный участок ствола большой подкожной вены; 3 - вена Джиакомини и ретроградный кровоток по ней; 4 - неизмененный ствол малой подкожной вены; 5 - измененный участок ствола большой подкожной вены ниже впадения вены Джиакомини; 6 - подколенная вена
ОЦЕНКА СОСТОЯНИЯ ГЛУБОКИХ ВЕН
На первый взгляд исследование глубоких вен при варикозной болезни лишено какого-либо смысла: зачем тратить время и силы лучевого диагноста на расширение диагностического поиска, если поражены поверхностные и перфорантные вены? Между тем оно имеет совершенно определенные задачи и характерные особенности. Основной задачей служит оценка состояния этого участка сосудистого русла и его возможного влияния на возникновение варикозного синдрома. Иными словами, она заключается в проведении дифференциальной диагностики хронических заболеваний венозной системы нижних конечностей: варикозной болезни, первичной клапанной недостаточности глубоких вен, посттромботического синдрома, врожденной дисплазии. Кроме того, опыт показывает, что в некоторых случаях плановое ультразвуковое исследование, выполняемое перед операцией у больных с варикозной болезнью, выявляет бессимптомный тромбоз глубоких вен. Подобная находка коренным образом сказывается на лечебной тактике: хирургическое вмешательство приходится откладывать и проводить активное лечение обнаруженного острого флебо-тромбоза.
Постараемся осветить вопрос о роли глубокого венозного рефлюкса в генезе варикозной болезни. Этот вопрос не так прост, как это может показаться читателю не знакомому с научной литературой прошлого, двадцатого, столетия. Основываясь на данных рентгеноконтрастных исследований, целый ряд авторов провозглашал клапанную недостаточность глубоких вен (в первую очередь - бедренной вены) наиболее значимой причиной развития гипертензии венозного русла и возникновения варикозного синдрома. Действительно, при введении под давлением в общую бедренную вену рентгеноконтрастного препарата на высоте пробы Вальсальвы достаточно часто визуализировались дистально расположенные глубокие венозные сосуды. Этот факт послужил основанием для широкого внедрения в хирургическую практику методов устранения рефлюкса через проксимальный клапан поверхностной бедренной вены. Мы тоже отдали дань этой моде. Вот почему и сейчас можно наблюдать пациентов с синтетической спиралью А.Н. Веденского, «накрученной» на вену (рис. 6.20). По мере внедрения в клиническую практику ультразвуковых методик, сначала допплеровской индикации, а затем и сканирования, количество случаев выявления первичной клапанной недостаточности глубоких вен при варикозной болезни стало неуклонно уменьшаться. Реальная частота этого феномена не превышает 10%. Это послужило основанием к постепенному отказу многих хирургов от коррекции недостаточности бедренного клапана как стандартной операции при данном заболевании, тем более что отдаленные наблюдения показали отсутствие ее реального влияния на частоту рецидива.
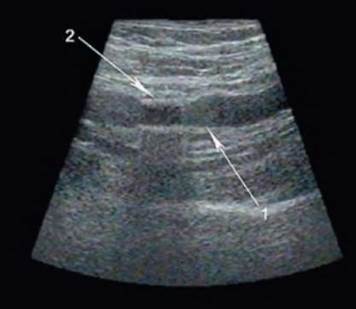
Рис. 6.20. Экстравазальная корригирующая спираль на поверхностной бедренной вене (сканирование в В-режиме): 1 - поверхностная бедренная вена; 2 - экстравазальная спираль, дающая акустическую тень
Оценка изображения глубоких вен в В-режиме (структура стенки и просвет сосуда) обязательно должна быть дополнена использованием допплеровских методик. Целью использования последних служит выявление патологических рефлюксов в магистральных венах конечностей (рис. 6.21). Только так можно подтвердить или исключить патологию глубоких вен при варикозной болезни. Анализируя полученные результаты, говорить о первичной клапанной недостаточности того или иного сегмента глубокого венозного русла можно, как правило, лишь при сохраненной функции клапанов смежных (дистальных) сегментов и отсутствии морфологических изменений сосудистой стенки, свойственных перенесенному тромбозу. Вместе с тем клапанная недостаточность вен голени, изолированная или сочетающаяся с несостоятельностью клапанов проксимально расположенных глубоких вен, обычно объясняется перенесенным тромбозом, зачастую протекавшим бессимптомно.
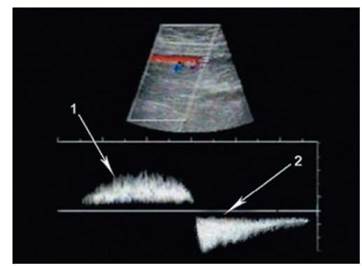
Рис. 6.21. Рефлюкс крови в поверхностной бедренной вене при несостоятельности ее клапанов (импульсный допплеровский режим): 1 - антеград-ный кровоток; 2 - ретроградный кровоток при проведении пробы Валь-сальвы
ОСОБЕННОСТИ СКАНИРОВАНИЯ ПРИ РЕЦИДИВЕ ВАРИКОЗНОЙ БОЛЕЗНИ
Далеко не всегда, к сожалению, оперативные вмешательства при различных заболеваниях гарантируют стойкий лечебный результат. Возвратный варикоз возникает в значительном числе случаев. После операций, проведенных в общехирургических стационарах, он развивается в 60-80% случаев. Если хирургические вмешательства выполнялись в специализированных сосудистых или флебологических отделениях, эти показатели существенно ниже - 5-15%. Между тем сам по себе термин «рецидив варикозной болезни» трактуется неоднозначно. Клиницисты говорят об истинном и ложном рецидиве, порой вкладывая в эти понятия диаметрально противоположный смысл. Не вдаваясь в полемику относительно названия данного патологического состояния, на страницах этой книги мы будем придерживаться мнения согласительной конференции, проведенной в Париже в 1998 г., которая посчитала рецидивом развитие варикозного расширения вен на конечности, ранее оперированной по поводу варикозной болезни.
Причины рецидива рассматриваемого заболевания неоднозначны. Несомненна роль предрасполагающих, в том числе и генетических, факторов. Возможности воздействия на них весьма ограничены.
Столь же очевидно значение методических и технических ошибок при проведении оперативного вмешательства, которые во многом связаны с неполноценной предоперационной диагностикой. Поскольку возможности и основные правила дооперационного обследования больных с варикозной болезнью вен нижних конечностей подробно изложены выше, остановимся на особенностях ультразвукового исследования венозного русла после технически неграмотно проведенных оперативных вмешательств.
Как это ни парадоксально, до сих пор почти у 60% больных с рецидивом варикоза выявляются ошибки при выполнении операции Троянова-Тренделенбурга, которая заключается в высокой перевязке и пересечении большой подкожной вены тотчас у впадения в бедренную вену. Целью такого вмешательства служит устранение наиболее значимого патологического рефлюкса из глубоких вен в поверхностные. Главное последствие неправильно проведенной операции в области сафено-феморального соустья во время радикальной венэктомии заключается в формировании культи ствола подкожной вены с сохранением несостоятельного остиального клапана и, как правило, одного или нескольких приустьевых притоков. Результатом этого, как правило, является варикозная трансформация оставшихся приустьевых притоков (рис. 6.22).
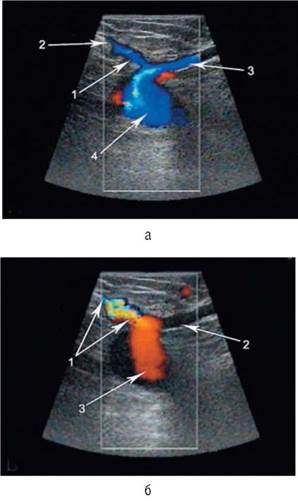
Рис. 6.22. Культя большой подкожной вены с притоками (сканирование в режиме цветового картирования кровотока): а - исходное состояние: 1 - культя ствола большой подкожной вены; 2 - передний приток большой подкожной вены; 3 - верхний приток большой подкожной вены; 4 - общая бедренная вена; б - при проведении пробы Вальсальвы: 1 - ретроградный кровоток по культе ствола большой подкожной вены и переднему притоку; 2 - верхний приток большой подкожной вены; 3 - общая бедренная вена
Еще одна опасность может быть обусловлена подобной типичной технической ошибкой при проведении вмешательства на приустьевом отделе большой подкожной вены. В ближайшие дни после операции возможно возникновение тромбоза ее культи, который чреват распространением на глубокую венозную систему и развитием тромбоэмболии легочных артерий. Тромбоз формируется за счет существенного замедления антеградного кровотока в оставленном проксимальном отделе v. saphena magna, где создаются гемо-динамические условия, близкие к стазу, особенно при отсутствии приустьевых притоков (рис. 6.23).
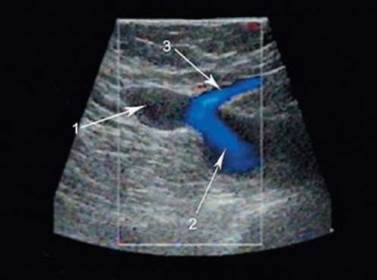
Рис. 6.23. Тромбированная культя ствола большой подкожной вены (сканирование в режиме цветового картирования кровотока): 1 - тромбированная культя ствола большой подкожной вены; 2 - общая бедренная вена; 3 - верхний приток большой подкожной вены
Почти у каждого четвертого пациента с рецидивом варикозной болезни при ультразвуковом ангиосканировании на бедре удается обнаружить неудаленный ствол большой подкожной вены. Далеко не всегда это происходит из-за врожденного удвоения поверхностной венозной магистрали. Просто низкий неадекватный доступ приводит к тому, что хирург принимает за бедренную вену значительно расширенную v. saphena magna и удаляет не ее ствол, а дилатированный передний приток.
В некоторых случаях причиной рецидива варикозной болезни на бедре могут быть не выявленные до операции особенности строения подкожных вен. Они заключаются в наличии соустий этих вен с притоками внутренней подвздошной вены: венами промежности, половых губ, круглой связки матки. Причем сообщение этих вен с системой большой подкожной вены и магистральными венами конечности может вообще отсутствовать. Вот почему даже технически безупречно выполненная стандартная флебэктомия не устраняет подобные патологические вено-венозные рефлюксы. Успешное проведение оперативного лечения в таких случаях возможно лишь при условии тщательного ультрасонографического изучения варикозно измененных вен бедра, не связанных с большой подкожной веной.
Ультразвуковое обследование больных с возвратным варикозном в трети случаев выявляет варикозную трансформацию малой подкожной вены. В подавляющем большинстве таких наблюдений вмешательство на данном венозном бассейне во время операции вообще не проводилось. Подобный рецидив может быть связан как с неполноценной предоперационной диагностикой, так и с прогрессированием болезни в новых, возникших после операции гемодинамических условиях. То же самое можно сказать и о перфорантном рефлюксе. Почти у каждого больного (более 95% наблюдений) с рецидивом варикозной болезни ангиосканирование выявляет недостаточные перфорантные вены, которые служат основной причиной возвратного варикоза. Вместе с тем, анализируя подобные наблюдения и сроки возникновения рецидива, можно утверждать, что чаще всего рефлюкс крови через несостоятельные перфорантные вены имелся еще до первичной операции. Таким образом, стандартное тщательное проведение ультразвукового исследования служит одной из наиболее действенных мер сокращения частоты рецидива варикозной болезни.
ДИАГНОСТИКА ВАРИКОЗНОЙ БОЛЕЗНИ ВЕН МАЛОГО ТАЗА