При осмотре, пальпации и перкуссии сердца больных ИБС, особенно при сопутствующей АГ, может выявляться смешение верхушечного толчка и расширение левой границы сердца влево, обусловленное дилатацией полости ЛЖ. Нередко границы сердца не изменены.
Аускультация сердца в межприступный период в большинстве случаев обнаруживает небольшое ослабление I тона, что объясняется уменьшением скорости сокращения миокарда левого желудочка. Уменьшение скорости сокращения может быть связано не только с наличием систолической дисфункции ЛЖ, но и с его компенсаторной гипертрофией, фиброзными изменениями стенки желудочка и в некоторых случаях — с наличием зон гибернирующего или “оглушенного” миокарда. Следует обращать внимание на наличие акцента II тона во II межреберье справа от грудины, что обусловлено сопутствующей артериальной гипертензией и/или атеросклерозом грудной аорты даже на фоне нормального уровня АД. Это связано с уплотнением стенок аорты и створок аортального клапана, закономерно наблюдающихся при атеросклерозе.
Артериальный пульс и АД. При исследовании периферических артерий выявляются признаки атеросклероза: перемежающая хромота, пульсация в яремной ямке, извитость и уплотнение артериальных стенок (симптом «червячка» на плечевой артерии), признаки стенозирующего поражения крупных артерий - ослабление пульсации артерий и атрофия мышц нижних конечностей, систолический шум над сонными, подключичными артериями. Уровень АД нередко повышен, хотя в других случаях давление может быть и не изменен. Изолированное повышение систолического артериального давления обусловлено атеросклерозом аорты (изолированная систолическая артериальная гипертензия), систолического и диастолического – сопутствующей эссенциальной артериальной гипертензией (гипертонической болезнью).
Исследование во время приступа стенокардии
Общий осмотр. Во время приступа стенокардии больные, как правило, неподвижны. Если боль возникла во время ходьбы, больные принимают вынужденное положение тела: останавливаются на несколько минут, прекратив физическую нагрузку. Если болевой приступ развился ночью, больные садятся в постели. Такое положение способствует некоторому уменьшению венозного притока крови к сердцу и снижению потребности миокарда в кислороде. Во время приступа ангинозной боли отмечается испуганное или страдальческое выражение лица, бледность кожных покровов.
При осмотре и пальпации области сердца признаков, характерных для стенокардии, не выявляется. Патологическая пульсация в прекардиальной области, смещение верхушечного толчка, расширение границ сердца указывают на осложнения ИБС: дилатацию полостей, наличие аневризмы сердца.
При аускультации во время приступа стенокардии можно выявить приглушение тонов сердца, тахикардию, нарушения ритма (экстрасистолы), патологические III или IV тоны, а также систолический шум на верхушке как признак ишемической дисфункции папиллярных мышц и митральной регургитации.
Артериальное давление и пульс. Артериальное давление повышается или не изменяется. Характерна тенденция к увеличению частоты сердечных сокращений, реже отмечается замедление пульса, нарушение ритма пульса.
Лабораторные исследования
Общий анализ крови и мочи – не имеют специфических изменений. Однако повышениие уровня гемоглобина, эритроцитов, тромбоцитов является фактором риска тромбообразования.
Биохимические показатели крови:
Липидный спектр плазмы: общий холестерин, ХС ЛПВП, ХС ЛПНП, триглицериды (нормальные величины представлены в таблице);
Уровень С-реактивного белка плазмы;
Уровень фибриногена крови;
Уровень гомоцистеина плазмы;
Уровень глюкозы плазмы.
Нормальные показатели липидного обмена плазмы крови для здоровых людей (IV пересмотр, 2009, ВНОК)
| Показатель | Норма в моль/л |
| Общий холестерин Триглицериды Холестерин ЛПВП Холестерин ЛПНП | < 5,0 < 1,7 > 1,0 (муж), > 1,2 (жен) < 3,0 |
Инструментальные методы исследования
Неинвазивные методы исследования
ЭКГ в покое;
Суточное (амбулаторное) мониторирование ЭКГ по Холтеру;
ЭКГ при нагрузочных пробах:
Велоэргометрия (ВЭМ);
Тредмил-тест;
Чреспищеводная электростимуляция предсердий (ЧПЭС).
ЭКГ при формакологических пробах:
Проба с добутамином;
Проба с дипиридамолом.
Эхокардиографическое исследование:
В покое;
Стресс- эхокардиография (при нагрузочных и фармакологических пробах).
Радиоизотопное исследование перфузии миокарда;
Мультиспиральная компьютерная томография сердца и коронарных артерий;
Электронно-лучевая томография сердца
Инвазивные методы исследования
Коронарная ангиография;
Внутрисосудистое ультразвуковое исследование коронарных артерий.
Электрокардиография в покое
Особую ценность имеет ЭКГ, снятая во время болевого синдрома. При ишемии миокарда на ЭКГ регистрируются изменения конечной части желудочкового комплекса – сегмента S – Т и зубца Т.
Ишемия миокарда характеризуется кратковременным уменьшением кровоснабжения и преходящими нарушениями метаболизма миокарда. Это приводит к изменениям полярности, амплитуды и формы зубца Т.
Основные ЭКГ признаки ишемии:
- высокий, острый зубец Т («коронарный»), или отрицательный «коронарный» зубец Т, или двухфазные (+ - или -+) зубцы Т.
Ишемическое повреждение миокарда. Развивается при более длительном нарушении коронарного кровотока и характеризуется более выраженными (хотя и обратимыми) изменениями в виде дистрофии мышечных волокон.
Основные ЭКГ – признаки ишемического повреждения миокарда:
- горизонтальное или косонисходящее снижение (депрессия) сегмента (R)S – Т на 1 мм и более в грудных отведениях – повреждение в субэндокардиальных отделах передней стенки либо трансмуральное повреждение задней стенки ЛЖ.
- подъем сегмента (R)S – Т вверх на 1 мм и более в грудных отведениях – субэпикардиальное или трансмуральное повреждение (при вазоспастической стенокардии).
После купирования приступа болевого синдрома все отклонения сегмента (R)S – Т нормализуются (в отличие от инфаркта миокарда).
Суточное мониторирование ЭКГ по Холтеру
Позволяет определить наличие эпизодов ишемии миокарда, выявить болевые и безболевые эпизоды, их степень выраженности, суточное количество, продолжительность, нарушения ритма. Метод имеет существенное значение в диагностике вазоспастической стенокардии, проявляющейся подъемом сегмента (R)S- Т, позволяет оценить эффективность терапии и хирургического лечения по результатам повторного суточного мониторирования ЭКГ. Признаком ишемии миокарда является преходящая депрессия сегмента (R)S- Т на 1 мм и более длительностью не менее 80 мс.
ЭКГ при нагрузочных пробах
Во время пробы с физической нагрузкой пациент выполняет непрерывно возрастающую нагрузку на велоэргометре или тредмиле, при этом постоянно регистрируется ЧСС и ЭКГ, через регулярные промежутки времени (1-3 мин) контролируется АД. Методы используются для выявления коронарной недостаточности и определения функционального класса стенокардии.
Сравнивая между собой тредмил-тест и велоэргометрию, следует отметить, что проба с ходьбой на бегущей дорожке (тредмил) более физиологична. Велоэргометрия труднее выполняется пожилыми пациентами, при сопутствующем ожирении, заболеваниях опорно-двигательного аппарата, заболеваниях сосудов нижних конечностей.
Признаками ишемии является горизонтальное, косонисходящее смещение сегмента (R)S- Т на ЭКГ более 1 мм на протяжении 80 мс от точки j (SТ-соединение).
Чреспищеводная стимуляция предсердий (ЧПЭС)
ЧПЭС по информативности сравнима с велоэргометрией и тредмил-тестом, является методом выбора при невозможности выполнения пациентом других нагрузочных проб из-за заболеваний опорно-двигательного аппарата, перемежающейся хромоты, наличия
высокого АД, одышки, ХОБЛ и др. В основе ЧПЭС лежит повышение потребности миокарда в кислороде за счет увеличения ЧСС без существенного повышения АД. ЧПЭС проводят с помощью электрода, введенного в пищевод до уровня левого предсердия, с поэтапным увеличением частоты навязанного ритма. При появлении признаков ишемии стимуляцию прекращают, и ЧСС, а, следовательно, и потребность миокарда в кислороде быстро возвращаются к исходным показателям. Благодаря этому, ЧПЭС является самым безопасным из всех нагрузочных тестов.
Признаки ишемии на ЭКГ при ЧПЭС такие же, как и при пробах с физической нагрузкой. Диагностически более значимо снижение сегмента (R)S- Т в первых спонтанных комплексах после прекращения стимуляции сердца.
Фармакологические тесты
У пациентов, не способных выполнять физическую нагрузку, выполняются нагрузочные пробы с использованием добутамина, который повышает потребность миокарда в кислороде за счет увеличения ЧСС и усиления сократимости, или дипиридамола, вызывающего «синдром коронарного обкрадывания».
Эхокардиография
Эхокардиография в покое позволяет оценить размеры полостей сердца, толщину миокарда, выявить признаки перенесенного инфаркта миокарда Стресс-эхокардиография (стресс-ЭхоКГ) – высокоинформативный и доступный метод диагностики коронарной недостаточности. Для выявления коронарной недостаточности используют эхокардиографию в сочетании с нагрузкой (стрессом) – велоэргометрией, тредмил-тестом, ЧПЭС или с пробой добутамином.
Эхокардиография проводится до нагрузки и на высоте ее или до введения добутамина и после. При коронарной недостаточности на высоте нагрузки по данным Эхо-КГ выявляются нарушения локальной сократимости миокарда левого желудочка.
Перфузионная сцинтиграфия миокарда с таллием-201
Является высокочувствительным методом, особенно в сочетании с физической нагрузкой или фармакологическими пробами, однако менее доступным и более дорогостоящим методом исследования, чем стресс-ЭхоКГ. Позволяет выявить количество, размер и локализацию дефектов перфузии миокарда левого желудочка, степень поглощения индикатора легочной тканью, постнагрузочную дилатацию левого желудочка.
Мультиспиральная компьютерная томография сердца и коронарных артерий (МСКТ)
МСКТ дает возможность за короткое время (обычно не более 15 мин) получить объемную информацию о сердце и коронарных артериях. Позволяет диагностировать коронарный атеросклероз на основании выявления и количественной оценки кальциноза (неинвазивная коронарография), очаги острого инфаркта миокарда, рубцы, гипертрофию, оценить строение и функции клапанов сердца.
Электронно-лучевая томография коронарных артерий
Преимуществом метода является неинвазивность. Применяется для оценки проходимости шунтов в ближайшем и отдаленном периодах после операции коронарного шунтирования.
Коронарная ангиография (КАГ)
КАГ – метод оценки состояния коронарного русла, позволяет наиболее объективно выбрать способ лечения стенокардии: медикаментозный или хирургический (реваскуляризация) сердца. Помимо локализации поражения и его степени, при КАГ могут быть выявлены другие характеристики поражения артерии, такие как наличие тромба, надрыва (диссекции), спазма. Степень сужения сосуда определяется уменьшением диаметра его просвета по отношению с должным и выражается в %.
Внутрисосудистое ультразвуковое исследование коронарных артерий
Сравнительно новый метод исследования коронарных артерий, дополняющий КАГ. Позволяет изучит поверхность и внутреннюю структуру атеросклеротических бляшек, выявить тромбоз коронарных артерий, исследовать состояние сосудистой стенки вокруг бляшки.
Диагностические признаки типичной стенокардии
| Признаки | Характеристика | |
| Клинические: боль | ||
| 1. | Локализация | За грудиной или слева у грудины. |
| 2. | Характер боли | Сжимающая, давящая, жгучая. |
| Иррадиация | В левую руку, плечо, шею, нижнюю челюсть. | |
| Провоцирующие факторы | Физическая или психоэмоциональная нагрузка, выход на холод, ветер, обильная еда, высокое артериальное давление. | |
| 5. | Продолжительность | От 1 минуты до 15 мин. |
| 6. | Купирующие факторы | Прекращение нагрузки, отдых, прием нитроглицерина. |
| Лабораторные | ||
| 1. | Лейкоциты, СОЭ | Норма. |
| 2. | КФК, МБ-КФК, Миоглобин, Тропонин I, Тропонин Т | Норма. |
| Инструментальные | ||
| 1. | ЭКГ: а) болевой приступ; б) суточное мониторирование по Холтеру); в) нагрузочные пробы (велоэргометрия, тредмил, ЧПЭС, фармакологические). | Депрессия сегмента (R)S - Т от изолинии на 1 мм и более на расстоянии 0,08 сек от точки j горизонтального или косонисходящего типа. |
| 2. | Стресс-ЭХО кардиография. | Снижение локальной или глобальной сократимости миокарда левого желудочка. |
| 3. | Стресс- сцинтиграфия миокарда с таллием-201. | Зоны сниженной перфузии («холодные очаги»). |
| 4. | Мультиспиральная компьютерная томография сердца и коронарных артерий. | Сужение коронарных сосудов, его локализация, протяженность, степень и характер атеросклеротического поражения, состояние коллатерального кровотока. |
| 5. | Инвазивная коронарная ангиография. | |
| 6. | Внутрисосудистое ультразвуковое исследование. | Оценка структуры атеросклеротических бляшек, вероятность тромбоза коронарных артерий. |
Синдром коронарной недостаточности — это симптомокомплекс, обусловленный острым нарушением коронарного кровообращения вследствие острого несоответствия между объемом коронарного кровотока и метаболическими потребностями миокарда.
К острой коронарной недостаточности относятся:
нестабильная стенокардия,
инфаркт миокарда
и внезапная сердечная смерть.
Нестабильная стенокардия — собирательное понятие, основными формами которого являются:
Впервые возникшая стенокардия — в течение месяца с момента ее появления. Характеризуется появлением приступов стенокардии впервые в жизни. Дебют болезни имеет несколько вариантов. Первые приступы коронарной боли могут возникнуть при физической нагрузке и оставаться относительно стереотипными. В следующем варианте приступы нагрузочной стенокардии быстро нарастают по частоте, интенсивности, зачастую сочетаются с болями за грудиной в покое. Третий вариант появления стенокардии характеризуется появлением спонтанных приступов коронарной боли, которые, как правило, более длительны от 5 до 15 мин.
Прогрессирующая стенокардия напряжения — увеличение числа и тяжести, имевшихся в течение длительного времени приступов стенокардии напряжения. Обычно больные указывают день (дату) увеличения частоты, интенсивности загрудинных болей, отмечают снижение эффекта нитроглицерина, увеличение потребности в нем.
Вариантная стенокардия (стенокардия Принцметала) - для нее типичны приступы ангинозной боли, возникающей в покое, сопровождающейся преходящими изменениями ЭКГ. Характерным является тяжесть и продолжительность приступа 10-15 и более минут, появление их в одно и тоже время суток, нередко их сопровождают желудочковые нарушения сердечного ритма. Важнейшим диагностическим признаком стенокардии Принцметала является подъем сегмента ST на ЭКГ во время приступа боли, что отражает распространенную трансмуральную ишемию миокарда. Изменения ЭКГ исчезают после прекращения болевого синдрома. В межприступном периоде больные могут выполнять значительные нагрузки. В основе этого типа стенокардии лежит спазм как неизмененных, так и в значительной степени пораженных атеросклерозом коронарных артерий. Прогноз неблагоприятный. У большинства больных в ближайшие 2-3 месяца может развиться трансмуральный ИМ.
Ранняя постинфарктная стенокардия — возникновение или учащение приступов стенокардии через 24 часа и до 2 недель от момента развития ИМ.
Инфаркт миокарда (ИМ) – одна из форм острой коронарной недостаточности, характеризующаяся развитием локального некроза миокарда в результате острой недостаточности коронарного кровообращения (остро возникшего несоответствия коронарного кровотока потребностям миокарда).
Причины инфаркта миокарда
Все этиологические факторы ИМ можно разделить на две группы:
атеросклеротическое поражение коронарных артерий и развитие в них тромбоза;
неатеросклеротическое поражение коронарных артерий.
Основной причиной развития ИМ является атеросклероз коронарных артерий (95%).
Следует также иметь в виду, что довольно редко (не более чем у 5% больных) ИМ может развиться в результате:
эмболии коронарных артерий (инфекционный эндокардит, внутрижелудочковые тромбы),
врожденных дефектов развития венечных сосудов,
поражений коронарных артерий при системной красной волчанке, ревматизме, ревматоидном артрите и т.д.,
нарушения гемокоагуляции (истинная полицитемия, ДВС, тромбоцитоз и т.д.),
травмы коронарных артерий и др.
Основные механизмы развития острой коронарной недостаточности:
Сужение коронарных артерий атеросклеротической бляшкой с ограничением коронарного кровотока и/или его функционального резерва и невозможностью адекватного расширения венечных сосудов в ответ на увеличение потребности миокарда в кислороде (“фиксированный стеноз”).
Выраженный спазм коронарных артерий (“динамический стеноз”).
Тромбоз коронарных артерий, в том числе образование микротромбов в микроциркуляторном сосудистом русле.
В большинстве случаев у больных коронарным атеросклерозом имеет место сочетание действий нескольких из этих механизмов.
Острый инфаркт миокарда в большинстве случаев развивается в результате образования в области “осложненной” (надрыв, изъязвление, обнажение липидного ядра бляшки) атеросклеротической бляшки тромба, полностью или частично ограничивающего коронарный кровоток. Выраженный спазм коронарных артерий, слабое развитие коллатералей и увеличение потребности миокарда в кислороде на фоне нагрузки являются дополнительными факторами, усугубляющими коронарную недостаточность и ведущими к увеличению объема очага некроза и скорости его формирования.
При полной окклюзии коронарной артерии (органической и динамической), сохраняющейся в течение длительного времени, и слабом развитии коллатералей формируется трансмуральный ИМ (инфаркт с зубцом Q).
При наличии пристеночного тромба, частично ограничивающего коронарный кровоток, и/или развитой сети коллатералей развивается нетрансмуральный ИМ (инфаркт без зубца Q).
В результате прекращения или значительного ограничения коронарного кровотока развивается гипоксия, которая нарушает синтез АТФ в митохондриях. При этом сократительная функция кардиомиоцитов быстро снижается.
Значительное ограничение поступления с коронарным кровотоком жирных кислот и глюкозы, являющихся основным энергетическим субстратом клеток, активизирует анаэробный гликолиз (распад гликогена). Причем гликоген метаболизируется лишь до лактата, который в условиях дефицита кислорода дальше не окисляется. Концентрация лактата и других недоокисленных продуктов в сердечной мышце и крови коронарного синуса возрастает, и в миокарде происходит сдвиг рН в кислую сторону (ацидоз), который способствует еще большему снижению электрической активности и сократимости миокарда.
Ишемия миокарда приводит к многочисленным расстройствам метаболизма и функции клеток сердца, основными из которых являются:
снижение сократительной функции кардиомиоцитов;
Снижение сократительной функции кардиомиоцитов
Нарушение диастолического расслабления ишемизированного миокарда
Появление негомогенность электрофизиологических свойств сердечной мышцы
Снижение возбудимости клеток
Основные клинические варианты инфаркта миокарда:
Типичный (status anginosus)
Астматический (status asthmaticus) вариант характеризуется быстрым развитием клиники острой левожелудочковой недостаточности (внезапным появлением приступа удушья, сопровождающегося положением ортопное, кашлем с выделением пенистой розовой мокроты, холодным потом, акроцианозом, появлением в нижних отделах легких мелкопузырчатых влажных хрипов).
Абдоминальный (status abdominalis) вариант чащенаблюдается при диафрагмальном (заднем) ИМ и проявляется интенсивными болями в верхней части живота, которые часто сопровождаются тошнотой, неоднократной рвотой, не приносящей облегчения, отрыжкой воздухом, вздутием живота, а в ряде случаев парезом желудочно-кишечного тракта. При пальпации живота отмечается болезненность в верхней половине живота, а иногда и выраженное напряжение мышц передней брюшной стенки.
Аритмический вариант — когда нарушения ритма сердца являются главным клиническим проявлением инфаркта, на первый план выступают: — пароксизмальная мерцательная аритмия, пароксизмальная желудочковая или суправентрикулярная тахикардия, частая желудочковая экстрасистолия (преимущественно политопная), а иногда и внезапно развивающаяся полная АВ-блокада.
Церебральный вариант - к линическая симптоматика этого варианта ИМ объясняется снижением мозгового кровотока и ишемией головного мозга. Наиболее часто церебральный вариант ИМ проявляется динамическим нарушением мозгового кровообращения: выраженные головокружения, потемнение в глазах, шум в ушах, тошнота, обморочные состояния, преходящие нарушения зрения, слабость в конечностях. Значительно реже наблюдается органическое нарушение мозгового кровообращения (тромбоз артерий мозга и развитие ишемического инсульта): парезы, нарушения речи, очаговая неврологическая симптоматика.
Периферический с атипичной локализацией боли: леворучная, леволопаточная, гортанно-глоточная, верхнепозвоночная (шейно-грудной отдел позвоночника), нижнечелюстная.
Малосимптомный (бессимптомный) вариант чащенаблюдаетсяпри сахарном диабете, у женщин, у лиц пожилого возраста, после перенесенного нарушения мозгового кровообращения.
Основные жалобы в остром периоде инфаркта миокарда
Болевой синдром
Ангинозный статус (отличия от приступа стенокардии):
Обширная зона болевых ощущений (за грудиной, иногда вся передняя грудная стенка).
Большая зона иррадиации: в левую руку, левую кисть, левое плечо, левую лопатку, реже — в межлопаточное пространство, шею, нижнюю челюсть, в обе руки.
Сжимающий, давящий, распирающий, жгучий характер боли.
Боль чрезвычайно интенсивная.
Более продолжительная (более 20 минут), иногда сохраняется несколько часов.
Боль не купируется нитроглицерином. Часто боль купируется только после применения наркотических анальгетиков.
Сопровождается страхом смерти, резкой слабостью, головокружением, выраженной потливостью, сердцебиением, похолоданием конечностей.
Может иметь рецидивирующий или волнообразный характер.
Повышение температуры тела
Температура тела обычно повышается при крупноочаговом ИМ к концу первых суток заболевания, что является одним из первых клинических признаков резорбционно-некротического синдрома (связанного с общей реакцией организма на всасывание (резорбцию) некротических масс и развитием асептического воспаления в зоне некроза). Температура тела достигает субфебрильных цифр и сохраняется в течение 3-5 дней.
Данные физических методов исследования у больных с ОИМ
Состояние от средней тяжести до тяжелого.
Психомоторное возбуждение, переходящее в угнетение сознания.
Положение может быть вынужденное (сидя - ортопное).
Выражение лица испуганное.
Бледность кожи, похолодание конечностей, повышенная влажность кожи, цианоз губ, носа, ушей.
Синусовая тахикардия, которая в первые 2–3 ч от начала ИМ свидетельствует, скорее, не о наличии сердечной недостаточности, а о выраженной активации САС, происходящей на фоне болевого стресса.
Синусовая брадикардия, иногда выявляемая у больных ИМ, связана, наоборот, с преобладанием активности парасимпатической нервной системы и угнетением автоматизма СА-узла, что особенно часто наблюдается при ИМ заднедиафрагмальной области ЛЖ. Кроме того, в более редких случаях брадикардия может быть обусловлена СА-блокадой или АВ-блокадой II и даже III степени.
Артериальный пульс и АД. Артериальное давление в первые минуты и часы ИМ может возрастать, что нередко связано с повышенной активностью САС, повышенной концентрацией катехоламинов в крови, появляющимися в результате болевого и психоэмоционального стресса. При развитии острой сосудистой недостаточности АД снижается, главным образом, за счет систолического АД. Одновременно наблюдается уменьшение наполнения, напряжения и величины артериального пульса, а также его учащение.
Аускультация сердца:
- ослабление I тона на верхушке, связанное с резким снижением сократительной способности миокарда ЛЖ;
- ослабление II тона, обусловленное замедлением раннего диастолического расслабления ЛЖ или снижением давления в аорте;
- патологический III тон — протодиастолический ритм галопа;
- патологический IV тон — пресистолический ритм галопа;
- систолический шум на верхушке (дисфункция сосочковых мышц и хорд вследствие их некроза или разрыва);
- шум трения перикарда — при трансмуральном ИМ на 2-3 день.
Лабораторная диагностика острого инфаркта миокарда
ОАК: лейкоцитоз, не превышающий обычно 12–15х109/л (выявляются обычно к концу первых суток от начала заболевания и при неосложненном течении инфаркта сохраняются примерно в течение недели); может быть сдвиг лейкоцитарной формулы влево и анэозинофилия;
увеличение СОЭ отмечается со 2-3 дня, достигает максимума между 8-12 днем, затем постепенно снижается, и через 3-4 недели СОЭ нормализуется.
Характерным при ИМ считается феномен «ножниц» между лейкоцитозом и СОЭ: в конце 1-й — начале 2-й недели лейкоцитоз начинает снижаться, а СОЭ возрастает.
Табл. 1 Биохимические маркеры повреждения миокарда
| Белок/ фермент | Начало повышения, час | Пик увеличения активности, час | Возвращение к норме, сутки |
| Миоглобин | 2 – 4 | 4 – 8 | |
| Тропонин I | 2 – 6 | 24 – 48 | 7 – 14 |
| Тропонин Т | 2 – 6 | 24 – 48 | 7 – 14 |
| КФК МВ-фракция | 4 – 6 | 12 – 18 | 2 – 3 |
| КФК | 6 – 12 | 3 – 4 | |
| ЛДГ-1 | 8 – 10 | 24 – 72 | 10 – 12 |
| АсАТ | 4 – 12 | 24 – 36 | 4 – 7 |
Инструментальная диагностика острого инфаркта миокарда
ЭКГ при остром крупноочаговом инфаркте миокарда
При крупноочаговом инфаркте миокарда формируется три зоны патологических изменений в сердечной мышце: ишемии, ишемического повреждения и некроза (рис. 1).
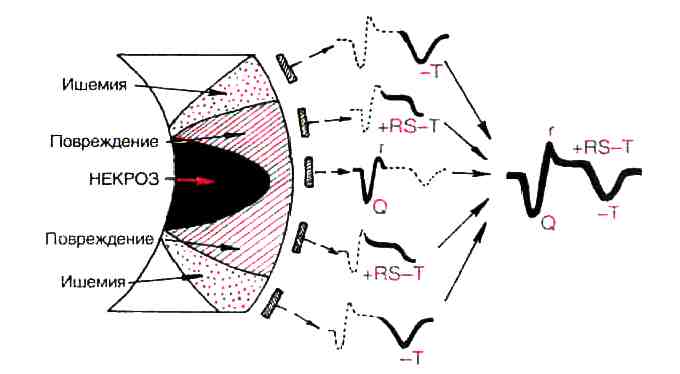
Рис. 1 Морфологические и ЭКГ-е параллели при остром инфаркте миокарда
Каждая зона поражения при инфаркте миокарда имеет определенное отражение на ЭКГ в отведениях с активным электродом:
Зона ишемии
При субэндокардиальном ИМ – положительный коронарный (равносторонний остроконечный) зубец Т.
При субэпикардиальном и трансмуральном ИМ – отрицательный коронарный зубец Т.
Зона ишемического повреждения
При субэндокардиальном ИМ – смещение сегмента RS-T ниже изолинии.
При субэпикардиальном и трансмуральном ИМ – смещение сегмента RS-T выше изолинии.
Зона некроза
При нетрансмуральном ИМ – патологический зубец Q и уменьшение амплитуды зубца R.
При трансмуральном ИМ – комплекс QS и исчезновение зубца R.
На фоне ишемии замедляются биоэлектрические процессы в миокарде, прежде всего процессы реполяризации: увеличение продолжительности трансмембранный потенциал действия происходит за счет изменения крутизны фазы 3 потенциала действия, что вызывает изменения амплитуды, формы и полярности зубца Т. Характер этих изменений зависит от локализации очага ишемии в мышечном слое левого желудочка и от позиции активного электрода.
Очаговые нарушения коронарного кровообращения могут проявляться прямыми признаками (изменения, возникающие в отведениях, в которых активный электрод обращен к очагу поражения) и реципрокными признаками (изменения, возникающие в отведениях, в которых активный электрод расположен в противоположной части электрического поля).
ЭКГ-стадии крупноочагового инфаркта миокарда
В течении крупноочагового (трансмурального) инфаркта миокарда в зависимости от динамики данных ЭКГ различают следующие стадии: острейшую, острую, подострую и рубцовую (рис. 2).
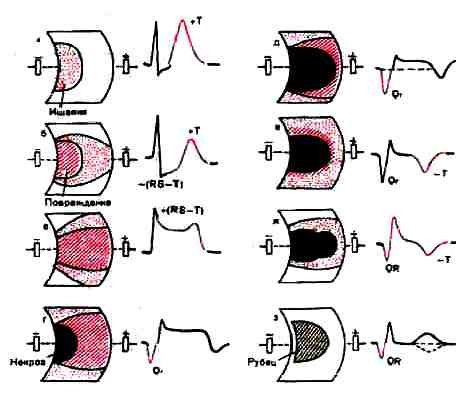
Рис. 2 Динамика изменений ЭКГ в острейшую, острую, подострую и рубцовую стадии инфаркта миокарда: а, б – острейшая стадия; в, г, д – острая стадия; е, ж – подострая стадия; з – рубцовая стадия
Острейшая стадия (стадия ишемии и повреждения) – продолжительность нескольких часов, редко (при затяжном течении) до 1-2 суток от начала ИМ.
Сразу после появления клинических симптомов инфаркта миокарда изменения ЭКГ могут отсутствовать или выявляются признаки ишемии миокарда различной локализации. Субэндокардиальные слои оказываются более чувствительными к развивающейся ишемии, поэтому первые изменения ЭКГ проявляются высокими острыми (коронарными) зубцами Т (субэндокардиальная ишемия) и некоторым смещением сегмента RS-T ниже изолинии (субэндокардиальное повреждение).
Острая стадия – продолжительность 1-2 недели при неосложненном течении инфаркта миокарда
При необратимом нарушении коронарного кровотока зона ишемического повреждения распространяется до эпикарда – на ЭКГ отмечаются:
Смещение сегмента RS-T выше изолинии вогнутой восходящей, выпуклой или платообразной формы (субэпикардиальное или трансмуральное повреждение)
Слияние сегмента RS-T с положительным зубцом Т с образованием так называемой монофазной кривой
Реципрокное смещение сегмента S-T вниз появляется в отведениях с противоположной локализацией активного электрода
Патологический зубец Q(QS) и
Снижение амплитуды зубца R возникает к концу первых суток или на второй день, иногда лишь в конце первой недели.
Подострая стадия – продолжительность от 2 недель до 1,5-2 месяцев.
Регистрируется патологический зубец Q или комплекс QS за счет стабилизации размеров зоны некроза.
Сегмент RS-T находится на изолинии, что свидетельствует об исчезновении зоны ишемического повреждения.
Зона ишемии проявляется отрицательным зубцом Т. Через 3-4 недели от начала возникновения инфаркта миокарда амплитуда отрицательного зубца Т постепенно уменьшается и к концу подострой стадии зубец Т может стать даже слабо положительным (хотя и ниже исходного), что связано с восстановлением метаболизма в ишемизированном миокарде и сокращением зоны ишемии.
Рубцовая стадия
Зона рубца, как и некротическая ткань, не возбуждается, поэтому над рубцовой областью регистрируется патологический зубец Q или комплекс QS, который сохраняется годами, иногда пожизненно.
Амплитуда зубца R со временем может увеличиться вследствие развития компенсаторной гипертрофии миокарда.
Сегмент RS-T расположен на изолинии. Зубец Т остается отрицательным, хотя и менее глубоким, сглажен или положительный.
Топическая ЭКГ-диагностика инфаркта миокарда
Выделяют две основные локализации инфаркта миокарда:
- инфаркт миокарда передней стенки левого желудочка (переднеперегородочный, передневерхушечный, переднебоковой, распространенный передний, высокий передний)
- и инфаркт миокарда задней стенки левого желудочка (заднедиафрагмальный – нижний, заднебазальный, заднебоковой, распространенный задний).
У большинства больных локализация инфаркта миокарда может быть установлена относительно точно по данным 12 общепринятых отведений ЭКГ.
Табл. 2 Локализация ЭКГ-изменений при ИМ
| I | Передняя, боковая стенка | V1 | Перегородка |
| II | Передняя, задняя стенка | V2 | Перегородка |
| III | Задняя стенка | V3 | Передняя стенка |
| aVL | Передняя, боковая стенка | V4 | Верхушка |
| aVF | Задняя стенка | V5 | Боковая стенка |
| V6 | Боковая стенка |
Инфаркт миокарда передней стенки левого желудочка
В зависимости от локализации прямые признаки острой стадии инфаркта миокарда левого желудочка (патологический зубец Q или комплекс QS, элевация сегмента RS-T, отрицательный коронарный зубец Т) выявляются в следующих отведениях:
Табл. 3 Локализация ЭКГ-изменений при ИМ передней стенки
| Переднеперегородочный | V1-V3 |
| Передневерхушечный | V3, V4 |
| Переднебоковой | I, aVL, V5, V6 |
| Распространенный передний | I, aVL, V1-V6 |
Инфаркт миокарда задней стенки левого желудочка
Прямые признаки острой стадии инфаркта миокарда задней стенки левого желудочка отмечаются в следующих отведениях:
Табл. 4 Локализация ЭКГ-изменений при ИМ задней стенки
| Заднедиафрагмальный (нижний) | II, III, aVF |
| Заднебазальный | V7-V9 |
| Заднебоковой | III, aVF, V5-V6 |
| Распространенный задний | II, III, aVF, V5-V6, V7-V9 |
ЭКГ при мелкоочаговом инфаркте миокарда
Синонимы мелкоочагового инфаркта миокарда:
субэндокардиальный, интрамуральный, инфаркт миокарда без зубца Q, неQ-ИМ, инфаркт миокарда без подъема сегмента ST.
Мелкоочаговый инфаркт миокарда обусловлен неполной тромботической окклюзией с быстрой реперфузией или микроэмболией мелких коронарных артерий тромбоцитарными агрегатами. Для мелкоочагового инфаркта миокарда характерно развитие в сердечной мышце мелких очагов некроза, ишемического повреждения и ишемии.
ЭКГ-признаки:
Отсутствие патологического зубца Q или комплекса QS, так как мелкие очаги некроза не нарушают процесс распространения волны возбуждения по сердцу (при поражении менее половины толщи стенки сердца зубец Q не возникает)
Снижение амплитуды зубца R в соответствующих зоне некроза отведениях
Депрессия сегмента RS-T за счет субэндокардиального повреждения
Редко подъем сегмента S-T (обычно небольшой, в ранней стадии) при субэпикардиальном расположении зоны повреждения
Зубец Т снижается вплоть до глубокого отрицательного вследствие распространения ишемии до субэпикардиальных слоев, двухфазный или положительный. Появление высокого коронарного зубца Т в отведениях V1-V3 –реципрокный признак инфаркта миокарда задней стенки левого желуд