Правила техники безопасности при регистрации ЭКГ.
При работе с электрокардиографами необходимо соблюдать общие правила техники безопасности.
К работе допускаются лица старше 18 лет, получившие специальную подготовку и имеющие документ-допуск к работе с электрокардиографами и прошедшие инструктаж по технике безопасности.
Исследование проводится в специально оборудованном помещении, разделённом перегородками по числу обследуемых одновременно больных. Помещение должно быть удалено от источников электрических помех: электромоторов, физиотерапевтических и рентгеновских кабинетов, распределительных электрощитов и т. д. Температура в помещении должна быть не менее 20-22 градусов.
Кабинет должен быть оборудован стационарным электропитанием, централизованным водоснабжением и канализацией, приточно-вытяжной вентиляцией, источниками естественного и искусственного освещения.
В специально отведенном месте устанавливается кушетка для больного, стол с аппаратом для ЭКГ. Кушетка должна находиться на расстоянии не менее 1,5-2м от проводов электросети. Необходимо экранировать кушетку, положив на неё одеяло с вшитой металлической сеткой, которая должна быть заземлена.
Аппаратура должна пройти технический контроль не позже полугода назад. В зависимости от способа защиты пациента и обслуживающего персонала от поражения электрическим током электрокардиографы относятся к I или II классу в соответствии с действующим стандартом.
Корпус аппарата должен быть соединён с защитным заземлением.
При использовании электрокардиографов I класса к местам их установки должны быть подведены трехполюсные розетки с заземлением.
Трубы водопровода, отопления должны быть недоступны для прикосновения (защищены деревянными щитами).
Аппарат необходимо беречь от ударов и резких толчков.
Медперсонал должен работать в спецодежде, сменной обуви.
Возле каждого аппарата должна находиться инструкция по применению и по технике безопасности.
Качество записи во многом зависит от наложения электродов. Для предотвращения артефактов, обусловленных электродными потенциалами, целесообразно применять малополяризующиеся электроды, а в качестве токопроводящей среды между электродами и кожей рекомендуется использовать специальные пасты или прокладки из байки либо фильтровальной бумаги, смоченные в теплом 5—10% растворе хлорида натрия.
Чтобы свести к минимуму помехи, обусловленные мышечными биопотенциалами, электроды конечностей необходимо помещать как можно ближе к кистям рук и ступням ног, а запись ЭКГ производить при полном покое пациента.
Запрещается
-работать на неисправной и не заземлённой аппаратуре,
-открывать кожух аппарата, находящегося под напряжением,
-оставлять включённый аппарат без присмотра,
-заменять бумагу при включенном аппарате,
-одновременно прикасаться к аппарату и больному,
-больному с наложенными электродами прикасаться к работающему кардиографу.
В ЭКГ-кабинете запрещается есть, пить, курить, хранить личные вещи.
Техника электрокардиографического исследования.
Цель: диагностическая.
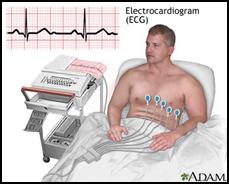 Оснащение:
Оснащение:
1. аппарат-электрокардиограф,
2. 10 электродов,
3. гель,
4. марлевые салфетки,
5. кушетка,
6. простыня,
7. клеёнка,
8. подушка,
9. 70º этиловый спирт,
10. история болезни.
Регистрация разности потенциалов, возникающих при возбуждении сердечной мышцы, называется электрокардиографией (ЭКГ).
Любой электрокардиограф состоит из следующих основных частей:
· усилителя напряжения, измерительного прибора (чернильнопишущего, теплового или компьютерного),
· лентопротяжного механизма, который перемещает бумажную ленту или фотопленку с определенной скоростью,
· переключателя отведений, позволяющего соединять вход усилителя с нужными участками тела человека,
· калибратора напряжение, который дает отклонение на записи, соответствующее напряжению 1 мВ.
Электрокардиограф должен быть заземлен.
Алгоритм манипуляции.
1. Сообщить пациенту информацию о предстоящей процедуре. Получить согласие пациента.
2. Попросить пациента освободить от одежды конечности и область грудной клетки.
3. Предложить пациенту лечь и расслабиться.
4. Вымыть руки.
5. Обработать места наложения электродов 70% этиловым спиртом и дать высохнуть.
6. Смазать гелем кожу пациента в местах прикрепления электродов.
7. Провести последовательное наложение электродов:
- правая рука - красный,
- левая рука – жёлтый,
- левая нога - зелёный,
- правая нога – чёрный (нулевой, "земля").
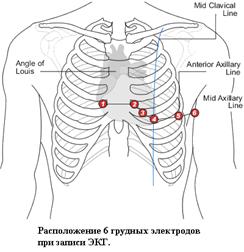
8. Произвести наложение электродов в области грудной клетки:
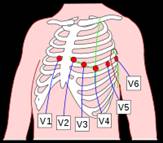
V1 - 4-ое межреберье справа от грудины,
V2 - 4-ое межреберье слева от грудины,
V3 - середина расстояния между 1 и 2 электродами,
V4 - 5-ое межреберье по среднеключичной линии,
V5 - 5-ое межреберье по передней подмышечной линии,
V6 - 5-ое межреберье по средней подмышечной линии.
9. Включить электропитание аппарата.
10. Включить лентопротяжный механизм. Записать калибровочный сигнал (милливольт).
11. Устанавливают необходимую скорость протяжки ленты (как правило, 25, 50 или 100 мм/с).
12. Произвести запись ФИО пациента, даты и времени исследования.
13. Произвести запись электрокардиограммы в течении нескольких сердечных циклов (минимум трех).
14. Выключить аппарат. Снять электроды с пациента.
15. Просушить кожу пациента. Помочь пациенту встать, одеться, поинтересоваться его самочувствием. Отпустить пациента в палату.
16. Вымыть руки.
17. Произвести запись о проведённом исследовании в истории болезни.
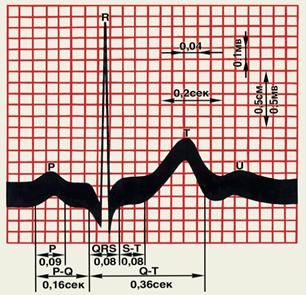
Схематическое изображение нормальной электрокардиограммы:
- зубец Р отражает ход распространения возбуждения по предсердиям (0,09сек),
- интервал (сегмент) Р-Q — время от начала возбуждения предсердий до начала возбуждения желудочков (0,16сек),
- интервал (сегмент) Q-Т — время электрической систолы желудочков (0,36сек),
- QRS - желудочковый комплекс (0,08сек),
- зубец q - возбуждение левой половины межжелудочковой перегородки,
- зубец R - основной зубец ЭКГ, обусловлен возбуждением желудочков;
- зубец s - конечное возбуждение основания левого желудочка (непостоянный зубец ЭКГ);
- сегмент ST – состояние деполяризации, когда оба желудочка охвачены возбуждением (0,08сек),
- зубец Т – фаза реполяризации желудочков (0,2сек);
- волна U, которая в норме наблюдается не всегда;
- R-R (Р-Р) — межцикловой интервал;
- сегмент Т-Р — диастолический интервал, диастола желудочков и предсердий.
ПРИМЕЧАНИЕ.
Длина стороны маленькой клеточки по горизонтали соответствует 0,04 сек, по вертикали — 0,1 мВ.
Время активации левого и правого желудочков - период от начала возбуждения желудочков до охвата возбуждением максимального количества их мышечных волокон. Это интервал времени от начала комплекса QRS (от начала зубца Q или R), до перпендикуляра, опущенного из вершины зубца R на изолинию.
Время активации левого желудочка определяют в левых грудных отведениях V5, V6 (норма - не более 0,04 с, или 2 клеточки).
Время активации правого желудочка определяют в грудных отведениях V1, V2 (норма - не более 0,03 с, или полторы клеточки).
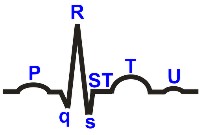 Зубцы ЭКГ обозначают латинскими буквами. Если амплитуда зубца составляет больше 5 мм - такой зубец обозначается заглавной буквой; если меньше 5 мм - строчной.
Зубцы ЭКГ обозначают латинскими буквами. Если амплитуда зубца составляет больше 5 мм - такой зубец обозначается заглавной буквой; если меньше 5 мм - строчной.
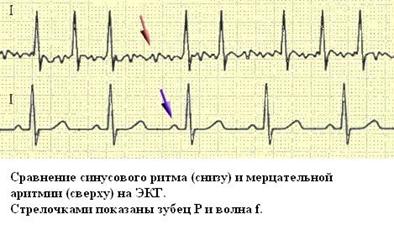
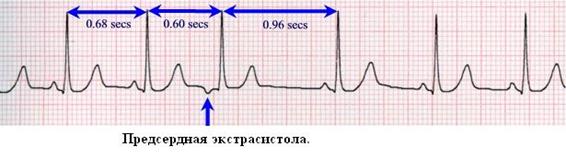

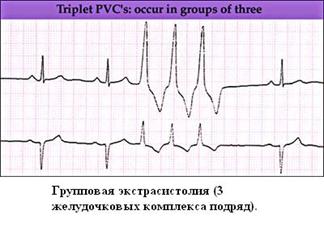
Экг при НАРУШЕНИЯх РИТМА И ПРОВОДИМОСТИ
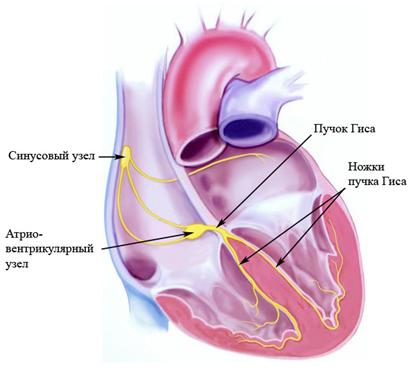
| Схема центров автоматизма и проводящей системы сердца: | |
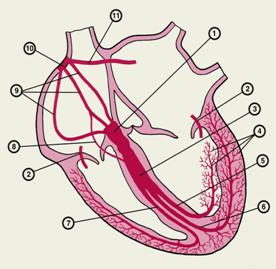
| 1 — предсердно-желудочковый узел (запасной водитель ритма); 2 — дополнительные пути быстрого предсердно-желудочкового проведения (пучки Кента); 3 — пучок Гиса; 4 — мелкие разветвления и анастомозы левых ветвей пучка Гиса; 5 — левая задняя ветвь пучка Гиса; 6 — левая передняя ветвь пучка Гиса; 7 — правая ветвь пучка Гиса; 8 — дополнительный путь предсердно-желудочкового проведения — пучок Джеймса; 9 — межузловые пути быстрого проведения; 10 — синусно-предсердный узел – основной водитель ритма; 11 — межпредсердный путь быстрого проведения (пучок Бахмана). |
| Примечание. Понижение тонуса парасимпатического нерва (вагуса) ухудшает проведение по предсердно-желудочковому узлу. |
Синонимы:
-синусно-предсердный узел – синусно-атриальный узел, СА-узел,
-предсердно-желудочковый узел - атрио-вентрикулярный узел, АВ-узел.
Аритмии - нарушения частоты, ритмичности и (или) последовательности сердечных сокращений.
К аритмиям относят
1. изменение ЧСС выше 80 в минуту (тахикардия) или ниже 60 в минуту (брадикардия);
2. неправильный ритм сердца любого происхождения, с том числе любой несинусовый ритм;
3. нарушение проведения импульса по проводящей системе сердца (нарушение проводимости или блокады).
Чаще встречается сочетание двух или трёх из этих вариантов.
Все аритмии — это результат изменения функций сердца: автоматизма, возбудимости и проводимости.
По механизму возникновения аритмии делятся на три группы:
1. аритмии, обусловленные нарушением образования электрического импульса;
2. аритмии, связанные с нарушением проводимости;
3. комбинированные аритмии (нарушения проводимости и процесса образования электрического импульса).
Аритмии могут осложнять течение заболеваний сердечно-сосудистой системы: ишемической болезни сердца, пороков сердца, кардиомиопатий; артериальной гипертензии, сердечной недостаточности, электролитных расстройств (гипокалиемии, гипокальциемии, гипомагниемии).
Аритмии развиваются вследствие врожденных аномалий проводящей системы: синдромы Вольфа-Паркинсона-Уайта – WPW, Лауна-Генонга-Левайна – LGL, Клерка-Леви-Кристеско -CLC.
Появление аритмий может быть вызвано приёмом лекарственных средств: сердечных гликозидов, теофиллина; антиаритмиков - хинидина, кордарона, соталола; антигистаминного средства терфенадина, а также приёмом алкоголя или избыточным употреблением кофеинсодержащих напитков.
Нарушения ритма могут быть постоянными и пароксизмальными.