Стабильная стенокардия: тактика лечения и ведения больных в стационаре и амбулаторных условиях
Д.м.н. В.П. Лупанов
Институт клинической кардиологии им. А.Л. Мясникова
РКНПК МЗ РФ, Москва
Ишемическая болезнь сердца - состояние, при котором дисбаланс между потребностью миокарда в кислороде и его доставкой приводит к гипоксии миокарда и накоплению продуктов метаболизма. Основной причиной ИБС является атеросклероз коронарных артерий (коронарная болезнь сердца). ИБС протекает в различных клинических формах: хроническая стабильная стенокардия, нестабильная (прогрессирующая) стенокардия, безболевая (бессимптомная, «немая») ишемия миокарда, вазоспастическая стенокардия (вариант Принцметала), синдром «X» (микроваскулярная стенокардия), инфаркт миокарда, внезапная смерть и хроническая сердечная недостаточность. Характеристика клинических форм хронической ИБС представлена в таблице 1.

Стабильная стенокардия. При сужении атеросклеротической бляшкой диаметра магистральной коронарной артерии на 70% и более, сниженный кровоток может быть еще достаточным для обеспечения низкой потребности миокарда в кислороде в покое, но недостаточным для увеличения этой потребности под влиянием физической или психоэмоциональной нагрузки. При этом происходит увеличение ЧСС, повышение артериального давления (АД) и усиление сократимости миокарда; все эти факторы увеличивают потребность миокарда в кислороде. Одним из факторов, который потенциально может усугублять неадекватную доставку кислорода при стабильной стенокардии является неадекватная вазоконст-рикция, обусловленная эндотелиальной дисфункцией. В норме повышение потребности миокарда в кислороде при нагрузке уравновешивается увеличением кровотока, так как накопление локальных метаболитов вызывает вазодилатацию. При дисфункции эндотелия вазодилатация нарушается и возможно парадоксальное сужение сосудов. У некоторых пациентов со стабильной стенокардией колебания тонуса артерий играют минимальную роль в снижении доставки кислорода к миокарду, и уровень физической активности, вызывающей стенокардию, практически постоянен. У этих пациентов имеется «стенокардия с фиксированным порогом». В других случаях степень динамической обструкции, вызванной ва-зоконстрикцией или вазоспазмом, играет более существенную роль, и у этой группы больных может наблюдаться «стенокардия с вариабельным порогом». Например, бывают дни, когда пациент может выполнять нагрузки без дискомфорта в грудной клетке, однако в другие дни тот же уровень потребности миокарда в кислороде вызывает симптомы - эта разница отражает колебания сосудистого тонуса в местах с фиксированным стенозом.
Клинические проявления ишемии миокарда. Во время ишемии кардиомиоциты переключаются с аэробного на анаэробный путь метаболизма. Сниженная продукция АТФ нарушает взаимодействие между сократительными белками и приводит к транзиторному снижению как систолической сократимости, так и диастолической релаксации левого желудочка (ЛЖ). К тому же происходит местное накопление продуктов анаэробного метаболизма (например, лактата, серотонина, аденозина). Эти субстанции активируют периферические болевые рецепторы сегментов С7-Тh4 в спинном мозге и вызывают стенокардию. Во время болевого синдрома, генерализованная симпатическая и парасимпатическая стимуляция может вызвать тахикардию, потливость, тошноту. Поскольку ишемия приводит к нарушению диастолического расслабления миокарда, повышается жесткость ЛЖ и растет внутриже-лудочковое диастолическое давление. Повышенное давление передается на легочное сосудистое русло и может вызывать одышку и отек легких. К тому же преходящие нарушения транспорта ионов в кардиомиоците и локальное накопление метаболитов могут вызывать опасные желудочковые нарушения ритма. После разрешения острого ишемического эпизода (то есть после восстановления баланса между доставкой кислорода и потребностью в нем) симптомы стенокардии полностью исчезают, и в случае кратковременности ишемии стойкие повреждения миокарда отсутствуют [1]. Стабильную стенокардию принято делить на классы тяжести (табл. 2).

Вазоспастическая стенокардия. У ряда больных развиваются эпизоды локального спазма коронарных артерий в отсутствие явных атеросклеротических поражений; этот синдром называется «вариантная» стенокардия или стенокардия Принцметала. В этом случае доставка кислорода к миокарду снижается вследствие интенсивного вазоспазма, что и вызывает стенокардию. Механизм развития такого выраженного спазма окончательно неизвестен. Считается, что многие из этих пациентов имеют начальный атеросклероз, проявляющийся только дисфункцией эндотелия, так как у пациентов с этим состоянием ответ на многие эндотелийзависимые вазодилататоры (например, ацетилхолин и серотонин) ненормален. Вазоспастическая стенокардия часто развивается в покое, поскольку причиной ишемии является выраженное транзиторное снижение доставки кислорода, а не потребности миокарда в нем.
«Немая» (безболевая, бессимптомная) ишемия. Эпизоды ишемии миокарда иногда развиваются в отсутствие субъективного дискомфорта или боли (такие случаи называются «немой ишемией»). Эти бессимптомные эпизоды могут встречаться у пациентов, которые в других случаях испытывают типичные симптомы стенокардии, но иногда «немая» ишемия может быть единственным проявлением КБС. «Немая» ишемия может выявляться с помощью инструментальных методов (амбулаторное Холтеровское мониторирование ЭКГ или нагрузочная проба) [2]. Немые ишемические эпизоды наблюдаются у 40% пациентов со стабильной стенокардией и у 2,5-10% мужчин среднего возраста, не предъявляющих жалоб. Учитывая важность симптома стенокардии, как физиологического сигнала тревоги, бес-симптомный характер ишемии становится отрицательным фактором. Причина, из-за которой одни эпизоды ишемии являются «немыми», а другие сопровождаются симптоматикой, до конца не ясна. Выраженность ишемии не может полностью объяснить эти различия, так как некоторые пациенты могут переносить без симптомов даже инфаркт миокарда.
Синдром «X». Этим термином обозначаются пациенты с типичными симптомами стенокардии, у которых отсутствуют признаки значимого стенозирующего поражения коронарных артерий при коронароангиографии. У некоторых из этих пациентов при проведении пробы с физической нагрузкой выявляются признаки ишемии. Патогенез ишемии в этой ситуации может быть связан с неадекватной вазодилатацией резистивных коронарных артерий. Считается, что резистивные сосуды (которые слишком малы, чтобы быть видимыми при коронароангиографии) у таких пациентов могут неадекватно расширяться в периоды возрастания потребности миокарда в кислороде. Прогноз пациентов с синдромом «X» лучше, чем у больных с явными атеросклеротическими поражениями.
Лечение хронической ИБС
Целью лечения ИБС является улучшение качества жизни пациента за счет снижения частоты ангинозных приступов, профилактика острого инфаркта миокарда и улучшение выживаемости. Современная стратегия лечения ишемии миокарда заключается в восстановлении баланса между потребностью и доставкой кислорода к миокарду. У больных с хронической ИБС с различными симптомами (болевой синдром, нарушения ритма, сердечная недостаточность) лечение проводится антиангинальными (АА), антиаритмическими и другими средствами с целью в возможно короткий период добиться исчезновения имеющихся симптомов или их существенного уменьшения. Иначе говоря, сначала ставятся чисто симптоматические задачи, а задачи стратегического плана решаются в рамках программы вторичной профилактики, целями которой являются: предотвращение преждевременной смерти, торможение прогрессирования и достижение частичного регресса атеросклероза коронарных артерий, предотвращение клинических осложнений и обострений болезни, уменьшение числа и сроков госпитализаций (особенно срочных).
Антиангинальная терапия
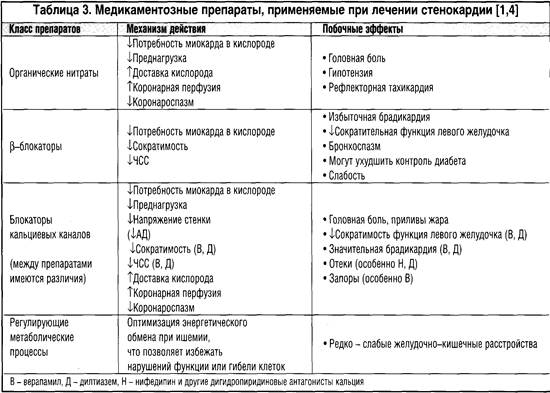
В таблице 3 представлены препараты, используемые для АА терапии [3,4]. К ним относятся: нитраты, β-адреноблокаторы, антагонисты кальция и метаболические средства.
Купирование острого приступа стенокардии. При развитии приступа стенокардии пациент должен прекратить физическую нагрузку. Препаратом выбора является нитроглицерин (НТГ), принимаемый сублингвально. НТГ действует через 1-2,'минуты и купирует ишемию в основном за счет расслабления гладких мышц сосудистой стенки, при этом происходит дилатация вен. Расширение вен снижает венозный возврат к сердцу, так что в результате уменьшается объем ЛЖ и снижается потребление миокардом кислорода. Другим эффектом НТГ является коронарная вазодилатация с соответствующим влиянием на коронарный кровоток. Этот эффект имеет особое значение в основном в случаях вазоспастической стенокардии. Все больные с ИБС должны постоянно иметь при себе НТГ (сублингвальные таблетки или аэрозоль (спрей) в баллончиках) и знать, как себя вести при возникновении симптомов, характерных для коронарной боли. Так, при возникновении загрудинных болей (ангинальные боли более 2-3 минут) необходимо прекращение активности, прием НТГ. При неэффективности НТГ в течение 5 минут - повторный прием двух таблеток НТГ. Дальнейшее сохранение боли требует обращения в службу скорой помощи «ОЗ». Больным стенокардией при изменении характера боли следует обратиться к врачу для коррекции лечения.
Органические нитраты являются основным классом АА препаратов и выпускаются в различных формах [5,6] Сублингвальные таблетки или спрей НТГ предназначены для купирования острых приступов в связи с быстрым началом действия. Кроме того, если препарат принимается сразу же перед ожидаемой нагрузкой, обычно вызывающей стенокардию, быстродействующие нитраты могут быть полезны для профилактики ангинозных приступов. Профилактика стенокардии достигается с помощью различных форм нитратов, включая таблетки изосорбида ди- или мононитрата для приема внутрь или (реже) трансдермальный пластырь с нитроглицерином, наклеиваемый один раз в сутки. Долгосрочную терапию нитратами ограничивает развитие толерантности к ним (т.е. снижения эффективности лекарства при длительном, частом применении), появляющейся у части пациентов, и синдром отмены - при резком прекращении приема препаратов (симптомы обострения ИБС).
Нежелательный эффект развития толерантности может быть предотвращен созданием безнитратного промежутка продолжительностью несколько часов, обычно когда пациент спит. Это достигается прерывистым назначением нитратов короткого действия или особых форм ретардных мононитратов. Препарат Оликард 40 ретард является ретардированной формой изосорбида-5-мононитрата, представленной в виде микросферы, покрытой дозирующей мембраной, с постепенным высвобождением активного вещества. После приема внутрь препарата Оликард 40 ретард уровень активного вещества - изосорбид-5-мононитрата - в плазме крови снижается ниже минимальной эффективной концентрации (100 нг/мл) через 19 часов. Следующая за этим фаза с низким содержанием нитрата в крови - безнитратный период - обеспечивает восстановление активности и тонуса сосудов. Характерная динамика уровня активного вещества в плазме крови при применении Оликарда препятствует возникновению толерантности.
Нитраты, по-видимому, не влияют на выживаемость больных ИБС. Они применяются только может быть предотвращен созданием безнитратного промежутка продолжительностью несколько часов, обычно когда пациент спит. Нитраты, по-видимому, не влияют на выживаемость больных ИБС. Они применяются только для облегчения симптомов, в периоды ухудшения состояния и при увеличении нагрузок. Применение нитратов у больных, перенесших инфаркт миокарда, оказывает благоприятное действие: снижает ишемию миокарда, ведет к профилактике ремоделирования левого желудочка, способствует поддержанию коллатерального кровообращения, вызывает антитромботическое действие, способствует электрической стабилизации миокарда. Побочные эффекты нитратов: головная боль, головокружение и сердцебиение, вызванное рефлекторной синусовой тахикардией. Последняя может быть нивелирована комбинацией нитратов с β-блокаторами, а головная боль - одновременным приемом таблетки валидола или анальгетиков. При лечении нитратами: 1) практический врач поставлен перед выбором среди множества нитропрепаратов, отличающихся химической структурой, формой выпуска, технологией производства и как следствие - фармакокинетическими и фармакодинамическими особенностями; 2) результаты проведенных исследований свидетельствуют о невысокой эффективности препаратов депо-нитроглицерина, что обусловлено низкими и нестабильными концентрациями тринитратов в плазме, зачастую не превышающими субтерапевтического уровня и недостаточными для достижения выраженного эффекта; 3) основной тенденцией в терапии является ориентация на ретардные формы препаратов, которые удобны для пациента, т.к. позволяют уменьшить кратность приема, сохранив устойчивый клинический эффект, например, ретардная форма изосорбид-5-мононитрата, Оликард 40 ретард, принимаемый 1 раз в сутки; 4) снижение использования пластырей, дисков и мазей с нитроглицерином.
β-блокаторы обладают АА эффектом, основанным на снижении потребности миокарда в кислороде. Они взаимодействуют с (3-адренорецепторами, которые бывают 2-х типов: pg-адренорецепторы локализуются на периферических кровеносных сосудах и в бронхах, а β1-адренорецепторы встречаются почти исключительно в миокарде. Стимуляция β1-адренорецепторов катехоламинами или препаратами (симпатомиметиками) приводит к ускорению ЧСС и усилению сократимости миокарда. Поэтому блокаторы адренорецепторов уменьшают силу сокращений желудочка и замедляют ритм, снижая таким образом потребность миокарда в кислороде и купируя ишемию, β-блокаторы обычно хорошо переносятся, но имеют побочные эффекты. Например, они могут провоцировать бронхоспазм у пациентов с сопутствующей астмой из-за антагонизма с β2-адренорецепторами бронхов. Хотя селективые β1-адреноблокаторы теоретически менее склонны вызывать бронхоспазм у таких пациентов, полной селективности этих препаратов в отношении β1-рецепторов не отмечается, и в целом следует избегать применения всех β-блокаторов у больных с обструктивными болезнями легких, сердечной недостаточностью. Наибольшей степенью селективности обладают бисопролол и небиволол. Относительным противопоказанием к β-блокаторам является брадикардия и блокады сердца, поскольку следует избегать дополнительного ухудшения проводимости, β-блокаторы иногда вызывают слабость и сексуальную дисфункцию и могут ухудшить контроль гликемии у пациентов с диабетом. Препараты теоретически могут ухудшить перфузию миокарда посредством блокады вазодилатирующих β2-адренорецепторов коронарных артерий. Однако этот эффект обычно нивелируется саморегуляцией и вазоди-латацией коронарных артерий в ответ на накопление локальных метаболитов. Оптимальная ЧСС у больного, получающего β-блокаторы должна равняться 55-60 уд/мин, в покое. Однако до сих пор врачи недостаточно используют этот класс препаратов, особенно в амбулаторной практике, из-за боязни побочных эффектов и необходимости контроля за пациентом и ЭКГ при их назначении. К наиболее часто применяемым препаратам относятся β1-селективные: атенолол, метопролол, бетаксолол, ацебутолол, небиволол и неселективные - пропранолол, пиндолол, надолол, пенбуталол, карведилол.
Карведилол - новый многофункциональный нейро-гуморальный антагонист, оказывающий сочетанное неселективное β-, а1-блокирующее и антиоксидантное действие. Он блокирует как β1-, так и β2-адренорецепторы, не обладая собственной симпатомиметической активностью. За счет блокады а1-адренорецепторов, располагающихся в гладкомышечных клетках стенки сосудов, карведилол вызывает выраженную вазодилатацию. Таким образом, карведилол сочетает в себе β-адреноблокирующую и вазодилатирующую активность, с чем главным образом и связано его АА и противоишемическое действие. В открытом несравнительном исследовании, проведенном в Институте кардиологии [7] изучалась клиническая эффективность 2-х месячной монотерапии карведилолом (25 мг/сут) у 15 больных стабильной стенокардией I-II ФК. Было выявлено достоверное снижение частоты приступов стенокардии (на 91%), увеличение толерантности к физической нагрузке (пороговой мощности на 33%, общей работы на 81%). Карведилол с успехом может использоваться и при лечении умеренной артериальной гипертонии, сопутствующей ИБС [8]. При сравнении карведилола (средняя суточная доза 20,5 мг) и атенолола (средняя суточная доза 25,9 мг) было показано, что оба препарата, назначаемые 2 раза в день, одинаково эффективны при лечении больных стабильной стенокардией напряжения [9].
β-блокаторам следует отдавать предпочтение у больных ИБС при: 1) наличии четкой связи между физической нагрузкой и развитием приступа стенокардии;
2) сопутствующей артериальной гипертонии;
3) суправентрикулярной или желудочковой аритмии;
4) перенесенном инфаркте миокарда [10,11];
5) выраженном состоянии тревоги.
Антагонисты кальция β-блокаторы кальциевых каналов,/БКК/). БКК являются антагонистами потенциалзависимых кальциевых каналов типа L. Однако эффекты различных препаратов этого класса различны. Дигидропиридины (например, нифедипин) являются мощными вазодилататорами. Они купируют ишемию миокарда посредством: 1) снижения потребности миокарда в кислороде (вазодилатация уменьшает наполнение ЛЖ и его размер; артериальная вазодилатация снижает сопротивление артерий) и 2) увеличения доставки кислорода к миокарду путем расширения коронарных артерий. Последний механизм приводит к тому, что БКК являются также мощными препаратами для лечения спазма коронарных артерий. Верапамил и дилтиазем также являются вазодилататорами, но не такими сильными, как препараты дигидропиридиновой группы. Однако эти агенты обладают дополнительными положительными АА эффектами: они снижают силу сокращений желудочка (инотропность) и замедляют ритм сердца. Соответственно, верапамил и дилтиазем через эти механизмы уменьшают потребность миокарда в кислороде. В недавних исследованиях обсуждался вопрос о безопасности дигидропиридиновых БКК короткого действия (нифедипин) у больных ИБС. В мета-анализах рандомизированных исследований лечение этими препаратами ассоциировались с повышением частоты инфарктов миокарда и смертности. Однако эти данные не подтверждаются результатами последних исследований, хотя негативные эффекты, вызываемые БКК, могут быть связаны с быстрым гемодинамическим ответом и колебаниями АД. Поэтому в настоящее время для лечения стабильной стенокардии рекомендуются в основном БКК длительного действия (амлодипин, фелодипин); их применяют, как препараты второго ряда, если симптомы не устраняются β-блокаторами и нитратами. БКК следует отдавать предпочтение при сопутствующих: 1) обструктивных легочных заболеваниях; 2) синусовой брадикардии и выраженных нарушениях атриовентрикулярной проводимости; 3) вариантной стенокардии (Принцметала). Несомненными достоинствами препаратов из группы БКК является широкий спектр фармакологических эффектов, патофизиологически направленных на устранение проявлений коронарной недостаточности. К ним относятся: собственно АА эффект, гипотензивный эффект, антиаритмический эффект, особенно в отношении наджелудочковых аритмий. Благоприятно сказывается терапия БКК и на течение атеросклероза; было показано их тормозящее влияние на атеросклеротический процесс. Заслуживают внимания также выявленные при лечении больных АГ благоприятные эффекты антагонистов кальция в отношении обратного развития гипертрофии ЛЖ и их нефропротективное действие, что следует учитывать при лечении больных ИБС.
АА препараты могут применяться в виде монотерапии или в различных комбинациях. Комбинированная терапия АА препаратами больных со стабильной стенокардией 11-IV ФК проводится по следующим показаниям: невозможность подбора эффективной монотерапии; необходимость усиления эффекта проводимой монотерапии (например, в период повышенной физической активности больного); коррекция неблагоприятных гемодинамических сдвигов (например, тахикардии, вызванной БКК группы дигидропиридинов или нитратами); при сочетании стенокардии с АГ или нарушениями ритма сердца, которые не компенсируются в случаях монотерапии; в случае непереносимости больным общепринятых доз АА препаратов при монотерапии (при этом для достижения необходимого АА эффекта, можно комбинировать малые дозы препаратов). Однако следует с осторожностью сочетать р-блокаторы с верапамилом и дилтиаземом, поскольку суммация их отрицательных эффектов может привести к чрезмерной брадикардии и появлению застойной сердечной недостаточности. Совместное использование нитратов и антагонистов кальция может не привести к ожидаемому усилению выраженности эффективности лечения.
В добавление к основным АА препаратам иногда назначаются другие средства(препараты метаболического действия, активаторы калиевых каналов, ингибиторы АПФ, антитромбоцитарные средства).
Метаболические средства. Под этим термином понимают терапевтические подходы к лечению больных ИБС, рассчитанные не на увеличение кровотока к ишеизированному миокарду, а на повышение устойчивости кардиомиоцитов к транзиторной ишемии. В настоящее время достоверно доказанным метаболическим эффектом обладает триметазидин. Триметазидин в дозе 20 мг 3 раза в день и триметазидин модифицированного высвобождения 35 мг 2 раза в день оказывают кардиопротективный эффект в отношении кардиомиоцитов, улучшают эффективность утилизации кислорода тканями. Триметазидин - антиишемический препарат, первый в классе метаболических препаратов, известных как ингибиторы 3-кетоацил КоА тиолазы (3-КАТ). Триметазидин оптимизирует энергетический обмен миокарда, благодаря частичному подавлению β-окисления жирных кислот, вызванному селективной ингибицией длинноцепочечной 3-КАТ. В результате происходит сдвиг в сторону окисления глюкозы, что приводит: к балансу анаэробного гликолиза и окисления глюкозы; уменьшению внутриклеточного ацидоза и переизбытку кальция; сохранению производства АТФ. Триметазидин также увеличивает обмен фосфолипидов, что обеспечивает защиту мембран. При этом специфический метаболический механизм действия не сопровождается гемодинамическими побочными эффектами. Триметазидин уменьшает выраженность клинических проявлений стенокардии и увеличивает толерантность к физической нагрузке, улучшает сократительную функцию ЛЖ у больных ИБС. Триметазидин обеспечивает полную взаимодополняющую эффективность в комбинированной терапии с β-блокаторами, антагонистами кальция, пролонгированными нитратами [12].
При проведении АА терапии следует стремиться к почти полному устранению ангинозных болей и возвращению больного к нормальной активности. Однако терапевтическая тактика не у всех больных дает необходимый эффект. У части больных при обострении ИБС иногда отмечается усугубление тяжести состояния. В этих случаях необходима консультация кардиохирургов с целью возможности оказания больному кардиохирургической помощи.
Вторичная профилактика
Цель вторичной профилактики - добиться прекращения прогрессирования заболевания и предотвратить клинические осложнения. Более того, многочисленные исследования показали, что длительно выполняемая комплексная профилактика позволяет добиться частичного обратного развития коронарного атеросклероза с расширением диаметра пораженных артерий. Вторичная профилактика состоит из медикаментозных и немедикаментозных компонентов.
Медикаментозный компонент вторичной профилактики
К основным рекомендациям по фармакотерапии, направленной на профилактику рецидивов ИБС и ее прогрессирование относятся: 1) прием ацетилсалициловой кислоты 75-325 мг/сут; при наличии противопоказаний - клопидогрел в дозе 75 мг/сут; 2)β-блокаторы (при отсутствии противопоказаний); 3) гиполипидемическая терапия и/или диета для достижения уровня холестерина ЛПНП менее 100 мг/дл; 4) ингибиторы ангиотензин-превращающего фермента (иАПФ) - при наличии сердечной недостаточности, левожелудочковой недостаточности (фракция выброса менее 40%), артериальной гипертонии, сахарного диабета [3,13].
Ацетилсалициловая кислота и другие антиагрегангы. Антиагрегантная терапия ацетилсалициловой кислотой является стандартным дополнением к схеме лечения КБС. Ацетилсалициловая кислота ингибирует агрегацию тромбоцитов (и соответственно уменьшает последующее высвобождение из них прокоагулянтов и вазоконстрикторов) и обладает доказанным снижением риска инфаркта миокарда у больных стабильной стенокардией. При отсутствии противопоказаний (аллергии, патологии желудка), ацетилсалициловая кислота назначается больным с подтвержденной КБС пожизненно, особенно после перенесенного инфаркта миокарда. Тем, кто страдает ИБС, таблетку ацетилсалициловой кислоты и НТГ необходимо всегда иметь при себе. Если появится боль за грудиной, которая не проходит в покое или после приема НТГ под язык, ацетилсалициловую кислоту необходимо разжевать и проглотить. Для снижения риска осложнений со стороны желудочно-кишечного тракта (кровотечений), связанных с длительным применении ацетилсалициловой кислоты, предлагаются два основных подхода: назначение низких доз ацетилсалициловой кислоты (75-100 мг) и использование особых лекарственных форм препарата (забуференные и кишечно-растворимые формы). Можно использовать также гастропротективные средства (ранитидин и др.).
Тиклопидин представляет собой дериват тиенопиридина, который ингибирует агрегацию тромбоцитов, вызванную аденозином дифосфатом (АДФ), и другими факторами (тромбином, коллагеном, тромбоксаном Ag и фактором активации тромбоцитов). Кроме того, тиклопидин уменьшает вязкость крови за счет снижения концентрации фибриногена плазмы. V больных со стабильной стенокардией, тиклопидин ограничивает агрегацию тромбоцитов, но в отличие от ацетилсалициловой кислоты, его назначение, по-видимому, не влечет за собой улучшения прогноза. Препарат имеет побочные эффекты: желудочно-кишечные расстройства, кожные высыпания, патологические реакции со стороны печени. Наиболее серьезным побочным эффектом является выраженная нейтропения, встречающаяся приблизительно у 1% больных. Обычно она быстро регрессирует после отмены препарата. К редким побочным эффектам (менее 1:1000) относятся эпизоды тромбоцитопенической пурпуры. Прием тиклопидина должен сопровождаться контролем показателей крови. После ангиопластики (ЧТКА) и стентирования коронарных артерий, в случаях противопоказаний для лечения ацетилсалициловой кислотой, можно назначить тиклопидин в течение 2 дней по 250 мг 3 раза в день, а затем по 250 мг 2 раза в день в течение 6 мес. Комбинация тиклопидина с ацетилсалициловой кислотой имеет преимущество перед монотерапией ацетилсалициловой кислотой.
Клопидогрел является производным тиенопиридина, по химической структуре подобен тиклопидину, но превосходит последний по антитромботическому эффекту. Препарат предотвращает АДФ-индуцированную активацию тромбоцитов при помощи селективной необратимой блокады взаимодействия между тромбоцитарными АДФ-рецепторами и АДФ, а также за счет угнетения способности гликопротеин llb-llla рецепторов фиксировать фибриноген. Клопидогрел может рассматриваться, как альтернативный препарат тиклопидину после ЧТКА и коронарного стентирования. Клопидогрел назначают за 72 часа до ЧТКА, сначала в насыщающей дозе 300 мг с переходом на поддерживающую дозу 75 мг в день. Сообщается о небольшом числе случаев тромбоцитопенической пурпуры у больных, принимавших клопидогрел, поэтому необходимо мониторировать показатели крови для своевременного выявления указанного осложнения.
β-блокаторы. В дополнение к положительным свойствам β-блокаторов в лечении стабильной стенокардии многочисленные исследования продемонстрировали их способность снижать частоту повторных инфарктов и смертности при остром инфаркте миокарда. Более того, было показано, что β-блокаторы снижают вероятность первичного инфаркта миокарда у пациентов с гипертензией. Поэтому β-блокаторы считаются препаратами первой линии при вторичной профилактике ИБС. Установлено, что длительное применение β-блокаторов у больных ИБС снижает смертность в среднем на 25%. При этом эффективными являются следующие дозы препаратов: бисопролол 5-10 мг однократно, пропранолол 20-80 мг 2 раза в день, метопролол 50-200 мг 2 раза в день и карведилол 25-50 мг 2 раза в день. Длительность назначения β-блокаторов после перенесенного инфаркта миокарда должна быть большой (несколько лет), хотя точный срок лечения неизвестен. Показано лишь, что досрочное прерывание терапии способно существенно ухудшить результат лечения.
Гиполипидемические препараты. Несмотря на контроль симптомов стенокардии, ни один из классов АА препаратов не позволяет замедлить или обратить ате-росклеротический процесс, лежащий в основе хронической КБС. Однако имеются свидетельства, согласно которым эта цель достигается медикаментозным снижением холестерина ЛПНП. Исследования показали заметное снижение коронарных событий и смертности у пациентов, которым удалось с помощью диеты и фармакотерапии (статины) существенно снизить уровень холестерина ЛПНП крови.
Немедикаментозные методы профилактики. Основные факторы риска ИБС: курение, АД ≥140/90 мм рт.ст., ХС ЛПВП <40 мг/дл у мужчин и <45 мг/дл у женщин), наличие ИБС у ближайших родственников (у мужчин <55 лет, у женщин <65 лет). Дополнительными факторами, требующими коррекции при гиполипидемической терапии, являются ожирение, гиподинамия, характер питания, повышенные уровни липопротеина (а), гомоцистеина, протромботических факторов, уровень С-реактивного белка, признаки бессимптомного атеросклероза, нарушение толерантности к глюкозе.
С учетом механизма действия, при атерогенных гиперлипидемиях применяют следующие основные классы гиполипидемических лекарственных средств:
1) ингибиторы З-гидрокси-3-метилглутарил коэнзим А редуктазы («статины»), к которым относятся: ловастатин, симвастатин, правастатин, флувастатин, аторвастатин, розувастатин; 2) фибраты, или производные фиброевой кислоты (гемфиброзил, фенофибрат, безафибрат, ципрофибрат и др.); 3) никотиновая кислота и ее производные; 4) омега 3-полиненасыщенные жирные кислоты из рыбьего жира, которые рекомендуют, как средство вторичной профилактики (класс I) у больных, перенесших инфаркт миокарда. В последние годы у статинов обнаружено множество новых терапевтических свойств, которые не связаны с их гиполипидемическим действием, хотя в некоторых случаях один и тот же эффект может быть достигнут и липидным и нелипидным механизмом действия. Плеотропные эффекты статинов можно разделить на 4 группы по влиянию на: 1) эндотелиальную функцию артерий; 2) атерогенез (антипролиферативный, противовоспалительный эффект); 3) некоторые клинические кардиологические синдромы, не связанные с атеросклерозом (гипотензивный, антиаритмический);
4) различные виды некардиальной патологии (растворение холестериновых камней, предотвращение остеопороза и др.).
Ингибиторы АПФ (иАПФ) играют важную роль во вторичной профилактике ИБС и ее осложнений. Ингибируя избыточную продукцию ангиотензина - мощного сосудосуживающего и атерогенного фактора, а также -защищая от распада брадикинин, обладающий сосудопротективными свойствами, иАПФ нормализуют АД, предупреждают ремоделирование резистивных артерий и артериол, вызывают регресс гипертрофированного ЛЖ сердца, восстанавливают нормальную функцию эндотелия. Особое значение они имеют у больных с сердечной недостаточностью и больных с постинфарктным кардиосклерозом [6,14]. С их помощью удается существенно повысить сократительную функцию миокарда и предупредить патологическое ремоделирование ЛЖ. Показаниями к назначению иАПФ являются: 1) гипертоническая болезнь, а также реноваскулярная и некоторые другие формы вторичных гипертензий; 2) хроническая сердечная недостаточность, обусловленная систолической дисфункцией ЛЖ, независимо от этиологии, функционального класса и наличия или отсутствия клинических проявлений; 3) вторичная профилактика у больных, перенесших инфаркт миокарда; 4) лечение диабетической нефропатии и некоторых других паренхиматозных заболеваний. По данным многочисленных проспектив-ных исследований установлено, что длительный прием больными, перенесшими инфаркт миокарда, иАПФ позволяет сократить смертность на 25%.