Dura mater spinalis, или твердая спинномозговая оболочка, похожа на мешок, в котором находится спинной мозг. Она не соприкасается плотно со стенками позвоночного канала, покрытыми надкостницей. Другое название надкостницы спинномозгового канала - наружный листок твердой оболочки.
Между твердой оболочкой и надкостницей расположено эпидуральное пространство, или cavitas epiduralis. Это хранилище жировой клетчатки и венозных сплетений, сюда попадает венозная кровь из позвонков и спинного мозга. Со стороны черепа твердая оболочка сращена с большим отверстием затылочной кости, а заканчивается она в районе II или III крестцового позвонка, причем под конец она суживается практически до размера нити, которая прикреплена к копчику.
Внутреннюю поверхность твердой оболочки покрывает слой эндотелия, поэтому с этой стороны у нее гладкий и блестящий вид.
Паутинная оболочка
Далее идет паутинная оболочка спинного мозга, или arachnoidea spinalis. Она похожа на тонкий и прозрачный листок без сосудов, который соприкасается изнутри с твердой оболочкой, но в то же время отделяется от неё с помощью щелевидного, пронизанного тонкими перекладинами субдурального пространства (spatium subdurale).
Спинной мозг покрывает мягкая оболочка, но между ней и паутинной оболочкой расположено подпаутинное пространство (cavitas subarachnoidalis). В нем нервные корешки и мозг находятся в свободном положении, они орошаются спинномозговой жидкостью (liquor cerebrospinalis). Самая широкая часть этого пространства занимает нижнюю часть арахноидального мешка, здесь оно окружено «конским хвостом» (cauda equinа). Подпаутинное пространство наполняет жидкость, которая непрерывно сообщается с жидкостью из подпаутинного пространства как головного мозга, так и мозговых желудочков.
Также можно обнаружить перегородку (septum cervicale intermedium), которая идет вдоль средней линии между мягкой и паутинной оболочками и покрывает шейную область сзади. Фронтальную плоскость (бока спинного мозга) занимают зубчатые связки (lig. denticulatum). Связка состоит из двух десятков зубцов (от 19 до 23), которые занимают промежутки между задними и передними корешками. Зубчатые связки помогают удержать мозг на месте и не позволяют ему растягиваться в длину. Две эти связки делят подпаутинное пространство на два отдела: передний и задний.
Мягкая оболочка спинного мозга
Самая последняя, мягкая оболочка спинного мозга (pia mater spinalis) - это поверхность, которая покрывает эндотелий. Она напрямую примыкает к спинному мозгу.
В мягкой оболочке между двух листков содержатся сосуды, вместе с ними в борозды спинного мозга заходит и мозговое вещество, которое образует около сосудов так называемые периваскулярные лимфатические пространства.
Другие структуры
Сосуды спинного мозга (Аа. spinales anterior et posterior) спускаются вдоль спинного мозга. Они соединены между собой с помощью многочисленных ветвей, которые образуют в верхней части мозга сосудистую сеть (или vasocorona). От нее в стороны отходят ответвления, которые проникают, как и отростки мягкой оболочки, в мозговое вещество. Вены несут аналогичную артериям функцию и впадают, в конце концов, во внутренние позвоночные сплетения.
К лимфатической системе спинного мозга относятся пространства, окружающие сосуды (так называемые периваскулярные пространства), которые сообщаются с подпаутинным пространством.
16. Спинномозговая жидкость, ее функции.
Спинномозговая жидкость
цереброспинальная жидкость, ликвор (liquor cerebrospinalis), жидкая среда, циркулирующая в полостях желудочков головного мозга, спинномозгового канала и субарахноидальном (под паутинной оболочкой) пространстве головного и спинного мозга. В образовании С. ж. участвуют сосудистые сплетения, железистые клетки, эпендима и субэпендимальная ткань желудочков головного мозга, паутинная оболочка, глия и др. Отток осуществляется через венозные сплетения мозга, пазухи твёрдой мозговой оболочки, периневральные пространства черепно-мозговых и спинномозговых нервов. С. ж. — своего рода «водяная подушка», предохраняющая от наружных воздействий головной и спинной мозг; она регулирует внутричерепное давление, обеспечивает постоянство внутренней среды; посредством С. ж. осуществляется тканевой обмен в центральной нервной системе. По химическому составу С. ж. сходна с сывороткой крови.
Ликвор образуется в мозге: в эпендимальных клетках сосудистого сплетения (50—70 %), и вокруг кровеносных сосудов и вдоль желудочковой стенки. Далее цереброспинальная жидкость циркулирует от боковых желудочков в отверстие Монро (межжелудочковое отверстия), затем вдоль третьего желудочка, проходит через Сильвиев водопровод. Затем проходит в четвертый желудочек, через отверстия Мажанди и Лушки выходит в субарахноидальное пространство головного и спинного мозга. Ликвор реабсорбируется в кровь венозных синусов и через грануляции паутинной оболочки.
17. Менингиальный симптомокомплекс.
При всех формах острого менингита наблюдаются симптомы, объединяемые в так называемый менингеальный синдром. Он складывается из общемозговых и локальных симптомов.
Общемозговые симптомы являются выражением общей реакции мозга на инфекцию вследствие отека мозга, раздражения мягких мозговых оболочек и нарушения ликвородинамики. Наблюдается гиперсекреция ликвора, нарушение его всасывания, что обычно ведет к повышению внутричерепного давления и развитию в ряде случаев острой гидроцефалии.
Очаговые симптомы раздражения и выпадения иногда наблюдаются со стороны черепных нервов, спинных корешков, реже - головного и спинного мозга. В менингеальный синдром включаются также изменения цереброспинальной жидкости.
Температура тела при менингите обычно повышена - при гнойных менингитах до 40°С и выше, при серозных и туберкулезных менингитах температурная реакция менее выражена, а при сифилитических менингитах температура нормальная.
Головная боль — основной и постоянный симптом менингита. Появляется она в начале болезни и держится почти все время. Головная боль бывает диффузной или локализованной, преимущественно в области лба и затылка. Степень выраженности головной боли различна, особенно резкая - при туберкулезном менингите. Резкие движения, шум, свет усиливают ее. Для грудных детей характерен так называемый гидроцефальный крик. Возникновение головной боли связано с раздражением нервных окончаний тройничного нерва, блуждающего нерва, иннервирующих оболочки мозга, а также с раздражением окончаний нервов в сосудах мозга, а также с раздражением окончаний нервов в сосудах мозга.
Рвота - основной симптом, который обычно сопровождает головную боль, сочетаясь с головокружением. Возникает она без напряжения и тошноты вне приема пищи, имеет "фонтанирующий" характер. Наступает часто при перемене положения тела, при всасывании.
Рефлекторное тоническое напряжение мышц. Характерна поза больного, в положении лежа: запрокинутая голова, выгнутое туловище, "ладьевидный" втянутый живот, руки прижаты к груди, ноги подтянуты к животу (менингеальная поза, поза лягавой собаки, взведенного курка).
Симптом Кернига — ранний и характерный симптом раздражения оболочек. У лежащего на спине ребенка сгибают одну ногу в тазобедренном и коленном суставах, затем пытаются выпрямить ногу в коленном суставе. При положительном симптоме это сделать не удается.
Ригидность мышц затылка. Ребенку, лежащему на спине, врач левой рукой фиксирует грудь, слегка прижимая ее. Правую руку врач подводит под голову больного и совершает несколько пассивных сгибаний головы кпереди. Напряжение (ригидность) затылочных мышц затрудняет это движение и делает его болезненным.
Симптомы Брудзинского (верхний, средний, нижний). Исследуются в положении лежа на спине с вытянутыми конечностями. Верхний симптом заключается в том, что при пассивном сгибании головы ребенка спереди происходит рефлекторное сгибание ног происходит при надавливании в области лобка (средний симптом). Нижний симптом Брудзинского называется сильным пассивным сгибанием одной ноги в коленном и тазобедренном суставах. Ответная реакция выражается рефлекторным сгибанием другой ноги.
Симптом "подвешивания" Лесажа. Если ребенка взять подмышки и поднять над опорой, он подтягивает ноги к животу.
Определенное диагностическое значение у детей раннего возраста имеет симптом Флатау - расширение зрачка при быстром наклоне головы вперед. Следует помнить, что у новорожденных и детей первых месяцев жизни менингеальные симптомы трудно диагностируются из-за физиологического общего повышения тонуса мышц. В связи с этим важное значение приобретает состояние большого родничка (его напряжение или выбухание).
Двигательные нарушения - появление у некоторых больных судорог, нарушения функций некоторых черепных нервов, особенно при локализации процесса на основании головного мозга.
Нарушения чувствительности - общая гипертензия, гипертензия органов чувств: шум, резкий свет, громкие разговоры раздражают больных.
Вегетативные нарушения проявляются аритмией, диссоциацией между пульсом и температурой тела, нарушением ритма дыхания, вазомоторной лабильностью с появлением на коже красных и белых пятен, кожных высыпаний в виде петехий.
Возможны психические нарушения в виде вялости, адинамии, оглушенности, иногда появления иллюзий, галлюцинаций, ослабления памяти на текущие события.
18. Форма, топография основные отделы спинного мозга.
Спинной мозг располагается в канале позвоночного столба от верхнего края I шейного позвонка до I–II поясничного позвонка. Средняя длина спинного мозга человека равна примерно 43 см, средний вес – около 30 г. Спинной мозг покрыт тремя оболочками: твёрдой, паутинной и сосудистой.
Спинной мозг имеет форму цилиндра, несколько сплюснутого в передне-заднем направлении. В его шейном и поясничном отделах заметны два утолщения – шейное утолщение и пояснично-крестцовое утолщение. Формирование этих утолщений обусловлено скоплением в этих участках спинного мозга большого количества нервных клеток и волокон, иннервирующих верхние и нижние конечности. Так как руки у человека могут выполнять большее число движений, шейное утолщение имеет большую площадь сечения, чем пояснично-крестцовое.
В своей верхней части спинной мозг нечётко граничит с продолговатым мозгом, а внизу постепенно суживается в виде мозгового конуса и переходит в концевую нить. Концевая нить, за исключением верхних участков, не содержит нервных клеток, а является соединительнотканым образованием. В крестцовом канале концевая нить срастается с твёрдой мозговой оболочкой и прикрепляется к надкостнице II копчикового позвонка. За счёт этого спинной мозг фиксируется в позвоночном канале. Вместе с пояснично-крестцовыми спинномозговыми нервами, отходящими от мозгового конуса вертикально вниз, терминальная нить образует так называемый конский хвост.
На передней поверхности спинного мозга видна передняя срединная щель (см. рис. 20, А). По середине задней поверхности спинного мозга проходит задняя срединная борозда. Сагиттальная плоскость, проходящая через срединную щель и заднюю срединную борозду, делит спинной мозг на правую и левую симметричные половины.
Латеральнее передней срединной щели находится передняя латеральная борозда, являющаяся местом выхода из спинного мозга передних (двигательных) корешков.
Латеральнее задней срединной борозды находится задняя латеральная борозда, место вхождения в спинной мозг задних (чувствительных) корешков. Задние и передние корешки спинного мозга соединяются и дают начало спинномозговым нервам. У места соединения корешков видны утолщения – спинальные ганглии (спинномозговые узлы), содержащие тела чувствительных псевдоуниполярных нейронов.
На всём протяжении спинного мозга от него отходит с каждой стороны по 31 паре корешков. Отрезок спинного мозга, соответствующий четырём корешкам (по одному переднему и одному заднему с каждой стороны), называют сегментом спинного мозга. Соответственно, всего спинной мозг состоит из 31 сегмента, среди них различают 8 шейных, 12 грудных, 5 поясничных и 5 крестцовых и 1 копчиковый сегмент.
Протяженность спинного мозга значительно меньше длины позвоночного столба, так как длина каждого сегмента около 1 см, а это намного меньше высоты тел позвонков. По этой причине порядковый номер сегмента спинного мозга и уровень их положения, начиная с нижнего шейного отдела, не соответствует порядковым номерам одноименных позвонков. Это же объясняет тот факт, что спинномозговые нервы, начиная с грудных, направляются к месту выхода из позвоночного канала всё более вертикально вниз, а от мозгового конуса (в составе конского хвоста) идут почти вертикально.
Спинной мозг построен из серого и белого вещества. Серое вещество в спинном мозге занимает центральное положение. Снаружи от серого вещества располагается белое вещество спинного мозга.
19. Внутреннее строение спинного мозга: серое, белое вещество, центральный канал.
Спинной мозг имеет сегментарное, билатеральное строение. Внутреннее его ядро образовано серым веществом, состоящим из нейронных клеток, немиелинизированных аксонов, глиальных клеток и кровеносных сосудов. Наружное белое вещество состоит из пучков миелинизированных аксонов, передающих импульсы к спинному мозгу и от него.
Серое вещество — это столбы, а на разрезе — рога (cornu anterius, posterius). Передние и задние рога связаны промежуточной зоной серого вещества (рис. 1), которая формирует боковые рога — cornu laterale (от Ⅰ грудного до Ⅱ — Ⅲ поясничных позвонков).

Рис. 1. Серое и белое вещество спинного мозга: 1 — задний рог; 2 — боковой рог; 3 — передний рог; 4 — задний канатик; 5 — боковой канатик; 6 — передний канатик.
В задних рогах нервные клетки получают информацию от сенсорных нервных клеток тела о таких параметрах, как осязание, температура, мышечная активность и равновесие тела. Расположенные только в центральной части спинного мозга нервные клетки боковых рогов отслеживают и регулируют работу внутренних органов. Передние рога содержат нервные клетки, передающие импульсы по нервным волокнам к мышцам скелета, вызывая их сокращение и движение.
В заднем роге располагаются губчатая зона и студенистое вещество (их отростки образуют собственные пучки спинного мозга, обеспечивая связь сегментов), собственное и грудное ядра, а между задним и боковым рогом — сетевидная формация спинного мозга.
В боковом роге находятся медиальное промежуточное ядро (чувствительное) и латеральное промежуточное ядро (вегетативное, симпатическое) (рис. 2). Между передним и задним рогами в крестцовых сегментах (SII — SIV) находятся парасимпатические ядра.
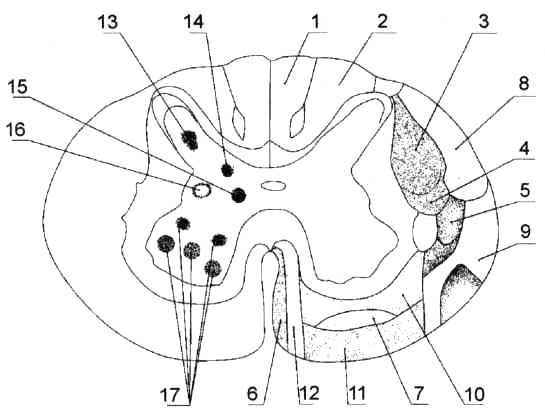
Рис. 2. Проводящие пути белого вещества (1-12) и расположение ядер серого вещества (13-17) в спинном мозге; поперечный разрез (схема): 1 — тонкий пучок; 2 — клиновидный пучок; 3 — латеральный корково-спинномозговой путь; 4 — красноядерно-спинномозговой путь; 5 — латеральный спинно-таламический путь; 6 — крышеспинномозговой путь; 7 — передний спинноталамический путь; 8 — задний спинномозжечковый путь; 9 — передний спинномозжечковый путь; 10 — ретикулоспинномозговые волокна; 11 — преддверно-спинномозговой путь; 12 — передний корково-спинномозговой путь; 13 — собственное ядро; 14 — грудное ядро; 15 — медиальное промежуточное ядро; 16 — латеральное промежуточное ядро; 17 — двигательные ядра переднего рога.
Передний рог содержит 5 двигательных ядер (переднемедиальное, переднелатеральное, заднемедиальное, заднелатеральное, центральное), а также двигательные ядра добавочного и диафрагмального нервов. В одном сегменте насчитывают около 3 тысяч мотонейронов.
В двигательных ядрах есть: большие мотонейроны для пирамидных путей, малые — для экстрапирамидных и гамма-мотонейроны — для ретикулярных путей.
Благодаря связям между двигательными ядрами устанавливаются:
· центр тяжести;
· согласованность движений туловища и конечностей;
· согласованность движений правых и левых конечностей при ходьбе и беге.
Основная масса серого вещества — это рассеянные клетки (cellulae disseminatae), относящиеся к собственному аппарату спинного мозга.
20. Схемы поперечного сечения спинного мозга.
Форма поперечного сечения СМ изменяется от шейного отдела к поясничному. На уровне шейных позвонков срез СМ имеет форму овала, в грудном отделе он круглый, а в поясничном и крестцовом отделах почти квадратный. На поперечных разрезах СМ хорошо видно расположение белого и СВ. СВ, состоящее из тел нейронов и отростков, расположено в центральной части и имеет форму бабочки с расправленными крыльями или буквы Н. В СВ вещества находится узкий центральный канал СМ, выстланный эпендимными клетками и заполненный спинномозговой жидкостью.
БВ, состоящее из миелинизированных нервных волокон, располагается по периферии СВ, вокруг него. Соотношение белого и СВ в разных частях СМ различно. Например, в области шейного утолщения БВ значительно больше, чем серого, в среднегрудном отделе СМ БВ примерно в 2 раза больше, чем серого. В области мозгового конуса почти вся поверхность поперечного среза заполнена СВ и лишь по периферии располагается тонкий слой БВ. Это объясняется тем, что в шейном и грудном отделах намного больше восходящих волокон.
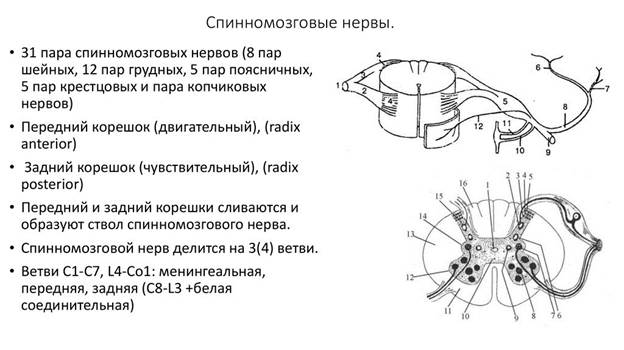
21. Сегмент спинного мозга. Корешки спинномозговых нервов.
Корешок СМ-вого нерва - пучок нервных волокон, входящих и выходящих из какого либо сегмента СМ и образующих СМ-вой нерв. СМ-вые или спинальные нервы берут начало в СМ и выходят из него между соседними позвонками почти по всей длине позвоночника. В их состав входят и сенсорные нейроны, и моторные нейроны, поэтому их называют смешанными нервами. Смешанные нервы - нервы, передающие импульсы как от ЦНС к периферии, так и в обратном направлении. СМ-вые нервы (31 пара) формируются из двух корешков, отходящих от СМ - переднего корешка (эфферентного) и заднего (афферентного), которые, соединяясь между собой в межпозвоночном отверстии, образуют ствол СМ-вого нерва. СМ-вые нервы это 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 копчиковый нерв. СМ-вые нервы соответствуют сегментам СМ.
К заднему корешку прилежит чувствительный СМ-вой узел. Длинный отросток (дендрит) направляется на периферию, где заканчивается рецептором, а короткий аксон в составе заднего корешка входит в ЗадРог СМ. Волокна обоих корешков (переднего и заднего) образуют смешанные СМ-вые нервы, содержащие чувствительные, двигательные и вегетативные (симпатические) волокна. На передней (вентральной) поверхности СМ залегает глубокая передняя срединная щель, по бокам которой находятся менее глубокие переднебоковые борозды. Из переднебоковой борозды или вблизи от нее выходят передние (вентральные) корешки СМ-вых нервов. Передние корешки содержат эфферентные волокна (центробежные), которые являются отростками двигательных нейронов, проводящих импульсы к мышцам, железам и на периферию тела.
Задние корешки содержат афферентные (центростремительные) нервные волокна, проводящие чувствительные импульсы от всех тканей и органов тела в ЦНС. Задний корешок формирует СМ-вой ганглий (узел), который представляет собой скопление тел псевдоуниполярных нейронов. Отойдя от такого нейрона, отросток Т-образно разделяется. Один из отростков - длинный - направляется на периферию в составе СМ-вого нерва и оканчивается чувствительным нервным окончанием. Другой отросток - короткий - следует в составе заднего корешка в СМ. СМ-вые ганглии (узлы), окружены твердой мозговой оболочкой и залегают внутри позвоночного канала в межпозвоночных отверстиях.
22. Рефлекторная дуга.
Нейронная цепь, обеспечивающая конкретный рефлекс, называется рефлекторной дугой. Как правило, она состоит из сенсорных рецепторов определенной модальности, стимуляция которых вызывает рефлекс посредством возбуждения ансамбля интернейронов и мотонейронов. Рефлекторная дуга - это цепь нейронов от периферического рецептора через ЦНС к периферическому эффектору. Элементами рефлекторной дуги являются периферический рецептор, афферентный путь, один или больше вставочных нейронов, эфферентный путь и эффектор. Рефлекс – ответная реакция организма на раздражение, осуществляемое через ЦНС. Нейронные цепи, состоят из рецепторных, вставочных и эффекторных нейронов.
Эфферентный путь представлен либо двигательными аксонами, либо постганглионарными волокнами ВНС, а эффекторами являются скелетные мышцы и гладкие мышцы, сердце, железы. Рефлекторные дуги делятся на несколько типов: 1. Моносинаптические рефлекторные дуги; 2. Полисинаптические спинномозговые рефлекторные дуги; 3. Полисинаптические рефлекторные дуги с участием как спинного, так и ГМ;
Рефлекторная дуга ВНС может быть представлена следующим образом. От рецепторов передается возбуждение по волокнам афферентных нейронов, расположенных в СМ-вых узлах либо в узлах черепных нервов или в узлах вегетативных сплетений. Аксоны этих нейронов в составе задних корешков вступают в СМ (направляясь в БокРог) или в составе черепных нервов - в вегетативные ядра мезенцефалического или вегетативные ядра бульбарного отдела ГМ. В БокРог, а также в указанных ядрах СГМ залегают ассоциативные мультиполярные нейроны. Их аксоны выходят из мозга в составе передних корешков СМ-вых или черепных нервов. Это преганглионарные (предузловые) волокна, которые обычно миелинизированы. Они следуют к узлам внеорганных или внутриорганных вегетативных сплетений, где образуют синапсы с их клетками. В узлах лежат мультиполярные (вторые) нейроны эфферентного вегетативного пути. Их аксоны, выйдя из ганглиев, образуют постганглионарные волокна (чаще всего немиелинизированные), которые направляются к органам и тканям. Вегетативные волокна идут в составе соматических нервов или самостоятельно в виде вегетативных нервов в оболочках стенок кровеносных сосудов.
23. Ядра серого вещества спинного мозга. Схема.
Серое вещество, substantia grisea, на протяжении спинного мозга образует симметричные серые столбы, columnae griseae. Кпереди и кзади от центрального канала спинного мозга эти серые столбы связаны друг с другом передней и задней спайками.
В каждом столбе серого вещества различают переднюю его часть — передний столб, columna ventralls, и заднюю часть — задний столб, columna dorsdlis.
На поперечном срезе спинного мозга
столбы серого вещества с каждой стороны имеют вид рогов.
Выделяют передний рог, согпи ventrale, задний рог, согпи dorsale, и боковой рог, согпи laterale,
В передних рогах
расположены крупные нервные корешковые клетки — двигательные (эфферентные) нейроны. Эти нейроны образуют 5 ядер: два латеральных (передне- и заднелатеральное), два медиальных (передне- и заднемедиальное) и центральное ядро. Задние рога спинного мозга представлены преимущественно более мелкими клетками.
В составе задних
или чувствительных, корешков находятся центральные отростки псевдоуниполярных клеток, расположенных в спинномозговых (чувствительных) узлах.
В медиальной части основания бокового рога заметно хорошо очерченное прослойкой белого вещества грудное ядро, nucleus thoracicus, состоящее из крупных нервных клеток.
24. Проводящие пути спинного мозга. Схема.
| Восходящие (чувствительные) пути | Физиологическое значение |
| Тонкий пучок (пучок Голля), проходит в задних столбах, импульсация поступает в кору | Осознаваемая импульсация от опорно-двигательного аппарата |
| Клиновидный пучок (пучок Бурдаха), проходит в задних столбах, импульсация поступает в кору | Осознаваемая импульсация от опорно-двигательного аппарата |
| Задний спиномозжечковый путь (Флексига) | Проводит импульсы от проприорецепторов мышц, сухожилий, связок в мозжечок; импульсация не осознаваемая |
| Передний спиномозжечковый путь (Говерса) | Проводит импульсы от проприорецепторов мышц, сухожилий, связок в мозжечок; импульсация не осознаваемая |
| Латеральный спиноталамический путь | Передаются болевая и температурная чувствительности |
| Передний спиноталамический путь | Передаются тактильная чувствительность, прикосновение, давление |
| Нисходящие (двигательные) пути | Физиологическое значение |
| Латеральный кортикоспинальный (пирамидный) | Передаются импульсы к скелетным мышцам, произвольные движения |
| Передний кортикоспинальный (пирамидный) | Передаются импульсы к скелетным мышцам, произвольные движения |
| Руброспинальный путь (Монакова), проходит в боковых столбах | Передает импульсы, поддерживающие тонус скелетных мышц |
| Ретикулоспинальный путь, проходит в передних столбах | Передает импульсы, поддерживающие тонус скелетных мышц с помощью возбуждающих и тормозящих влияний на мотонейроны, а также регулирующие состояние спинальных вегетативных центров |
| Вестибулоспинальный путь, проходит в передних столбах | Передает импульсы, обеспечивающие поддержание позы и равновесия тела |
| Тектоспинальный путь, проходит в передних столбах | Передает импульсы, обеспечивающие осуществление зрительных и слуховых двигательных рефлексов (рефлексов четверохолмия) |
25. Спинномозговые нервы, группировка по отделам. Шейное, плечевое, пояснично-крестцовое сплетения.
26. Функции спинного мозга. Понятие о центральном и периферическом параличе.
Функция СМ заключается в том, что он служит координирующим центром простых спинальных рефлексов (например, коленного рефлекса) и автономных рефлексов (сокращения мочевого пузыря), а также осуществляет связь между спинальными нервами и ГМ.
Понятие паралич - заболевание обуславливается частичным ограничением двигательной активности, сопровождающейся нарушением координации движений в силу развития разного рода патологий ПНС. Протекание паралича характеризуется заметным ослаблением мышечной силы и по-другому называется парезом. В зависимости от характера возникновения различают органический и функциональный паралич. К основным причинным факторам, вследствие которых может развиваться периферический и центральный параличи, можно отнести: получение травм; инфекционные болезни, как легочный туберкулез, полиомиелит, менингит и т.д.; общая интоксикация организма, отравления; злокачественные раковые образования и опухоли; неправильная организация питания; наследственная предрасположенность; врожденные патологии и нарушения.
Регулирующую функцию двигательной активности контролируют две нейроновые подгруппы: верхние (центральные) и нижние (периферические). Эти две разновидности различаются по своему анатомическому строению и особенностям и назначению в функциональном плане. Периферический и центральный паралич отличаются зоной поражения и, соответственно, внешними проявлениями, выражающимися в качестве основной симптоматики данного вида паралича.
Симптоматика центрального паралича находится в прямой зависимости от уровня поражения. При развитии патологических процессов, происходящих в центральной извилине мозговой коры, идет выпадение функций верхней и нижней конечности с противоположной стороны патологического очага.
Общая клиническая картина периферического паралича вырисовывается в зависимости от степени и уровня поражения периферического нейрона. При затрагивании передних рогов и ядер черепных нервов периферический паралич сочетается с мышечной атрофией и характерными фасцикулярными подергиваниями. Когда деформации подвергается периферический нерв, то это, в некоторых случаях, приводит к парализации иннервируемой мышцы.
27. Эволюция спинного мозга
Филогенетически СМ (туловищный мозг ланцетника) появляется на III этапе развития нервной системы (трубчатая НС). В это время ГМ еще нет, поэтому туловищный мозг имеет центры для управления всеми процессами организма, как вегетативными, так и анимальными (висцеральные и соматические центры). Соответственно сегментарному строению тела туловищный мозг имеет сегментарное строение, он состоит из связанных между собой невромеров, в пределах которых замыкается простейшая рефлекторная дуга. Метамерное строение СМ сохраняется и у человека, чем и обусловливается наличие у него коротких рефлекторных дуг.
С появлением ГМ (этап кефализации) в нем возникают высшие центры управления всем организмом, а СМ попадает в подчиненное положение. СМ не остается только сегментарным аппаратом, а становится и проводником импульсов от периферии к ГМ и обратно, в нем развиваются двусторонние связи с ГМ. Таким образом, в процессе эволюции СМ образуется два аппарата: более старый сегментарный аппарат собственных связей СМ и более новый надсегментарный аппарат двусторонних проводящих путей к ГМ. Такой принцип строения наблюдается и у человека.
Отмеченные факторы филогенеза играют роль в развитии СМ и в онтогенезе. СМ развивается из нервной трубки, из ее заднего отрезка (из переднего возникает ГМ). Из вентрального отдела трубки образуются передние столбы СВ СМ (клеточные тела двигательных нейронов), прилегающие к ним пучки нервных волокон и отростки названных нейронов (двигательные корешки). Из дорсального отдела возникают задние столбы СВ (клеточные тела вставочных нейронов), задние канатики (отростки чувствительных нейронов).
Из-за редукции каудальной части СМ получается тонкий тяж из нервной ткани, будущая концевая (конечная, терминальная) нить СМ. Первоначально, на 3-м месяце утробной жизни, СМ занимает весь позвоночный канал, затем позвоночник начинает расти скорее, чем мозг, вследствие чего конец последнего постепенно перемещается кверху (краниально). При рождении конец СМ уже находится на уровне III поясничного позвонка, а у взрослого достигает высоты I — II поясничного позвонка. Благодаря такому «восхождению» СМ отходящие от него нервные корешки принимают косое направление.
28. Мозговой ствол, его внутреннее строение, сходство со спинным мозгом и различия.
Ствол мозга объединяет три отдела головного мозга: продолговатый мозг, мост и средний мозг. Как и для спинного мозга, от которого отходят спинномозговые нервы, для ствола характерно отхождение черепных нервов (с III по XII пару), иннервирующих мускулатуру и кожу головы, внутренние органы и производные жаберного аппарата.
Наряду с этим ствол мозга служит образованием, через которое осуществляется связь головного мозга со спинным посредством восходящих и нисходящих проводящих путей. Наконец, в стволе мозга находятся также центры, имеющие общеорганизменное значение и связанные с регуляцией дыхания (дыхательный центр), кровообращения (сердечно-сосудистый центр), мышечного тонуса и другие.
Для всех отделов мозга, входящих в состав его ствола, характерно исходное распределение серого и белого вещества. На всём протяжении в нём выделяют крышу – скопление серого вещества, расположенное над полостями мозга, покрышку, в которой локализуются ядра черепных нервов, а также проходит ряд проводящих путей восходящего и нисходящего направления, и основание, где сосредоточены нисходящие проводящие пути.
Продолговатый мозг, отличие от спинного мозга он не имеет метамерного, повторяемого строения, серое вещество в нем расположено не в центре, а ядрами к периферии.
29. Продолговатый мозг. Положение, функции.
Продолговатый мозг представляет собой непосредственное продолжение спинного мозга, поэтому в его строение в большей мере, чем в других отделах ствола мозга, проявляются некоторые черты сходства со спинным мозгом. Верхний расширенный конец продолговатого мозга граничит с нижним краем моста, а нижний соответствует месту выхода корешков I пары шейных спинномозговых нервов.
На передней (нижней) поверхности продолговатого мозга проходит передняя срединная щель, являющаяся продолжением аналогичной щели в спинном мозге. По бокам её расположены два продольных возвышения – пирамиды. Они состоят из белого вещества и образованы волокнами пирамидных проводящих путей. Часть пирамидных волокон в глубине передней срединной щели переходит на противоположную сторону, образуя перекрест пирамид. Далее волокна пирамид продолжаются в передние и боковые канатики спинного мозга.
Снаружи от пирамид справа и слева находятся оливы, внутри каждой из которых заметно скопление серого вещества, образующего нижнее оливное ядро. Они функционально связаны с регуляцией равновесия и работой вестибулярного аппарата. Между пирамидой и оливой расположена передняя латеральная борозда – место входа корешков подъязычного нерва.
По дорсальное поверхности проходит задняя срединная борозда, по бокам – латеральные борозды. Между задней срединное и латеральной – тонкий и клинковидный бугорки (внутри них одноимённые ядра), там же заканчиваются тонкий и клинковидный пучки. Под задними канатиками внутри нижней трети ПМ – центральный канал. Он открывается в IV желудочек – полость в области ствола мозга. На дне желудочка – ромбовидная ямка.
Участки ПМ, ограниченные латеральными бороздами – боковые канатики. Волокна из боковых канатиков без резкой границы переходят в нижние ножки мозжечка. Из толщи канатиков выходят корешки языкоглоточного, блуждающего и добавочного нервов.
Для внутреннего строения ПМ характерно особое распределение серого и белого вещества в крыше, покрышке и основании этого отдела мозга.
Крыша развита слабо. Она образована тонким слоем клеток, составляющим нижний мозговой парус, - нейроэпителиальную пластинку – остаток стенки первичного мозгового пузыря.
Покрышка – наиболее объёмная часть продолговатого мозга; она непосредственно образует дно IV желудочка. В её толще расположены нижние оливные ядра и ядра IX, X, XI и XII пар черепных нервов. В покрышке лежат жизненно важные центры общеорганизменного значения: сосудодвигательный центр, дыхательный центр. При повреждении этого заднего ядра блуждающего нерва немедленно прекращаются дыхательные движения и регуляция работы сердца, резко падает кровяное давление, что приводит к быстрой смерти. Также в заднем ядре расположен центр рвоты, а в других ядрах – центры чихания и кашля. Ещё в покрышке располагаются некоторые ядра ретикулярной формации.
В покрышке находятся медиальные петли.
Основание продолговатого мозга представлено пирамидами.
30. Внешнее и внутреннее строение. Задний мозг.
Задний мозг составляют две основные части: варолиев мост и расположенный сзади него мозжечок. Первый внешне напоминает толстый белый валик и находится над продолговатым мозгом. Задняя дорсальная поверхность варолиева моста прикрыта мозжечком, а передняя вентральная представлена многочисленными поперечными волокнами, переходящими в мозжечковую среднюю ножку. В бульбарно-мостовую бороздку выходят нервные к