Приступая к совершенствованию организации процесса (диспансеризации), в первую очередь, необходимо оценить текущее состояние процесса и собрать информацию обо всех операциях, его составляющих.
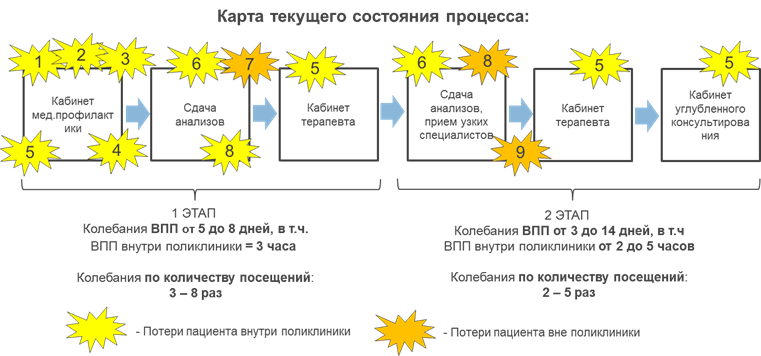
Принципиально важным является организация оценки процессов в реальном времени, а не на основании опросов участников этих процессов. Также требуется оценить соответствие процессов требованиям действующих порядков и регламентов, выявив причины их неисполнения. На основании изучения последовательности и длительности всех операций процесса (диспансеризации), можно приступать к созданию Карты Информационно-Материального Потока (КИМП) текущего состояния.
КИМП – наглядное отображение/документирование процесса, с целью анализа движения пациентов, информации, документации и наглядного представления задержек в анализируемых потоках, т.е. факторов, увеличивающих ВПП и провоцирующих незавершенное производство.
Время протекания процесса – время продвижения гражданина от момента возникновения потребности в комплексной медицинской услуге, до момента её завершения.
КИМП текущего состояния должна включать:
· время цикла (длительность отдельных операций процесса)
· численность задействованного персонала
· расстояние перемещения гражданина внутри МО
· время ожидания/простоя (для пациента/для врача)
· время протекания процесса
· объём незавершенного производства (число граждан которым услуга не может быть оказана в момент обращения или прервавших получение услуги)
· время такта (T-такта) – показатель, отражающий требуемую скорость выполнения комплексной услуги, для достижения плановых показателей (расчетная величина).
· потери
· проблемы
в случае выявления неучтенных факторов, они могут быть включены в КМИП.
(Пример карты потока процесса диспансеризации в ЦГКБ г. Калининград приложение №1)
Следующий шаг после изучения текущего состояния - это разработка идеального состояния процесса.
Идеальное состояние процесса – информационно-материальный поток движется непрерывно, без задержек.
При разработке идеального состояния следуют принципам выстраивания операций в поток (выпрямление потоков), выравнивания времени такта и минимума перемещений. Создавая карту идеального состояния процесса, необходимо произвести расчет идеального ВПП и этапов его достижения, посредством реализации ряда целевых состояний.
Целевое состояние – состояние процесса, которое может быть достигнуто к определенному времени в рамках реализации проекта. Каждый этап – новое целевое состояние с четко определенными сроками и показателями, целью которых является реализация требуемых улучшений. Для этого необходимо создание детального плана мероприятий по достижению целевого состояния. (Приложение №2)
Планировочное решение процессов на принципах бережливого производства в структурах медицинской профилактики.
Критерии планировочного решения:
· ИМП – непрерывен без задержек и ожиданий
· Обеспечение необходимой производительности для достижения целевых показателей
· Минимизация необоснованных перемещений
· Планирование (создание условий) работы по времени такта
· Создание процесса с гибкой численностью персонала, т.е. временное, в момент максимальных нагрузок, привлечение персонала к выполнению функционала других участников процесса.
· Создание процесса визуально понятным для всех
При разработке идеального планировочного решения необходимо применять вышеизложенные критерии без учета текущих технологических ограничений. Основой планировочного решения является достижение максимальной производительности при обеспечении требуемого качества и безопасности комплексной услуги.
Критерии оценки качества разрабатываемых планировочных решений
· Эффективность использования площадей
· Сумма необходимых инвестиций
· Объем реализации основных критериев ПР
· Длительность ВПП
· Обеспечение производительности, равной или незначительно превышающей плановые показатели
(Пример текущего, целевого и идеального планировочного решения. Приложение №3)
Создание процесса с гибкой численностью персонала – временное увеличение производительности/пропускной способности, в момент максимальных нагрузок, за счет привлечения персонала к выполнению функционала других участников процесса, без потерь качества и общей производительности труда.
Создание процесса с гибкой численностью предполагает обучение части персонала, обычно занятого на смежных/иных процессах, навыкам, требующимся для выполнения замещаемого функционала. Для чего должны быть разработаны общий регламент организации диспансеризации, регламенты отдельных операций и функциональные обязанности персонала.
Планирование непрерывного потока, с учетом равномерной загрузки персонала
Согласно порядку проведения диспансеризации определенных групп взрослого населения, утвержденного приказом Министерства здравоохранения Российской Федерации от 3 февраля 2015 г. N 36ан, основным объёмным показателем её эффективности является охват населения, находящегося на медицинском обслуживании в медицинской организации и подлежащего диспансеризации в текущем году, плановое значение - не менее 21% прикрепленного населения. Во многих МО эти целевые значения не достигаются, усредненный показатель по РФ в 2016 г. составил 94%. Причиной этого в большинстве случаев является неправильное планирование нагрузки.
С целью обеспечения равномерной загрузки ОМП/КМП и достижения целевых показателей, необходимо организовать работу согласно времени такта.
Время такта отражает скорость, с которой нужно выполнить комплексную услугу, и прямо зависит от плановых показателей (расчетная величина). Время такта позволяет определить объём работы для каждого медицинского работника, занятого в проведении диспансеризации. Время такта нельзя путать с временем цикла. Время цикла - фактическое время, которое требуется для выполнения определенного метода/исследования в рамках процесса диспансеризации (определяется прямым наблюдением - хронометраж).
Расчет времени такта осуществляется по формуле:

Пример расчета:
К МО прикреплено и регулярно получают ПМСП 90 тыс. чел., т.о. ежегодный плановый показатель составит - 18,9 тыс. Длительность работы ОМП составляет 12 часов (720 мин).
Теперь мы можем рассчитать время такта: (247дней х720 мин)/18900 чел. = 9,4 мин/чел. Это означает, что каждые 9,4 мин. гражданин должен переходить от одного к другому методу обследования.
Если время такта больше или равно времени цикла, выполняемого одним сотрудником, то мы можем достичь плановых показателей не привлекая дополнительный персонал. Если время такта меньше времени цикла, то необходимо:
· сократить потери внутри времени цикла
· произвести перебалансировку работ между недозагруженными сотрудниками ОМП/КМП
Приложение 4. Диаграмма загрузки
Свободно перераспределять выполняемые обязанности между сотрудниками возможно только с учетом уровня квалификации (медицинская сестра - медицинская сестра, медицинская сестра - врач, медицинская сестра - фельдшер, фельдшер - врач).
· привлечение дополнительного персонала
Время такта для методов исследования, выполняемых узкими специалистами (Врач-терапевт ОМП, УЗИ, Дуплекс БЦА, ФГДС, колоноскопия и др.), величина расчетная и определяется, исходя из доли обследованных, имеющих показания к выполнению данных методов.
Пример:
В предыдущем году доля лиц, которым была установлена II или IIIА группа здоровья, составила 60% или 11 340 чел., не менее 60% (6 804) из них должны были пройти индивидуальное УПК. Время такта для этого метода составит: (247дней х720 мин.)/6 804 чел. = 26,1 мин/чел. Рекомендованная длительность индивидуального УПК составляет 40 мин., следовательно, для выполнения этого метода необходимо более 1 специалиста.
Приложение 5. Диаграмма загрузки
Маршрутизация пациента
Важной составляющей эффективной организации процесса диспансеризации является четкая маршрутизация движения пациентов, медицинской документации. Как отмечено выше, равномерность потока способствует повышению пропускной способности подразделений МО (регистратура, ОМП/КМП, КДО, лаборатория). Поэтому, приступая к планированию маршрутизации необходимо создать принципиальную схему процесса. Схема диспансеризации, согласно порядку, утвержденного приказом Министерства здравоохранения Российской Федерации от 03.02.2015, № 36ан, представлена на рис.1.
 |
На основании общей схемы процесса диспансеризации, следует составить схемы процессов каждого из двух этапов. Схемы процессов представлены на рис.2 и рис. 3.

Рисунок 2 Маршрутизация I этап.

Рисунок 3 Маршрутизация 2 этап.
К основным особенностям Порядка диспансеризации, утвержденного приказом Министерства здравоохранения Российской Федерации от 03.02.2015, № 36ан относится дифференцированный подход к формированию набора инструментально-лабораторных методов исследования, примененный в целях повышения вероятности раннего выявления хронических неинфекционных заболеваний, наиболее часто встречающихся в конкретных половозрастных группах. Это обуславливает значительные различия в наборе методов исследования I этапа диспансеризации, доступных в различных поло-возрастных группах, а следовательно, и разную длительность процесса диспансеризации. По этой причине, дальнейшее планирование процесса диспансеризации с учетом равномерности потока пациентов, требует учета многообразия вариантов планов обследования с расчетом длительности времени циклов их составляющих. Для этой цели удобно использовать Приложение №1 к Порядку, дополнив её данными хронометража времени цикла различных методов (таб.1). По полученным данным можно рассчитать и среднюю суммарную длительность процесса диспансеризации у пациентов разных возрастов (таб. 2;3).

Таблица 1. Время цикла методов первого этапа диспансеризации.

Таблица 2. Количество исследований в различных возрастах.

Таблица 3. Суммарная длительность процессов первого этапа диспансеризации.
На основании произведенных расчетов, принимая во внимание время, необходимое для подготовки к исследованиям и их выполнения, следует определить целевую длительность процесса диспансеризации (таб. 4;5).
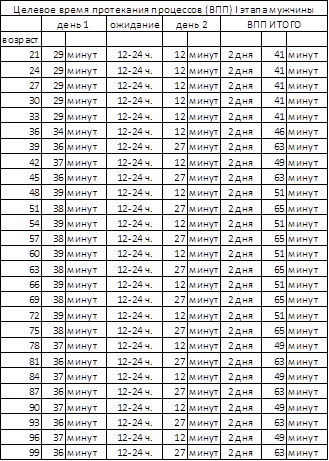
Таблица 4. ВПП мужчины
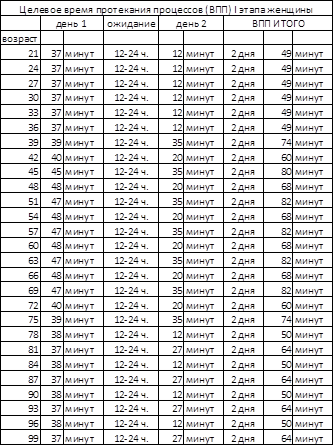
Таблица 5. ВПП мужчины
Для достижения целевой продолжительности процесса и обеспечения планового охвата с минимальным привлечением персонала, необходимо обеспечить соблюдение времени такта. Для этого необходимо организовать распределение методов исследования, выполняемых в различных подразделениях (кабинетах) таким образом, чтобы время пребывания пациента в различных кабинетах максимально соответствовало времени такта (рис.4).

Рисунок 4 Распределение нагрузки
После распределения нагрузки, можно приступать непосредственно к составлению маршрутизации обследуемых. Пример маршрутизации представлен на рисунках 5 и 6.
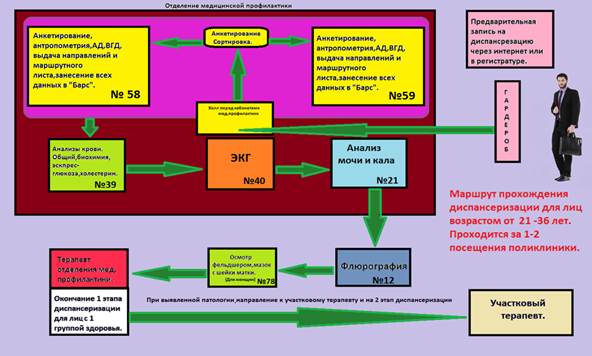
Рисунок 5 Пример маршрута лиц возрастов 21-36

Рисунок 6 Пример маршрута лиц старше 36 лет.
Организация эффективного рабочего места по системе 5S в отделениях медицинской профилактики.
С целью организации эффективной работы медицинского персонала следует организовать рабочие места согласно принципам системы 5S.
5S - система, направленная на правильную, эффективную и безопасную организацию рабочего места.
5 принципов, на японском языке все начинаются с буквы S.
1 шаг - сортировка
Подразумевает собой разделение вещей на нужные и ненужные и избавление от последних.
Все материалы, оборудование и инструмент сортируются по принципам:
Нужные всегда - материалы, которые используются в работе постоянно;
Нужные иногда - материалы, которые могут использоваться в работе, но в данный момент не востребованы;
Ненужные вообще - неиспользуемые инструменты, бланки, посторонние предметы;
Без первого шага «Сортировка» бессмысленно переходить к шагу «Соблюдение порядка» и что-то переставлять. В таком случае вы просто перекладываете ненужные вещи с места на место.
Важно УДАЛЯТЬ НЕНУЖНОЕ.
2 Шаг- соблюдение порядка
Необходимо определить место для каждого предмета.
Расположение предметов должно отвечает требованиям: безопасности, качества, эффективной работы.
Принципы расположения вещей:
- легко использовать;
- легко вернуть на место;
- на видном месте;
- располагать предметы, согласно использования в текущем процессе;
- чем чаще предмет используется, тем ближе находится;
3 Шаг -Содержание в чистоте
Это наведение и поддержание чистоты рабочей зоны:
- уборка рабочего места;
- тщательная уборка и чистка оборудования, фиксация неисправностей;
- устранение неисправностей и выработка мер по их предотвращению;
4 Шаг - Стандартизация
Создание понятных визуальных стандартов и инструкций:
- выработанный порядок фиксируем визуально;
- с первого взгляда должно быть понятно, что где лежит, что есть в наличии, а что отсутствует на своем месте;
5 Шаг - Совершенствование
Постоянно совершенствовать свое рабочее место:
- требовать принципам системы 5S;
- улучшать разработанные стандарты;
- обучать персонал и следовать разработанным правилам.
Примеры шагов использования Системы 5S:

 | |||||||
 | |||||||
 | |||||||
 | |||||||

 |

 | |||
 | |||

 |  | ||
ПРИЛОЖЕНИЯ

 Приложение №1
Приложение №1
 | |||
 |
Приложение №2
План мероприятий по реализации проекта в ЦГКБ поликлиника № 2